Infecciones urinarias Jos M Molero Garca Mdico de
















![ITU en pacientes sondados cuadros clínicos Bacteriuria asintomática [10 -15%] No indicado tratamiento antibiótico ITU en pacientes sondados cuadros clínicos Bacteriuria asintomática [10 -15%] No indicado tratamiento antibiótico](https://slidetodoc.com/presentation_image/3b2f95a9de2dff4da03ffde8f8d79b44/image-27.jpg)










- Slides: 40

Infecciones urinarias José Mª Molero García Médico de Familia. CS San Andrés

ITU. Situación del problema 1 -5% de las consultas en AP. 3, 2% del total de urgencias hospitalarias (71% ITU bajas) 15% de los antibióticos prescritos en la comunidad Incidencia: aumenta con la edad – Cistitis: 0, 5 episodios persona/año – Pielonefritis: 30 -40 casos/104 hab (x 5 en mujeres) • Prevalencia: aumenta con la edad y varía según el sexo – Mujeres: • Frecuente: 1ºaño, 20 -40 años y postmenopausia • 50 -60% mujeres > 18 años al menos una ITU durante su vida • 33% de las mujeres < 24 años tendrá un episodio ITU • 25 -35% de todas las mujeres entre 20 -40 años • 1 y el 3% de las mujeres entre los 15 y los 24 años tienen bacteriuria (se incrementa 1 -2% /década hasta los 70 años – Varones: menor incidencia que se iguala a partir de 65 años • 10% de los pacientes sometidos a sondaje vesical, presentan una ITU de forma transitoria • •

Síndromes/situaciones clínicas en la infección urinaria Característica Infección • ITU Baja: cistitis, bacteriuria, uretritis, Localización epididimitis y prostatitis • ITU alta: Pielonefritis, absceso renal • ITU recurrente: recaída y reinfección Situaciones clínicas • ITU en embarazadas especiales • ITU en portadores de catéter • ITU en varones Riesgo de complicaciones • ITU no complicada • ITU complicada

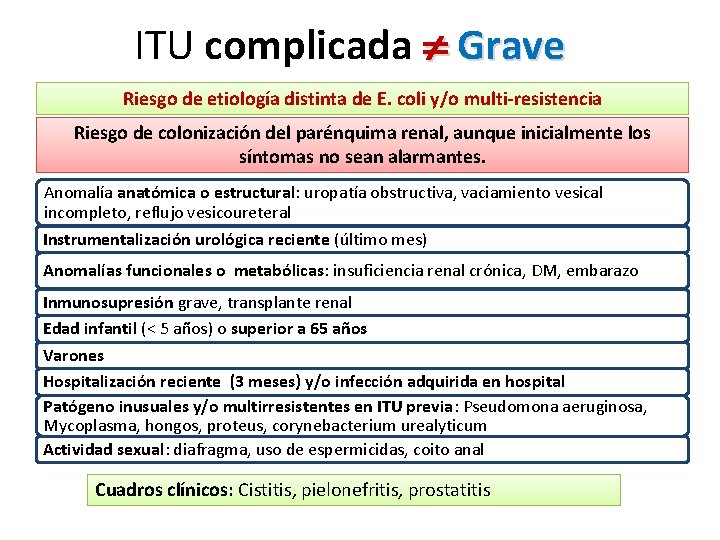
ITU complicada Grave Riesgo de etiología distinta de E. coli y/o multi-resistencia Riesgo de colonización del parénquima renal, aunque inicialmente los síntomas no sean alarmantes. Anomalía anatómica o estructural: uropatía obstructiva, vaciamiento vesical incompleto, reflujo vesicoureteral Instrumentalización urológica reciente (último mes) Anomalías funcionales o metabólicas: insuficiencia renal crónica, DM, embarazo Inmunosupresión grave, transplante renal Edad infantil (< 5 años) o superior a 65 años Varones Hospitalización reciente (3 meses) y/o infección adquirida en hospital Patógeno inusuales y/o multirresistentes en ITU previa: Pseudomona aeruginosa, Mycoplasma, hongos, proteus, corynebacterium urealyticum Actividad sexual: diafragma, uso de espermicidas, coito anal Cuadros clínicos: Cistitis, pielonefritis, prostatitis

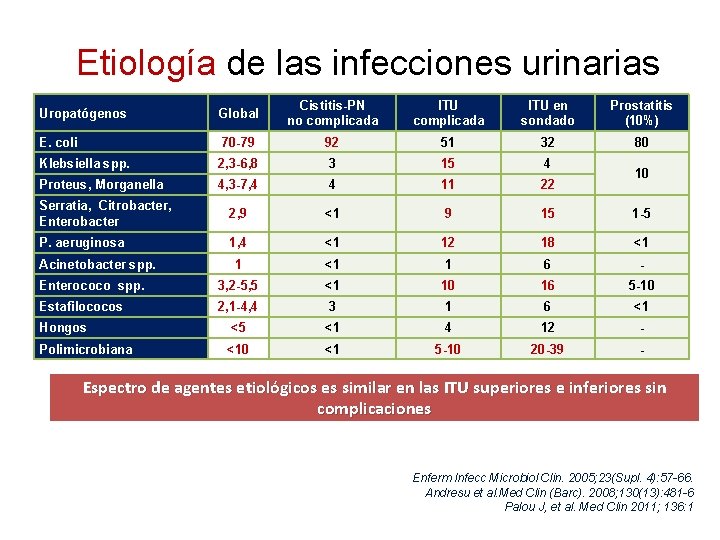
Etiología de las infecciones urinarias Uropatógenos Global Cistitis-PN no complicada ITU en sondado Prostatitis (10%) E. coli 70 -79 92 51 32 80 Klebsiella spp. 2, 3 -6, 8 3 15 4 Proteus, Morganella 4, 3 -7, 4 4 11 22 Serratia, Citrobacter, Enterobacter 2, 9 <1 9 15 1 -5 P. aeruginosa 1, 4 <1 12 18 <1 1 6 - Enterococo spp. 3, 2 -5, 5 <1 10 16 5 -10 Estafilococos 2, 1 -4, 4 3 1 6 <1 Hongos <5 <1 4 12 - Polimicrobiana <10 <1 5 -10 20 -39 - Acinetobacter spp. 10 Espectro de agentes etiológicos es similar en las ITU superiores e inferiores sin complicaciones Enferm Infecc Microbiol Clin. 2005; 23(Supl. 4): 57 -66. Andresu et al. Med Clin (Barc). 2008; 130(13): 481 -6 Palou J, et al. Med Clin 2011; 136: 1

Diagnóstico de ITU Diagnóstico clínico anamnesis (disuria +-polaquiuria (en ausencia de clinica genital) y examen clínico Diagnóstico laboratorio: § Tiras reactiva: nitritos y/o leucocito-esterasa § Sedimento urinario (x 400): ≥ 5 leucos § Urocultivo Bacteriuria significativa ≥ 105 ufc/ml ≥ 103 ufc/ml Micción espontánea [CLÁSICA] ITU complicada Mujeres con síntomas de cistitis o pielonefritis Muestras por punción suprapúbica Varones o muestras obtenidas de sonda vesical Bacteriuria asintomática 2 recuentos ≥ 105 ufc/ml 1 recuento ≥ 102 ufc/ml En orina del chorro medio, en mujeres En orina del chorro medio, en hombres En pacientes sondados ≥ 102 ufc/ml La indicación de su realización depende de las características de presentación de la ITU en cada caso concreto: complicadas, recurrentes, pielonefritis, fracaso tto


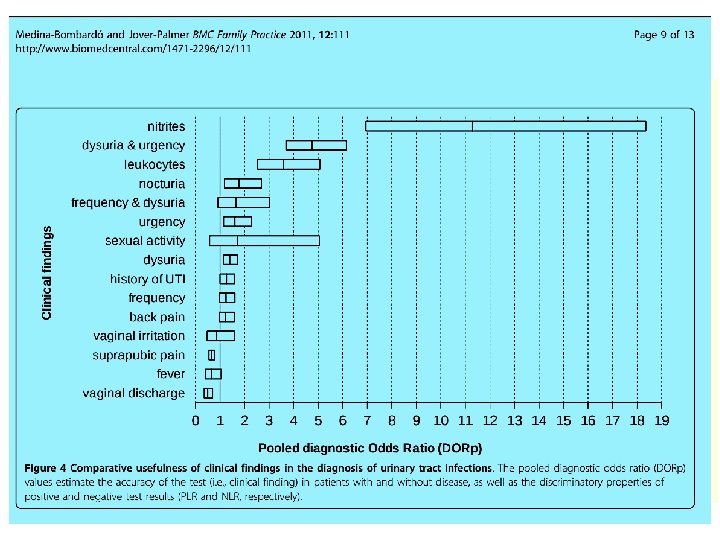
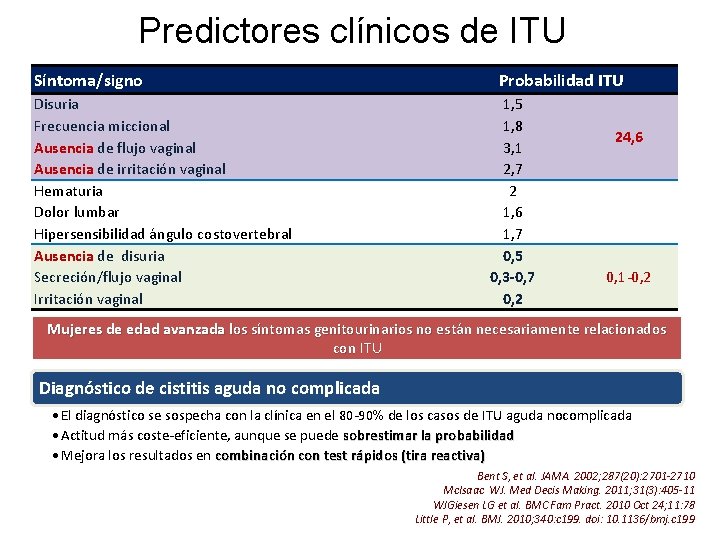
Predictores clínicos de ITU Síntoma/signo Disuria Frecuencia miccional Ausencia de flujo vaginal Ausencia de irritación vaginal Hematuria Dolor lumbar Hipersensibilidad ángulo costovertebral Ausencia de disuria Secreción/flujo vaginal Irritación vaginal Probabilidad ITU 1, 5 1, 8 3, 1 2, 7 2 1, 6 1, 7 0, 5 0, 3 -0, 7 0, 2 24, 6 0, 1 -0, 2 Mujeres de edad avanzada los síntomas genitourinarios no están necesariamente relacionados con ITU Diagnóstico de cistitis aguda no complicada • El diagnóstico se sospecha con la clínica en el 80 -90% de los casos de ITU aguda nocomplicada • Actitud más coste-eficiente, aunque se puede sobrestimar la probabilidad • Mejora los resultados en combinación con test rápidos (tira reactiva) Bent S, et al. JAMA. 2002; 287(20): 2701 -2710 Mc. Isaac WJ. Med Decis Making. 2011; 31(3): 405 -11 WJGiesen LG et al. BMC Fam Pract. 2010 Oct 24; 11: 78 Little P, et al. BMJ. 2010; 340: c 199. doi: 10. 1136/bmj. c 199

Interpretación de los resultados de las tiras reactivas en orina Pruebas de orina Esterasa Nitritos Leucocitaria (Bacterias) (Piuria) + + + - - Actuación recomendada Diagnóstico de ITU. Tratamiento justificado S: 93%, E: 72%, VPP : 95, 8% Alta probabilidad de ITU (S: 53%; E: 98%) Está justificado tratar [+] 80% cistitis [-] 20% cistitis S: 83%; E: 78% Indicar o no cultivo de orina según juicio clínico Considerar otras causas Realizar seguimiento estrecho 25% de probabilidad de ITU. VPN: 73% No justificado tratar. Indicar o no cultivo de orina según juicio clínico PAULA Orina: leucos y sangre [positivos], nitritos [negativos] Little P, et al. Health Technol Assess. 2009; 13(19): iii-iv, ix-xi, 1 -73 Little P, et al. BMJ. 2010; 340: c 199. doi: 10. 1136/bmj. c 199. Medina-Bombardó D, Jover-Palmer A. BMC Fam Pract. 2011; 12: 111

Infecciones no Diagnóstico de ITU Interpretación tiras de orina complicadas Disuria Leucocitoesterasa (+) Nitritos (+) Combinación criterios Urocultivo (+) 1 43, 2% 2 68, 8% 3 89, 1% Giesen LG et al. BMC Fam Pract. 2010 Oct 24; 11: 78 Little P, et al. BMJ. 2010; 340: c 199. doi: 10. 1136/bmj. c 199 Little P. Health Technol Assess 2009; 13(19): 1– 96 Arch Inter Med. 2007; 167 (20): 2201 -2206

Cuándo realizar urocultivo en ITU Pretratamiento Síntomas de ITU y tira reactiva en orina negativa ó síntomas atípicos ITU en embrazadas ITU en varones ITU en lactantes, neonatos y niños < 5 años Fracaso terapéutico (síntomas persistentes 14 días después del tratamiento) Sospecha de pielonefritis, prostatitis, orquiepididimitis Existencia de factores de riesgo para ITU complicada ITU sintomática en pacientes con sonda vesical ITU recurrente Sospecha de sepsis urinaria Bacteriuria asintomática que precisaría tratamiento Antecedentes de hospitalización reciente o instrumentalización Cultivos de orina postratamiento no se recomiendan como prueba de curación y no deberían recogerse a menos que los síntomas persistan o reaparezcan Excepto bacteriuria asintomática que hay que erradicar

Cistitis aguda

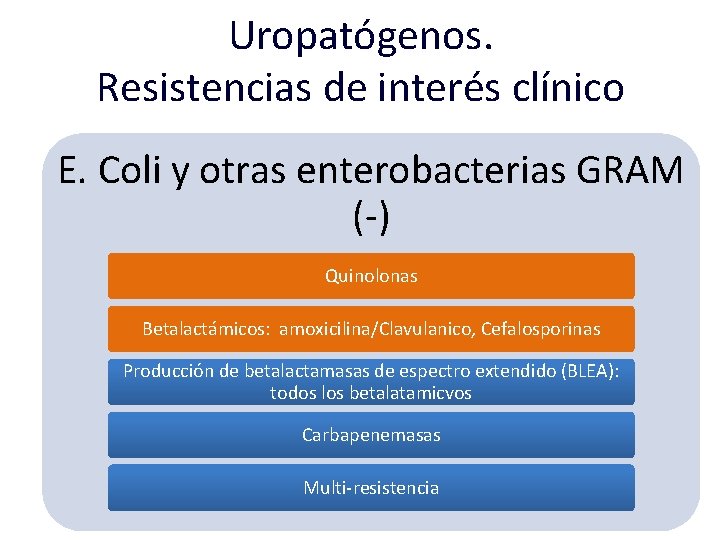
Uropatógenos. Resistencias de interés clínico E. Coli y otras enterobacterias GRAM (-) Quinolonas Betalactámicos: amoxicilina/Clavulanico, Cefalosporinas Producción de betalactamasas de espectro extendido (BLEA): todos los betalatamicvos Carbapenemasas Multi-resistencia

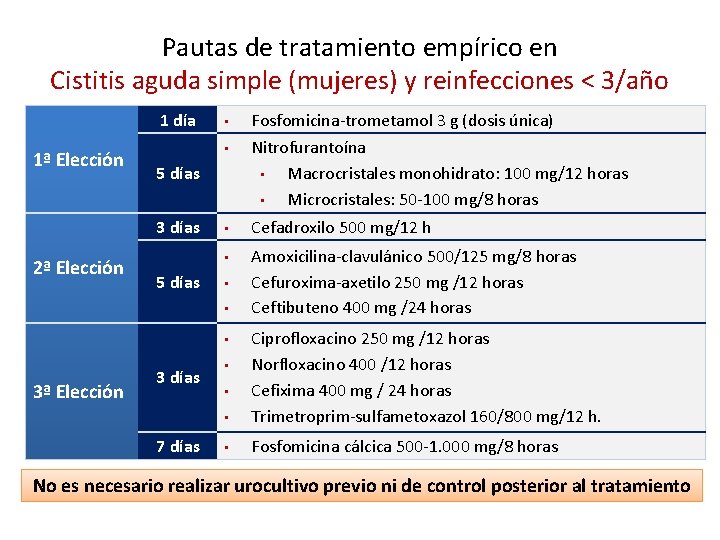
Pautas de tratamiento empírico en Cistitis aguda simple (mujeres) y reinfecciones < 3/año 1 día 1ª Elección Fosfomicina-trometamol 3 g (dosis única) • Nitrofurantoína • Macrocristales monohidrato: 100 mg/12 horas • Microcristales: 50 -100 mg/8 horas • Cefadroxilo 500 mg/12 h • Amoxicilina-clavulánico 500/125 mg/8 horas Cefuroxima-axetilo 250 mg /12 horas Ceftibuteno 400 mg /24 horas 5 días 3 días 2ª Elección • 5 días • • • Ciprofloxacino 250 mg /12 horas Norfloxacino 400 /12 horas Cefixima 400 mg / 24 horas Trimetroprim-sulfametoxazol 160/800 mg/12 h. • Fosfomicina cálcica 500 -1. 000 mg/8 horas • 3ª Elección 3 días 7 días • • No es necesario realizar urocultivo previo ni de control posterior al tratamiento

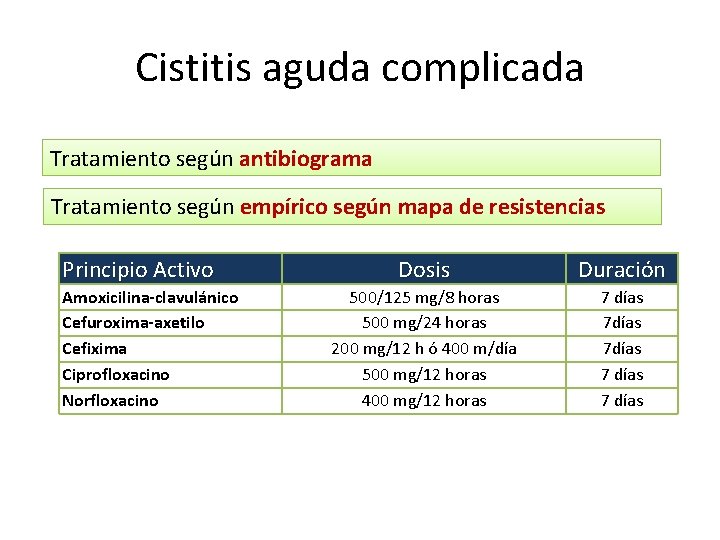
Cistitis aguda complicada Tratamiento según antibiograma Tratamiento según empírico según mapa de resistencias Principio Activo Amoxicilina-clavulánico Cefuroxima-axetilo Cefixima Ciprofloxacino Norfloxacino Dosis Duración 500/125 mg/8 horas 500 mg/24 horas 200 mg/12 h ó 400 m/día 500 mg/12 horas 400 mg/12 horas 7 días 7 días 7 días

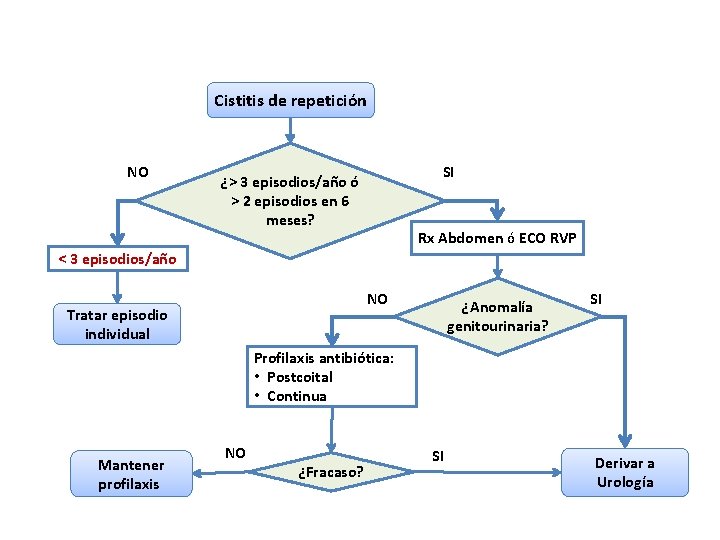
Cistitis aguda recurrentes (>3/año): Recaída y reinfección El 20 -40% mujeres tras primera ITU por E. coli, tendrá recurrencias RECAÍDA ó RECIDIVA (10 -20%) 10 -20% • En 2 semanas siguientes a la finalización del tratamiento • Suele estar producida por el mismo germen (no se ha erradicado) • Causas: inaccesibilidad del antimicrobiano por tratamiento inadecuado (antibiótico, duración), resistencia, pielonefritis subclìnica, litiasis renal, o cualquier alteración urológica potencialmente corregible REINFECCIÓN (80%) 80% • • • > 2 semanas después de finalizar tratamiento (meses después) Suele estar producida por cepa diferente al germen inicial Causas: relación con actividad sexual, déficit estrogénico, patología uroginecológica subyacente (incontinencia, cistoceles, etc)

Cistitis de repetición NO SI ¿> 3 episodios/año ó > 2 episodios en 6 meses? Rx Abdomen ó ECO RVP < 3 episodios/año NO Tratar episodio individual ¿Anomalía genitourinaria? SI Profilaxis antibiótica: • Postcoital • Continua Mantener profilaxis NO ¿Fracaso? SI Derivar a Urología

Posibilidades terapéuticas de las ITUs recurrentes POSTCOITAL No retener la orina, ni el deseo miccional. ANTIBIÓTICO CONTÍNUA (6 MESES) Micción poscoital (DOSIS ÚNICA) Lavado genital diario, precoital o poscoital de delante atrás. Fosfomicina 3 g/10 días Usar ropa interior de algodón y holgada. Nitrofurantoína 50 ó 100 mg 50 -100 mg nocturno Se pueden usar tampones en caso de menstruación. Utilizar la ducha y desaconsejar los baños de espuma. Ciprofloxacino 125 ó 250 mg 125 mg nocturno Métodos anticonceptivos. Si utilizan espermicidas con o sin Norfloxacino 200 mg 400 mg nocturno diafragma deben considerar métodos anticonceptivos alternativos Cefaclor 250 mg nocturno • higiene de la pareja sexual (masculina o femenina) 125 -250 mg nocturno A pesar. Cefalexina de no existir evidencia 125 ó 250 mg de su eficacia • • Cotrimoxazol ¿? 10/200 ó 80/400 mg 40/200 mg nocturno ¿Arándanos para la prevención de infecciones urinarias ? Estrógenos tópicos en postmenopáusicas ¿Qué consejos se pueden dar?

Bacteriuria asintomática

Bacteriuria asintomática Diagnóstico: • Dos recuentos ≥ 100. 000 ufc/m. L en mujeres y uno en varones. • Un recuento ≥ 100 ufc/m. L Indicaciones de tratamiento: • Embarazadas • Antes de instrumentación urológica traumática: • Cirugía urológica/prostática (antes/después), • Previo a manipulaciòn urológica mayor, si se peeve sangrado de la mucosa • Mujeres portadoras de sonda vesical de corta duración en las que bacteriuria persiste a las 48 horas del recambio de la sonda • Inmunodepresión severa (neutropénicos) No tratamiento: • • • Pacientes institucionalizados, ancianos Diabéticos Portadores de catéter urinario Trasplantados (incluido el renal) Vejiga neurógena, candiduria…

ITU baja en embarazadas

ITU en embarazadas Incidencia: 8 -15% Mayor riesgo a partir 6ª semana, pico máximo entre 22 - 24 semanas ITU no tratada embarazo: prematuridad, bajo peso, mayor mortalidad Cuadros clínicos • Bacteriuria asintomática • Cistitis aguda • Pielonefritis aguda 2 -11% 1 -5% 1 -2% Bacteriuria asintomática se asocia a pielonefritis aguda (20 -40=%), no parece aumentar de riesgo de cistitis Etiología: bacilos GRAM (-) en 80%: E. coli, Proteus sp y Klebsiella sp Urocultivo previo y a las 1 -2 semanas tratamiento Tratamiento antibiótico con pautas cortas (BA) o largas (cistitis, pielonefritis)

Bacteriuria asintomática durante el embarazo • Prevalencia: 2 -11%. • Mayor riesgo: – Multíparas – Nivel socioeconómico bajo – Antecedente de ITU previa y diabetes. • Cribado en el 1º trimestre: Urocultivo ( >100. 000 ufc/ml) • Riesgos: – 20 -40% de las BA no tratadas pielonefritis – El tratamiento evita el 80% de las pielonefritis – Controversia sobre la asociación de BA y mortalidad perinatal, prematuridad o bajo peso • Recurrencia: 20 -30% de BA bien tratadas (en 15 días). – 50% no se consiguió orina estéril durante todo el embarazo – Profilaxis antibiótica hasta el parto con monodosis nocturna: – cefuroxima, cefalexina, nitrofurantoína (salvo el último mes)

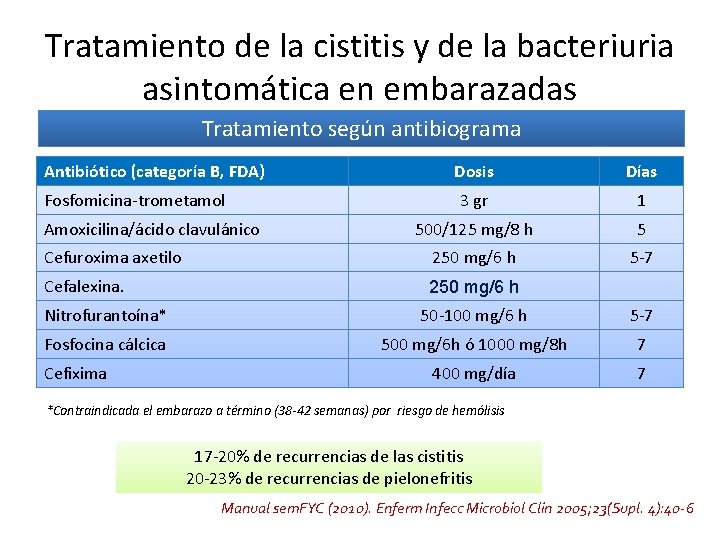
Tratamiento de la cistitis y de la bacteriuria asintomática en embarazadas Tratamiento según antibiograma Antibiótico (categoría B, FDA) Dosis Días 3 gr 1 500/125 mg/8 h 5 Cefuroxima axetilo 250 mg/6 h 5 -7 Cefalexina. 250 mg/6 h Fosfomicina-trometamol Amoxicilina/ácido clavulánico Nitrofurantoína* 50 -100 mg/6 h 5 -7 Fosfocina cálcica 500 mg/6 h ó 1000 mg/8 h 7 400 mg/día 7 Cefixima *Contraindicada el embarazo a término (38 -42 semanas) por riesgo de hemólisis 17 -20% de recurrencias de las cistitis 20 -23% de recurrencias de pielonefritis Manual sem. FYC (2010). Enferm Infecc Microbiol Clin 2005; 23(Supl. 4): 40 -6

ITU baja varón

ITU en varones Frecuente alteración anatómica, funcional o instrumentación del tracto urinario Prevalencia: 0, 5% en jóvenes, > 10% en ancianos y 50% en institucionalizados. Etiología: • • • 80% son bacterias GRAM(-): E. Coli (50 -60%) y aumentan Proteus sp y Klebsiella sp Además otros GRAM(-) Pseudomonas acruginosa, Enterobacter y Serratia Gérmenes oportunistas: Acinetobacter, Corynebaeterium y hongos Enterococcus faecalis, Staphylococcus Polimicrobiana Urocultivo previo y 1 -2 semanas tratamiento La presencia de fiebre obliga a descartar prostatitis concomitante Tratamiento de la cistitis aguda con pautas largas • • Amoxicilina/clavulánico 500 mg/125 mg/ 8 horas, 7 -10 días Cefuroxima-axetilo ora, 250 mg/12 horas, 7 -10 días Cefixima, 400 mg cada 24 horas, 3 días Ciprofloxacino 500 mgr/12 h/ 7 -10 días
![ITU en pacientes sondados cuadros clínicos Bacteriuria asintomática 10 15 No indicado tratamiento antibiótico ITU en pacientes sondados cuadros clínicos Bacteriuria asintomática [10 -15%] No indicado tratamiento antibiótico](https://slidetodoc.com/presentation_image/3b2f95a9de2dff4da03ffde8f8d79b44/image-27.jpg)
ITU en pacientes sondados cuadros clínicos Bacteriuria asintomática [10 -15%] No indicado tratamiento antibiótico 10 -25% bacteriurias : ITU sintomática 1 -4% ITU sintomatica: [2 -4%] Sepsis [0, 3 -1%] (13 -30% exitus) Cistitis, PNF, prostatitis Tratamiento antibiótico según antibiograma Derivación hospitalaria

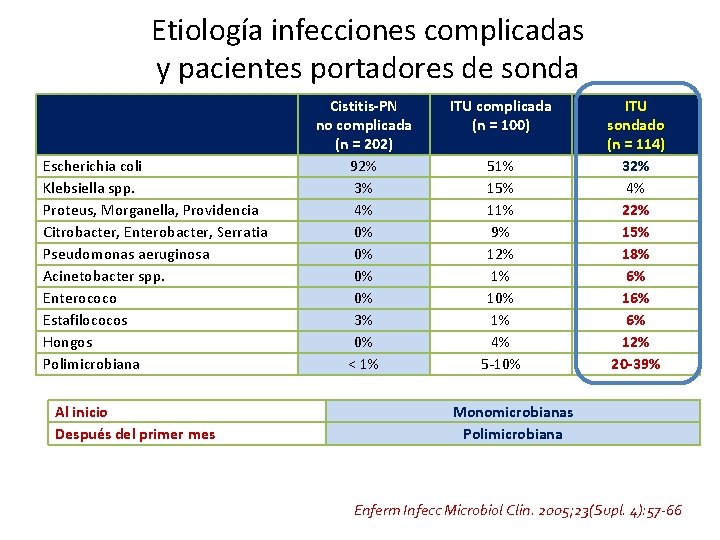
Etiología infecciones complicadas y pacientes portadores de sonda Escherichia coli Klebsiella spp. Proteus, Morganella, Providencia Citrobacter, Enterobacter, Serratia Pseudomonas aeruginosa Acinetobacter spp. Enterococo Estafilococos Hongos Polimicrobiana Al inicio Después del primer mes Cistitis-PN no complicada (n = 202) 92% 3% 4% 0% 0% 3% 0% < 1% ITU complicada (n = 100) 51% 15% 11% 9% 12% 1% 10% 1% 4% 5 -10% ITU sondado (n = 114) 32% 4% 22% 15% 18% 6% 16% 6% 12% 20 -39% Monomicrobianas Polimicrobiana Enferm Infecc Microbiol Clin. 2005; 23(Supl. 4): 57 -66

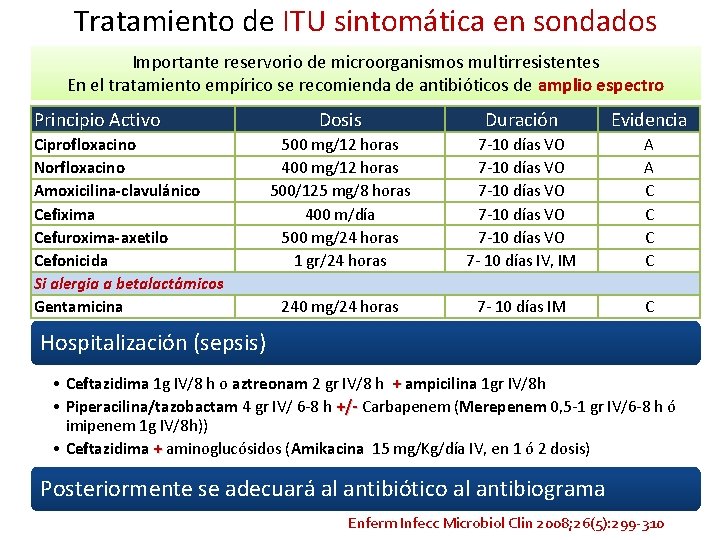
Tratamiento de ITU sintomática en sondados Importante reservorio de microorganismos multirresistentes En el tratamiento empírico se recomienda de antibióticos de amplio espectro Principio Activo Ciprofloxacino Norfloxacino Amoxicilina-clavulánico Cefixima Cefuroxima-axetilo Cefonicida Si alergia a betalactámicos Gentamicina Dosis Duración Evidencia 500 mg/12 horas 400 mg/12 horas 500/125 mg/8 horas 400 m/día 500 mg/24 horas 1 gr/24 horas 7 -10 días VO 7 -10 días VO 7 - 10 días IV, IM A A C C 240 mg/24 horas 7 - 10 días IM C Hospitalización (sepsis) • Ceftazidima 1 g IV/8 h o aztreonam 2 gr IV/8 h + ampicilina 1 gr IV/8 h • Piperacilina/tazobactam 4 gr IV/ 6 -8 h +/- Carbapenem (Merepenem 0, 5 -1 gr IV/6 -8 h ó imipenem 1 g IV/8 h)) • Ceftazidima + aminoglucósidos (Amikacina 15 mg/Kg/día IV, en 1 ó 2 dosis) Posteriormente se adecuará al antibiótico al antibiograma Enferm Infecc Microbiol Clin 2008; 26(5): 299 -310

Profilaxis antibiótica de la ITU en el sondaje o recambio electivo de sonda No se recomienda de forma rutinaria Procedimiento Indicación Cistoscopia Procedimientos urodinámicos No se recomienda la profilaxis antibiótica rutinaria Sondaje vesical único Sondaje vesical prolongado No se recomienda la profilaxis antibiótica rutinaria Se considerará en aquellos pacientes con riesgo de presentar complicaciones: presentar complicaciones Inmunodeprimidos Pacientes con reflujo vesicoureteral Neutropénicos y otras inmunosupresiones Trasplantados renales Diabéticos Cirrosis hepática Riesgo de endocartitis Antibiótico: Fosfomocina 3 gr (VO) ó Gentamicina (IM), 240 mg (dosis única)

Profilaxis antibiótica de la ITU en momento de la colocación, retirada o sustitución Pacientes con patología cardíaca con riesgo de endocarditis bacteriana que van a ser sondados antes de someterse a procedimientos uro/ginecológicos: Uso de drogas por vía parenteral Colocación de vías de acceso permanente a venas Cirugía anterior de válvulas Cirugía dental reciente Válvulas debilitadas Indicada quimioprofilaxis : Ampicilina IM, 2 g + Gentamicina IM, 1, 5 mg/Kg (30 Min antes sondaje) American Heart Association

Pielonefritis aguda

Diagnóstico de pielonefritis El diagnóstico se basa en signos y síntomas clínicos • Síndrome miccional (60%) con: • Fiebre +/- Escalofríos, MEG, nauseas • Dolor lumbar • Las variables clínicas asociadas significativamente con PNF: fiebre y MEG Variables paraclínicas asociadas a PNF: • Leucocitos, piuria Realizar siempre: • Tira de orina, urocultivo con antibiograma • Hemocultivo sin ingresa

Etiología de las PNF agudas PNA complicada ( factores de riesgo de infección por microorganismos resistentes) PNA no complicada • • Escherichia coli (75 -95%) Klebsiella spp. Proteus spp. Staphylococcus saprophyficus (mujeres jóvenes) • • E. coli , Klebsiella sp productoras de BLEE Pseudomonas aeruginosa Otros bacilos Gram (-): serratia, enterobacter, Enterococcus spp. (ancianos) Staphylococcus aureus Estrp grupo B (gestante, RN, anciano, diabéticos) Candida spp (diabético, antibiótico previo, sonda) Otras: H. ínfluenzae, Gardnerella vaginalis, Mycoplasma homínis, Ureaplasma ureayicum, Corynetacteríum urealyticum, hongos. Polimicrobiana (vejiga neurógena o con una fístula vésico-intestinal o vésico-vaginal)

Manejo PNF aguda. Criterios de ingreso Valorar hospitalización en caso de: • Complicada (obstructiva, patología estructural o funcional urinarias o litiasis) • Embarazo • Comorbilidad importante (ancianos, diabéticos, cirróticos, neoplásicos, trasplantados, inmunodeprimidos) • Estado séptico • Intolerancia a vía oral (vómitos persistentes) • Clínica de complicación local (dolor intenso, hematuria franca, masa renal, insuficiencia renal aguda) • Progresión de una ITU no complicada • Si existe riesgo de insuficiencia renal • Diagnóstico dudoso • Falta de respuesta terapéutica en 48 -72 h Relativas: problema social o sospecha de incumplimiento, , DM, vejiga neurógena, litiasis Varón: individualizar

Manejo PNF aguda sin criterios de ingreso 1ª elección: • Ciprofloxacino 500 -750 mg/12 h (VO), 7 días (Resistencias a FQ < 10%) ó Tratamiento vía • Amoxicilina-clavulánico 500/125 mg/8 h (VO), 10 -14 d oral Alternativa: 7 -14 días • Cefuroxima axetilo 500 mg/12 h (VO) 10 -14 d ó • Cefixima 400 mg/24 horas ó 200/12 h (VO), 10 -14 d ó • Cepodoxima proxetil 200 mg/12 h, 10 dia ó • Levofloxacino 500 mg/día, 7 días (resistencias FQ < 10%) Intensificación precoz , vía parenteral , 1 -3 días (Resistencias FQ > 10%) Intensificación precoz , vía parenteral , 1 -3 días • Ceftriaxona 1 g/d ó Cefotaxima 1 g/8 h ó Cefonicid 1 g/d ó ó • Gentamicina 3 -6 mg/kg/d (160 -240 mg/d ) IM-IV ó Tobramicina 200 mg/24 h, ó ó Amikacina 15 mg/Kg/ 24 h (cada 8 -12 h) ó • Amoxi-clavulámico: 1 -2 g IV/8 h Alternativa: tratamiento secuencial Continuar posteriormente VO (7 - 14 días): Continuar posteriormente IM(IV) VO • Amoxicilina-ácido clavulánico 500 mg. /125 mg/ 8 horas ó • Cefixima (400 mg/24 h), cefuroxima (500 mg/12 h) ó • Cefuroxima Axetilo 500 mg/12 h ó • Quinolonas (ciprofloxacino 500 mg/h, levofloxacino 500 mg/d) Riesgo de infección por microorganismos resistentes: Manipulación urológica reciente, sonda uretral permanente, tratamiento antibiótico previo, infección adquirida en el hospita. L Gupta K. Clinical Infectious Diseases 2011; 52(5): e 103–e 120

Prostatitis aguda Clínica • • Síntomas miccionales Síntomas de obstrucción uretral Molestias perineales Fiebre y escalofríos Exploración Física • Tacto rectal : necesario. próstata aumentada de tamaño y dolorosa • Masaje prostático: contraindicado Pruebas complementarias • Urocultivo previo • Urocultivo postratamiento (mes y 6 meses) • Hemocultivo si ingresa

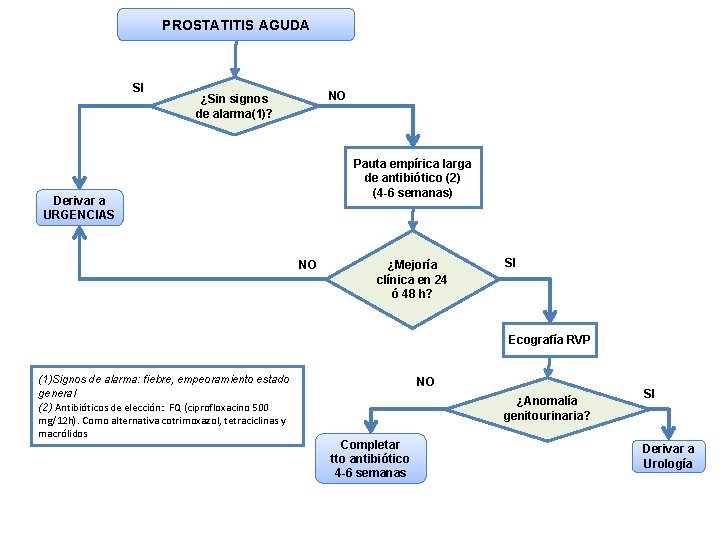
PROSTATITIS AGUDA SI NO ¿Sin signos de alarma(1)? Pauta empírica larga de antibiótico (2) (4 -6 semanas) Derivar a URGENCIAS NO ¿Mejoría clínica en 24 ó 48 h? SI Ecografía RVP (1)Signos de alarma: fiebre, empeoramiento estado general (2) Antibióticos de elección: FQ (ciprofloxacino 500 mg/12 h). Como alternativa cotrimoxazol, tetraciclinas y macrólidos NO ¿Anomalía genitourinaria? Completar tto antibiótico 4 -6 semanas SI Derivar a Urología

Tratamiento de Prostatitis Aguda no complicada Sin criterio de ingreso Vía Oral: • Ciprofloxacino 500 mg/12 hora(VO), 28 días ó • Levofloxacino: 500 mg/d, 28 días Primera elección Alternativa VO Tratamiento secuencial (inicio parenteral, 1 -3 días): • Ceftriaxona 1 gr IV/ 24 h + Gentamicina 240 mg IM/24 Posteriormente seguir con tratamiento VO (4 semanas) • Ciprofloxacino 500 mg (VO)/12 h u • Ofloxacino 400 mg (VO)/12 h ó • TMP-SMX 320/1600 mg (VO)/12 • Ofloxacino 200 mg/12 h (VO) ó • TMP-SMX 160/800 mg/12 h ó • Cefixima 400 mg/d (VO) Duraciòn: 4 semanas Prostatitis crónica bacteriana Elección: Ciprofloxacino 500 mg/12 hora(VO), 28 días ó Alternativa: Levofloxacino (VO), 500 mg/24 horas, 28 días ó Trimetroprim sulfametoxazol (VO), 160/800 mg/22 horas, 28 Días Se suelen asociar alfabloqueantes

Penetración en tejido prostático de los antimicrobianos Antibiótico Concentración Plasma/próstata Fluorquinolonas* >100% TMP y TMP/SMX >100% Doxiciclina 60 -70% Metronidazol 50 -60% Eritromicina 30 -50% Nitrofurantoína 15 -25% Tetraciclina 15 -20% SMX 10 -35% Betalactámicos 10 -25% Aminoglicósidos 10 -15% *Levofloxacino mejor que Ciprofloxacino en tejido no inflamando