Control y Tratamiento farmacolgico Dra Elisa Prez Barrena

Control y Tratamiento farmacológico Dra. Elisa Pérez Barrena

DIABETES MELLITUS: PROBLEMA DE SALUD PÚBLICA. • SERIO, COMÚN , CRECIENTE y COSTOSO. • COMPORTAMIENTO EPIDÉMICO (prevalencia: aumenta la DM 2). • RELACIONADO: ESTILOS DE VIDA. ENVEJECIMIENTO. • En países desarrollados y especialmente en vías de desarrollo. • Entre las primeras 5 causas de consulta y mortalidad en población adulta. • Predomina en ancianos ( 65 años) en países desarrollados y en el grupo de 45 -64 años en países en vías de desarrollo.

Objetivos del Programa Nacional de Diabetes Mellitus 1. Disminuir la morbilidad por Diabetes. 2. Disminuir la mortalidad prematura por Diabetes. 3. Reducir la frecuencia y severidad de las complicaciones agudas y crónicas de la Diabetes. 4. Mejorar la calidad de la vida de las personas con Diabetes.

Clasificación de la Diabetes Mellitus A. DM Tipo 1: con números arábigos y no romanos • • Puede ser AUTOINMUNE o IDIOPÁTICA Presentación más frecuente en niños y adolescentes. Paciente delgado o en normopeso. Déficit absoluto de insulina (destrucción de células β): B. DM Tipo 2: • • • Más frecuente en adultez o senectud y comienza a observarse en edades pediátricas Paciente usualmente en sobrepeso (80 -90% de los pacientes). Combinación de resistencia periférica a la insulina y déficit relativo de insulina. C. Otros tipos específicos: Defectos genéticos de la función de células β. Defectos genéticos de la acción insulínica Enfermedades del páncreas exocrino. Enfermedades endocrinas D. Diabetes Gestacional Cuando la diabetes aparece durante el embarazo. Tendencia a la CETOACIDOSIS Inducida por fármacos o sust. químicas. Infecciones. Formas raras de origen inmunológico Otros síndromes genéticos asociados a DM.

DIABETES MELLITUS tipo 2 Ø Población general: 90% DM 2 y 10% DM 1 Ø Prevalencia: se correlaciona con la prevalencia de Obesidad. Ø Edad: 60 años 20% 30 años 5% Se espera que será la forma predominante de DM en los grupos 10 -19 años dentro de 10 años.

DIABETES MELLITUS tipo 2 POCO SINTOMÁTICA Ø Es una enfermedad por lo que su diagnóstico se efectúa con frecuencia de forma casual, y no por sospecha clínica. Ø Presencia de complicaciones vasculares al diagnóstico (12 al 40%) Ø Con frecuencia forma parte del Síndrome plurimetabólico relacionado con la morbimortalidad cardiovascular. Ø Es progresiva, a medida que transcurren los años su control metabólico va empeorando producto de una mayor resistencia a la insulina o a progresivo deterioro de su secreción.
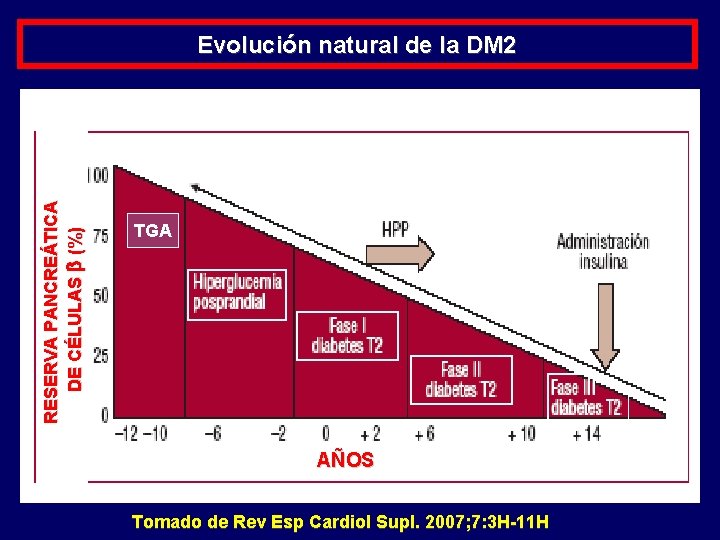
RESERVA PANCREÁTICA DE CÉLULAS (%) Evolución natural de la DM 2 TGA AÑOS Tomado de Rev Esp Cardiol Supl. 2007; 7: 3 H-11 H
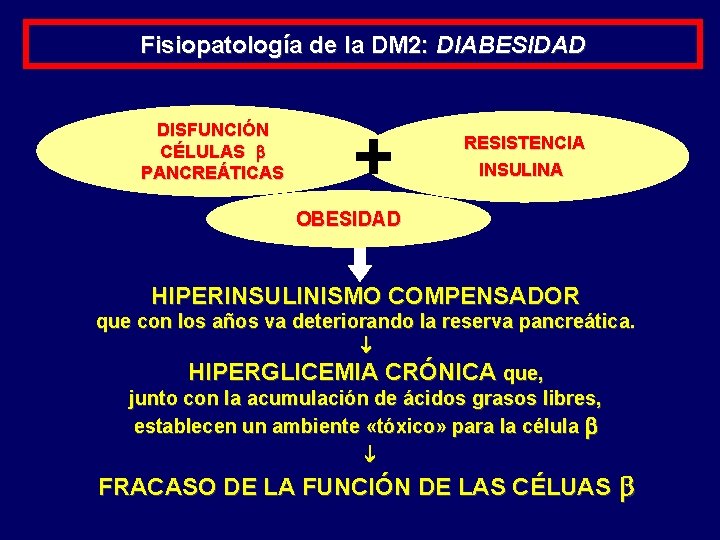
Fisiopatología de la DM 2: DIABESIDAD DISFUNCIÓN CÉLULAS PANCREÁTICAS + RESISTENCIA INSULINA OBESIDAD HIPERINSULINISMO COMPENSADOR que con los años va deteriorando la reserva pancreática. HIPERGLICEMIA CRÓNICA que, junto con la acumulación de ácidos grasos libres, establecen un ambiente «tóxico» para la célula FRACASO DE LA FUNCIÓN DE LAS CÉLUAS
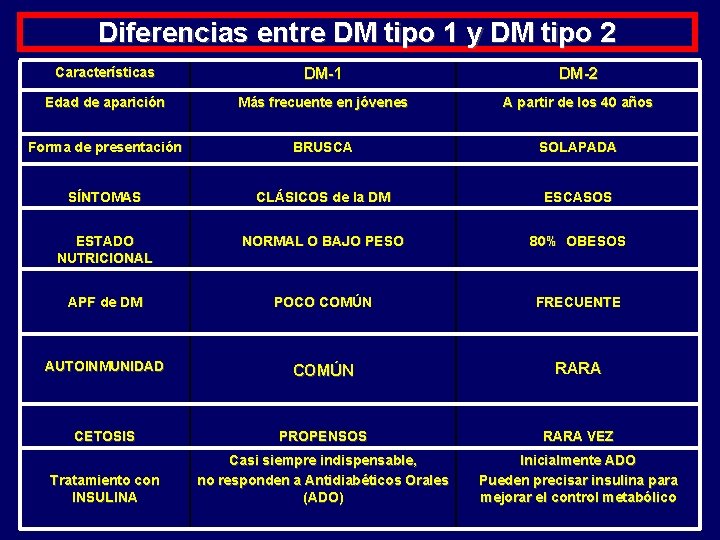
Diferencias entre DM tipo 1 y DM tipo 2 Características DM-1 DM-2 Edad de aparición Más frecuente en jóvenes A partir de los 40 años Forma de presentación BRUSCA SOLAPADA SÍNTOMAS CLÁSICOS de la DM ESCASOS ESTADO NUTRICIONAL NORMAL O BAJO PESO 80% OBESOS APF de DM POCO COMÚN FRECUENTE AUTOINMUNIDAD COMÚN RARA CETOSIS PROPENSOS RARA VEZ Tratamiento con INSULINA Casi siempre indispensable, no responden a Antidiabéticos Orales (ADO) Inicialmente ADO Pueden precisar insulina para mejorar el control metabólico

ALARMA EPIDEMIOLÓGICA • Cada 10 segundos personas son diagnosticadas con Diabetes. • Cada 10 segundos una persona muere por causas relacionadas a DM. • En la infancia, la DM 2 representa del 2 -3% de todos los casos. Sin embargo, en los últimos años ha mostrado un incremento de 10 veces. • Las personas con DM tienen una esperanza de vida reducida y una mortalidad 2 veces mayor que la población general. Una mejoría en el cuidado de la DM aumentaría la esperanza de vida de estas personas, PERO esto a su vez llevaría una mayor Incidencia de complicaciones microvasculares y macrovasculares

Complicaciones de la DM 2 COMPLICACIONES MICROVASCULARES 1. Nefropatía diabética. 2. Retinopatía diabética. 3. Neuropatía diabética (componente de daño directo a los nervios y un componente de alteración en los vasos que nutren a los nervios: vasa nervorum). COMPLICACIONES MACROVASCULARES Derivadas de la aparición de la aterosclerosis prematura y difusa : 1. Enfermedad coronaria. 2. Eventos cerebrovasculares. 3. Enfermedad arterial periférica. 4. Pie diabético.

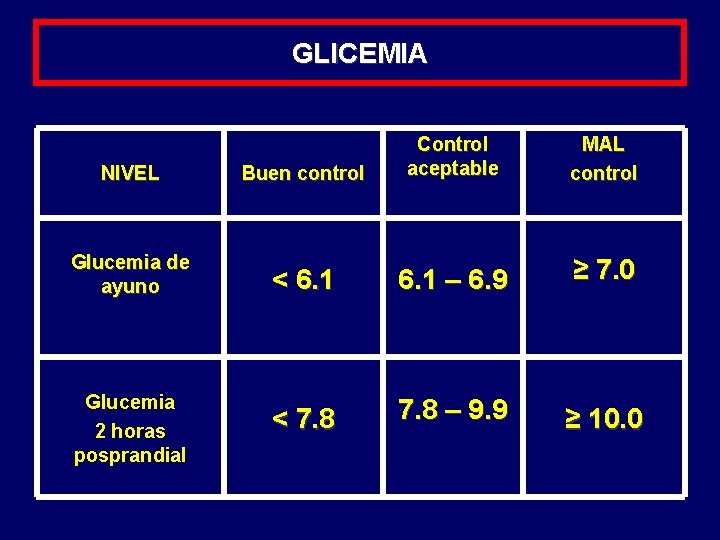
GLICEMIA NIVEL Buen control Control aceptable MAL control Glucemia de ayuno < 6. 1 – 6. 9 ≥ 7. 0 Glucemia 2 horas posprandial < 7. 8 – 9. 9 ≥ 10. 0

¿Por qué es importante el control de las Glicemias? • Es importante porque. . . – No existe retinopatía sin hiperglicemia – No existe nefropatía sin hiperglicemia – No existe neuropatía sin hiperglicemia – Menos enfermedad cardiovascular sin hiperglicemia.

Hemoglobina glicosilada (Hb. A 1 c ) META Hb. A 1 c < 7% Mientras mayor sea el porcentaje, mayor será el promedio de las glicemias y mayor el riesgo de complicaciones

¿Por qué es importante reducir la Hb. A 1 c ? DISMINUYE el riesgo de complicaciones 1% 21% Muertes relacionadas a la diabetes 37% Complicaciones microvasculares 14% Infarto miocardio Stratton IM et al. BMJ 2000. 321: 405– 412

Otras metas en la DM 2 • HTA: < 130/80 mm. Hg. Meta de TA en ptes con DM 2 debe ser: IECAs, ARA-II y diuréticos tiazídicos deben ser la 1 ra línea de tto en el paciente con DM 2 + HTA. • IMC (Kg/m²): < 25 • Colesterol Total: < 5, 2 mmol/l • Triglicéridos: < 1, 7 mmol/l


Tratamiento NO farmacológico de la DM 2 • Educación diabetológica del paciente y sus familiares. • Plan de alimentación, ejercicios físicos y hábitos saludables. • NO FUMAR (factor independiente de riesgo de daño cardiovascular) • Reducción de peso (5 -10%) en el sobrepeso, capaz de controlar la mayoría de los problemas metabólicos en la DM 2. • No se recomienda la suplementación con micronutrientes minerales o con vitaminas antioxidantes como parte del tratamiento de la DM 2 o como herramienta de prevención cardiovascular como parte del tratamiento de la DM 2.

Tratamiento Farmacológico en la DM 2 • Se debe iniciar tratamiento en toda persona que no haya alcanzado las metas de buen control glucémico con MEV en un período de 1 a 4 meses. • Iniciar tratamiento con Antidiabéticos Orales (ADO) desde el momento del diagnóstico cuando el GRADO de DESCONTROL de la DM permite anticipar que las MEV no van a bastar para reducir gradualmente las glucemias y alcanzar las metas de control glucémico.

Agentes para el tto farmacológico de la DM 2 • Sulfonilureas – – Glibenclamida Tolbutamida Glimepirida Glicazida • Secretagogos rápidos – Nateglinida – Repaglinida • Inhibidores. Alfa glucosidasa – Acarbosa • Biguanidas – Metformina • Tiazolidinedionas – Rosiglitazona – Pioglitazona • Incretinas – Exenatide – Inhibidores DPP 4 • Insulinas – Lispro, glulisina – Regular – NPH, Mezclas • 70/30, 75/25 – Glargina – Insulina inhalada Optimizar su uso-Combinarlos
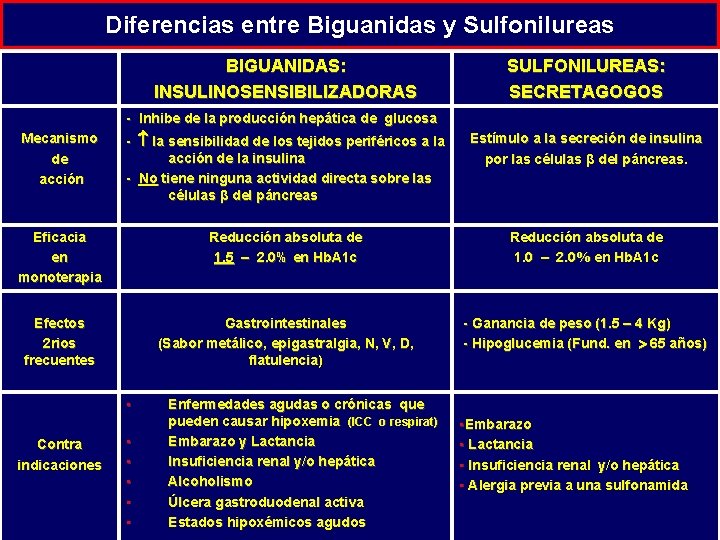
Diferencias entre Biguanidas y Sulfonilureas BIGUANIDAS: INSULINOSENSIBILIZADORAS SULFONILUREAS: SECRETAGOGOS - Inhibe de la producción hepática de glucosa Mecanismo de acción - la sensibilidad de los tejidos periféricos a la acción de la insulina - No tiene ninguna actividad directa sobre las células β del páncreas Estímulo a la secreción de insulina por las células β del páncreas. Eficacia en monoterapia Reducción absoluta de 1. 5 – 2. 0% en Hb. A 1 c Reducción absoluta de 1. 0 – 2. 0% en Hb. A 1 c Efectos 2 rios frecuentes Gastrointestinales (Sabor metálico, epigastralgia, N, V, D, flatulencia) • Contra indicaciones • • • Enfermedades agudas o crónicas que pueden causar hipoxemia (ICC o respirat)) Embarazo y Lactancia Insuficiencia renal y/o hepática Alcoholismo Úlcera gastroduodenal activa Estados hipoxémicos agudos - Ganancia de peso (1. 5 – 4 Kg) - Hipoglucemia (Fund. en 65 años) • Embarazo • Lactancia • Insuficiencia renal y/o hepática • Alergia previa a una sulfonamida

Tratamiento con BIGUANIDAS METFORMIN tab 500 mg: • Es el único ADO que cuando es usado en monoterapia ha mostrado una reducción en las complicaciones macrovasculares de la DM 2. • Tratamiento de elección del paciente OBESO. • No produce aumento de peso y mejora el perfil lipídico, ya que disminuye los niveles de TG y aumenta los de HDL. • Adultos y niños > 12 años: Dosis inicial es de 500 mg dos veces al día, ingeridas después de as principales comidas. • La acción máxima se alcanza a los 10 días. Las dosis se ajustan cada 7 - 14 días, de acuerdo a los controles glicémicos.

Tratamiento con sulfonilureas GLIBENCLAMIDA tab 5 mg: • Si el paciente no es obeso puede ser el hipoglucemiante inicial de elección. Comenzar con ½ ó 1 tableta en el desayuno y se aumenta la dosis hasta un máximo de 20 mg añadiéndolo en comida y si es necesario en almuerzo. TOLBUTAMIDA tab 500 mg: • La dosis varía de 500 mg a 3 g diarios, comenzando con 1 tab en Des. Es de utilidad especialmente en diabéticos ancianos, con poca elevación de la glucemia y en los casos que la glibenclamida a dosis mínima origine hipoglucemias.

INSULINA en la DM 2. Indicaciones 1. Insuficiencia pancreática, renal o hepática 2. Aquellos pacientes con DM 2 que presenten: • Descompensaciones hiperglucémicas agudas: – Hiperglucemia asociada con osmolaridad. – Hiperglucemia basal (>250 -300 mg/dl), muy sintomático (polidipsia, poliuria y marcada pérdida de peso y/o cetonuria). • De forma provisional ante determinadas circunstancias intercurrentes: IMA, cirugía mayor, tto con corticoides, gestación, etc • Fracaso primario o secundario al tto con fármacos orales: Diabetes mal controlada, estando realizando correctamente la dieta y el tratamiento con fármacos orales durante al menos 2 -3 meses, en ausencia de obesidad.

INSULINA en la DM 2 • Insulina de acción intermedia (NPH): Se utiliza al acostarse pues mejora la glucemia del ayuno. • Dosis: 0. 1 -0. 3 U/kg/día. Suele aumentar con la progresión de la enfermedad y en pacientes obesos. • Las dosis se ajustarán según controles de glicemia en ayunas. • Cuando se requiere más de 25 a 30 unidades de insulina NPH o lenta: Administrar ⅔ partes de la dosis en la mañana y ⅓ en la noche. • Si no se consigue control metabólico adecuado será necesario insulina de acción rápida antes de las comidas. • Toda modificación de la pauta de insulina debe ir acompañada de un incremento temporal de la frecuencia de autoanálisis de la glicemia. • Las variaciones de dosis no serán superiores a 2 -4 UI cada 3 días.

¿Con cuál antidiabético empezar? • En la valoración inicial se deben tener en cuenta 3 criterios: 1. IMC 2. Glucemia inicial 3. Estabilidad clínica • PACIENTE INESTABLE es aquel que presenta pérdida muy rápida de peso y/o cetonuria; y la presencia de una condición intercurrente que genere descompensación metabólica.

Paciente clínicamente estable y con sobrepeso GLICEMIA < 15 mmol/l GLICEMIA ≥ 15 mmol/l • Iniciar con MEV y un fármaco para reducir rápidamente la glucotoxicidad. • Si después de 1 mes no se alcanzan las metas, la primera elección es iniciar monoterapia con Metformina. • La 1 ra elección es iniciar monoterapia con un insulinosecretor (glibenclamida) • También se puede iniciar monoterapia con sulfonilureas, pero el paciente puede ganar peso. • También se puede iniciar insulinoterapia. • La 3 ra línea es iniciar terapia con Meglitinidas, acarbosa o una tiazolidinediona. • Una 3 ra opción es iniciar terapia combinada de insulina en la noche + sulfonilurea en el día.

Paciente inestable con Glicemia ≥ 15 mmol/l SOBREPESO SIN SOBREPESO INSULINOTERAPIA de entrada, aunque pueda ser transitoria.

Paciente estable y sin sobrepeso GLICEMIA < 15 mmol/l • Iniciar con MEV • Si después de 1 mes no se alcanzan las metas, la 1 ra elección es iniciar: monoterapia con insulinosecretor. • También se puede iniciar monoterapia con Metformina. GLICEMIA ≥ 15 mmol/l • Iniciar con MEV + INSULINA de entrada, aunque pueda ser transitoria. • También se puede iniciar con terapia combinada de: insulina (noche) + sulfonilurea (día)

Combinaciones posibles • Al ser la DM 2 una enfermedad progresiva, la terapia de combinación con agentes de actividad diferente puede ser necesaria tempranamente y la mayoría de los pacientes necesitarán insulina con el tiempo. • Es válida la asociación de metformin con glibenclamida o tolbutamida, antes de pasar a la asociación (o sin asociarse) con insulina.

CONCLUSIONES 1. El tratamiento de la DM 2 precisa un abordaje multifactorial, en el que el control glucémico es sólo uno de los factores a considerar. 2. Dependiendo del patrón clínico y de las anomalías o complicaciones asociadas, el médico tiene a su disposición herramientas terapéuticas claramente efectivas. Metformina es el fármaco de primera elección en la DM 2.

CONCLUSIONES 3. Los hipoglucemiantes orales estimulan la secreción de insulina, mientras los normoglucemiantes mejoran la utilización periférica de la glucosa, lo cual permite un uso eficiente de la insulina endógena. 4. Para los pacientes con una marcada deficiencia en la secreción insulínica están disponibles diversas formas de insulina.

Bibliografía 1 • Guía Cubana de la Práctica Clínica basada en la evidencia sobre el pesquisaje , diagnóstico y tratamiento de la Guía Cubana de la Práctica Clínica basada en la evidencia sobre el pesquisaje, diagnóstico y tratamiento de la DM 2. 2010. Disponible en: http: //www. sld. cu/galerias/pdf/sitios/pdvedado/gpc_dm 2_final. pdf • Programa Nacional de Diabetes Mellitus. 2007. Disponible en: http: //www. sld. cu/galerias/pdf/sitios/diabetes/programa__nacional_de_diabetes. pdf • Alvarez Seijas E y otros. Algunos aspectos de actualidad sobre la hemoglobina glucosilada y sus aplicaciones. Disponible en: http: //scielo. sld. cu/scielo. php? script=sci_arttext&pid=S 156129532009000300007&lng=es&nrm=iso&tlng=es • Catelo Elías-Calles L; Licea Puig ME. Dislipoproteinemia y diabetes mellitus. . Rev Cubana Cardiol Cir Catelo Elías-Calles L; Licea Dislipoproteinemia y diabetes mellitus Cir Cardiovasc 2010; 16(2): 140 -55 Disponible en: http: //bvs. sld. cu/revistas/car/vol 16_2_10/car 04210. htm. . • Gonzáles Suárez R. : Un nuevo paradigma para la época de la prevención de la diabetes. Disponible en: http: //scielo. sld. cu/scielo. php? script=sci_arttext&pid=S 1561 -29532009000200005&lng=es&nrm=iso&tlng=es • Tratamiento de la Diabetes Mellitus tipo 2. Disponible en: http: //www. medilegis. com/bancoconocimiento/T/Tribuna 102 n 2 pamdiabetes/pamdiabetes 2. htm • Calderón Montero A. Epidemiología, genética y mecanismos patogénicos de la diabetes mellitus. . Rev Esp Cardiol Supl. 2007; 7: 3 H-11 H. Disponible en: http: //www. sld. cu/galerias/pdf/sitios/genetica/diabetes_patogenia. pdf • The Guidelines for The American Association of of Clinical Endocrinologists Medical Guidelines for the Management of Diabetes Mellitus : The AACE System of Self-Management— 2002 Update. Disponible en: Mellitus: of Intensive Diabetes Self http: //www. sld. cu/galerias/pdf/sitios/diabetes/diabetes_2002_aace. pdf

Bibliografía 2 • Triana Mantilla ME. La hiperglicemia y sus efectos tóxicos. un concepto patogénico para la micro y Triana Mantilla ME. La hiperglicemia macroangiopatía diabética. Rev Cubana Angiol y Cir Vasc 2001; 2(2): 131 -41 Disponible en: http: // bvs. sld. cu/revistas/ang ang/vol 2_2_01/ang 10201. pdf http: //bvs. sld. cu • Tratamiento combinado de la diabetes tipo 2. Disponible en: http: // www. cfnavarra. es/salud/Anales/textos/vol 25/n 2/revis 2 a. html http: //www. cfnavarra. es • Cruz Hernández J; Licea Puig ME. Revisión bibliográfica. Glucosilación no enzimática y complicaciones Cruz Hernández J; Licea Puig ME. Revisión bibliográfica. Glucosilación no crónicas de la diabetes mellitus. Disponible en: http: // scielo. sld. cu//scielo. php? script= http: //scielo. sld. cu scielo. php? script=sci_arttext&pid=S 156129532010000200008&lng =es&nrm= 29532010000200008&lng= es&nrm=iso&tlng=es • Vera González M; Neraldo Orlandi González. Análogos de la insulina, una nueva esperanza. 2008 Disponible en: http: // scielo. sld. cu//scielo. php? script= http: //scielo. sld. cu scielo. php? script=sci_arttext&pid=S 0034 -75232008000200008 • Diabetes tipo 2 en infancia y adolescencia. Disponible en: http: // www. sap. org. ar//docs/publicaciones/ archivosarg/2000/382. pdf http: //www. sap. org. ar docs/publicaciones/archivosarg • Guia Clínica de Diabetes Mellitus del Grupo Diabetes SAMFy. C. Disponible en: http: // www. grupodiabetessamfyc. cica. es//index. php? option= http: //www. grupodiabetessamfyc. cica. es index. php? option=com_joomap&Itemid=66 • Martín Manzano JL. Tratamiento con Insulina. Disponible en: http: // www. grupodiabetessamfyc. cica. es//index. php? option= http: //www. grupodiabetessamfyc. cica. es index. php? option=com_content&view=category&layout=blog&id =70&Itemid =93 =70&Itemid=93 • Hoja informativa de METFORMIN emitida por el CDF • Diplomado: ATEROSCLEROSIS Y SUS FACTORES DE RIESGO. CIRAH. 2006. Dr. Fernández-Britto
- Slides: 35