SESSO DE ANATOMIA CLNICA HIDROPSIA FETAL R 3









































- Slides: 61

SESSÃO DE ANATOMIA CLÍNICA HIDROPSIA FETAL R 3 Maíra Couto R 1: Dra. Aline de Fátima Filha Santos (Residente em Patologia) Staff Responsável: Márcia Pimentel de Castro e Albino Verçosa de Magalhães (Patologista) Hospital Universitário de Brasília(HUB/Un. B) www. paulomargotto. com. br Brasília, 15 de abril de 2016

n. IDENTIFICAÇÃO: n RN de V. S. A, nascido no Hospital Universitário de Brasília. n DN: 05/10/15 n Sexo masculino n IG: 34 sem n PN: 2700 g n TSRN: A positivo ; CD: negativo n Classificação: RNPT+ AIG

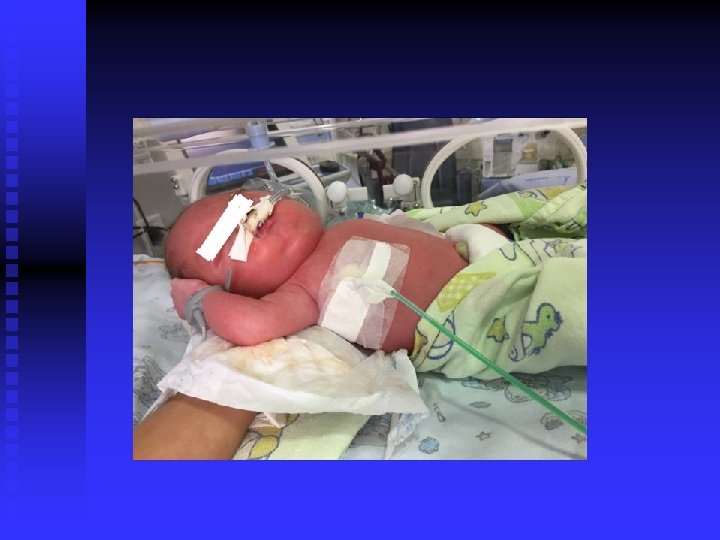
n. CONDIÇÕES DE NASCIMENTO: n Parto cesário; BR: no ato n Indicação: Hidropsia Fetal (Diagnóstico intra-uterino) n Apgar: 3/9/9 n Nasceu em graves condições, choro ausente. FC? n CIPE: toracocentese bilateral, com saída de cerca de 100 ml de líquido citrino antes do clampeamento de cordão umbilical. n Hipotônico, cianótico, sem batimentos cardíacos. n VPP sem melhora IOT + VPP com boa resposta ( melhora do tônus, FC> 100 bpm) n Conduzido à UTIN

n HISTÓRIA GESTACIONAL : Mãe: 23 anos, G 1 P 0 Pré-natal: 5 consultas, na cidade de Santo Antônio do Descoberto- GO. Sorologias maternas: VDRL: negativa (2. T), TOXO: susceptível (2. T), Rubéola: NR (2. T), CMV: imune (2. T) e HIV: NR (2. /3. T) TS: A+ , Coob indireto: não realizado Colonização por Strepto B: desconhecido Medicações: ácido fólico, sulfato ferroso Vacinação: Gripe n Diagnóstico de Hidropsia Fetal ao USG: 31 semanas e 6 dias n n n n

n. EVOLUÇÃO NA UTIN: n Grave estado geral, acrocianose e edemaciado (4/4 cruzes). n AP : MV rude, reduzido em bases , com creptos e estertores bolhosos bilateralmente. n AVC: RCR a 2 T sem sopros. n Abdome: semigloboso, edemaciado, fígado à 4 cm RCD. Baço não palpável. n SNC: FA: plana , normotensa. Hipotônico , não reagente aos estímulos

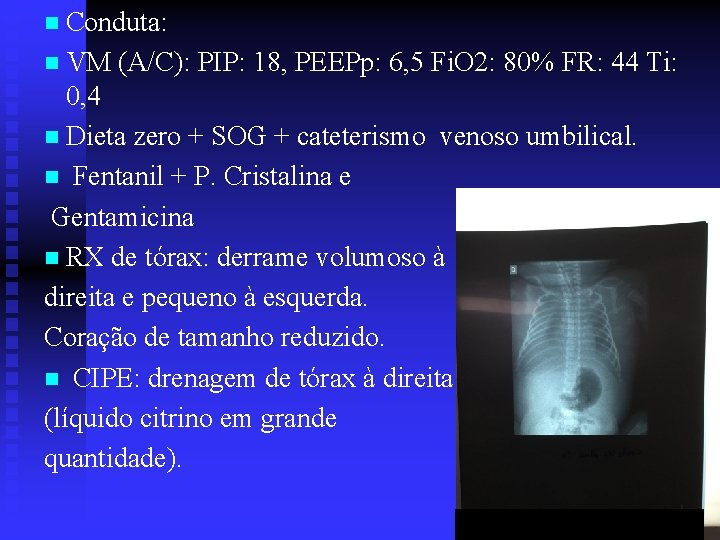
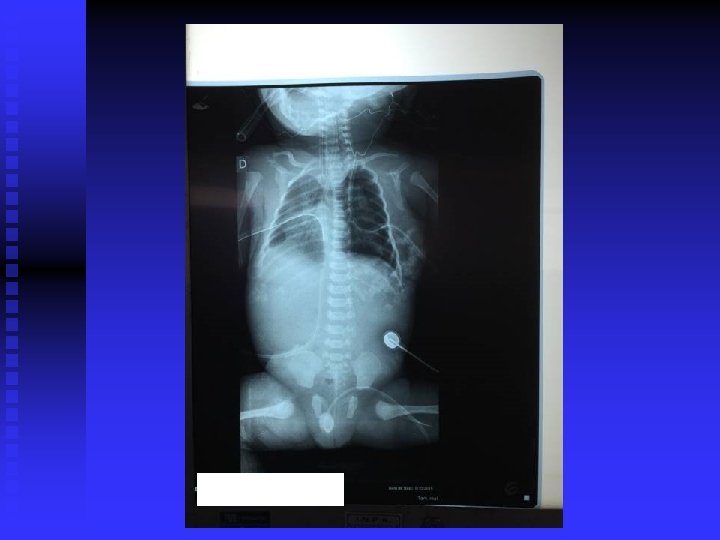
n Conduta: n VM (A/C): PIP: 18, PEEPp: 6, 5 Fi. O 2: 80% FR: 44 Ti: 0, 4 n Dieta zero + SOG + cateterismo venoso umbilical. n Fentanil + P. Cristalina e Gentamicina n RX de tórax: derrame volumoso à direita e pequeno à esquerda. Coração de tamanho reduzido. n CIPE: drenagem de tórax à direita (líquido citrino em grande quantidade).

n SOG: saída de pequena quantidade de secreção sanguinolenta. n Diurese: 1, 3 ml/kg/h ( em 5 h) n Dreno de tórax: 264 ml ( em 5 h ) n Gasometria: p. H: 6, 99 Pco 2: 100, 7 Po 2: 76, 5 Bicarbonato: 24, 1 BE: - 10, 1 Sato 2: 92, 56 % n Hemograma: Ht: 49, 8% Hb: 16, 5 Lc: 8350 Plaquetas: 266 mil n Prot. Totais: 2, 7 (VR: 4, 1 -6, 3) Alb: 1, 9(VR: 2, 8 -4, 4) Glob: 0, 8 A/G: 2, 4 n Aumentado parâmetros ventilatórios: PIP: 20, PEEP: 7 FR: 50, Ti: 0, 4 Fio 2: 100% n Iniciado: Surfactante (100 mg/kg/dia) , Omeprazol, Albumina (1 g/kg em 6 h) e Furosemida (1 mg/kg)

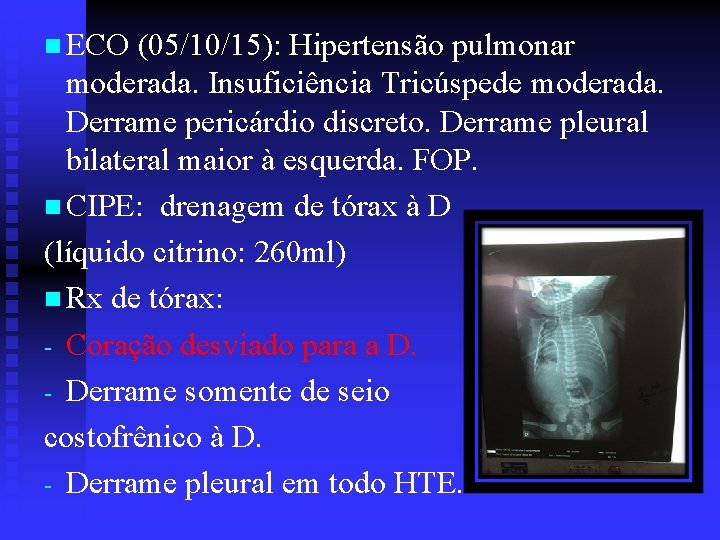
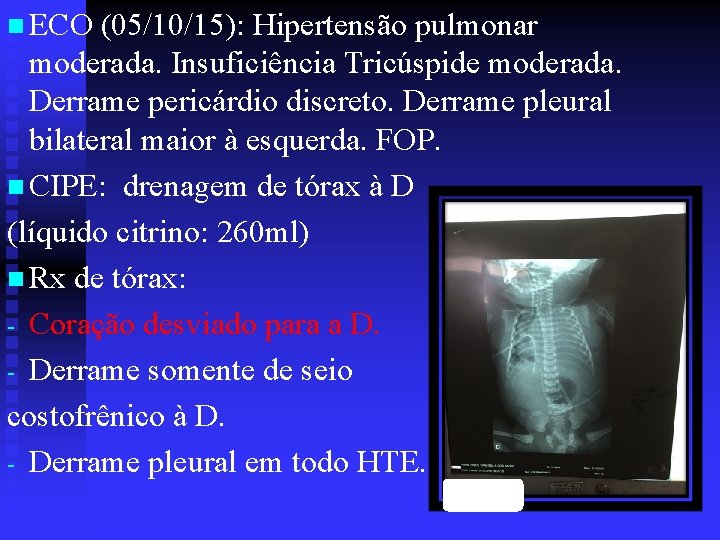
n ECO (05/10/15): Hipertensão pulmonar moderada. Insuficiência Tricúspede moderada. Derrame pericárdio discreto. Derrame pleural bilateral maior à esquerda. FOP. n CIPE: drenagem de tórax à D (líquido citrino: 260 ml) n Rx de tórax: - Coração desviado para a D. - Derrame somente de seio costofrênico à D. - Derrame pleural em todo HTE.


n ECO (05/10/15): Hipertensão pulmonar moderada. Insuficiência Tricúspide moderada. Derrame pericárdio discreto. Derrame pleural bilateral maior à esquerda. FOP. n CIPE: drenagem de tórax à D (líquido citrino: 260 ml) n Rx de tórax: - Coração desviado para a D. - Derrame somente de seio costofrênico à D. - Derrame pleural em todo HTE.

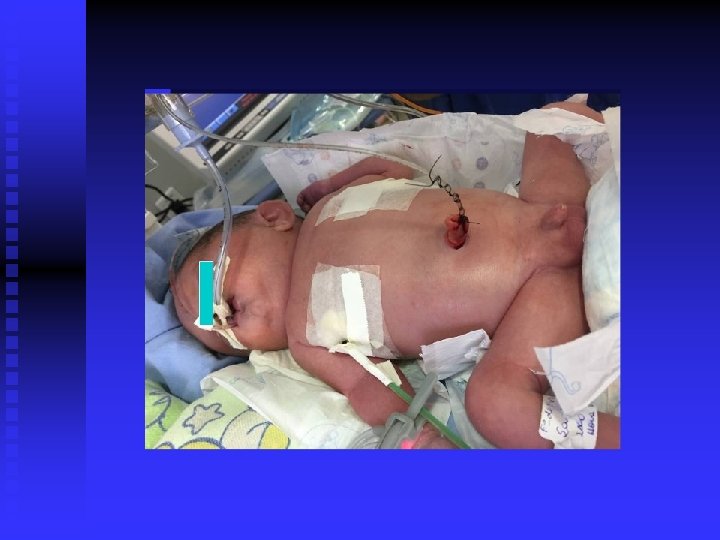
n CIPE: nova drenagem de tórax à E (líquido citrino: 50 ml) n Oligúria 3 expansões volumétricas (10 ml/kg)

n Gasometria arterial: p. H: 6, 98 Pa. CO 2: 71, 1 Pa. O 2: 96, 8 Bicarbonato: 16, 5 BE: -15, 2 SAT: 02: 98% n Anúrico! n Débito importante em drenos torácicos n PA: 62 x 30 (42)mm. Hg, com altos parâmetros ventilatórios n Realizado quarta expansão (20 ml/kg) n Iniciado: Milrinona (0, 35 mcg/kg/min) n DU: 1, 7 ml/kg/h (9 h)


n DIA: 06/10/2015: n Hipotermia + bradicardia+RCP n Gasometria: p. H: 6, 68 Pa. Co 2: não medido Pa. O 2: 35 Sat. O 2: 54, 8% Ht: 41, 4% Hb: 11, 7 Glicose: 74 Lactato: 3, 7 n Acidose Refratária? n Adrenalina (0, 05 mcg/kg/min) + Bicarbonato (1, 5 ml/kg)

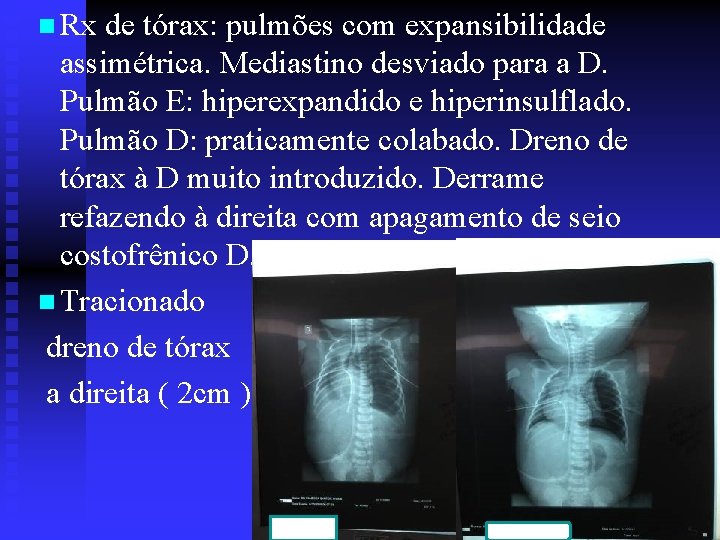
n Rx de tórax: pulmões com expansibilidade assimétrica. Mediastino desviado para a D. Pulmão E: hiperexpandido e hiperinsulflado. Pulmão D: praticamente colabado. Dreno de tórax à D muito introduzido. Derrame refazendo à direita com apagamento de seio costofrênico D. n Tracionado dreno de tórax a direita ( 2 cm )

n Gasometria: p. H: 6, 90 Pa. CO 2: 91, 7 Bicarboanto: 17, 9 n Peso atual: 2134 g (perda de 566 g) n SOG (secreção acastanhada) + baixo débito urinário + bradicardia + acidose metabólica grave. n “Gaspings” + pele mosqueada + extremidades cianóticas + edema importante de estase em dorso de corpo.

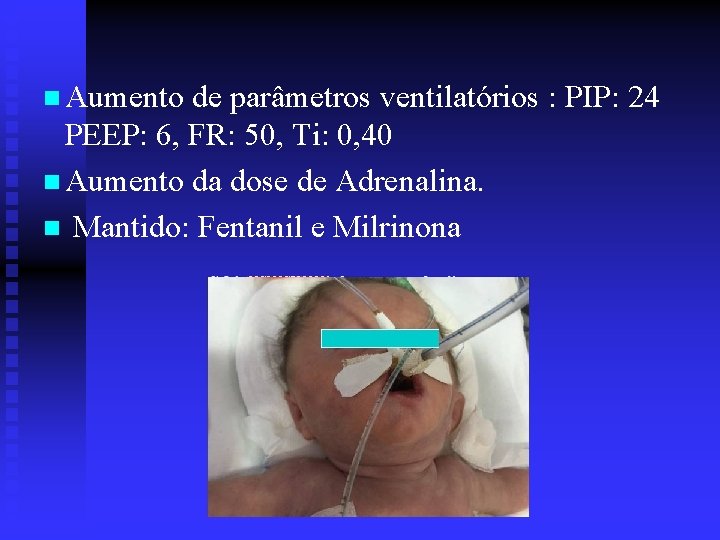
n Aumento de parâmetros ventilatórios : PIP: 24 PEEP: 6, FR: 50, Ti: 0, 40 n Aumento da dose de Adrenalina. n Mantido: Fentanil e Milrinona

n Diurese com hematúria macroscópica : 0, 6 ml/kg. PA: 44/18 (25)mmhg Realizado: Dopamina : 0, 4 mcg/kg/min (? Registro incorreto) + expansão volumétrica (20 ml/kg). n Resultado de análise de líquido pleural: Cor: amarelo-avermelhado Aspecto: turvo Cel: 1020 (VR: até 1000) Hc: 4480 (VR: ausente) Citologia: N: 20% L: 34% Mono: 42% Macrófagos: 4% Bioquímica: Glicose: 60 mg/dl (VR: > 60) Prot. Totais: 1, 3 (VR: até 3) DHL: 1784 (Vr: até 2000) p. H: 7, 651 Obs. : triglicerídeos : 7 mg/dl

n PA: 53/15 (21)mmhg suspenso Milrinona + fase rápida (20 ml/kg). Aumentado Adrenalina para 0, 6 + fase rápida (20 ml/kg). n Um episódio de crise convulsiva com fasciculações de língua e cianose Fenobarbital (20 mg/kg) e mantido com dose de 5 mg/kg. n Gasometria: p. H: 7, 0 Pa. CO 2: 52, 9 Pa. O 2: 71 HCO 3: 14, 2 BE: - 15, 8 Sat. O 2: 96, 2% Lact: 2, 3 n Aumentado Fentanil para 1 mcg/kg/h n Iniciado: Dopamina : 10 mcg/kg/min

n HMG: Hb: 15, 2 Ht: 46, 5% Lc: 11747 Pt: 190 mil n Na: 125 k: 5, 2 Cl: 103 Ca: 6, 7 Mg: 2. 2 n TGO: 663(VR: 15 -60) TGP: 284 (VR: até 52) n Pró-calcitonina: 28, 17 ng/dl (VR: <0, 5 ng/dl) n PCR: 0, 449 n CPK: 1465 U/L (VR: 30 -233) CK-MB: 38, 91 ng/m. L (VR: até 5, 1) n Prot. Totais: 2, 3 Alb: 1, 9 Glob: 0, 4 A/G: 4, 8 n BTF: BT: 4, 32 BD: 0, 45 BI: 3, 87 n Iniciado: Albumina (3 g/kg), Furosemida (4 mg/kg), redução Adrenalina para 0, 46 n Apresenta-se anúrico!

n Dia 07/10/15: n USGTF: sem alterações n USG de rins e vias urinárias: rins sem alterações ecográficas significativas. Pequena quantidade de líquido livre intra-abdominal. n Gravíssimo + hipotenso +altos parâmetros ventilatórios + altos débitos de drenos torácicos + anúria. n Novo Ecocardiograma evidenciou depleção do volume intravascular (VCI colabada). Coração desviado à direita. Não há cardiopatia congênita. HP discreta (padrão fetal).

n Fase rápida : 50 ml/kg PA: 50/19 (30) mmhg n Função renal: Ur: 38 Cr: 1, 5 n Suspenso Dopamina. Iniciado Noradrenalina(0, 2 mcg/kg/min). Mantido Adrenalina (0, 6). n Mantido Albumina (3 g/kg ) e iniciado Octreotide (2 mcg/kg/h) n Gasometria: p. H: 6, 86 Pa. CO 2: 66, 2 Pa. O 2: 70, 3 Bic: 11, 7 BE: -21, 5 Sat. O 2: 93, 6% Lac: 1, 8 n Acesso venoso central (VSCD) : resultou em hemotórax (? )


n Recebe : Vit K + expansão volumétrica n Evoluiu com provável CIVD e sangramento de grande monta por locais de punções e narinas. n PCR ( adrenalina + bicarbonato) ritmo sinusal. n Adrenalina (1, 2 mcg/kg/min) n As 14: 50 h nova PCR, recebe 5 doses de Adrenalina e 1 dose de bicarbonato, sem resposta. n As 15: 10 h constado óbito


n DIAGNÓSTICO ANÁTOMOPATOLÓGICO

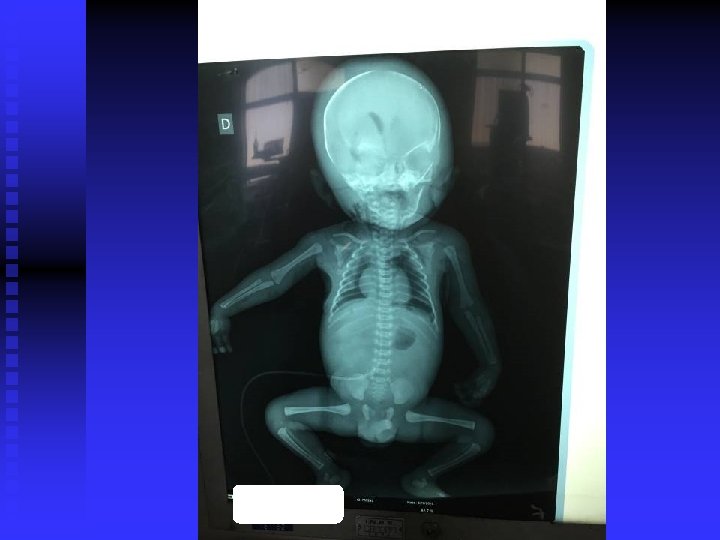
A 15 -024 n n Resumo da História Clínica Recém-nascido de pré-termo com idade gestacional de 34 semanas com diagnóstico ultrassonográfico de hidropsia fetal de causa desconhecida. Nasceu de parto operatório com Apgar 3 no 1º minuto e 9 no 5º minuto. Antes de ser clampeado o cordão, foi realizada punção de líquido pleural em ambas as cavidades. Foi entubado e encaminhado à UTI onde foi realizada drenagem torácica bilateralmente. Permaneceu em ventilação mecânica até o óbito. Ecocardiograma mostou insuficiência tricúspide, hipertensão pulmonar moderada, foramen oval patente e discreto edema pericárdico. O corpo foi encaminhado à Patologia com os seguintes diagnósticos clínicos: Hidropsia fetal. Insuficiência renal aguda. Choque. CID 24/10/2020

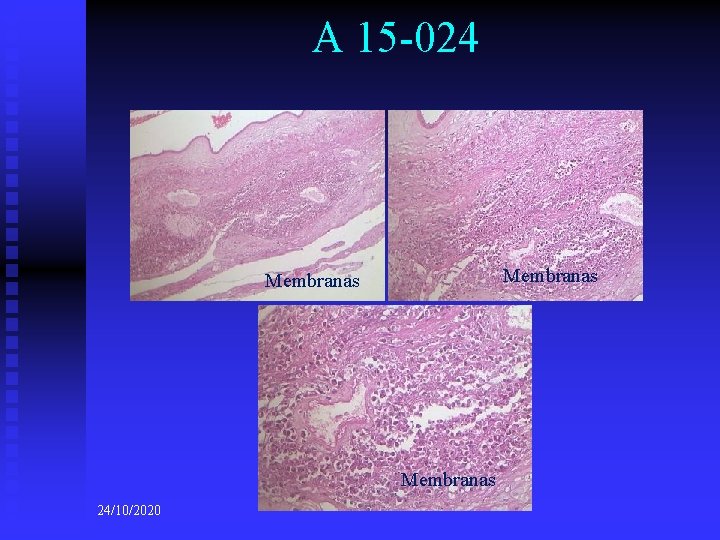
A 15 -024 Membranas 24/10/2020

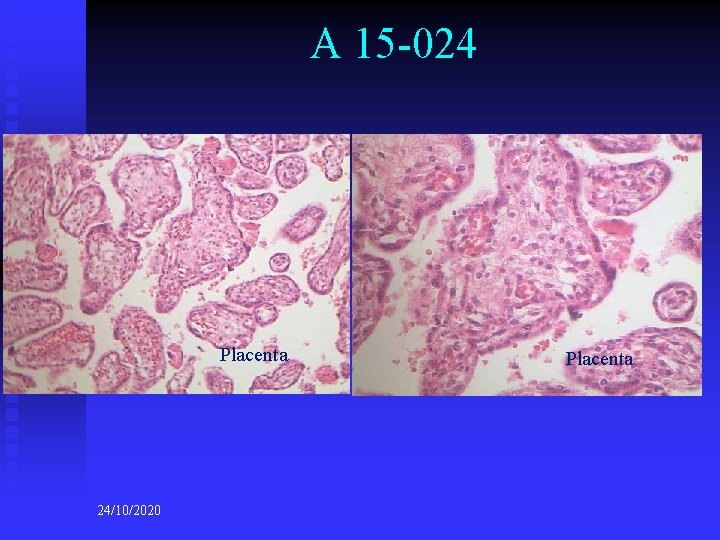
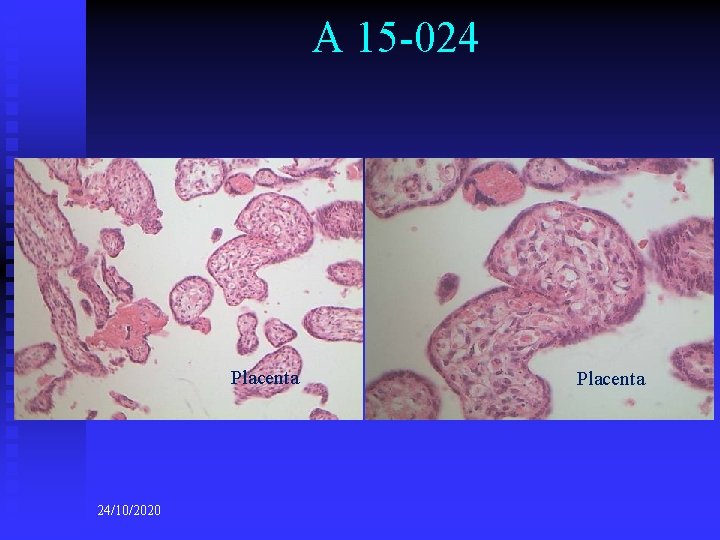
A 15 -024 Placenta 24/10/2020 Placenta

A 15 -024 Placenta 24/10/2020 Placenta

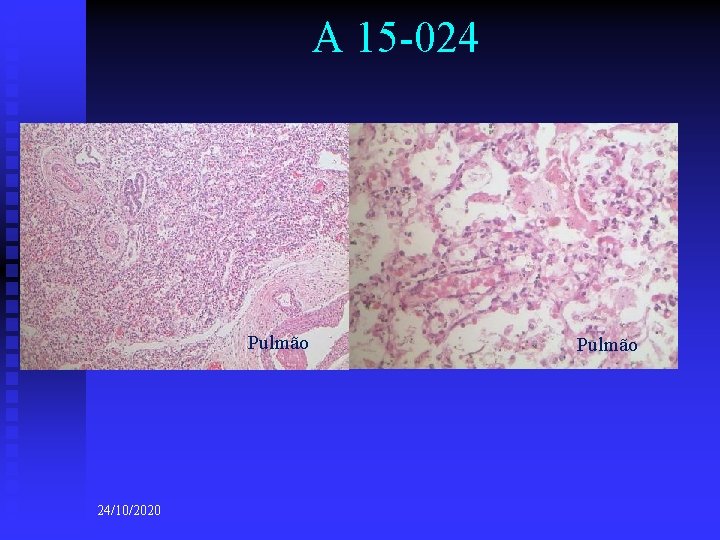
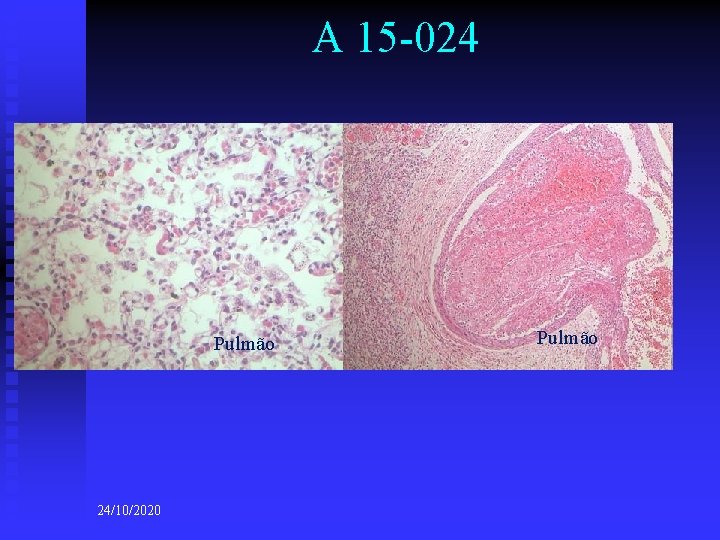
A 15 -024 Pulmão 24/10/2020 Pulmão

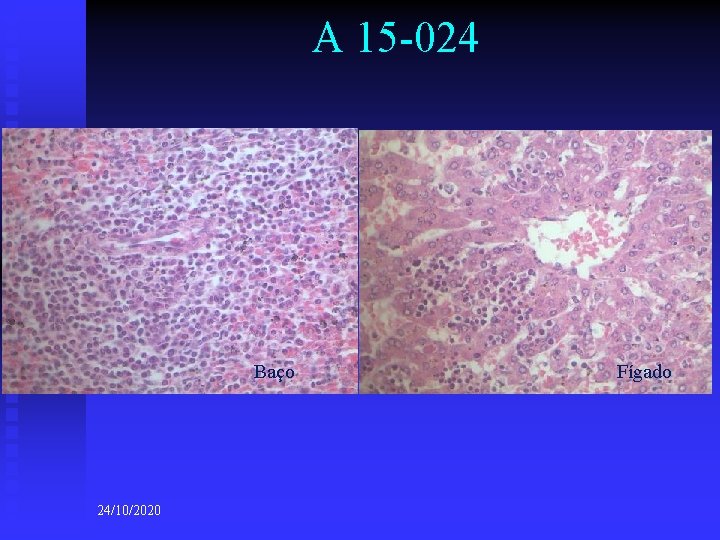
A 15 -024 Baço 24/10/2020 Fígado

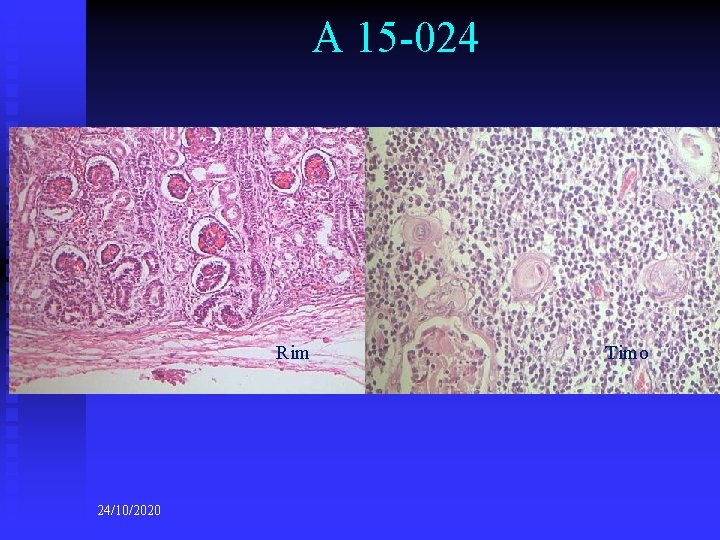
A 15 -024 Rim 24/10/2020 Timo

A 15 -024 Pulmão 24/10/2020 Pulmão

A 15 -024 n DIAGNÓSTICOS ANATOMO-PATOLÓGICOS n n n (macro e microscópicos) Diagnósticos principais: u Infecção ascendente materna. Corionamnionite. u Placenta com maturação irregular u Anóxia intra-uterina Diagnósticos consequenciais: u Congestão visceral generalizada u Focos de hemorragia pulmonar u Presença focal de membrana hialina pulmonar Diagnóstico consequencial final: u Coagulação intravascular disseminada (CID) Diagnósticos contributivos: u Imaturidade pulmonar Outros diagnósticos: u Criptorquidia bilateral u Hematopoiese extra-medular 24/10/2020


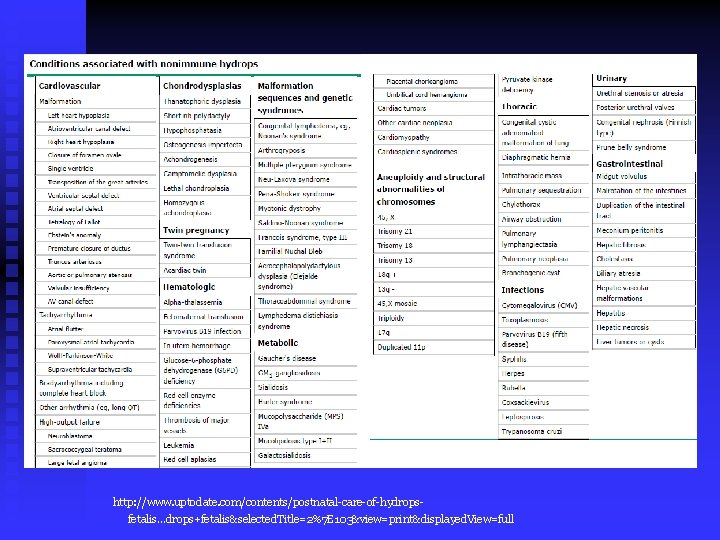
DEFINIÇÃO: n Excesso de líquido em duas ou mais áreas corporais (tórax, abdômen ou a pele) n Ocorre em : 1/1500 a 4000 partos CLASSIFICAÇÃO: • HIDROPSIA FETAL IMUNE (HFI) • HIDROPSIA FETAL NÃO IMUNE( HFNI)

resultado de anemia fetal grave, devido à destruição dos glóbulos vermelhos fetais por anticorpos maternos. Antes da introdução da profilaxia pré-natal com imunoglobulina Rh (D) na década de 1960, a causa mais frequente de hidropisia fetal era incompatibilidade Rh entre a mãe e o feto. n HFI: n HFNI: hidropsia fetal não imune (NHF) está associada a vários transtornos que incluem problemas cardíacos, pulmonares, infecciosos, genéticos e outras etiologias. NHF atualmente é responsável por quase 90% dos casos de hidropsia em recém-nascidos http: //www. uptodate. com/contents/postnatal-care-of-hydrops-fetalis…drops+fetalis&selected. Title=2%7 E 103&view=print&displayed. View=ful l

http: //www. uptodate. com/contents/postnatal-care-of-hydropsfetalis…drops+fetalis&selected. Title=2%7 E 103&view=print&displayed. View=full

Revisão sistemática de literatura: n n n n Desordens cardiovasculares (21, 7%) Cromossomopatias (13, 4%) Anormalidades hematológicas (10, 4%) Infecções (6, 7%) Massas intra-torácicas (6%) Displasia de vasos linfáticos (5, 7%) Transfusão feto-fetal e causas placentárias (5, 6%) Síndromes (4, 4%) Mal formações do trato urinário (2, 3%) Erros inatos do metabolismo (1, 1%) Tumores extra-torácicos (0, 7%) Desordens gastro-intestinais (0, 5%) Miscelânia (3, 7%) Bellini C, Hennekam RCM. 2012. Non-immune hydrops fetalis: A short review of etiology and pathophysiology. Am J med Genet Part A 158ª: 597 -605.

Condições mais comuns: Infecciosas: Parvovírus B 19 n Pulmonares: Doença adenomatóide cística do pulmão/ Hipoplasia Pulmonar. n Urinárias: Síndrome de Prune Belly/nefrose congênita. n Genética: Síndrome de Turner; Trissomia do 21, 17 e 13. n Gastrointestinal: Volvo/ Má rotação intestinal/Atresia Biliar n Cardiovascular: Síndrome do coração esquerdo hipoplásico; Transposição das grandes artérias; CIA/CIV; Tetralogia de Fallot; Taquiarritmias n Hematológicas: transfusão feto-fetal ou feto-materna; trombose de grandes vasos; deficiência de G 6 PD. n

DIAGNÓSTICO n Ultrassonografia pré ou pós- natal com 2 ou mais alterações: - Edema da pele - Derrame pleural - Derrame pericárdico - Ascite - Polidrâmnio http: //www. uptodate. com/contents/postnatal-care-of-hydrops-fetalis…drops+fetalis&selected. Title=2%7 E 103&view=print&displayed. View=full

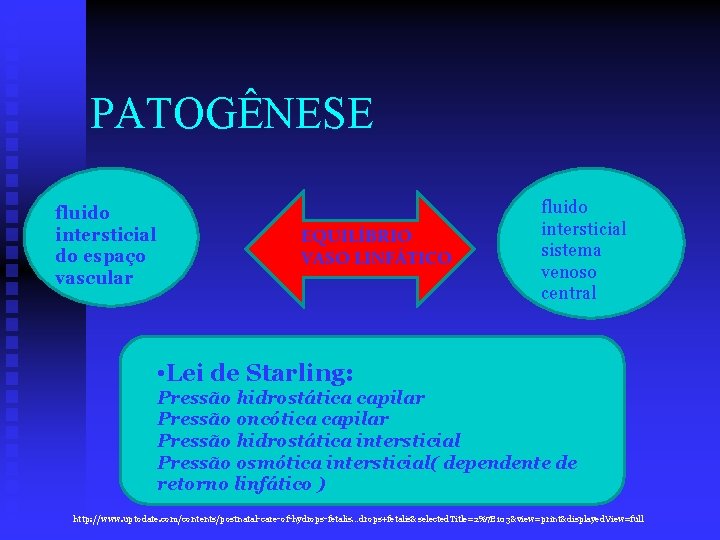
PATOGÊNESE fluido intersticial do espaço vascular EQUILÍBRIO VASO LINFÁTICO fluido intersticial sistema venoso central • Lei de Starling: Pressão hidrostática capilar Pressão oncótica capilar Pressão hidrostática intersticial Pressão osmótica intersticial( dependente de retorno linfático ) http: //www. uptodate. com/contents/postnatal-care-of-hydrops-fetalis…drops+fetalis&selected. Title=2%7 E 103&view=print&displayed. View=full

n Acúmulo de fluido intersticial ocorre pois a produção de fluido intersticial excede em muito o retorno linfático! • Embora a patogênese não esteja claramente compreendida, a hidropsia fetal parece ser multifatorial, e os mecanismos resultam em: 1. Pressão venosa central elevada 2. Prejuizo retorno linfático 3. Aumento do vazamento capilar http: //www. uptodate. com/contents/postnatal-care-of-hydrops-fetalis…drops+fetalis&selected. Title=2%7 E 103&view=print&displayed. View=full

Pressão venosa central elevada - PVC pressão hidrostática capilar = prejudica retorno linfático para o espaço vascular - Arritmias cardíacas, doença cardíaca estrutural congênita, miocardite ou patologias que levam a insuficiência cardíaca (por exemplo, anemia severa, malformações artério-venosas, e síndrome de transfusão feto-fetal) promovem aumento da PVC o que podem resultar em hidropsia fetal; http: //www. uptodate. com/contents/postnatal-care-of-hydrops-fetalis…drops+fetalis&selected. Title=2%7 E 103&view=print&displayed. View=full

n Elevação da PVC parece ser um componente crítico na patogênese da hidropisia fetal, pois estudos em animais demonstraram que a anemia grave por si só não causa hidropisia fetal, ao contrário da anemia associada ao aumento da PVC; n Elevação PCV também pode ser causada por obstrução da veia cava superior e/ou inferior (malformação adenomatóide cística, onfalocele, teratoma cervical ou mediastinal) -> compressão do sistema vascular que impede retorno linfático e resulta na formação de edema; http: //www. uptodate. com/contents/postnatal-care-of-hydrops-fetalis…drops+fetalis&selected. Title=2%7 E 103&view=print&displayed. View=full

Drenagem linfática deficiente - - A linfa que retorna ao sistema venoso central é reduzida, quer por anormalidade estrutural ou pelo comprometimento funcional devido ao aumento da PVC; - Anormalidades estruturais ocorrem nas seguintes condições: quilotórax, higroma cervical, linfedema congênito e linfangectasia cística. Freqüentemente associados com anormalidades cromossômicas, como a síndrome de Turner. http: //www. uptodate. com/contents/postnatal-care-of-hydrops-fetalis…drops+fetalis&selected. Title=2%7 E 103&view=print&displayed. View=full

Pressão oncótica capilar n Em teoria, reduzida pressão oncótica capilar deve contribuir para hidropsia fetal. No entanto, os dados de estudos com animais demonstraram que hipoproteinemia não resulta HFNI. Hipóxia n Estudos em animais demonstraram que a hipoxia fetal grave provoca hidropisia fetal. Os resultados estão relacionados com a produção de óxido nítrico e monofosfato de guanosina cíclico, o que pode aumentar o derrame capilar, que resulta em uma maior circulação de fluido do vascular para o espaço intersticial. http: //www. uptodate. com/contents/postnatal-care-of-hydrops-fetalis…drops+fetalis&selected. Title=2%7 E 103&view=print&displayed. View=full

CONDUÇÃO: Conduta pós-natal : 1 - Reanimação inicial voltada para a • estabilização do estado cardiopulmonar na sala de parto; 2 - Avaliação para identificar a causa subjacente; 3 - Terapia dirigida focada em tratar a causa subjacente. http: //www. uptodate. com/contents/postnatal-care-of-hydrops-fetalis…drops+fetalis&selected. Title=2%7 E 103&view=print&displayed. View=full

n Ressuscitação inicial cesariano ? ) n 1 - Tipo de parto (2 - Drenagem de líquidos (ascite? Derrame pleural ou pericárdico? ) n 3 - Anemia (transfusão ? ) Passos iniciais (fornecer calor, cabeça de posição, aspirar vias aéreas se necessário, secar, e estimular) -Respiração (ventilação) -Circulação http: //www. uptodate. com/contents/postnatal-care-of-hydrops-fetalis…drops+fetalis&selected. Title=2%7 E 103&view=print&displayed. View=full

RESPIRAÇÃO n IOT n Derranagem (derrame pleural, ascite, tamponamento cardíaco) n VM n Surfactante < 30 semanas http: //www. uptodate. com/contents/postnatal-care-of-hydrops-fetalis…drops+fetalis&selected. Title=2%7 E 103&view=print&displayed. View=full

CIRCULAÇÃO n AVC : coleta de sangue, monitorar PA, fluidos e medicamentos n Palidez+ taquicardia +taquipnéia = choque cardiogênico ou anemia sintomática grave n Ressuscitação hídrica e suporte inotrópico COLAPSO CARDIOVASCULAR http: //www. uptodate. com/contents/postnatal-care-of-hydrops-fetalis…drops+fetalis&selected. Title=2%7 E 103&view=print&displayed. View=full

APÓS ESTABILIZAÇÃO n. Qual é a causa da HF ? n Estudo genético n Estudo da placenta n HMG, gasometria, prova cruzada, tipagem sanguínea, sorologias, provas de atividades inflamatórias, culturas (hemocultura, líquidos corporais) Rx de tórax , EEG, ECO, USG, USGTF, Tomografias? http: //www. uptodate. com/contents/postnatal-care-of-hydrops-fetalis…drops+fetalis&selected. Title=2%7 E 103&view=print&displayed. View=full

n. Atenção!!! - Risco de mortalidade: 50% Em sobreviventes: DNPM alterado O risco de recorrência depende da etiologia subjacente A taxa de recorrência é maior em famílias com crianças que têm uma anomalia cromossômica. Autópsia Aconselhamento genético http: //www. uptodate. com/contents/postnatal-care-of-hydrops-fetalis…drops+fetalis&selected. Title=2%7 E 103&view=print&displayed. View=full

REFERÊNCIAS: n n n http: //www. uptodate. com/contents/postnatal-care-of -hydropsfetalis…drops+fetalis&selected. Title=2%7 E 103&view= print&displayed. View=full Bellini C, Hennekam RCM. 2012. Non-immune hydrops fetalis: A short review of etiology and pathophysiology. Am J med Genet Part A 158ª: 597 -605 Sarno M, Sacramento GA, Khouri R, do Rosário MS, Costa F, Archanjo G, et al. (2016) Zika Virus Infection and Stillbirths: A Case of Hydrops Fetalis, Hydranencephaly and Fetal Demise. PLo. S Negl Trop Dis 10(2): e 0004517. doi: 10. 1371/journal. pntd. 0004517

Nota: (Dr. Paulo R. Margotto) Outra condição. . . Infecção pelo Zika virus e natimorto: um caso de hidropsia fetal, hidranencefalia e morte fetal Zika Virus Infection and Stillbirths: A Case of Hydrops Fetalis, Hydranencephaly and Fetal Demise Manoel Sarno 1, 2, Gielson A. Sacramento 3, Ricardo Khouri 3, Mateus S. do Rosário 1, Federico Costa 2, 3, 4, Gracinda Archanjo 1, Luciane A. Santos 3, Nivison Nery, Jr. 3, Nikos Vasilakis 5, Albert I. Ko 3, 4*, Antonio R. P. de Almeida 1, 2 1 Hospital Geral Roberto Santos, Secretaria Estadual da Saúde da Bahia, Salvador, Bahia, Brazil, 2 Faculdade de Medicina da Bahia and Instituto da Saúde Coletiva, Universidade Federal da Bahia, Salvador, Bahia, Brazil, 3 Centro de Pesquisas Gonçalo Moniz, Fundação Oswaldo Cruz, Ministério * albert. ko@yale. edu PLo. S Negl Trop Dis 10(2): e 0004517. doi: 10. 1371/journal. pntd. 0004517. Published: February 25, 2016 Infecção pelo Zika virus e natimorto: um caso de hidropsia fetal, hidranencefalia e morte fetal Autor(es): Manoel Sarno, Gielson A. Sacramento, Ricardo Khouri et al. Realizado por Paulo R. Margotto

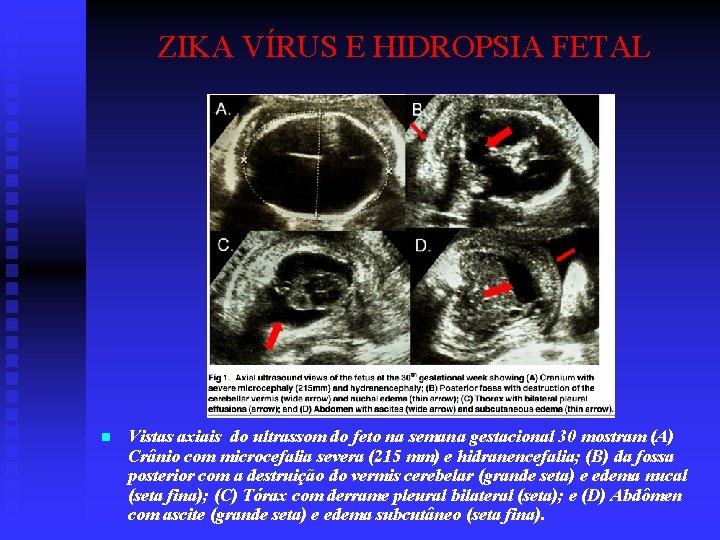
ZIKA VÍRUS E HIDROPSIA FETAL n Vistas axiais do ultrassom do feto na semana gestacional 30 mostram (A) Crânio com microcefalia severa (215 mm) e hidranencefalia; (B) da fossa posterior com a destruição do vermis cerebelar (grande seta) e edema nucal (seta fina); (C) Tórax com derrame pleural bilateral (seta); e (D) Abdômen com ascite (grande seta) e edema subcutâneo (seta fina).

ZIKA VÍRUS E HIDROPSIA FETAL n A constatação de uma associação entre infecção pelo ZIKV e hidropisia fetal sugere que o vírus pode provocar danos aos tecidos, para além do sistema nervoso central fetal. Estudos de autópsia recentes constataram achados histopatológicos e detecção de ZIKV em recém-nascidos e fetos com microcefalia foram limitados ao cérebro e em alguns casos, placenta [6, 7], indicando que o vírus, ao contrário de infecções virais comuns congênitas, apresenta tropismo para uma limitada gama de tecidos. Os autores detectaram ZIKV RNA no sistema nervoso central e no fluido amniótico e não no coração, pulmão, fígado ou da placenta, mas os presentes resultados foram limitadas pelo processo de amostragem e falta de análise histopatológica de tecidos. O mecanismo pelo qual ZIKV pode causar hidropsia fetal, portanto, permanece especulativo.

E MAIS. . Hidropsia fetal não imune: breve revisão da etiologia e fisiopatologia Bellini C and Hennekam RCM. Apresentação: Juliana Ferreira Gonçalves, Marília Bahia Cuidado pós- natal na hidropsia fetal Autor(es): Michael E, Speer, Apresentação: Juliana Ferreira Gonçálves Hidropsia fetal Jucille do Amaral Meneses. Apresentação: Nathalia Bardal, Márcia Pimentel, Paulo R. Margotto Prognóstico a curto e longo prazo de 214 casos de hidropsia fetal não-imune Kotaro Fukushima, Seiichi Morokuma et al. Apresentação: Nathalia Bardal, Márcia Pimentel, Paulo R. Margotto Anátomo Clínica: Hidropsia fetal Marcio Teixeira Campos, Carlos Roberto Garcia Filho, Marcos E. A. Segura, Paulo R. Margotto Hidropsia fetal Hidropsia Fetal não imune e doença fatal fulminante por infecção congênita por Citomegalovírus em Recém nascido prematuro Jefferson Guimarães Resende, Paulo R. Margotto Luciana do NM Carneiro, Maria Carolina G. Santos, Marina Mendes Vasco, Paulo R. Margotto

OCTREOTIDE NA NEONATOLOGIA Octreotide como opção terapêutica para o quilotórax congênito: série de casos n Shah D, Sinn JKH. Realizado por Paulo R. Margotto O octreotide tem sido utilizado na população pediátrica para quilotórax pós-operatório, embora a literatura em recém-nascido seja limitada. Cuidados de rotina para o quilotórax em recém-nascido incluem tanto conservador ou abordagens cirúrgicas. O octreotide, um análogo da somatostatina, tem sido usado para o tratamento de pacientes com quilotórax refratário não responsível ao tratamento conservador 6, 12. Pronta instituição do tratamento com octreotide após a cirurgia em pacientes com drenagem significativa ou a formação de quilo pode reduzir gastos e morbidade associadas com uma internação prolongada. O análogo da somatostatina (octreotide) foi usado pela primeira vez no tratamento de uma criança com hiperinsulinismo congênito em 198614. No entanto, há uma limitada literatura com o uso de octreotide na terapia do quilotórax congênito idiopático.

Octreotide n n n O octreotide tem sido relatado com efeitos adversos, tais como arritmias, dor no local da injeção, náuseas, vômitos, constipação ou diarréia, hiperglicemia, hipoglicemia, tontura e fadiga 26. Outros efeitos adversos incluem disfunção transitória do fígado, hipotireoidismo função, transitória e necrosante enterocolite necrosante. Arevalo et a relataram que o octreotide pode induzir a hipoxemia e hipertensão pulmonar em prematuros recém-nascidos. Outros relatos de efeitos colaterais potenciais incluem enterocolite necrosante, hipertensão pulmonar persistente, hipertiroxinemia transitória, colelitíase e inibição da neovascularização retiniana. O octreotide é uma droga relativamente segura para ser usada em recémnascidos, apesar de que eles precisam ser monitorados para efeitos adversos. A dosagem variando entre 0, 5 a 10 µg/ kg/ h parece segura. O octreotide pode ser benéfico em reduzir a exigência de intervenções cirúrgicas que podem ou não ser bem sucedidas e potencialmente encurtar o tempo de permanência no Berçário.