menopausa MENOPAUSA cessazione permanente del ciclo mestruale derivante























































































- Slides: 123

menopausa

MENOPAUSA cessazione permanente del ciclo mestruale derivante dall’esaurimento dell’attivita’ follicolare ovarica (menopausa spontanea)

MENOPAUSA DIAGNOSI: retrospettiva, dopo 12 mesi consecutivi di amenorrea (amenorrea fisiologica, per la quale non sia stata evidenziata un’altra causa determinante)

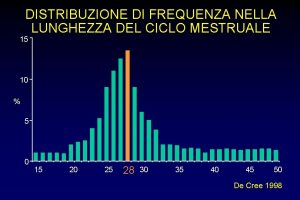
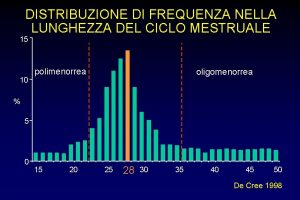
MENOPAUSA INSORGENZA: eta’ media tra 50 - 51 anni (intervallo tra 40 e 56 anni)

MENOPAUSA INDOTTA CAUSE NON FISIOLOGICHE • rimozione chirurgica di entrambe le ovaie (con o senza isterectomia) • soppressione iatrogena della funzione ovarica (chemioterapia o radiazioni)

MENOPAUSA PRECOCE comparsa (prematura) dell’ultima mestruazione prima dei 40 anni

PREMENOPAUSA Fase che precede la menopausa di circa 10 anni, si verifica tra i 40 ed i 55 anni, in cui si instaura la transizione dalla regolare ciclicità della donna verso: • comparsa di cicli irregolari • crescenti periodi di amenorrea e che si conclude con l’ultima mestruazione

POSTMENOPAUSA periodo di vita compreso tra l’avvento della menopausa e l’inizio della senilità (65 anni)

PERIMENOPAUSA periodo che inizia con la comparsa di sintomi e/o segni, si estende fino al primo anno successivo all’ultima mestruazione

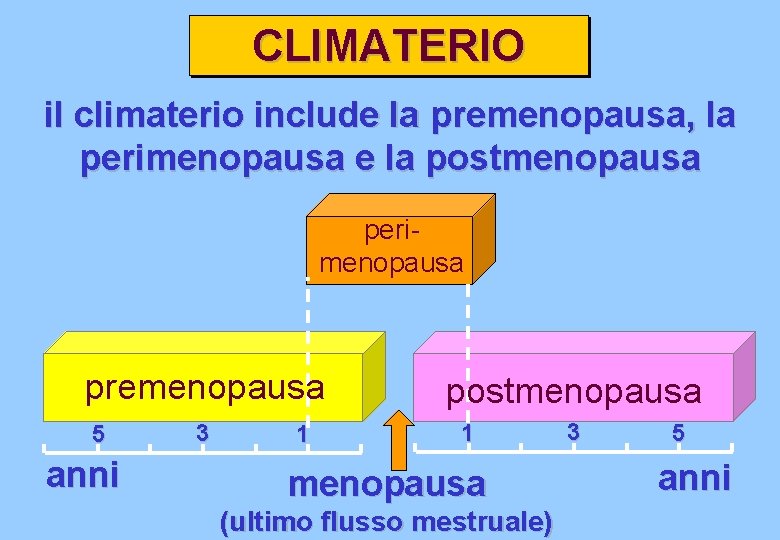
CLIMATERIO periodo di transizione (pre e post-menopausa) durante il quale avviene il passaggio dalla fase fertile alla senescenza

CLIMATERIO il climaterio include la premenopausa, la perimenopausa e la postmenopausa perimenopausa premenopausa 5 anni 3 1 postmenopausa 1 menopausa (ultimo flusso mestruale) 3 5 anni

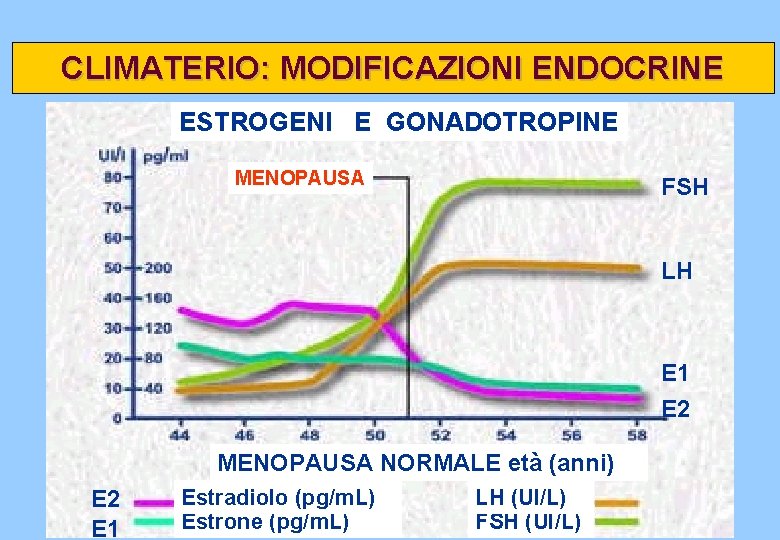
CLIMATERIO: MODIFICAZIONI ENDOCRINE insufficienza ovarica diminuzione dell’ estradiolo aumento degli ormoni ipofisari (FSH ed LH)

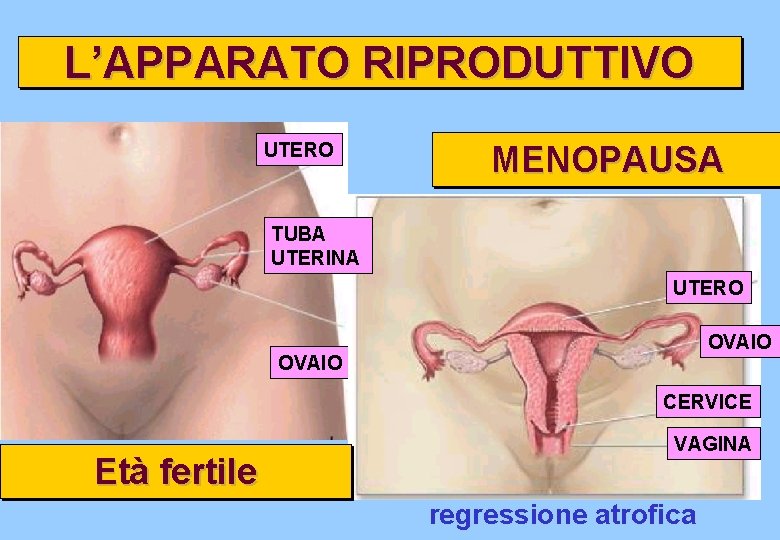
L’APPARATO RIPRODUTTIVO UTERO MENOPAUSA TUBA UTERINA UTERO OVAIO CERVICE Età fertile VAGINA regressione atrofica

CLIMATERIO: MODIFICAZIONI ENDOCRINE ESTROGENI E GONADOTROPINE MENOPAUSA FSH LH E 1 E 2 MENOPAUSA NORMALE età (anni) E 2 E 1 Estradiolo (pg/m. L) Estrone (pg/m. L) LH (UI/L) FSH (UI/L)

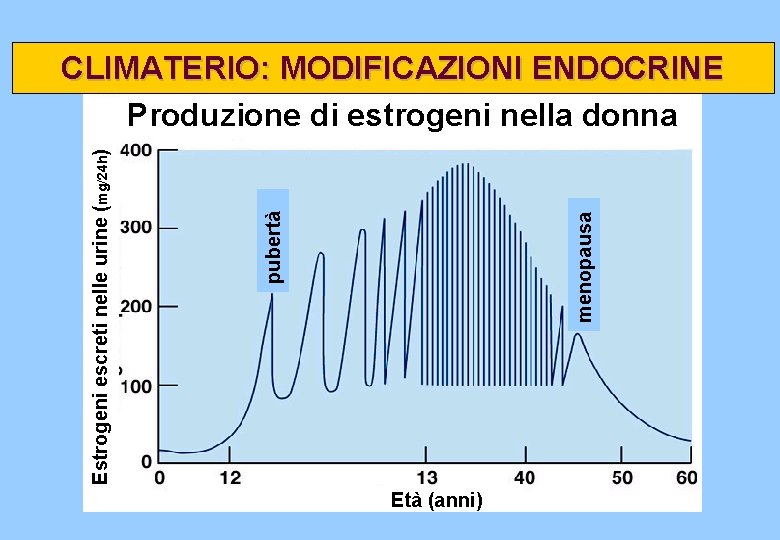
menopausa pubertà Estrogeni escreti nelle urine (mg/24 h) CLIMATERIO: MODIFICAZIONI ENDOCRINE Produzione di estrogeni nella donna Età (anni)

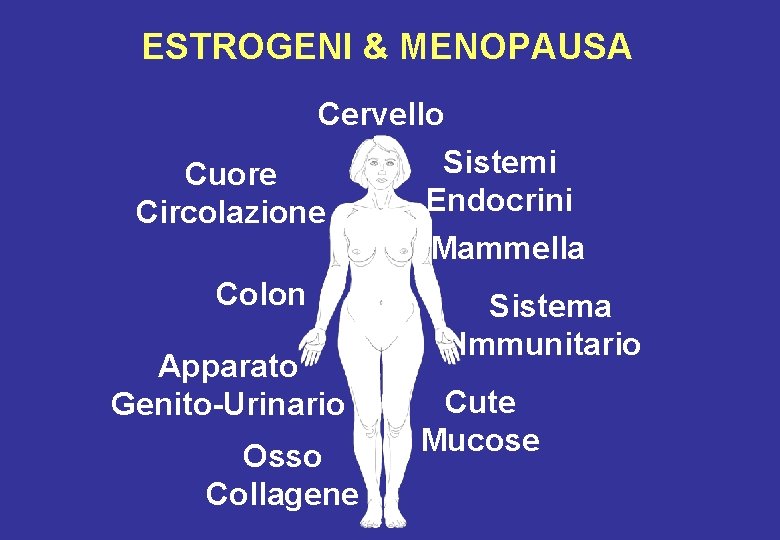
ESTROGENI & MENOPAUSA Cervello Sistemi Cuore Endocrini Circolazione Mammella Colon Sistema Apparato Genito-Urinario Osso Collagene Immunitario Cute Mucose

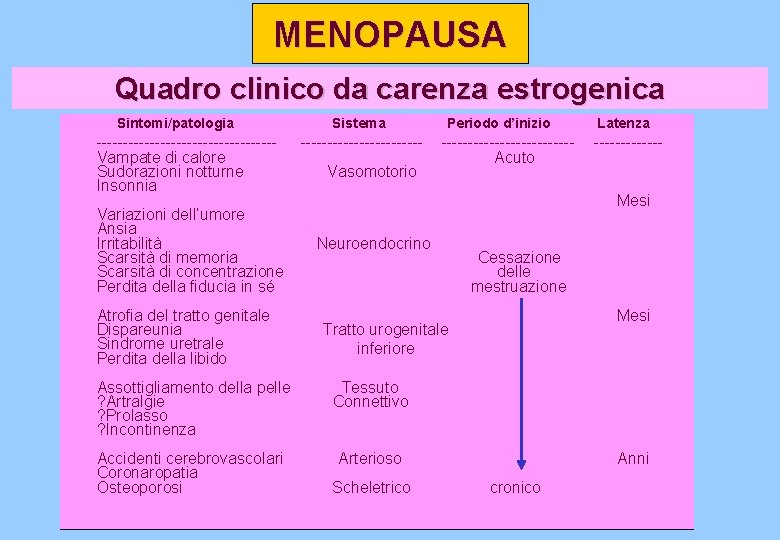
MENOPAUSA Quadro clinico da carenza estrogenica Sintomi/patologia -----------------Vampate di calore Sudorazioni notturne Insonnia Variazioni dell’umore Ansia Irritabilità Scarsità di memoria Scarsità di concentrazione Perdita della fiducia in sé Atrofia del tratto genitale Dispareunia Sindrome uretrale Perdita della libido Sistema -----------Vasomotorio Periodo d’inizio ------------Acuto Latenza ------- Mesi Neuroendocrino Cessazione delle mestruazione Mesi Tratto urogenitale inferiore Assottigliamento della pelle ? Artralgie ? Prolasso ? Incontinenza Tessuto Connettivo Accidenti cerebrovascolari Coronaropatia Osteoporosi Arterioso Scheletrico Anni cronico

Sintomi della menopausa (1) • Alterazioni del ciclo mestruale – Irregolarità temporali: • in genere riduzione dell’intervallo fra i cicli • non esclusa la possibilità di cicli più lunghi – Modifica delle caratteristiche del sanguinamento: • usualmente maggiore all’inizio (a causa di cicli anovulatori), quindi ridotto con il passare del tempo • lo “spotting” può precedere la mestruazione

Sintomi della menopausa (2) • Instabilità vasomotoria – vampate – palpitazioni – sudorazioni notturne

SISTEMA NEUROENDOCRINO E MENOPAUSA Noradrenergico Serotoninergico Dopaminergico ESTROGENI Soglia Individuale Adrenergico Sintomi Vasomotori Soglia al Dolore Insonnia Modificazioni Umore Alterazioni Memoria e Concentrazione Perdita della Libido Opioidergico Colinergico Gabaergico SENSO DI BENESSERE

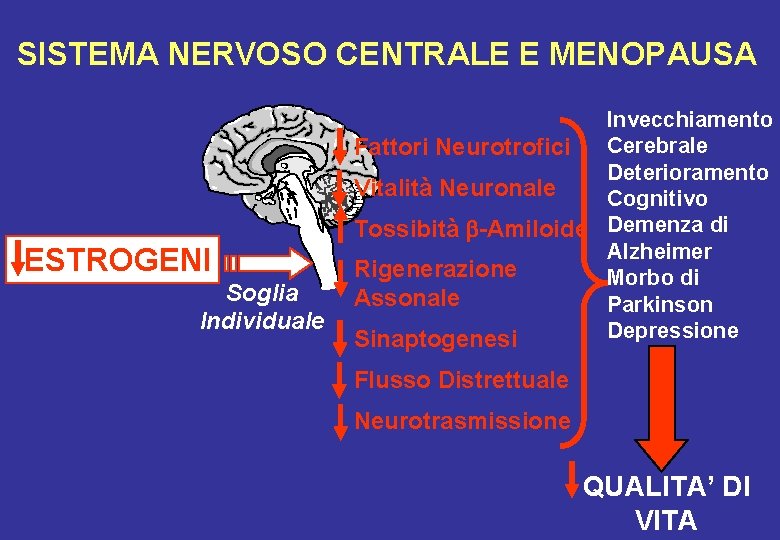
SISTEMA NERVOSO CENTRALE E MENOPAUSA ESTROGENI Soglia Individuale Invecchiamento Cerebrale Fattori Neurotrofici Deterioramento Vitalità Neuronale Cognitivo Tossibità -Amiloide Demenza di Alzheimer Rigenerazione Morbo di Assonale Parkinson Depressione Sinaptogenesi Flusso Distrettuale Neurotrasmissione QUALITA’ DI VITA

Sintomi della menopausa (3) • Disturbi psicologici / cognitivi – – depressione ansia irritabilità difficoltà di concentrazione, scarsa memoria

Punteggio al MMSE DETERIORAMENTO COGNITIVO E HRT IN DONNE AFFETTE DA MALATTIA DI ALZHEIMER 20 p <. 05 10 0 Donne Trattate con HRT Donne non Trattate Henderson et al, 1994

MENOPAUSA E MALATTIE MENTALI La menopausa è un significativo life event che peggiora le malattie mentali. La causa può essere la carenza degli estrogeni e/o lo stress della menopausa Sajatovic 2003

CUTE, MUCOSE E MENOPAUSA Contenuto Collagene Maturazione Cheratinociti ESTROGENI Fibre Elastiche Acido Ialuronico Soglia Individuale Vascolarizzazione Secchezza Cutanea Rughe Prurito/Bruciore Fragilità Xeroftalmia Xerostomia Alterazioni Sensoriali Annessi Cutanei Secrezione Lacrimale/Salivare SENSO DI BENESSERE

SINTOMI URO-GENITALI E MENOPAUSA Spessore della Mucosa Vaginale Glicogeno e Flora Batterica ESTROGENI Elasticità Vaginale Soglia Resistenza a Traumi Individuale e Infezioni Vascolarizzazione e Trasudazione Vaginale Trofismo Basse Vie Urinarie Secchezza Vaginale Dispareunia Vaginiti Ricorrenti Cistiti Ricorrenti Frequenza/Urgenza Incontinenza Perdita della Qualità di Vita di Coppia SENSO DI BENESSERE

Sintomi della menopausa (4) • Disturbi sessuali – libido – lubrificazione vaginale – coito difficile o doloroso (dispareunia) – spasmo muscolatura vaginale (vaginismo)

Sintomi della menopausa (5) • Sintomi somatici – cefalea (peggioramento delle emicranie mestruali) – malessere generale – dolore e tensione mammaria – insonnia

Relazione tra vampate, livelli ormonali e comportamento sessuale nella donna in perimenopausa livelli di estradiolo correlati a di frequenza delle vampate correlata a frequenza dei rapporti sessuali

MENOPAUSA e Prevenzione Numeri in Italia 3. 5 milioni tra 30 milioni di donne 50 e 60 anni Probabilità di malattia dopo i 50 anni Malattia cardiovascolare Ictus cerebrale Frattura del femore Frattura di una vertebra Tumore mammario Tumore endometrio 46% 20% 15% 25% 10% 3% Omodei 2002

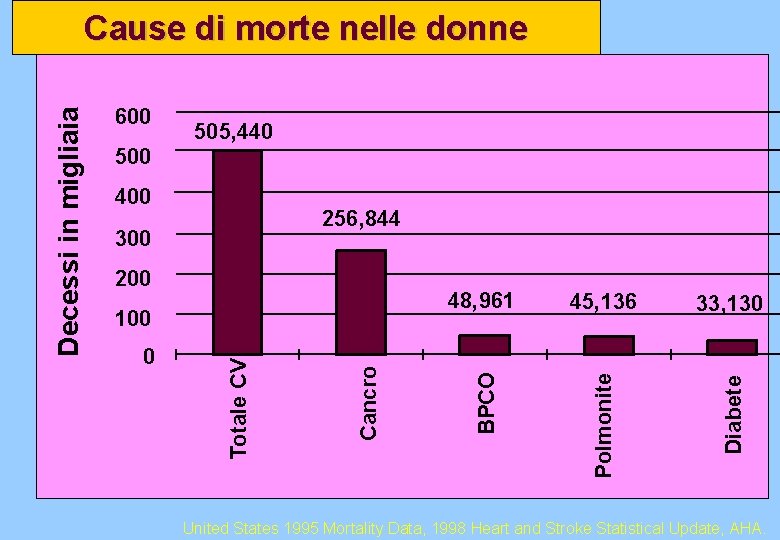
600 505, 440 500 400 0 Cancro 100 48, 961 45, 136 33, 130 Diabete 200 Polmonite 300 BPCO 256, 844 Totale CV Decessi in migliaia Cause di morte nelle donne United States 1995 Mortality Data, 1998 Heart and Stroke Statistical Update, AHA.

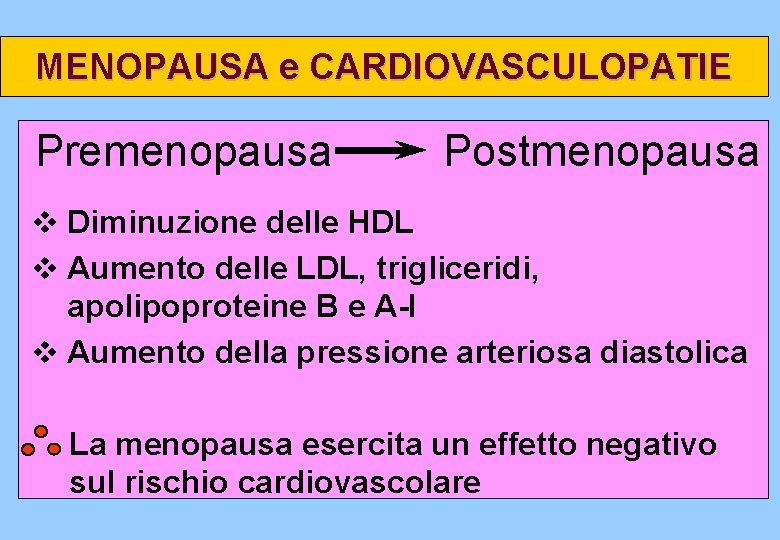
MENOPAUSA e CARDIOVASCULOPATIE Premenopausa Postmenopausa v Diminuzione delle HDL v Aumento delle LDL, trigliceridi, apolipoproteine B e A-I v Aumento della pressione arteriosa diastolica La menopausa esercita un effetto negativo sul rischio cardiovascolare

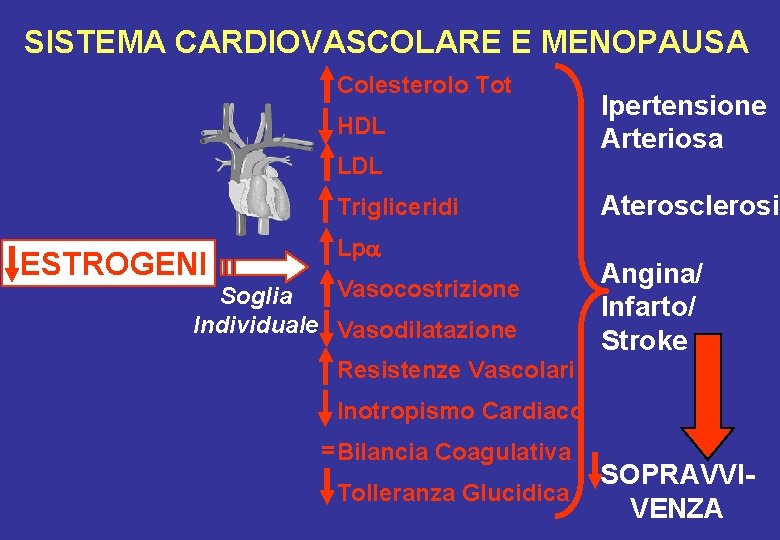
SISTEMA CARDIOVASCOLARE E MENOPAUSA Colesterolo Tot HDL LDL Trigliceridi ESTROGENI Lpa Vasocostrizione Soglia Individuale Vasodilatazione Ipertensione Arteriosa Aterosclerosi Angina/ Infarto/ Stroke Resistenze Vascolari Inotropismo Cardiaco = Bilancia Coagulativa Tolleranza Glucidica SOPRAVVIVENZA

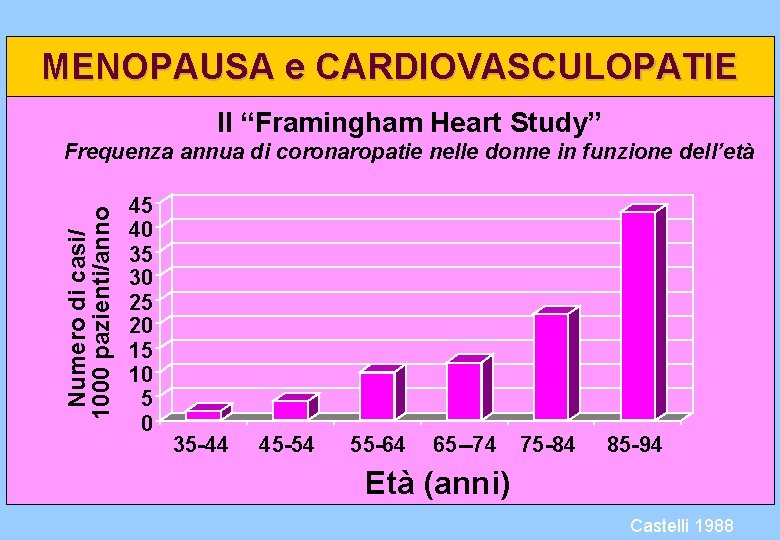
MENOPAUSA e CARDIOVASCULOPATIE Il “Framingham Heart Study” Numero di casi/ 1000 pazienti/anno Frequenza annua di coronaropatie nelle donne in funzione dell’età 45 40 35 30 25 20 15 10 5 0 35 -44 45 -54 55 -64 65 --74 75 -84 85 -94 Età (anni) Castelli 1988

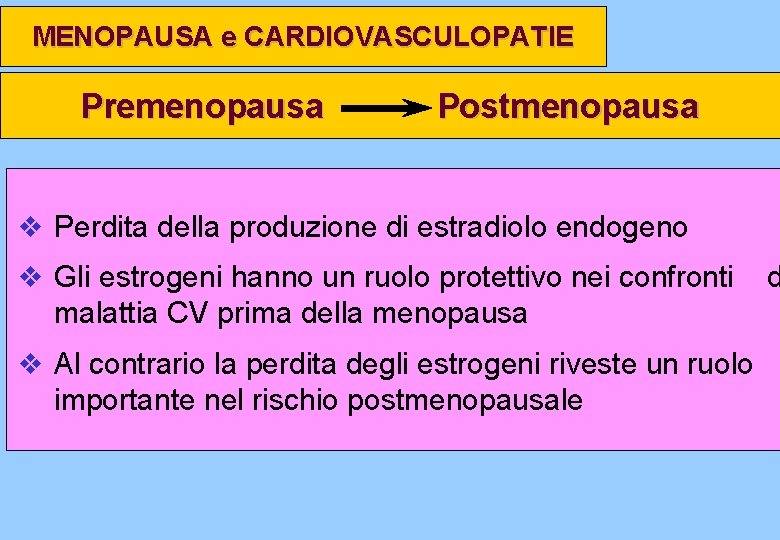
MENOPAUSA e CARDIOVASCULOPATIE Premenopausa Postmenopausa v Perdita della produzione di estradiolo endogeno v Gli estrogeni hanno un ruolo protettivo nei confronti malattia CV prima della menopausa v Al contrario la perdita degli estrogeni riveste un ruolo importante nel rischio postmenopausale d

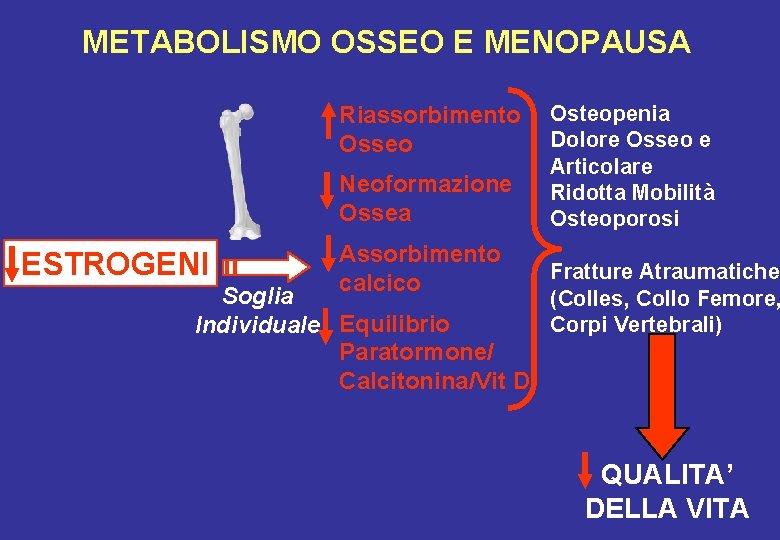
METABOLISMO OSSEO E MENOPAUSA Riassorbimento Osseo Neoformazione Ossea ESTROGENI Assorbimento calcico Soglia Individuale Equilibrio Paratormone/ Calcitonina/Vit D Osteopenia Dolore Osseo e Articolare Ridotta Mobilità Osteoporosi Fratture Atraumatiche (Colles, Collo Femore, Corpi Vertebrali) QUALITA’ DELLA VITA

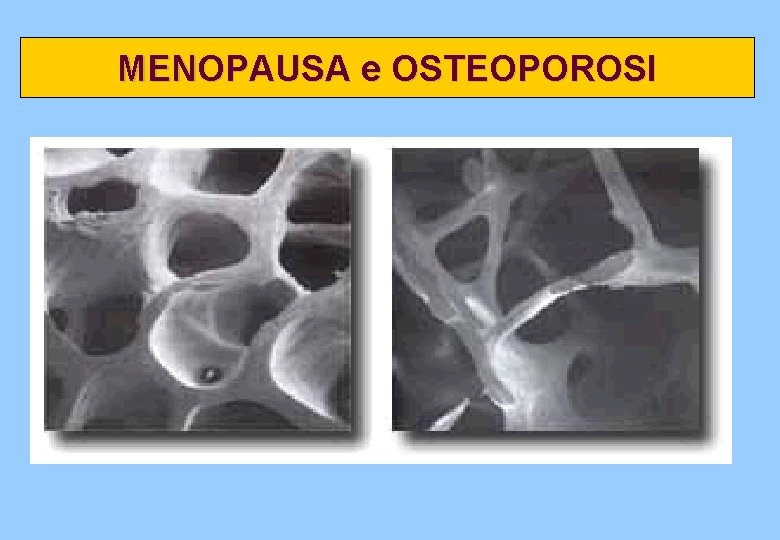
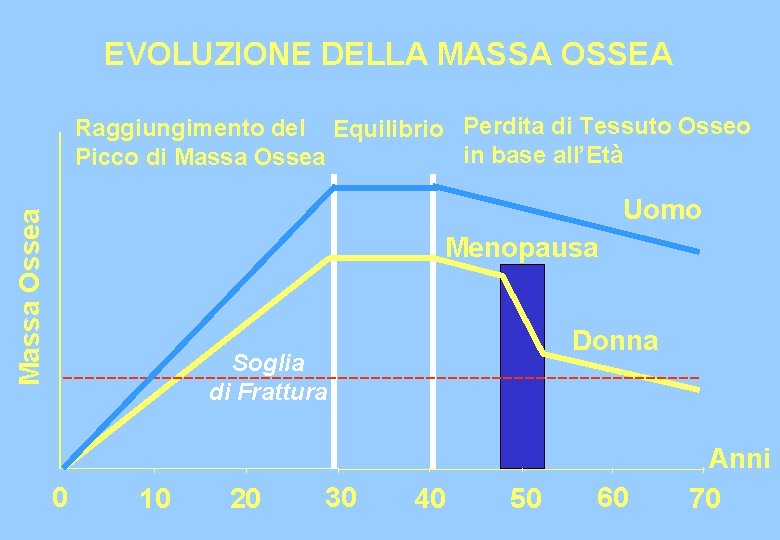
MENOPAUSA e OSTEOPOROSI senza adeguata terapia la donna dai 40 agli 80 anni perde il 45% di osso trabecolare ed il 15% di osso corticale

MENOPAUSA e OSTEOPOROSI Frattura del collo del femore la complicanza più grave dell'osteoporosi principale causa di mortalità e morbilità 90% delle fratture avviene dopo i 70 anni a 90 anni il 33% delle donne ha subito la frattura. 12 -20% morte entro un anno dalla frattura 50% perdita di autosufficienza ˜ il 30% recupero di funzionalità

MENOPAUSA e OSTEOPOROSI

Terapia Ormonale Sostitutiva (HRT) La terapia con ormoni sessuali viene denominata genericamente terapia ormonale sostitutiva o, più frequentemente, HRT (Hormonal Replacement Therapy)

Terapia Ormonale Sostitutiva (HRT) Indicazioni v MENOPAUSA PRECOCE (chirurgica, da farmaci, spontanea) v PAZIENTI IN MENOPAUSA SINTOMATICA (sintomi vasomotori, psicologici, uro-genitali) v PAZIENTI IN MENOPAUSA ASINTOMATICA (prevenzione di osteoporosi) v PAZIENTI IN PREMENOPAUSA (estradiolo a bassi dosaggi)

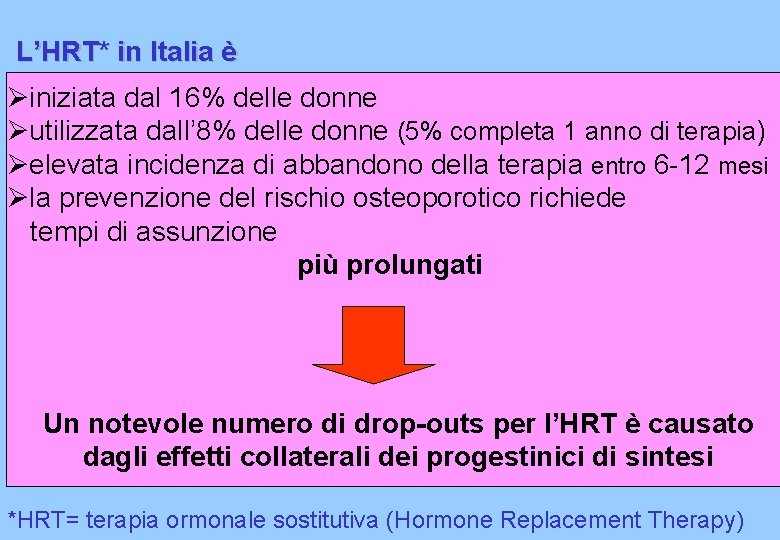
L’HRT* in Italia è iniziata dal 16% delle donne utilizzata dall’ 8% delle donne (5% completa 1 anno di terapia) elevata incidenza di abbandono della terapia entro 6 -12 mesi la prevenzione del rischio osteoporotico richiede tempi di assunzione più prolungati Un notevole numero di drop-outs per l’HRT è causato dagli effetti collaterali dei progestinici di sintesi *HRT= terapia ormonale sostitutiva (Hormone Replacement Therapy)


in Italia (Elaborazione su dati ISTAT e di Mercato)



Terapia Ormonale Sostitutiva (HRT) Uso passato/attuale di HRT nelle donne medico: v 1 Donne inglesi: 52% v 2 Donne USA: 47. 4% 60% età 40 -49 49% età 50 -59 36% età 60 -70 1 J Epidemiol Comm Health 1997, 2 Ann Int Med 1997

LA SOLUZIONE TERAPEUTICA: estrogeni • OBIETTIVI Raggiungimento di livelli ematici di 17 -estradiolo pari a circa 40 pg/ml (o livelli bioequivalenti di altri estrogeni) propri della fase follicolare iniziale del periodo fertile

FARMACI ORALI ESTROGENI TRANSDERMICI estrogeni coniugati (0. 625 mg) estradiolo valerato (2 mg) estriolo (4 -6 mg) tibolone (2. 5 mg) 17 - -estradiolo (0. 050 mg)

LA SOLUZIONE TERAPEUTICA: progestinici • OBIETTIVI Sono prodotti di sintesi che producono trasformazioni secretive sull’endometrio preparato dagli estrogeni, e che, alla sospensione del trattamento, ne permettono lo sfaldamento con un regolare flusso mestruale.

LA SOLUZIONE TERAPEUTICA: progestinici • AZIONE Noretisterone acetato e norgestrel (derivati del 19 -nortestosterone): residua azione androgenica MAP (medrossi progesterone acetato) azione androgenica decisamente meno spiccata e per alcuni aspetti irrilevante. Altri derivati 17 -idrossiprogesterone (ciproterone acetato, medrogestone), derivati del progesterone (diidrogesterone) e del 19 norprogesterone (nomegestrolo acetato): privi di azione androgenica

FARMACI ORALI PROGESTINICI medrossiprogesterone acetato (2. 5 -10 mg) progesterone micronizzato (100 mg) medrogestone (5 -10 mg) diidrogesterone (5 -20 mg) nomegestrolo acetato (2. 5 -5 mg) ciproterone acetato (1 mg) TRANSDERMICI noretisterone acetato (0. 25 mg) TRANSVAGINALI progesterone (100 -200 mg)

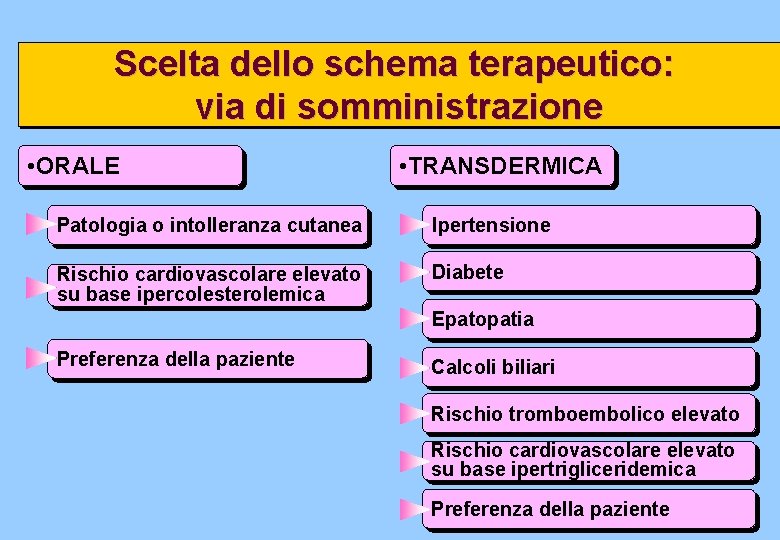
Scelta dello schema terapeutico: via di somministrazione • ORALE • TRANSDERMICA Patologia o intolleranza cutanea Ipertensione Rischio cardiovascolare elevato su base ipercolesterolemica Diabete Epatopatia Preferenza della paziente Calcoli biliari Rischio tromboembolico elevato Rischio cardiovascolare elevato su base ipertrigliceridemica Preferenza della paziente

Terapia Ormonale Sostitutiva v I progestinici sono associati agli estrogeni nella terapia ormonale sostitutiva per il controllo della proliferazione endometriale estrogeno-indotta v In circa 40 studi di coorte o caso-controllo è stato, infatti, stimato che il rischio di K endometriale aumenta da 2 a 10 volte, rispetto alla normale incidenza di 1 su 1000 donne in postmenopausa

Terapia Ormonale Sostitutiva v Il rischio risulta incrementarsi proporzionalmente a dose di estrogeno e durata del trattamento (mediamente 10 x per 10 -15 anni d’uso) v Bisogna peraltro evidenziare come, nella maggior parte dei casi, il K endometriale legato ad ERT è • diagnosticato precocemente • di basso grado di malignità • ai primi stadi • correlato ad una migliore prognosi

Terapia Ormonale Sostitutiva v. Il meccanismo protettivo di progesterone/progestinici è legato alla loro capacità di: • ridurre il numero di recettori cellulari per gli estrogeni • indurre la sintesi di enzimi in grado di convertire l’estradiolo in estrone solfato • inibire la trascrizione degli oncogeni mediata dagli estrogeni v L’aggiunta di P alla supplementazione estrogenica è in grado sia di far regredire un’iperplasia già presente che di ridurre l’incidenza di CA endometriale

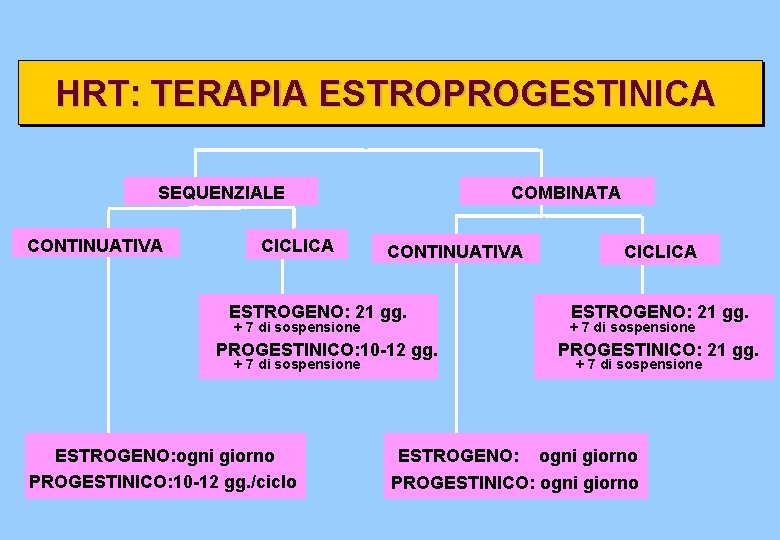
HRT: TERAPIA ESTROPROGESTINICA SEQUENZIALE CONTINUATIVA CICLICA COMBINATA CONTINUATIVA ESTROGENO: 21 gg. + 7 di sospensione PROGESTINICO: 10 -12 gg. + 7 di sospensione ESTROGENO: ogni giorno PROGESTINICO: 10 -12 gg. /ciclo ESTROGENO: CICLICA ESTROGENO: 21 gg. + 7 di sospensione PROGESTINICO: 21 gg. + 7 di sospensione ogni giorno PROGESTINICO: ogni giorno

HRT: TERAPIA ESTROPROGESTINICA Determina la comparsa di Regime Sequenziale perdite simil-mestruali negli ultimi giorni di assunzione del progestinico Evita la ciclica perdita simil. Regime Combinato mestruale tipica dei regimi sequenziali

MENOPAUSA e CARDIOVASCULOPATIE Gli estrogeni per via transdermica riducono i rischi cardiovascolari 189 donne, in menopausa da 6 a 60 settimane, randomizzate, per un anno, tra v Estrogeni per via orale v Estrogeni per via transdermica Misura della proteina C-reattiva: indice infiammatorio delle arterie Decensi, 2002

MENOPAUSA e CARDIOVASCULOPATIE Gli estrogeni per via transdermica riducono i rischi cardiovascolari Proteina C-reattiva Estrogeni per via orale = + 64% Maggior rischio di cardiopatia o ictus Estrogeni per via transdermica = valori inalterati Decensi, 2002

MENOPAUSA e CARDIOVASCULOPATIE Gli estrogeni per via transdermica riducono i rischi cardiovascolari Estrogeni per via orale: passano per il fegato che li metabolizza e li modifica. Estrogeni per via transdermica: passano direttamente nelle vene cave. Il cerotto evita il metabolismo epatico e consente dosi minori. Decensi, 2002

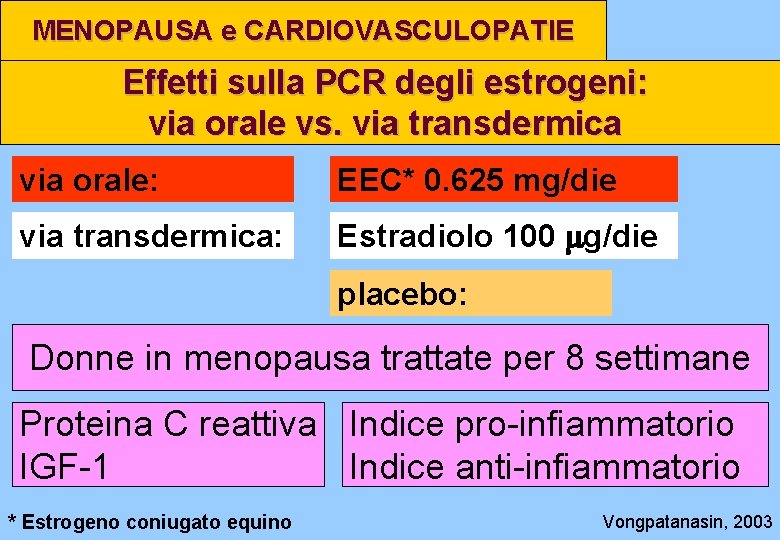
MENOPAUSA e CARDIOVASCULOPATIE Effetti sulla PCR degli estrogeni: via orale vs. via transdermica via orale: EEC* 0. 625 mg/die via transdermica: Estradiolo 100 mg/die placebo: Donne in menopausa trattate per 8 settimane Proteina C reattiva Indice pro-infiammatorio IGF-1 Indice anti-infiammatorio * Estrogeno coniugato equino Vongpatanasin, 2003

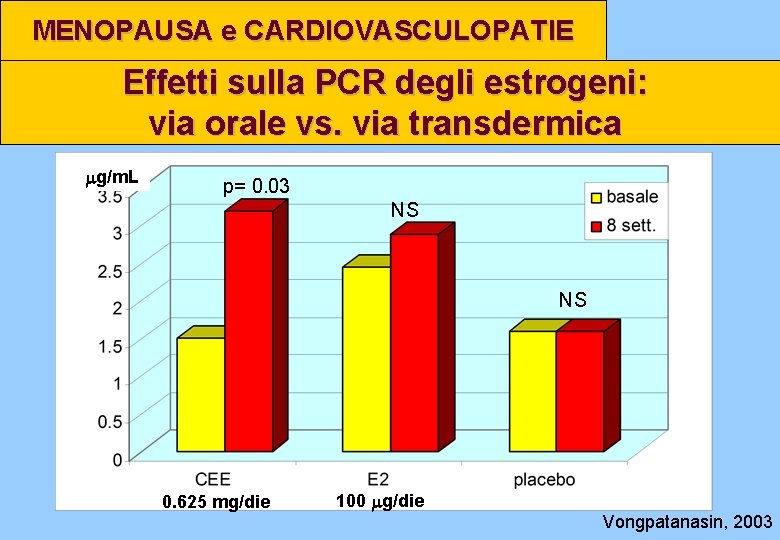
MENOPAUSA e CARDIOVASCULOPATIE Effetti sulla PCR degli estrogeni: via orale vs. via transdermica mg/m. L p= 0. 03 NS NS 0. 625 mg/die 100 mg/die Vongpatanasin, 2003

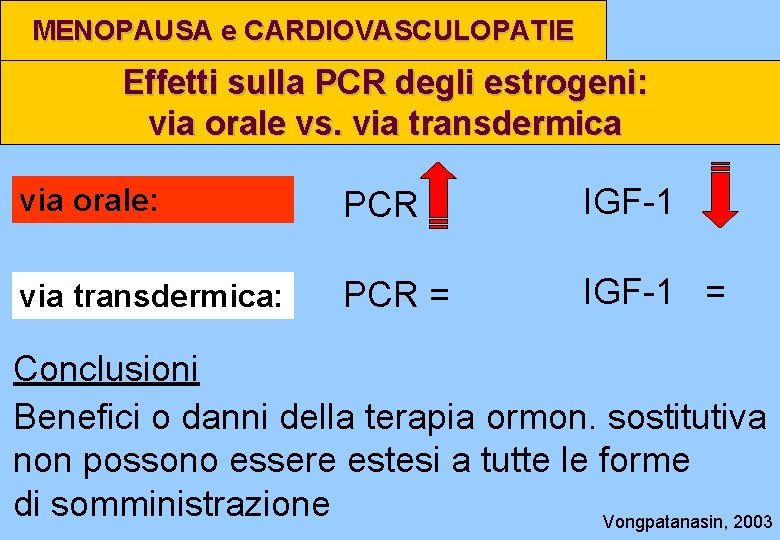
MENOPAUSA e CARDIOVASCULOPATIE Effetti sulla PCR degli estrogeni: via orale vs. via transdermica via orale: PCR IGF-1 via transdermica: PCR = IGF-1 = Conclusioni Benefici o danni della terapia ormon. sostitutiva non possono essere estesi a tutte le forme di somministrazione Vongpatanasin, 2003

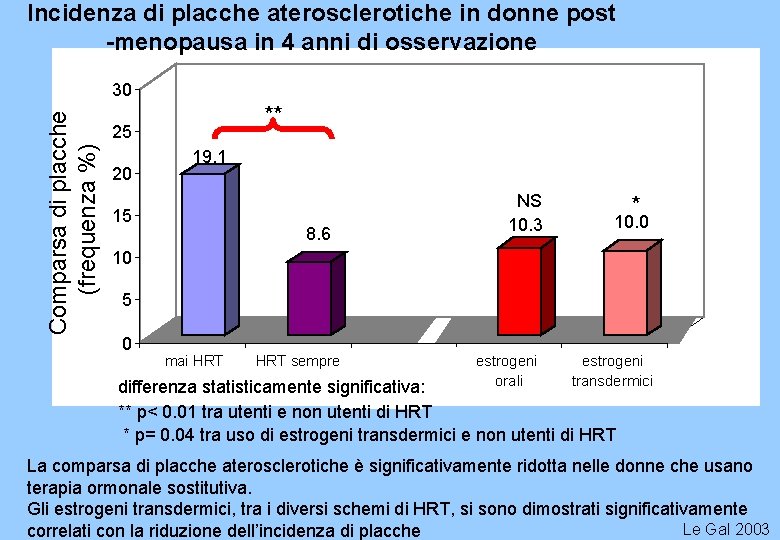
HRT e RISCHIO CARDIOVASCOLARE Gli estrogeni per via transdermica riducono l’incidenza di placca aterosclerotica carotidea in Terapia Ormonale Sostitutiva le donne in post-menopausa, trattate con terapia ormonale sostitutiva (HRT), sono a più basso rischio di sviluppare nuove placche aterosclerotiche carotidee. nuove lesioni carotidee 815 donne seguite per 4 anni* HRT non HRT 8, 6% 19, 1% p=0, 003 rischio cardiovascolare notevolmente ridotto con HRT effettuata con estrogeni transdermici (p=0, 04) effetto protettivo degli estrogeni, specie per via transdermica, sull'aterosclerosi in menopausa. Le Gal 2003 * (Vascular Aging Study, EVA)

Incidenza di placche aterosclerotiche in donne post -menopausa in 4 anni di osservazione Comparsa di placche (frequenza %) 30 ** 25 20 19. 1 15 8. 6 NS 10. 3 * 10. 0 10 5 0 mai HRT sempre estrogeni orali estrogeni transdermici differenza statisticamente significativa: ** p< 0. 01 tra utenti e non utenti di HRT * p= 0. 04 tra uso di estrogeni transdermici e non utenti di HRT La comparsa di placche aterosclerotiche è significativamente ridotta nelle donne che usano terapia ormonale sostitutiva. Gli estrogeni transdermici, tra i diversi schemi di HRT, si sono dimostrati significativamente Le Gal 2003 correlati con la riduzione dell’incidenza di placche

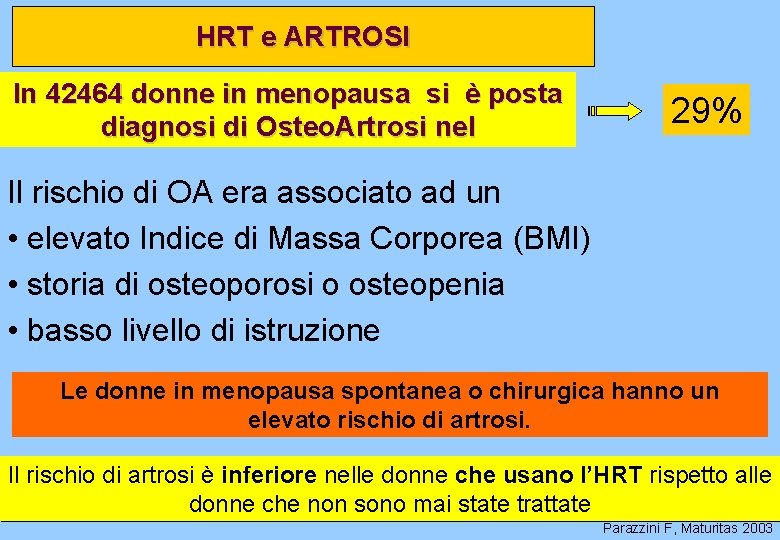
HRT e ARTROSI In 42464 donne in menopausa si è posta diagnosi di Osteo. Artrosi nel 29% Il rischio di OA era associato ad un • elevato Indice di Massa Corporea (BMI) • storia di osteoporosi o osteopenia • basso livello di istruzione Le donne in menopausa spontanea o chirurgica hanno un elevato rischio di artrosi. Il rischio di artrosi è inferiore nelle donne che usano l’HRT rispetto alle donne che non sono mai state trattate Parazzini F, Maturitas 2003

Studio WHI (Women’s Health Initiative) Studio prospettico, randomizzato e controllato tra: v 0. 625 mg/die di estrogeni coniugati + 2. 5 mg/die di MPA v Placebo 16. 608 donne in post-menopausa tra 50 -79 anni e utero intatto Studio interrotto dopo una media di 5. 2 anni (contro 8. 5 previsti) a causa di un bilancio rischio/beneficio considerato inadeguato sulla base di parametri prestabiliti. 2002

Studio WHI (Women’s Health Initiative) Rischio relativo ed assoluto Pubblicizzato più il rischio relativo che assoluto. v + 26% di carcinoma mammario con HRT vs placebo: 38 donne su 1000/anno con HRT 30 donne su 1000/anno con placebo

Studio WHI (Women’s Health Initiative) Rischio relativo ed assoluto v + 29% di attacchi cardiaci con HRT vs placebo: 37 donne su 1000/anno con HRT 30 donne su 1000/anno con placebo v + 41% di ictus con HRT vs placebo: 29 donne su 1000/anno con HRT 21 donne su 1000/anno con placebo

Studio WHI (Women’s Health Initiative) Rischio relativo ed assoluto v - 37% di carcinoma del colon con HRT vs placebo v - 34% di fratture dell’anca con HRT vs placebo

Studio WHI (Women’s Health Initiative) La terapia ormonale è sicura: v se indicata v se personalizzata v se tenuta sotto controllo

Studio WHI (Women’s Health Initiative) L’HRT integra la carenza estrogena, cioè completa la quota carente di estrogeni. La necessità di instaurare l’HRT dipende dalla quantità di estradiolo endogeno prodotto dalla donna in menopausa

Studio WHI (Women’s Health Initiative) v Donne considerate spesso genericamente uguali e trattate con la stessa dose e con lo stesso tipo di HRT. v Donne randomizzate ad una sola formulazione di terapia ormonale, senza conoscere se il trattamento fosse adeguato per ciascuna donna. v Il miglioramento della qualità di vita non è stato considerato, anche se proprio la qualità di vita è quello che la maggioranza delle donne in menopausa chiede all’HRT.

Studio WHI (Women’s Health Initiative) La forma più sicura di estrogeno è quella transdermica a bassa dose minor probabilità di stimolare la produzione epatica di metaboliti che potrebbero essere potenzialmente oncogeni. La via transdermica impiega 17 -β estradiolo (estrogeno naturale prodotto dall’organismo prima della menopausa) anziché estrogeni coniugati, derivanti dalle urine di cavalla, rappresentate per circa il 50% da estrone solfato.

Studio WHI (Women’s Health Initiative) E’ cruciale l’inizio precoce in menopausa e con basse dosi, rivalutando il caso annualmente. Nello studio WHI, il 66% delle donne iniziò l’HRT ad un’età tra 60 e 79 anni.

TERAPIA ORMONALE SOSTITUTIVA Benefici Rischi

RISCHI PER LA SALUTE FEMMINILE E CAUSE DI MORTE PERCEZIONE REALTA’ K Mammella 46% 34% Tumori non specificati M. Cardio. Vascolari 16% Altri Tumori 12% M. Cardio. Vascolari 4% Stroke 8% AIDS 4% K Polmone 5% K Ovaio/ Utero 3% K Mammella 4% Lobo, 1999

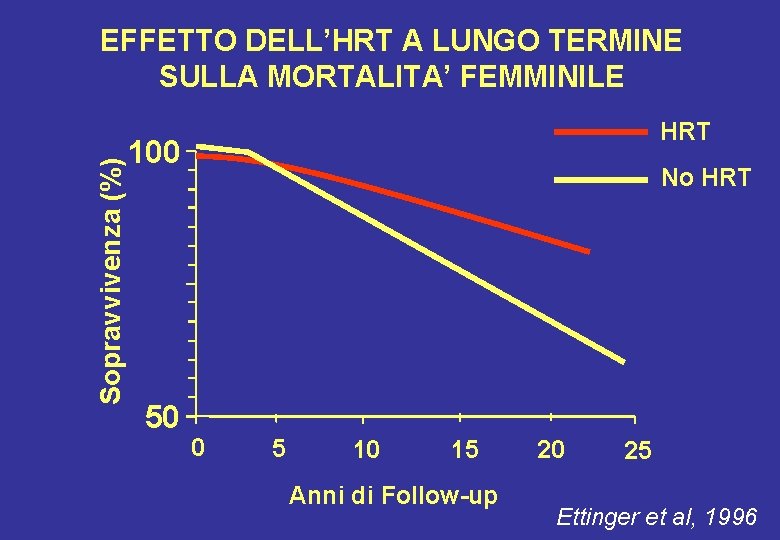
Sopravvivenza (%) EFFETTO DELL’HRT A LUNGO TERMINE SULLA MORTALITA’ FEMMINILE HRT 100 50 No HRT 0 5 10 15 Anni di Follow-up 20 25 Ettinger et al, 1996

K MAMMELLA E MENOPAUSA Una donna di 40 anni ha il 10% di rischio di avere K Mammella entro gli 80 anni; Una donna di 70 anni ha il 4% entro gli 80 anni. 2. 8% di Rischio in più per ogni anno di prolungamento della data della Menopaus N° di donne che possono 2. 3% di Rischio in più per ogni anno di sviluppare K Mammella Terapia Sostitutiva (eccesso di rischio se 30 -40: 1/250 più di 5 anni; il rischio recede entro 5 anni 40 -50: 1/77 50 -60: 1/42 2. 52 su 100 Donne di 50 anni sviluppano K 60 -70: 1/36 Mammella entro i successivi 10 anni 70 -80: 1/34 0. 58 su 100 Donne di 50 anni sviluppano 80 -90: 1/45 K Mammella attribuibile a HRT (tot 3. 1 su 100 donne). Lobo, 1999

Terapia ormonale sostitutiva e rischio di CA mammario La mancata attuazione della HRT è più dannosa dell’ipotesi di rischio neoplastico L’incidenza di CA mammario può essere aumentata da un uso protratto e ad alte dosi della terapia ormonale sostitutiva, ma la mortalità non aumenta. (Del Pup 2001)

K ENDOMETRIO E MENOPAUSA Il rischio di sviluppare K endometrio con utilizzo di estrogeni è da 2 a 8 volte. Con progestinico stessa incidenza di iperplasia che con placebo. PEPI trial, 1996 L’incompleta protezione endometriale associata a terapia estroprogestinica è in parte dovuta al basso dosaggio giornaliero o alla breve durata di somministrazione mensile del progestinico (< 10 gg RR = 3. 1; > 10 gg RR = 1. 3) Grady et al, 1995 2. 9 RR se progestinico in maniera ciclica per 10 gg al mese 0. 2 RR se terapia combinata continua Weiderpass et al, 1999

TERAPIA ORMONALE SOSTITUTIVA Tumore dell’Endometrio (utero) rischio aumentato da 2 a 15 volte nell’impiego dei soli estrogeni raccomandato l’impiego di progestinico per 10 -14 giorni al mese standard = 12 giorni

K COLON E MENOPAUSA Dati Epidemiologici suggeriscono una prevalenza nel sesso femminile fino all’età della menopausa, ind più frequente nel sesso maschile (esposizione ad estrogeni attivi: estradiolo, più alta incidenza di K Colon) HRT sembra essere protettiva (E 1>E 2 in HRT per os) 2. 67 Donne su 1000 3. 3 Donne su 1000 SI USO NO USO RR 0. 81(0. 63 -1. 04) Henderson et al, 1994

TERAPIA ORMONALE SOSTITUTIVA Indicazioni della FDA* Trattamento di • sintomi vasomotori moderati/gravi • atrofia vulvare e vaginale moderata/grave Prevenzione di Osteoporosi *Food and Drug Administration

TERAPIA ORMONALE SOSTITUTIVA CONTROINDICAZIONI “ASSOLUTE” v neoplasia della mammella sospetta o accertata, altre neoplasie estrogeno-sensibili v emorragie vaginali di origine non conosciuta v endometriosi v gravi patologie renali o cardiache v epatopatie acute e croniche in atto v patologie trombotiche e tromboflebitiche in atto o all’anamnesi

HRT & MENOPAUSA Medico Compliance all’HRT Ambivalenza Preparazione e Tendenze Culturali Buona Comunicazione Personalizzazione Terapeutica Donna Ambivalenza Paure e Pregiudizi Motivazione Effetti Collaterali

AMBIVALENZA & HRT Patologia Endocrina Evento Naturale Privazione estrogenica è “naturale” Sopravvivenza di 30 anni oltre il limite riproduttivo è “innaturale” La menopausa non è una malattia, ma una vulnerabilità, ed è occasione di educazione sanitaria. Il medico ha l’obbligo di proporre HRT L’HRT è una decisione di prendersi cura della propria salute in modo preventivo.

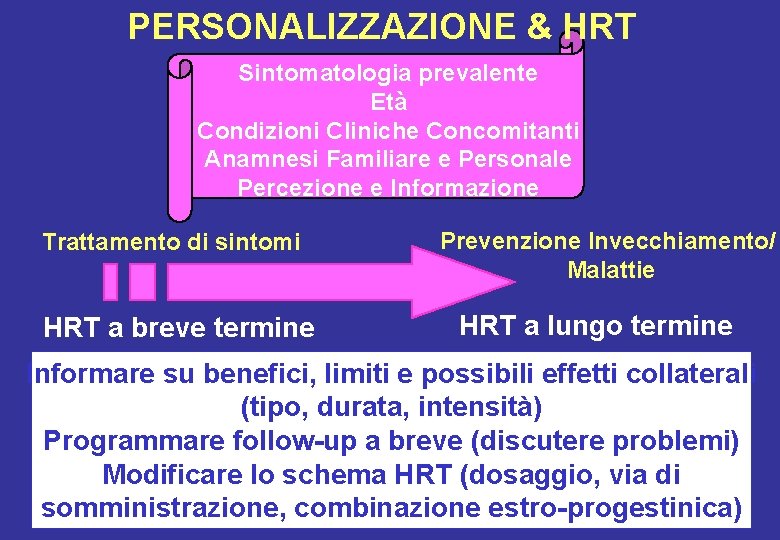
PERSONALIZZAZIONE & HRT Sintomatologia prevalente Età Condizioni Cliniche Concomitanti Anamnesi Familiare e Personale Percezione e Informazione Trattamento di sintomi HRT a breve termine Prevenzione Invecchiamento/ Malattie HRT a lungo termine Informare su benefici, limiti e possibili effetti collaterali (tipo, durata, intensità) Programmare follow-up a breve (discutere problemi) Modificare lo schema HRT (dosaggio, via di somministrazione, combinazione estro-progestinica)

PAURE, PREGIUDIZI & HRT Non è naturale Provoca i Tumori Fa aumentare di Peso Fa male al Fegato Causa Emorragie Fa tornare Fertili Comprendere la causa dei timori Calcolare insieme alla paziente il rapporto rischio/beneficio Rendere la paziente consapevole e partecipe al processo decisionale Non abbandonare la paziente se non fa quello che diciamo

MOTIVAZIONE & HRT Motivi Tangibili (Sintomatologia vasomotoria, emotiva, vaginale) BMD Problemi cardiovascolari 50%non fa terapia alla prescrizione o se fa HRT la interrompe entro 1 anno Coope, 1992 >70% no HRT e <40% fa HRT più di 1 anno Hammond, 1994 Soltanto il 5 -6% fa HRT per più di 5 anni Avis et al, 1995 Se programmi educazionali su stile di vita, benefici HRT e rischio per osteoporosi e malattie cardiovascolari fino al 94% di donne ancora in HRT dopo 1 anno Coope, 1992

COMPLIANCE & HRT Età Sesso del Medico Tipo di Terapia Sollievo dai Sintomi Comparsa Effetti Collaterali Progestinico Non attendere troppo prima della visita Consiglio amichevole, facile da capire, con semplici istruzioni scritte L’educazione della paziente da parte di un team medico entusiasta, capace di rassicurare sugli effetti collaterali e disponibile a rispondere alle domande aumenta la compliance fino al 92%.

INTERRUZIONE DELL’ HRT Effetti Collaterali Paura del Cancro Consiglio di un Medico Inefficacia Persistenza del Ciclo Consiglio di un’Amica Non Comprensione dei Benefici Medicalizzazione Altro Counseling, Regime di Terapia, Personalizzazione

EFFETTI COLLATERALI DELL’ HRT Estrogenici Progestinici Tensione Mammaria Aumento di Peso Ritenzione Idrica Cefalea/Emicrania Nausea Dolori alle Gambe Perdite Vaginali Sanguinamenti Anomali Irritazione Cutanea Tensione Mammaria Gonfiore Sintomi Premestruali Acne/Seborrea Dismenorrea Depressione Insonnia/Letargia Cambiamenti Libido Alopecia/Irsutismo Sanguinamenti Anomali Counseling, Regime di Terapia, Personalizzazione

MENOPAUSA & HRT Visita “centrata” sulla paziente Alleanza Terapeutica A fronte di una medicina sempre più “scientifica” ed “economicizzata”, il momento magico medico-paziente deve sopravvivere…. . . non pratichiamo medicina molecolare o virtuale! “Quando la porta si chiude e sono con la mia paziente è ancora un evento speciale, come lo è sempre stato. Essere un medico è un privilegio e un piacere che sopravviverà…” Speroff, 1999

BENESSERE PSICOFISICO FEMMINILE Anamnesi Familiare/ Fattori Personale Endocrini Rilevanza Clinica della Menopausa Aspetti Caratteristiche Socio-Culturali Psicologiche

MALATTIE “A RISCHIO” IN POSTMENOPAUSA Demenza K Mammella Malattie Cardiovascolari Altri tumori Osteoporosi

EVOLUZIONE DELLA MASSA OSSEA Raggiungimento del Equilibrio Perdita di Tessuto Osseo in base all’Età Picco di Massa Ossea Uomo Menopausa Donna Soglia di Frattura 0 10 20 30 40 50 60 Anni 70

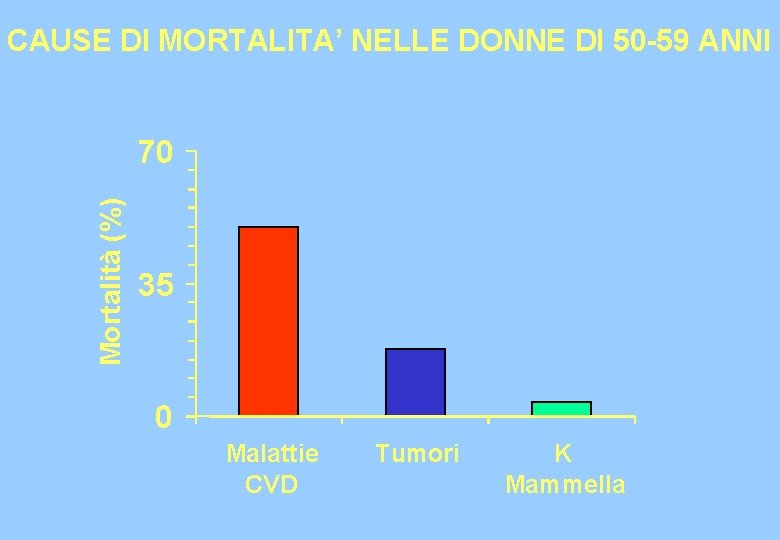
CAUSE DI MORTALITA’ NELLE DONNE DI 50 -59 ANNI Mortalità (%) 70 35 0 Malattie CVD Tumori K Mammella

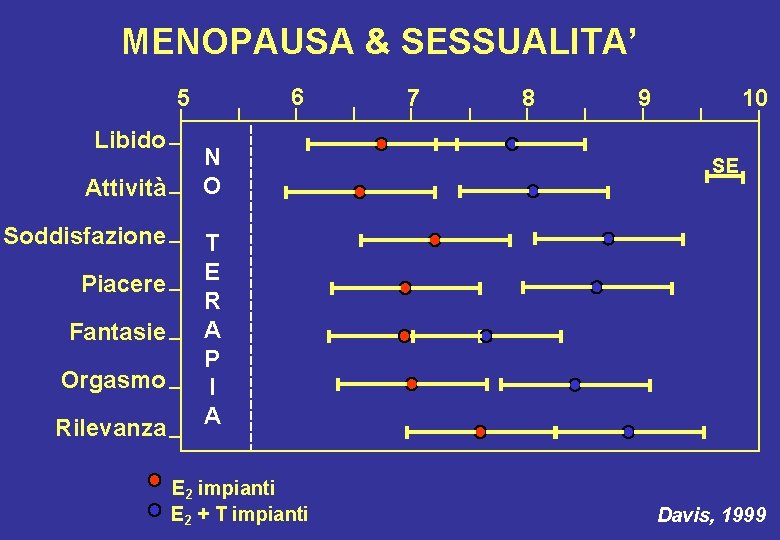
MENOPAUSA & SESSUALITA’ 6 5 Libido Attività Soddisfazione Piacere Fantasie Orgasmo Rilevanza N O 7 8 9 10 SE T E R A P I A E 2 impianti E 2 + T impianti Davis, 1999

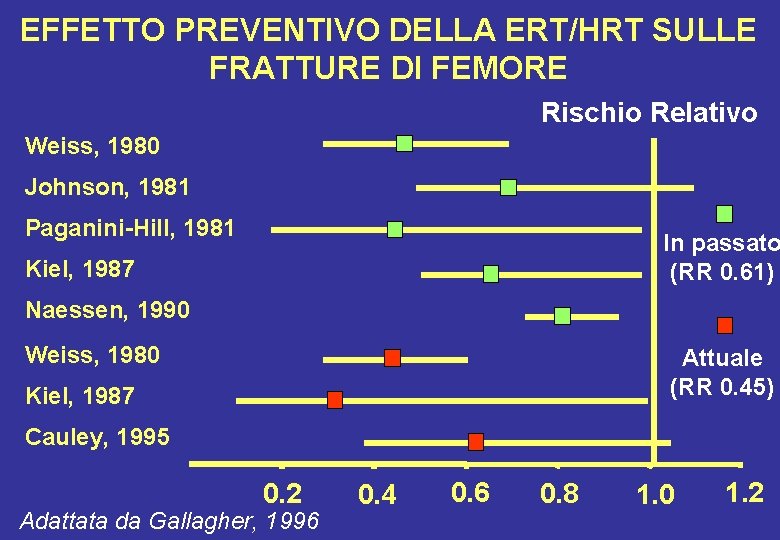
EFFETTO PREVENTIVO DELLA ERT/HRT SULLE FRATTURE DI FEMORE Rischio Relativo Weiss, 1980 Johnson, 1981 Paganini-Hill, 1981 In passato (RR 0. 61) Kiel, 1987 Naessen, 1990 Weiss, 1980 Attuale (RR 0. 45) Kiel, 1987 Cauley, 1995 0. 2 Adattata da Gallagher, 1996 0. 4 0. 6 0. 8 1. 0 1. 2

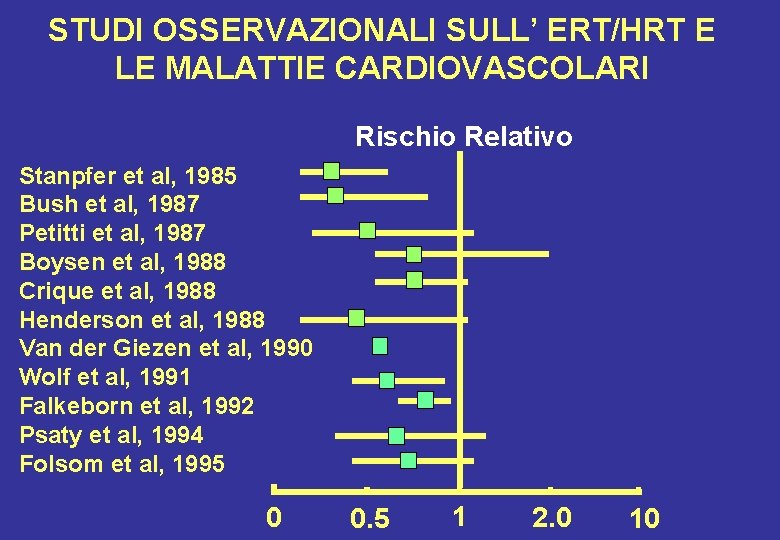
STUDI OSSERVAZIONALI SULL’ ERT/HRT E LE MALATTIE CARDIOVASCOLARI Rischio Relativo Stanpfer et al, 1985 Bush et al, 1987 Petitti et al, 1987 Boysen et al, 1988 Crique et al, 1988 Henderson et al, 1988 Van der Giezen et al, 1990 Wolf et al, 1991 Falkeborn et al, 1992 Psaty et al, 1994 Folsom et al, 1995 0 0. 5 1 2. 0 10

HRT & MENOPAUSA Medico Compliance all’HRT Ambivalenza Preparazione e Tendenze Culturali Buona Comunicazione Personalizzazione Terapeutica Donna Ambivalenza Paure e Pregiudizi Motivazione Effetti Collaterali

Sindrome premestruale v Sintomatologia caratterizzata da alterazioni psicologiche e del tono dell’umore che compaiono nei 7 -10 giorni che precedono le mestruazioni v L’entità della sintomatologia è in grado di condizionare l’attività lavorativa e la vita di relazione v Tipicamente i sintomi recedono entro i 3 giorni da inizio del ciclo, con un intervallo libero di almeno 1 settimana v Evidenze cliniche dimostrano l’efficacia terapeutica del trattamento con progesterone

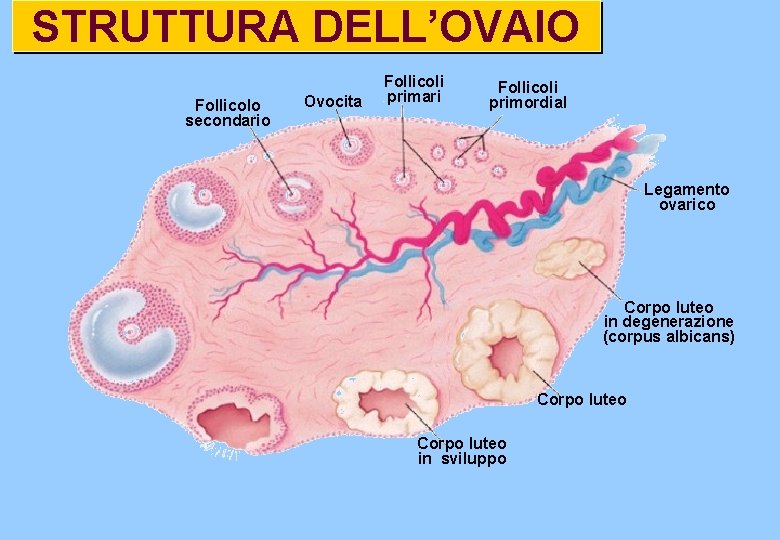
STRUTTURA DELL’OVAIO Follicolo secondario Ovocita Follicoli primari Follicoli primordial Legamento ovarico Corpo luteo in degenerazione (corpus albicans) Corpo luteo in sviluppo

L’APPARATO RIPRODUTTIVO UTERO TUBA UTERINA OVAIO in età fertile

HRT & MENOPAUSA Medico Compliance all’HRT Ambivalenza Preparazione e Tendenze Culturali Buona Comunicazione Personalizzazione Terapeutica Donna Ambivalenza Paure e Pregiudizi Motivazione Effetti Collaterali

Sterilità

Sterilità Incapacità di concepire dopo un anno di rapporti sessuali regolari non protetti

Infertilità Incapacità della donna di proseguire una gravidanza fino ad un’epoca di vitalità del feto per difetti di annidamento o di sviluppo embrionale

Cause ormonali di sterilità femminile Sterilità femminile Mancanza di ovulazione Insufficiente funzione dell’ ovulazione Iperprolattinemia Alterati rapporti interormonali LH/FSH – E/P Alterata recettività della mucosa cervicale o endometriale all’azione dell’estradiolo e/o del progesterone

Iter diagnostico nella sterilità femminile Determinazione dello stato ovulatorio Misurazione della temperatura corporea basale Test del muco cervicale Dosaggio del progesterone plasmatico in fase medioluteinica Ecografia Biopsia endometriale

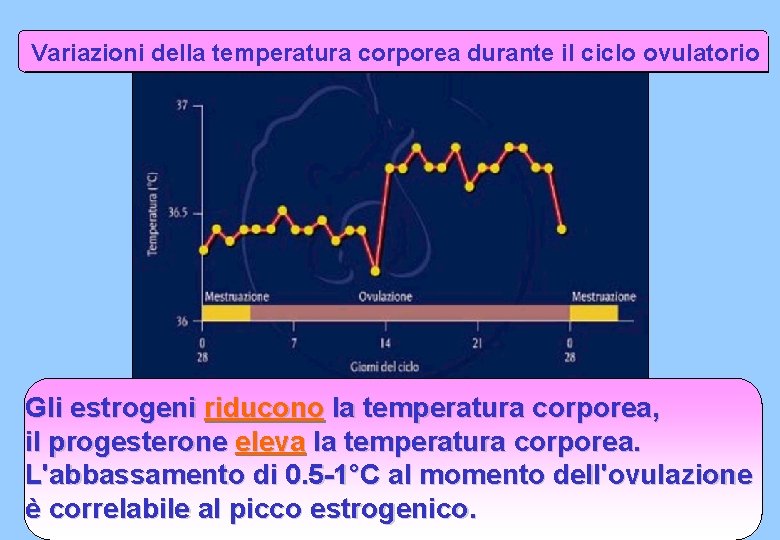
Variazioni della temperatura corporea durante il ciclo ovulatorio Gli estrogeni riducono la temperatura corporea, il progesterone eleva la temperatura corporea. L'abbassamento di 0. 5 -1°C al momento dell'ovulazione è correlabile al picco estrogenico.

Fisiologia della riproduzione

Infertilità - fecondazione assistita Metodica della donazione di oociti: Una volta prelevati, gli oociti della donatrice vengono fecondati e più di tre embrioni vengono trasferiti nell’utero della ricevente due o tre giorni dopo la fecondazione. Metodica che richiede il trattamento farmacologico della donatrice (Gn. RH-agonisti ed FSH ricombinante) e della ricevente (terapia ormonale sostitutiva estrogenica alcuni giorni prima del trasferimento e terapia di sostegno con progesterone dopo il trasferimento embrionario) al fine di favorire l’ispessimento dell’endometrio e l’impianto dell’oocita fecondato nonché lo stesso monitoraggio ecografico prima del prelievo oocitario.

Disordini del ciclo mestruale v Tra i sanguinamenti uterini anomali, le menometrorragie disfunzionali (cioè non da causa organica) sono in genere dovute ad anovulazione, conseguente a disfunzionalità dell’asse ipotalamo-ipofisi-ovaio. v In queste pazienti si assiste ad una continua produzione di estradiolo da parte dell’ovaio, senza formazione di un corpo luteo e, quindi, senza secrezione di progesterone v La stimolazione prolungata da parte dell’estradiolo endogeno conduce a quadri di iperplasia endometriale

Disordini del ciclo mestruale v menorragia: aumento del flusso mestruale per quantità e per durata. v metrorragia: emorragia uterina

Disordini del ciclo mestruale v il sanguinamento anomalo anovulatorio, in genere, si presenta come episodio di profusa metrorragia dopo un periodo più o meno prolungato di amenorrea v L’endometrio in queste pazienti è, infatti, molto ispessito, intensamente vascolarizzato, senza un’adeguata matrice stromale di supporto. sanguinamento prolungato ed eccessivo

Disordini del ciclo mestruale v Le metrorragie disfunzionali in premenopausa rappresentano una patologia ginecologica frequente v Si stima infatti che interessino circa il 10% delle pazienti ambulatoriali v Sono generalmente riconducibili ad anovularietà cronica, associata ad iperestrogenismo relativo con prolungata stimolazione della mucosa endometriale, non compensata da adeguato sviluppo del corpo luteo

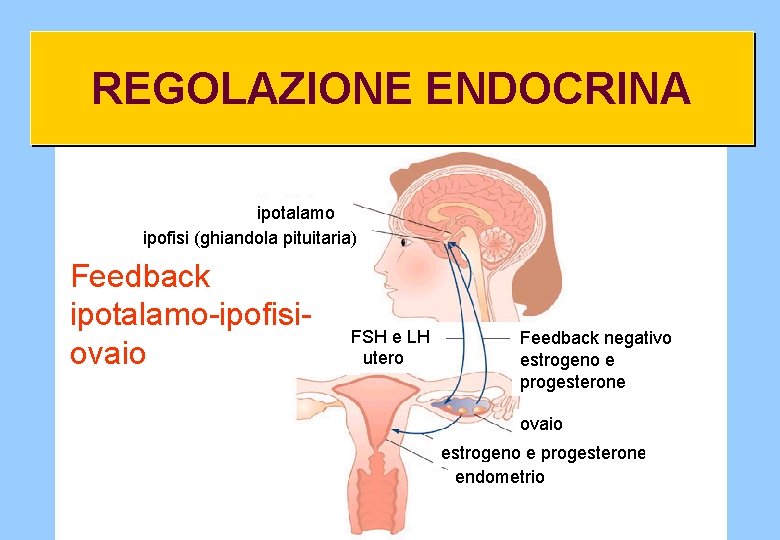
REGOLAZIONE ENDOCRINA ipotalamo ipofisi (ghiandola pituitaria) Feedback ipotalamo-ipofisiovaio FSH e LH utero Feedback negativo estrogeno e progesterone ovaio estrogeno e progesterone endometrio

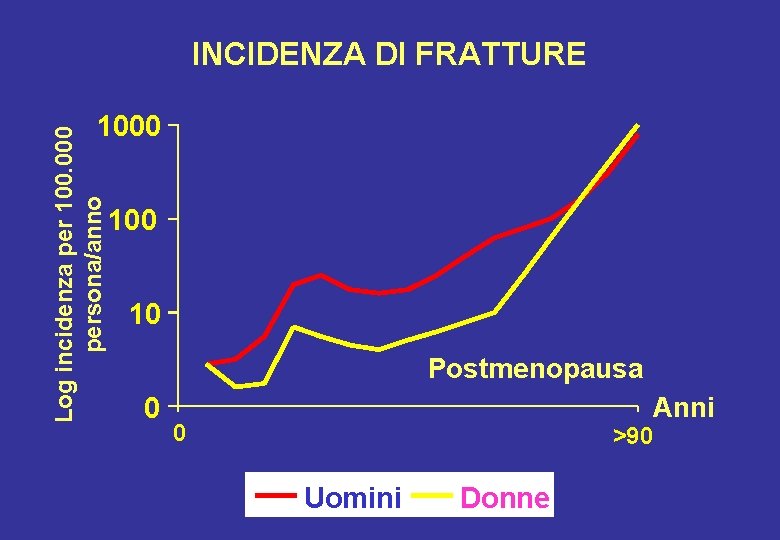
INCIDENZA DI FRATTURE Log incidenza per 100. 000 persona/anno 1000 10 Postmenopausa 0 Anni 0 >90 Uomini Donne

Sterilità

PESO CORPOREO E MENOPAUSA Cambiamenti nello Stile di Vita Modificazioni dell’Alimentazione ESTROGENI Soglia Individuale Alterazioni Endocrine Aumento Peso Corporeo Modificazioni Forma Fisica Riduzione del Metabolismo Basale SENSO DI BENESSERE
 Esami in gravidanza tabella
Esami in gravidanza tabella Ciclo ovarico e mestruale zanichelli
Ciclo ovarico e mestruale zanichelli Amenorrea ipotalamica
Amenorrea ipotalamica Dott straface
Dott straface Assenza ciclo mestruale conseguenze
Assenza ciclo mestruale conseguenze Assenza ciclo mestruale conseguenze
Assenza ciclo mestruale conseguenze Assenza ciclo mestruale conseguenze
Assenza ciclo mestruale conseguenze Spotting ovulazione
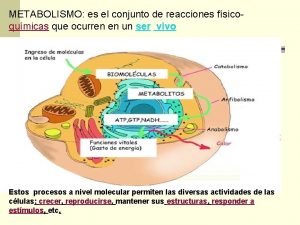
Spotting ovulazione El metabolismo se divide en dos procesos
El metabolismo se divide en dos procesos Caracteristica del nitrogeno
Caracteristica del nitrogeno Ciclo otto
Ciclo otto Canino superior características
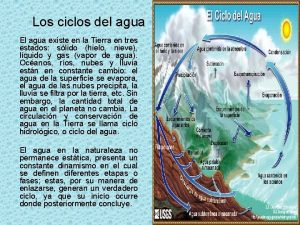
Canino superior características Objetivo general del ciclo del agua
Objetivo general del ciclo del agua Etapas del ciclo del agua
Etapas del ciclo del agua Grafica cvp
Grafica cvp Fases del ciclo del nitrógeno
Fases del ciclo del nitrógeno Importancia del cuidado de los ríos
Importancia del cuidado de los ríos Lecturas del domingo xxvii del tiempo ordinario ciclo b
Lecturas del domingo xxvii del tiempo ordinario ciclo b Domingo 26 tiempo ordinario ciclo b
Domingo 26 tiempo ordinario ciclo b Lectura del domingo
Lectura del domingo El ciclo del agua para dibujar
El ciclo del agua para dibujar Menopausa idade
Menopausa idade Httel
Httel Perdite rosa in menopausa
Perdite rosa in menopausa Microcitoma guarigione
Microcitoma guarigione Vampate di calore non in menopausa
Vampate di calore non in menopausa Cisti ovariche in menopausa
Cisti ovariche in menopausa Estrogeni in menopausa
Estrogeni in menopausa Menopausa sintomi iniziali
Menopausa sintomi iniziali Indice pearl
Indice pearl Sintomi menopausa a 46 anni
Sintomi menopausa a 46 anni Perdite bianche in menopausa
Perdite bianche in menopausa Leucoxantorrea
Leucoxantorrea Prolattina alta in menopausa
Prolattina alta in menopausa Estrogeni in menopausa
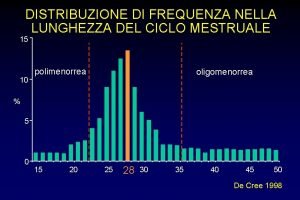
Estrogeni in menopausa Oligomenorrea
Oligomenorrea Dolore alle ovaie in menopausa
Dolore alle ovaie in menopausa Regla de mcdonald
Regla de mcdonald Sintomi menopausa precoce
Sintomi menopausa precoce Prurito vulvare
Prurito vulvare Dolore al seno e ai capezzoli in menopausa
Dolore al seno e ai capezzoli in menopausa Dolore al seno e ai capezzoli in menopausa
Dolore al seno e ai capezzoli in menopausa Ciclo emorragico
Ciclo emorragico Dieta metabolica
Dieta metabolica Foto polipo endometriale
Foto polipo endometriale Regime permanente senoidal
Regime permanente senoidal Montage permanente quinconce
Montage permanente quinconce Humectation permanente
Humectation permanente Pensée positive permanente
Pensée positive permanente Kaiser code pink
Kaiser code pink Karl nessler permanente
Karl nessler permanente Tatlong maria jose esperanza cruz
Tatlong maria jose esperanza cruz Kaiser permanente letterhead
Kaiser permanente letterhead Santa clara peacehealth
Santa clara peacehealth Kaiser permanente bridge program
Kaiser permanente bridge program Sistema de inventario permanente
Sistema de inventario permanente Instrumento de iman permanente y bobina movil
Instrumento de iman permanente y bobina movil What is kaiser permanente vision statement
What is kaiser permanente vision statement Competencias para la vida 2011
Competencias para la vida 2011 Kaiser mfa northern california
Kaiser mfa northern california Relativamente permanente
Relativamente permanente Erro
Erro Rx bin kaiser
Rx bin kaiser Frembrudd melketenner
Frembrudd melketenner Quizz
Quizz Labor management partnership environment
Labor management partnership environment Kaiser permanente mobile app
Kaiser permanente mobile app Macroentorno marketing
Macroentorno marketing Midlertidige forskjeller eksempler
Midlertidige forskjeller eksempler Breastfeeding assessment score
Breastfeeding assessment score Relativamente permanente
Relativamente permanente Vivienda semi permanente
Vivienda semi permanente Diaconado permanente
Diaconado permanente Kaiser permanente community health needs assessment
Kaiser permanente community health needs assessment Missão permanente desenvolvimento socioemocional
Missão permanente desenvolvimento socioemocional Geometria de via permanente
Geometria de via permanente Imã permanente
Imã permanente 4º bim - jornada do desenvolvimento socioemocional
4º bim - jornada do desenvolvimento socioemocional Estructura de lewis so4
Estructura de lewis so4 Sistema perpetuo o permanente
Sistema perpetuo o permanente Liaison complete et partielle
Liaison complete et partielle Mapa conceptual de biomoléculas orgánicas e inorgánicas
Mapa conceptual de biomoléculas orgánicas e inorgánicas Missão permanente: desenvolvimento socioemocional
Missão permanente: desenvolvimento socioemocional Educação permanente em saúde
Educação permanente em saúde Principe de la permanente
Principe de la permanente Ativo permanente
Ativo permanente Permanente zorghuisvesting
Permanente zorghuisvesting Pobreza permanente
Pobreza permanente Nada é permanente exceto a mudança
Nada é permanente exceto a mudança Area de proteção permanente
Area de proteção permanente Fluidos
Fluidos Enregia solar
Enregia solar La carmagnole testo
La carmagnole testo Kaiser permanente san diego family medicine residency
Kaiser permanente san diego family medicine residency Kaiser permanente spokane walk in clinic
Kaiser permanente spokane walk in clinic Que es familia en contraccion
Que es familia en contraccion Cual es el objetivo del ciclo de calvin benson
Cual es el objetivo del ciclo de calvin benson Caracteristicas del presupuesto
Caracteristicas del presupuesto Filastrocca dell'ape
Filastrocca dell'ape Il ciclo del latte scuola primaria
Il ciclo del latte scuola primaria Desaminacion oxidativa
Desaminacion oxidativa Cuadro comparativo entre anabolismo y catabolismo
Cuadro comparativo entre anabolismo y catabolismo Ciclo de vida del plasmodium
Ciclo de vida del plasmodium Fasi del ciclo cliente in albergo
Fasi del ciclo cliente in albergo Depresion
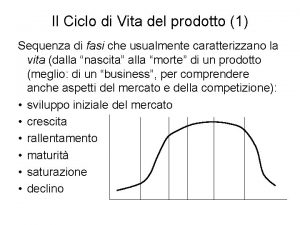
Depresion Ciclo di vita di un prodotto
Ciclo di vita di un prodotto Il valore delle risorse umane
Il valore delle risorse umane Ciclo del carbonio schema
Ciclo del carbonio schema Ciclo vital del documento
Ciclo vital del documento Ciclo de vida de la familia
Ciclo de vida de la familia Etapa ciclo vital familiar
Etapa ciclo vital familiar Ciclo del proceso de control
Ciclo del proceso de control Cuento del ciclo de vida de la mariposa
Cuento del ciclo de vida de la mariposa Mapa conceptual del ciclo de nitrogeno
Mapa conceptual del ciclo de nitrogeno Control del ciclo celular
Control del ciclo celular Ciclo dell'azoto zanichelli
Ciclo dell'azoto zanichelli Etapas de contabilidad
Etapas de contabilidad Esquema del ciclo económico
Esquema del ciclo económico Ciclo de vida familiar duvall
Ciclo de vida familiar duvall Etapas del ciclo vital familiar
Etapas del ciclo vital familiar Ciclos altamirano
Ciclos altamirano Ciclo del metano
Ciclo del metano Ciclo abcd
Ciclo abcd Pago docente aiep
Pago docente aiep