Resuscytacja kreniowo oddechowa u dorosych dzieci i niemowlt



































































































- Slides: 115

Resuscytacja krążeniowo oddechowa u dorosłych , dzieci i niemowląt RKO

W Europie u około 500. 000 ludzi rocznie dochodzi do NZK. Ponad 70% przypadków NZK zdarza się poza szpitalem. W warunkach pozaszpitalnych NZK przeżywa 1 osoba na 20 Wykonywana przez świadków zdarzenia Resuscytacja krążeniowo-oddechowa = (RKO) zwiększa szanse przeżycia 2 -3 krotnie Niestety takie działania są obecnie podejmowane jedynie w 1 na 5 przypadków zatrzymania krążenia występującego poza szpitalem. Zwiększenie tej liczy uratuje rocznie 100. 000 istnień ludzkich w Europie

Tolerancja narządów na niedotlenienie Kora mózgowa – 3 -4 min. n Pień mózgu – 10 -20 min. n Rdzeń przedłużony – 10 -30 min. n Serce – 45 min n Wątroba, nerki – 60 min. n Skóra, mięśnie – 90 min. n

Czym jest resuscytacja a czym reanimacja ? n RESUSCYTACJA – czynności ratownicze mające na celu przywrócenie/podtrzymywanie czynności układu krążenia, oddychania lub samego układu krążenia REANIMACJA – czynności ratownicze mające na celu przywrócenie/podtrzymywanie czynności układu krążenia, oddychania i świadomości jako najwyższej funkcji O. U. N. ( ośrodkowego układu nerwowego ) n

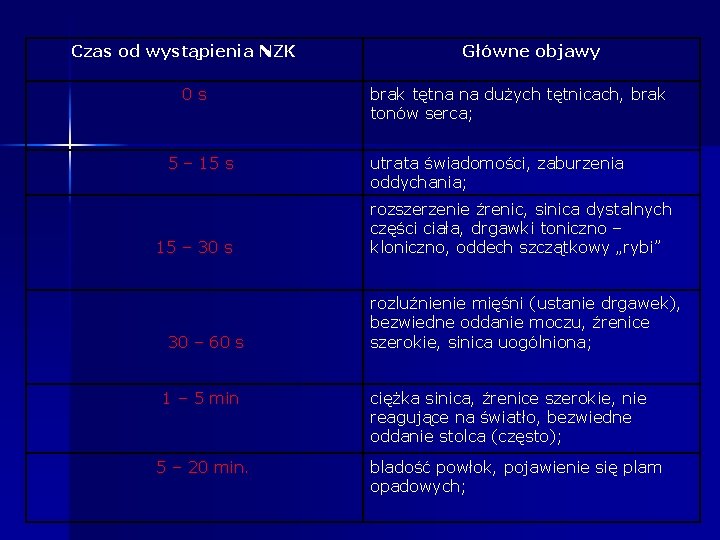
Czas od wystąpienia NZK 0 s 5 – 15 s 15 – 30 s 30 – 60 s 1 – 5 min 5 – 20 min. Główne objawy brak tętna na dużych tętnicach, brak tonów serca; utrata świadomości, zaburzenia oddychania; rozszerzenie źrenic, sinica dystalnych części ciała, drgawki toniczno – kloniczno, oddech szczątkowy „rybi” rozluźnienie mięśni (ustanie drgawek), bezwiedne oddanie moczu, źrenice szerokie, sinica uogólniona; ciężka sinica, źrenice szerokie, nie reagujące na światło, bezwiedne oddanie stolca (często); bladość powłok, pojawienie się plam opadowych;

RKO W skład RKO wchodzą : uciskanie klatki piersiowej ( zapewnienie krążenia krwi ) oddechy ratownicze ( zapewniają dostarczenie tlenu do płuc ) RKO może zapobiec zatem uszkodzeniu narządów życiowo ważnych takich jak mózg i serce

RKO należy podjąć gdy: RKO n Dorosły /Dziecko jest nieprzytomne (nie reaguje na bodźce) n nie oddycha prawidło ( brak oddechu ) PAMIĘTAJ!! Jeśli masz wątpliwości czy oddech jest prawidłowy, postępuj tak, jakby go nie było, czyli przystąp do resuscytacji krążeniowo oddechowej Oddech agonalny – w ciągu pierwszych minut po NZK poszkodowany może wykonywać pojedyncze oddechy lub głośne westchnięcia przypominające oddychanie lecz nie należy tego mylić z prawidłowym oddechem. ( oddech agonalny występuje aż u 40% przypadków NZK )

RKO Zadaniem osoby udzielającej pierwszej pomocy jest utrzymanie przy życiu poszkodowanego i nie dopuszczenie do powstania dalszych powikłań do chwili przybycia lekarza bądź karetki Pogotowia ratunkowego.

RKO 1. Upewnij się, czy dorosły/dziecko i wszyscy świadkowie zdarzenia są bezpieczni. 2. Sprawdź reakcję dorosłego/dziecka: delikatnie potrząśnij za ramiona i głośno zapytaj: "Czy wszystko w porządku? " U noworodków – drażnimy podeszwę stopy

RKO 3. Jeżeli reaguje: n zostaw dorosłego/dziecko w pozycji, w której go zastałeś, o ile nie zagraża mu żadne niebezpieczeństwo n i wezwij pomoc, jeśli będzie potrzebna, oraz regularnie oceniaj jego stan.

RKO 4. Jeżeli dorosły/dziecko nie reaguje: n Zapewnij sobie pomoc konkretnej osoby n odwróć dorosłego/dziecko na plecy, a następnie udrożnij jego drogi oddechowe, wykonując odgięcie głowy i uniesienie żuchwy n lub wysunięcia żuchwy (jeśli podejrzewasz uraz okolicy szyi )

ILOŚĆ ODDECHÓW KTÓRE NALEŻY USŁYSZEĆ PRZY OCENIE ODDECHU Prawidłowa ocena oddechu powinna trwać 10 sekund, podczas których powinniśmy zaobserwować , usłyszeć , poczuć : 2 -3 oddechy u dorosłych 3 -4 oddechy u dziecka 5 -6 oddechów u niemowlęcia

RKO 5. Utrzymując drożność dróg oddechowych wzrokiem, słuchem i dotykiem poszukaj prawidłowego oddechu n oceń wzrokiem ruchy klatki piersiowej, n nasłuchuj przy ustach szmerów oddechowych, n staraj się wyczuć ruch powietrza na swoim policzku. n Patrz , słuchaj , wyczuj nie dłużej niż 10 s.

RKO 6. Jeżeli oddech jest prawidłowy: n świadek który z nami został dzwoni pod 999 z informacją ( osoba nieprzytomna / oddycha n ułóż dorosłego/dziecko w pozycji bezpiecznej, n regularnie oceniaj oddech. n przykryj poszkodowanego ( komfort termiczny )

RKO 7. Jeżeli oddech nie jest prawidłowy lub agonalny n Delikatnie usuń widoczne ciała obce mogące powodować niedrożność dróg oddechowych n U dorosłych wykonaj sekwencje ( 30: 2) n Wykonaj 5 wdechów ratowniczych u dzieci n Podczas wykonywania oddechów zwróć uwagę na pojawienie się kaszlu lub odruchów ( to część oceny krążenia )

RKO n n n n Zapewnij odgięcie głowy i uniesienie żuchwy Kciukiem i palcem wskazującym ręki leżącej na czole zaciśnij miękkie części nosa Rozchyl nieco usta dorosłego/dziecka Nabierz powietrze Obejmij szczelnie swoimi usta dorosłego/dziecka Wykonaj powolny wydech do ust trwający 1 -1, 5 sekundy obserwując jednocześnie unoszenie się klatki piersiowej Ponownie nabierz powietrze i powtórz sekwencje 5 razy lub jeśli chodzi o dorosłych 2 razy

RKO NIEMOWLĘTA ( oddechy ratownicze ) n Umieść głowę w pozycji neutralnej i unieś bródkę n Nabierz powietrze n Obejmij szczelnie swoimi usta i nosek dziecka n Powoli wdmuchuj powietrze do ust i noska niemowlęcia przez 1 -1, 5 sekundy n Obserwuj klatkę piersiową n Ponownie nabierz powietrze i powtórz sekwencję do 5 razy

RKO Jeżeli twoje oddechy natrafiają na trudności oznacza to że drogi oddechowe mogą być niedrożne Wtedy : n Otwórz usta dziecka i wygarnij widoczne ciała obce n Upewnij się że głowa jest prawidłowo odgięta n Jeśli odgięcie głowy i uniesienie bródki są nieskuteczne wykonaj wysunięcie żuchwy n Wykonaj do 5 prób w celu uzyskania efektywnych oddechów ( co najmniej 2 powinny być skuteczne ) n Jeśli nadal to nie przynosi skutku – przejdź do uciskania klatki piersiowej

UCISKANIE KLATKI PIERSIOWEJ uklęknij obok dorosłego/dziecka ułóż nadgarstek jednej ręki na środku klatki piersiowej ułóż nadgarstek drugiej ręki na już położonym nadgarstku spleć palce obu dłoni i upewnij się, że nie będziesz wywierać nacisku na żebra nie uciskaj nadbrzusza ani dolnego końca mostka pochyl się nad dorosłym/dzieckiem, wyprostowane ramiona ustaw prostopadle do mostka i uciskaj na głębokość 1/3 jej wymiaru przednio-tylnego : Wytyczne z 2005 roku Niemowlę 1, 5 -2, 5 cm Dziecko 2, 5 -3, 5 cm Dorosły 4 -5 cm Nowe Wytyczne z 2010 roku 4 cm 5 cm i zwolnij ucisk , powtarzaj tę czynność z częstością ok. 100/min ale nie więcej niż 120/min Po 30 uciśnięciach należy odgiąć , unieść żuchwę i wykonać 2 efektywne wdechy Uciskanie klatki i oddechy ratownicze powinno się kontynuować w stosunku ( 30: 2 ) PO 1 MINUCIE RKO ZADZWOŃ PO POMOC !!!!!

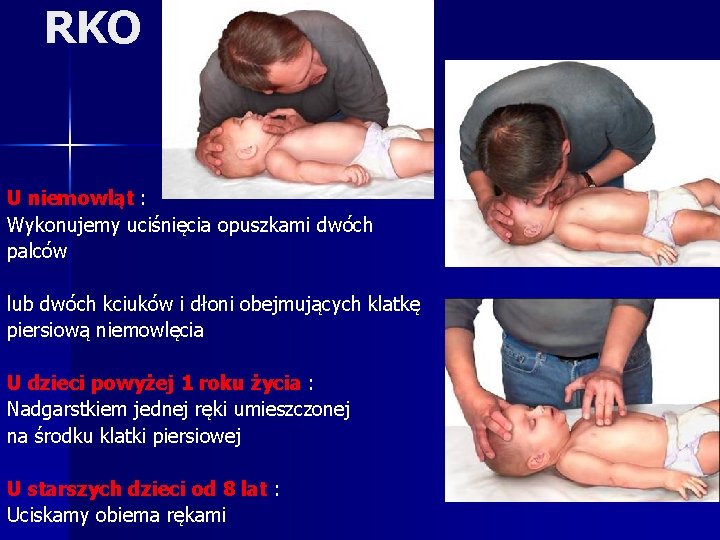
RKO U niemowląt : Wykonujemy uciśnięcia opuszkami dwóch palców lub dwóch kciuków i dłoni obejmujących klatkę piersiową niemowlęcia U dzieci powyżej 1 roku życia : Nadgarstkiem jednej ręki umieszczonej na środku klatki piersiowej U starszych dzieci od 8 lat : Uciskamy obiema rękami

RKO Reanimacje ograniczoną wyłącznie do uciśnięć klatki piersiowej możesz prowadzić w następujących sytuacjach: n Jeżeli nie jesteś w stanie lub nie chcesz wykonywać oddechów ratowniczych, zastosuj uciśnięcia klatki piersiowej. n Jeżeli stosujesz wyłącznie uciśnięcia klatki piersiowej, wykonuj je bez przerwy, z częstotliwością 100 uciśnięć /min, n Jakikolwiek przepływ krwi w sercu wywołany masażem powstaje po około minucie uciskania. Każda przerwa w masażu powyżej 10 sekund to zaczynanie „od zera” napędzania przepływu krwi. n w momencie NZK we krwi znajduje się jeszcze wystarczający zapas tlenu który wystarcza na krótką chwilę (zaledwie na 3 -4 minut ). Najważniejsze aby ten tlen rozprowadzić po organizmie do czasu wprowadzenia specjalistycznych działań przez służby medyczne.

RKO Kontynuuj resuscytację do czasu gdy: n przybędą wykwalifikowane służby medyczne i przejmą działania lub zmieni nas inny ratownik Ratownicy powinni się zmieniać co 2 minuty RKO Badania wykazały że w wyniku wyczerpania prowadzeniem RKO głębokość uciśnięć zaczyna spadać właśnie po ok. 2 min n Dorosły/dziecko zacznie prawidłowo oddychać (powrotu widocznych oznak życia) kaszel , prawidłowy oddech, poruszenie się n ulegniesz wyczerpaniu.

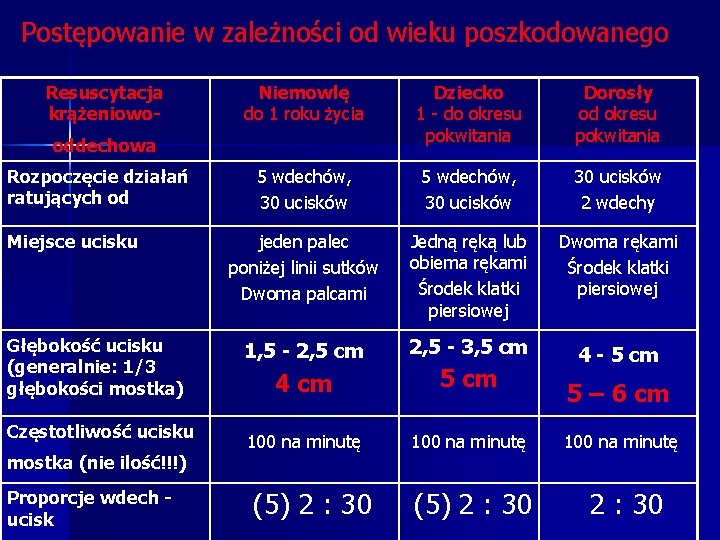
Postępowanie w zależności od wieku poszkodowanego Resuscytacja krążeniowo- Niemowlę do 1 roku życia Dziecko 1 - do okresu pokwitania Dorosły od okresu pokwitania 5 wdechów, 30 ucisków 2 wdechy jeden palec poniżej linii sutków Dwoma palcami Jedną ręką lub obiema rękami Środek klatki piersiowej Dwoma rękami Środek klatki piersiowej Głębokość ucisku (generalnie: 1/3 głębokości mostka) 1, 5 - 2, 5 cm 2, 5 - 3, 5 cm 4 cm 5 cm 4 - 5 cm Częstotliwość ucisku 100 na minutę oddechowa Rozpoczęcie działań ratujących od Miejsce ucisku mostka (nie ilość!!!) Proporcje wdech ucisk (5) 2 : 30 5 – 6 cm 100 na minutę 2 : 30

Najczęstsze błędy przy RKO Uginanie łokci n Za mocne lub za słabe uciśnięcia n Błąd relaksacji n Odrywanie rąk od klatki piersiowej n Złe ułożenie dłoni na klatce piersiowej n Za słabe lub za mocne wdechy n Uciskanie z nieprawidłową częstotliwością n

Czym jest AED ? n n n W większości przypadków zatrzymania krążenia mięsień sercowy drga z powodu zaburzeń elektrycznych określanych jako „migotanie komór” Automatyczny defibrylator zewnętrzny (AED) jest urządzeniem , które wyzwala impuls elektryczny. Przepływając przez mięsień sercowy powoduje on zatrzymanie migotania komór i przywrócenie prawidłowej pracy serca ( to tak jakby zresetować serce ) na rynku dostępnych jest kilka typów AED , wszystkie pracują według tych samych zasad Sygnał elektryczny generowany przez mięsień sercowy jest przechwytywany przez dwie duże samoprzylepne elektrody Właściwe umieszczenie tych elektrod ma duże znaczenie , zapewnia bowiem prawidłowy odczyt i interpretację rytmu serca przez AED oraz następujące potem uwolnienie prądu elektrycznego

AED Aparat AED posiada : pamięć rejestrującą przebieg zdarzenia moduł analizujący rytm serca system poleceń głosowych Natomiast nie posiada : łyżek do wykonania defibrylacji tylko elektrody

AED (Automated External Defibrylator) n AED może używać prawie każdy. Wbudowany głośnik, przez który podawane są komendy, pozwala posługiwać się nim sprawnie już po podstawowym przeszkoleniu. Urządzenia AED powinny znajdować się wszędzie tam, gdzie: n istnieje duże prawdopodobieństwo, że w ciągu dwóch lat dojdzie do zatrzymania krążenia n nie dotrze w ciągu pięciu minut zespół ratunkowy n są szanse dostarczenia AED w ciągu pięciu minut n jest duże skupisko ludzi ( hipermarkety , lotniska , metra, szkoły , teatry , kina itp. ) w Lublinie jest tylko 4 miejsca!! z AED : (Areszt Śledczy na ulicy Południowej , Biblioteka KUL na ul. Chopina , Biblioteka UMCS na ul. Radziszewskiego i Muzeum na Majdanku ) w porównaniu, w Katowicach jest ich aż 30 !!!

AED Jeżeli dostępne jest AED pediatryczne należy je zastosować u dzieci od 1 do 8 roku życia (energia 4 J/KG ) Jeśli nie ma takiego należy użyć standardowego AED jak dla dorosłych Standardowe AED mogą być bezpiecznie używane u dzieci powyżej 8 roku życia U dzieci poniżej 1 roku życia nie zaleca się stosowania AED (nowe Wytyczne 2010 mówią że w rzadkich przypadkach użycie AED u dzieci poniżej 1 roku życia jest uzasadnione – najlepiej z dostosowaniem energii)

AED W mieście czas dojazdu Zespołu Ratownictwa Medycznego wynosi średnio 8 -15 minut. Mając w pobliżu AED realnie zwiększamy szansę poszkodowanego na przeżycie nagłego zatrzymania krążenia. Nawet osoba nie przeszkolona ma prawo korzystać z AED, pod warunkiem, że będzie się stosować do słownych poleceń wydawanych przez urządzenie.

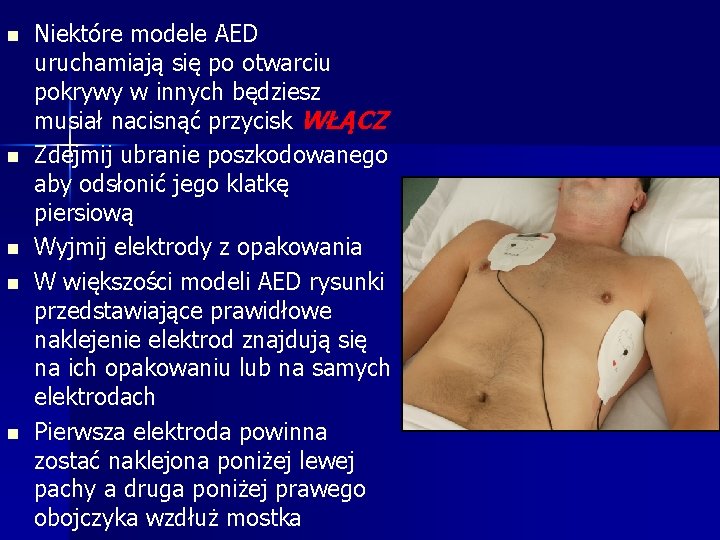
n n n Niektóre modele AED uruchamiają się po otwarciu pokrywy w innych będziesz musiał nacisnąć przycisk WŁĄCZ Zdejmij ubranie poszkodowanego aby odsłonić jego klatkę piersiową Wyjmij elektrody z opakowania W większości modeli AED rysunki przedstawiające prawidłowe naklejenie elektrod znajdują się na ich opakowaniu lub na samych elektrodach Pierwsza elektroda powinna zostać naklejona poniżej lewej pachy a druga poniżej prawego obojczyka wzdłuż mostka

AED analizując rytm serca prosi o niedotykanie poszkodowanego. Gdy wstrząs jest zalecany, poprosi o upewnienie się, czy nikt na pewno nie dotyka leżącego oraz o przyciśnięcie podświetlonego przycisku. Po wciśnięciu przycisku AED wykonuje defibrylację. Zaraz po wstrząsie AED poprosi o wznowienie resuscytacji krążeniowo-oddechowej. Po 2 minutach ( 5 cykli 30: 2 ) AED ponownie zacznie analizować rytm serca. Jeśli poszkodowany nagle zacznie reagować należy przerwać RKO ale elektrody zostawiamy naklejone na poszkodowanym

Zasady bezpieczeństwa podczas wykonywania defibrylacji AED Mokra klatka piersiowa – niekiedy poszkodowany może mieć wilgotną klatkę piersiową lub ubranie ( obfite pocenie się , po wydobyciu z wody ) szybko ale dokładnie należy wytrzeć klatkę piersiową , i zdjąć jeśli to możliwe mokre ubranie przed naklejeniem elektron do defibrylacji n Owłosiona klatka piersiowa – bardzo rzadko owłosienie klatki piersiowej utrudnia dobre naklejenie elektrod, w takich sytuacjach może być niezbędne ogolenie lub obcięcie nadmiaru włosów w celu uzyskania dobrego kontaktu elektrod ze skórą ( niestety dzięki temu traci się cenny czas na udzielenie szybkiej pomocy ) n Plastry – wszystkie plastry i inne materiały ( łańcuszki , medaliki itp. znajdujące się na klatce piersiowej powinny być usunięte , niekiedy poszkodowany może mieć naklejone plastry zawierające leki , muszą być usunięte aby nie spowodować iskrzenia lub oparzeń w trakcie defibrylacji n Rozruszniki serca – poszkodowany może mieć wszczepiony tzw. rozrusznik serca , zwykle widać go pod skórą na klatce piersiowej , najczęściej poniżej obojczyka częściej po lewej niż po prawej stronie , jeśli mamy do czynienia z takim faktem upewnij się że elektrody nie znajdują się nad rozrusznikiem , lecz obok lub poniżej n Biżuteria – usuń biżuterie zawierającą metal , który mógłby wejść w kontakt z elektrodami , elektrody nie mogą być naklejone na biżuterie , której nie da się zdjąć n Nie dotykamy – poszkodowany nie może być dotykany przez ciebie jak i świadków zdarzenia podczas analizy rytmu ładowania defibrylatora jak i podczas defibrylacji (wstrząsu) dotykanie podczas analizy może wywołać ruchy które zaburzają prawidłowe odczytanie rytmu serca przez AED i opóźnić wykonanie defibrylacji oraz porażenie samego ratującego podczas wyładowania ( należy krzyknąć „ odsunąć się”!! ) n

Nagłe zachorowania i inne stany zagrożenia zdrowia u dorosłych i dzieci

EPILEPSJA – PADACZKA Padaczka (napad padaczkowy) – jest to patologiczne wyładowanie aktywności elektrycznej mózgu ( przejściowe zaburzenie czynności mózgu w skutek nadmiernych i gwałtownych wyładowań bioelektrycznych w komórkach nerwowych ) źródłem „wyładowania” nie jest samo ognisko chorobowe, gdzie komórki mózgowe uległy zniszczeniu, ale „czynna” tkanka mózgowa w sąsiedztwie uszkodzenia. n n Stanem padaczkowym ciągła aktywność napadowa -określamy powtarzające się napady padaczki bez odzyskiwania przytomności między napadami przez taką osobę lub jest to napad padaczkowy dłuższy niż 15 -20 minut. (dzieci 5 min)

Ciągle zarówno wśród nauczycieli, jak i w całym społeczeństwie wiedza na temat padaczki jest niepełna. Zaledwie 40 proc. dyrektorów szkół przyznaje, że "zwykłe" szkoły chętnie przyjmują dzieci z padaczką. Rodzice chorych dzieci i lekarze oceniają sytuację jeszcze bardziej krytycznie (tylko 26 proc. rodziców i 16 proc. lekarzy uważa, że szkoły są otwarte na dzieci z epilepsją). Ok. 40% lekarzy biorących udział w badaniu uważa, że niechęć przyjmowania dzieci z padaczką do „zwykłych” szkół wynika z niewystarczającej wiedzy nauczycieli o padaczce jako chorobie (tak uważa jedynie 7% ankietowanych dyrektorów szkół). Co trzeci rodzic jest przekonany, że taka niechęć jest spowodowana niewiedzą nauczycieli, jak pomóc dziecku w czasie napadu. Jako jedną z najczęstszych przyczyn tych smutnych statystyk wskazuje się fakt, iż wielu nauczycieli po prostu nie wie, jak pomóc dziecku w czasie napadu epilepsji. Nie wiedzą jak właściwie zareagować i jak tłumaczyć innym dzieciom zaistniałą sytuację. Taką sytuację można zmienić poprzez odpowiednią edukację nauczycieli.

EPILEPSJA – PADACZKA Przyczyny : n o nieznanej etiologii (50 -60%) n po urazie głowy n guz mózgu, nowotwory n procesy zapalne mózgu ( zapalenie opon mózgowych) n choroby zakaźne ( u dzieci ) odra, krztusiec, świnka, ospa n niedocukrzenie organizmu n nieregularne lub przerwanie brania leków p/padaczkowych n narkotyki n epilepsja poalkoholowa n wysoka gorączka n inne czynniki ( upał, brak snu, stres, hałas, błyski świetlne , nadmierny wysiłek )

EPILEPSJA- PADACZKA Rodzaje napadów : n napady małe ( petit mal ) Występują zazwyczaj u dzieci i charakteryzują się krótkotrwałymi epizodami zaburzeń świadomości bez utraty przytomności: dziecko jakby na chwilę się zagapia, po czym podejmuje przerwaną czynność. n napady duże ( grand mal ) Chory nagle pada na ziemię, traci przytomność, dochodzi do wyprężania kończyn i tułowia, czasami przygryzienie języka, ślinotoku, zsinienia spowodowanego bezdechem, zaburzenie funkcji zwieraczy (faza toniczna), wszystko to trwa kilka sekund, po czym następuje rytmiczne zrywanie (drgawki) kończyn i tułowia, utrzymujące się do 5 min (faza kloniczna). W czasie napadu może wystąpić tylko jedna z tych faz (napad toniczny lub kloniczny). n Faza toniczna ( utrata przytomności – upadek – toniczny skurcz mięśni – bezdech – trwa z reguły ok. 30 sekund – głęboki wdech ) Faza kloniczna ( skurcze kloniczne( drgawki ) – trwa ok. 2 -3 minuty – przechodzi w kilkuminutową fazę głębokiej śpiączki ) n

EPILEPSJA – PADACZKA Objawy : n nagły upadek , traci świadomość n staje się sztywne ciało ( skurcz mięśni )prężenia mięśni , kręgosłupa n pojawiają się drgawki ( od 30 s – do 3 minut ) n głowa przygięta ku tyłowi n kończyny górne zgięte w łokciach , dolne wyprostowane n pojawia się bezdech ( pojawia się sinica twarzy ) a potem szybkie oddechy n wydobywanie się piany z ust ( nieraz podbarwiona krwią ) n szczękościsk n może dojść do bezwiednego oddania moczu lub kału n po ustąpieniu drgawek poszkodowany pozostaje przez kilka minut nieprzytomny n po odzyskaniu świadomości poszkodowany może być oszołomiony, nieświadomy przebytego ataku , senny ( z reguły zasypia )

EPILEPSJA – PADACZKA Postępowanie : n n n n podtrzymuj upadającego poszkodowanego ułóż chorego na plecach a następnie na boku ( aby ułatwić wypływ śliny z ust ) nie przenoś poszkodowanego jeśli znajduje się w bezpiecznym miejscu rozluźnij ubranie wokół szyi usuń wszystkie przedmioty które są w pobliżu poszkodowanego mogące spowodować obrażenia podczas ataku ( kamienie , szkło , kije ) zapewnij ochronę głowy ( trzymaj głowę w swoich rękach ) nie krępuj poszkodowanemu ruchów kończyn , nie używaj siły nie wkładaj do ust chorego żadnych przedmiotów w celu uniknięcia przygryzienia języka nie rób sztucznego oddychania w czasie napadu ( bezdech podczas napadu jest jednym z towarzyszących objawów ) zachowuj spokój ( atak mija najczęściej po 2 -3 minutach ) po ustąpieniu drgawek połóż w pozycji bezpiecznej i udrożnij drogi oddechowe wezwij pogotowie po napadzie jeśli: jesteś sam , napad trwa już ponad 5 minut lub nawraca , chory doznał obrażeń , zaburzenia świadomości trwają dłużej niż 5 minut po ustąpieniu drgawek lub jeśli poszkodowany twierdzi że nigdy przedtem nie miał napadu zapewnij mu spokój , komfort psychiczny i termiczny pozostań z poszkodowanym do czasu przyjazdu pomocy medycznej regularnie kontroluj parametry życiowe ( świadomość , oddech , krążenie )

CUKRZYCA n Cukrzyca jest to zaburzenie metabolizmu glukozy spowodowane całkowitym bądź częściowym spadkiem produkcji insuliny. n Insulina jest hormonem produkowanym w trzustce. Odpowiada za transport glukozy z krwi do komórki, gdzie z glukozy produkowana jest energia. Komórki β (beta) wysp trzustkowych (Langerhansa) wydzielają do krwi insulinę, hormon regulujący gospodarkę węglowodanową. n W cukrzycy, gdy nie ma dostatecznej ilości insuliny, dochodzi do wzrostu poziomu glukozy we krwi. Nie może być ona wykorzystana do produkcji energii gdyż organizm nie jest w stanie sprawić, by wniknęła do wnętrza komórek ! n Cukrzyca dotychczas nierozpoznana lub niedostatecznie leczona może doprowadzić do utraty przytomności. Śpiączka cukrzycowa jest ciężkim, ostrym powikłaniem cukrzycy. n W Polsce na cukrzycę choruje ok. 2, 5 mln osób a ok. 750 tyś. nie wie o tym że ma tą chorobę

CUKRZYCA WYRÓŻNIAMY : 1. Hipoglikemie (spadek poziomu cukru we krwi) o hipoglikemii mówimy wtedy, gdy stężenie glukozy we krwi spadnie poniżej 55 mg% (3, 1 mmol/l) 2. Hiperglikemie (wzrost poziomu cukru we krwi) o hiperglikemii mówimy wtedy, gdy stężenie glukozy we krwi wzrośnie powyżej 200 mg% (12, 4 mmol/l)

CUKRZYCA Przyczyny hipoglikemii : n choroby trzustki n choroby wątroby n niewydolność nadnerczy n przedawkowanie leków ( insuliny ) n alkohol n Nadmierny wysiłek fizyczny n Nieodpowiednia dieta

Objawy cukrzycy Mogą przypominać zatrucie lub upojenie alkoholowe n Mogą wystąpić drgawki, zaburzenia świadomości i przytomności (splątanie) n Chory podczas ataku może być nadpobudliwy psychoruchowo/agresywny n

CUKRZYCA Hipoglikemia – niedocukrzenie: n n n n uczucie głodu, uczucie kołatania serca bóle głowy dezorientacja mroczki przed oczami, drżenie mięśni, blada, zimna skóra pocenie się płytki oddech ( zwolnienie) przyspieszone tętno, niepokój, stan pobudzenia, utrata świadomości ( omdlenie ) senność śpiączka

CUKRZYCA Hipoglikemia– postępowanie: n n n Jeśli przytomny pytamy czy jest chory na cukrzyce ? – podać jak najszybciej cukier rozpuszczony w płynie, słodki napój , baton, cukierek Jeśli nieprzytomny ułożyć w pozycji bocznej, zawiadomić pogotowie, prowadzić kontrolę ważnych funkcji życiowych, chronić przed utratą ciepła.

CUKRZYCA Przyczyny hiperglikemii: n zwiększone spożycie węglowodanów (cukrów) n sytuacje stresowe n obciążenia psychiczne n niedostateczna dawka insuliny (zaniechanie iniekcji, zbyt mała dawka, niewłaściwa insulina, np. krótkodziałająca zamiast długodziałającej)

CUKRZYCA Objawy : Początkowo: n wzmożone pragnienie, (organizm próbuje w ten sposób „rozcieńczyć zbyt dużą ilość cukru we krwi) n częste oddawanie moczu. (organizm pozbywa się z moczem nadmiaru cukru) n wzmożone łaknienie (w przeciwieństwie do krwi, poziom cukru w komórkach jest bardzo niski, a to właśnie ten poziom odpowiada pośrednio za odczuwanie głodu) n przyspieszony oddech Później: n postępujące zaburzenia świadomości, (śpiączka ) n zapach acetonu z ust, ( Energia produkowana jest z tłuszczów, których metabolity (są nimi ciała ketonowe) powodują śpiączkę i charakterystyczny zapach acetonu z ust! n sucha skóra, śluzówki, n przyspieszone tętno.

CUKRZYCA Udzielający pomocy z reguły nie ma możliwości oznaczenia poziomu cukru na miejscu zdarzenia. Przy trudnościach w rozpoznaniu, czy ma się do czynienia z hiper- czy z hipo-glikemią, należy: 1. Jeśli poszkodowany ma zachowaną świadomość pytamy go czy choruje na cukrzycę. Jeśli to hiperglikemia nie podajemy nic słodkiego do picia Pytamy czy nie ma przy sobie insuliny/pomagamy ją mu podać 2. Jeśli poszkodowany jest nieprzytomny to: n ułożenie w pozycji bezpiecznej n wezwanie karetki n prowadzenie kontroli funkcji życiowych (oddech, tętno) n dbanie o utrzymanie ciepła chorego (np. okrycie kocem)

Diagnostyka różnicowa Rozwój Uczucie głodu Uczucie pragnienia Układ mięśniowy Skóra Oddech inne Śpiączka hiperglikemiczna Śpiączka hipoglikemiczna powolny, w ciągu godzin nagły, w ciągu minut _ TAK _ osłabione napięcie, nigdy drgawki! wzmożone napięcie, tremor czyli Drżenie mięśniowe Sucha !!! Blada , zimna , wilgotna, Silne poty głęboki i przyspieszony Płytki oddech Częste oddawanie moczu Przyspieszone tętno Bóle głowy, dezorientacja Przyspieszone tętno Utrata świadomości Uczucie kołatania serca

ASTMA OSKRZELOWA n n n n To nagły napad duszności o charakterze wydechowym , wydech jest ciężki i męczący W oddychaniu biorą udział wszystkie mięśnie oddechowe. Chory przybiera pozycje siedzącą z podparciem się na rękach Napadowi może towarzyszyć kaszel Napad wyzwalany jest często pod wpływem alergenu Główną cechą astmy jest nadreaktywność oskrzeli czyli nadmierna podatność na skurcz pod wpływem różnych czynników zimno , ciepło , stres, dym tytoniowy , pyłki , kurz, zwierzęta, pokarm Choroba rozwijająca się na tle alergicznym lub atopowym polegająca na silnym odwracalnym skurczu oskrzeli z jednoczesnym zwiększeniem wydzielania oskrzelikowego wywołane nagłym czynnikiem wyzwalającym

ASTMA OSKRZELOWA Objawy : n nagły początek n pacjent nie może dokończyć jednego zdania w czasie jednego oddechu n duszność n kaszel n słyszalne świsty oddechowe ( wydechowe ) STRIDOR = ŚWISZCZENIE n częstotliwość oddechu powyżej 25 /min ( przyspieszony oddech ) n przyspieszone tętno ( powyżej 130/min ) n sztywna klatka piersiowa ( uczucie ucisku na klatce piersiowej ) n sinica przy małym wysiłku oddechowym n spadek ciśnienia krwi n nadmierne pocenie się n zaburzenia świadomości n nadmierne pobudzenie n splątanie

ASTMA OSKRZELOWA Postępowanie : n wezwać pomoc n kontrola parametrów życiowych ( świadomość , oddech , krążenie ) n przerwać kontakt z alergenem n pomóc podać leki astmatyczne jeśli poszkodowany takie posiada przy sobie ( inhalator ) n rozluźnić ubranie n uspokoić chorego i spróbować uregulować oddech przez polecenia wdech – wydech; n posadzić chorego przy otwartym oknie; n zminimalizować ruch n w razie utraty przytomności z zachowanym oddechem ułożyć w pozycji bezpiecznej n w razie utraty nieprzytomności i brak oddechu RKO

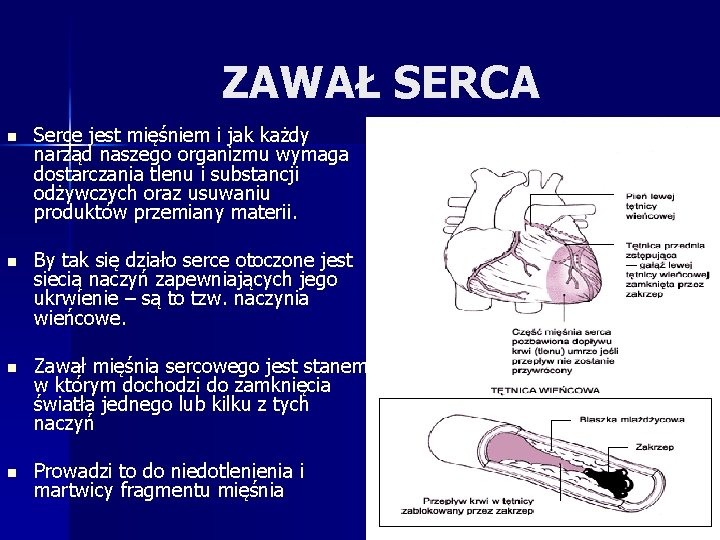
ZAWAŁ SERCA n Serce jest mięśniem i jak każdy narząd naszego organizmu wymaga dostarczania tlenu i substancji odżywczych oraz usuwaniu produktów przemiany materii. n By tak się działo serce otoczone jest siecią naczyń zapewniających jego ukrwienie – są to tzw. naczynia wieńcowe. n Zawał mięśnia sercowego jest stanem w którym dochodzi do zamknięcia światła jednego lub kilku z tych naczyń n Prowadzi to do niedotlenienia i martwicy fragmentu mięśnia

ZAWAŁ SERCA Zawał serca - podkreślają kardiolodzy - jest ciągle zabójcą nr 1 w społeczeństwach cywilizowanych, również w Polsce. Ponad 160 tys. chorych w Polsce ma tzw. ostre zespoły wieńcowe, jak lekarze nazywają stan przedzawałowy lub tzw. niepełnościenny zawał serca. Spośród tych osób co roku umiera prawie 20 tys. chorych. Choć zawał serca jest powszechnie uważany za niezwykle bolesny, a często śmiertelny, badania wskazują, że wielu pacjentów nie jest nawet świadomych tego, że przeszli zawał. Jak twierdzą kardiolodzy, wbrew popularnemu przekonaniu, ostry, kłujący ból z lewej strony klatki piersiowej prawie nigdy nie jest związany z sercem. Pacjenci mówią, że czują, jakby byli ściskani obręczą, a inni – odwrotnie - czują rozpieranie od wewnątrz.

ZAWAŁ SERCA Czynniki predysponujące ( ryzyka ) do zawału serca : jesteśmy w średnim lub starszym wieku (Zawały serca jak i udary mózgu coraz częściej występują u osób młodych. Wśród dzieci i młodzieży narasta problem zaburzeń lipidowych, podwyższonego ciśnienia tętniczego, nadwagi, które w przyszłości mogą skutkować niebezpiecznymi dla zdrowia konsekwencjami. ) Do chwili obecnej najmłodszy zawałowiec na świecie miał 18 lat i był Polakiem. • palenie tytoniu, • cukrzyca, • nadciśnienie, • wysoki poziom cholesterolu, • miażdżyca • nadwaga, otyłość • oraz obciążenia rodzinne. • stres •

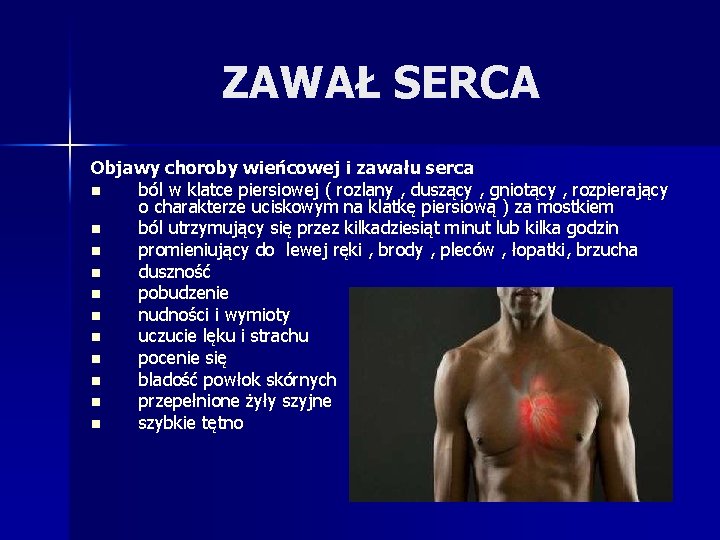
ZAWAŁ SERCA Objawy choroby wieńcowej i zawału serca n ból w klatce piersiowej ( rozlany , duszący , gniotący , rozpierający o charakterze uciskowym na klatkę piersiową ) za mostkiem n ból utrzymujący się przez kilkadziesiąt minut lub kilka godzin n promieniujący do lewej ręki , brody , pleców , łopatki, brzucha n duszność n pobudzenie n nudności i wymioty n uczucie lęku i strachu n pocenie się n bladość powłok skórnych n przepełnione żyły szyjne n szybkie tętno

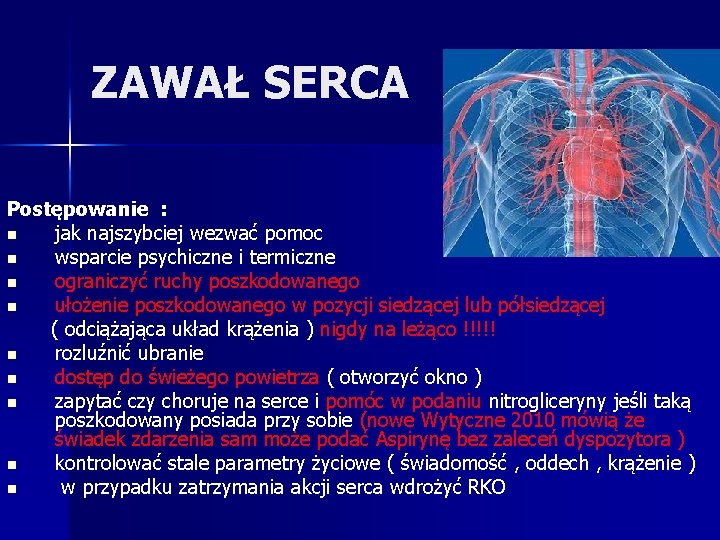
ZAWAŁ SERCA Postępowanie : n jak najszybciej wezwać pomoc n wsparcie psychiczne i termiczne n ograniczyć ruchy poszkodowanego n ułożenie poszkodowanego w pozycji siedzącej lub półsiedzącej ( odciążająca układ krążenia ) nigdy na leżąco !!!!! n rozluźnić ubranie n dostęp do świeżego powietrza ( otworzyć okno ) n zapytać czy choruje na serce i pomóc w podaniu nitrogliceryny jeśli taką poszkodowany posiada przy sobie (nowe Wytyczne 2010 mówią że świadek zdarzenia sam może podać Aspirynę bez zaleceń dyspozytora ) n kontrolować stale parametry życiowe ( świadomość , oddech , krążenie ) n w przypadku zatrzymania akcji serca wdrożyć RKO

ZAWAŁ SERCA W razie wystąpienia objawów zawału wystarczy więc sięgnąć po telefon, wykręcić numer 999 i wezwać karetkę. To może nie tylko uratować nam życie, ale też uchronić przed tzw. inwalidztwem sercowym. Mimo to, aż ¼ Polaków przechodzących zawał w ogóle nie jest leczona. Dzieje się tak przede wszystkim, dlatego że Polacy nie znają dobrze jego objawów i nie wiedzą jak się zachować, gdy do niego dojdzie. To sprawia, że przyjeżdżają za późno albo nie przyjeżdżają wcale, bo np. nie chcą robić kłopotu bliskim. Według kardiologów , obecnie w Polsce chorzy z zawałem zgłaszają się średnio po 250 minutach, czyli nieco ponad 4 godziny od wystąpienia pierwszych objawów.

WSTRZĄŚNIENIE MÓZGU jest dość częstym skutkiem urazów głowy. Uraz może spowodować utratę przytomności na około jedną godzinę, ale aby mówić o wstrząśnieniu mózgu utrata przytomności nie może przekraczać 6 godzin. Przyczyną utraty przytomności jest krótkie wyłączenie funkcji tworu siatkowatego wskutek ruchu obrotowego, który działa na górną część pnia mózgu.

WSTRZĄŚNIENIE MÓZGU Objawy wstrząśnienia mózgu : • niepamięć wsteczna poprzedzająca uraz lub niepamięć następcza • nudności, wymioty • bóle głowy • zaburzenia równowagi, pamięci oraz funkcji poznawczych • nieobecny wyraz twarzy • dezorientacja • niewyraźna i nielogiczna mowa • rozdrażnienie • zaburzenia snu • lęk • nietolerancja jasnego światła i głośnych dźwięków Dolegliwości ustępują samoistnie i mogą utrzymywać się przez kilka dni. W niektórych przypadkach dochodzić jednak może do tzw. "zespołu drugiego uderzenia", które polega na wystąpieniu przekrwienia mózgu lub utraty regulacji przepływu mózgowego prowadzącego do złośliwego obrzęku mózgu.

WSTRZĄŚNIENIE MÓZGU Stopnie wstrząśnienia mózgu : Wstrząśnienie mózgu dzieli się na 4 stopnie, w zależności od nasilenia zaburzeń. Wyróżniamy: Stopień I objawia się przemijającą dezorientacją bez utraty przytomności z prawie natychmiastowym powrotem do pełnej świadomości , nie stwierdza się niepamięci Stopień II wyraźnie zaznaczona dezorientacja występująca po urazie oraz bardzo krótkim okresem niepamięci okołourazowej , bez utraty przytomności Stopień III bardzo wyraźna dezorientacja ze splątaniem , dłuższy okres niepamięci okołourazowej głównie niepamięci wstecznej , może dojść do chwilowego wyłączenia świadomości Stopień IV klasyczne wstrząśnienie mózgu , krótkotrwała utrata przytomności z długim okresem splątania i róznie długim okresem niepamięci wstecznej i niepamięci następczej Rozpoznanie wstrząśnienia mózgu ustala się na podstawie objawów, a przede wszystkim utraty przytomności po urazie.

REAKCJA ALERGICZNA Alergenami wywołującymi najczęściej gwałtowne reakcje anafilaktyczne są: n n n n leki (antybiotyki (penicylina) aspiryna sierść zwierząt pyłki ( leszczyna , topola , brzoza , trawy , zarodniki grzybów – pleśni ) kurz kosmetyki jady owadów (zwłaszcza błonkoskrzydłych – pszczoły, osy, szerszenie) pokarm ( orzechy , mleko , białko jaj , ryby , owoce morza , zboża ) roztocza

PODTOPIENIE n n n Tonięcie według definicji to proces w wyniku którego dochodzi do zaburzeń oddychania spowodowanych podtopieniem. Podtopieniem – nazywać będziemy sytuacje kiedy całe ciało wraz z drogami oddechowymi będzie zanurzone w wodzie Utonięcie – to zgon w ciągu 24 h od podtopienia

PODTOPIENIE n n n Mechanizm tonięcia: Wstrzymanie oddechu. Na początku poszkodowany broni się przed zalaniem wodą poprzez wstrzymanie oddechu. Trwa to do momentu, gdy gromadzący się w jego organizmie dwutlenek węgla osiągnie taki poziom, że pobudzi ośrodek oddechowy i nastąpi wznowienie oddychania niezależnie od woli poszkodowanego. Rozpoczęcie oddychania. Ponieważ woda może zalewać jamę ustną i dalej przedostawać się do dróg oddechowych tonący broni się przed tym i zaczyna ją połykać. Trwa to do momentu, gdy żołądek będzie całkowicie wypełniony i odruchowo dojedzie do wymiotów. Napływ wody do dróg oddechowych. Doprowadza do odruchowego kurczu krtani, jednak pogłębiające się niedotlenienie poszkodowanego, (który nie oddycha) doprowadza do utraty świadomości, otwarcia obkurczonej krtani i swobodnego przedostania się wody do płuc.

PODTOPIENIE n n n n Postępowanie: Rozpoczynamy od stabilizacji kręgosłupa szyjnego, połączonego z równoczesnym udrożnieniem dróg oddechowych. Szczególnie jest to istotne w przypadku podejrzenia skoku do płytkiej wody! Sprawdzenie przytomności poszkodowanego (potrząśnij za ramiona i spytaj czy wszystko w porządku) Nawet jeśli poszkodowany jest przytomny, należy cały czas (do momentu dowiezienia do szpitala) stabilizować kręgosłup szyjny! Wezwanie pomocy Udrożnienie dróg oddechowych nieprzytomnego. NIE należy wylewać wody z płuc lecz tylko oczyścić jamę ustną z zanieczyszczeń (rośliny, wymiociny). Nigdy nie należy kierować głowy na bok (ryzyko uszkodzenia rdzenia kręgowego!). Sprawdzenie oddechu (10 sekund obserwacji klatki piersiowej i słuchania nad ustami poszkodowanego) Przy braku oddechu – 5 wdechów ratowniczych Rozpoczęcie resuscytacji RKO ( przy jednoczesnej hipotermii RKO należy wydłużyć nawet do 60 minut )

PORAŻENIE PRĄDEM ELEKTRYCZNYM PORAŻENIE PIORUNEM Do czynników, które decydują o działaniu prądu na ciało człowieka, pozostających ze sobą w związku, należą: n Napięcie (mierzone w woltach). n Natężenie (w amperach). n Opór (w omach). n Częstotliwość (w hercach). n Czas działania. n Droga przepływu prądu przez ciało. n Gęstość prądu.

PORAŻENIE PRĄDEM ELEKTRYCZNYM PORAŻENIE PIORUNEM Oddziaływanie prądu elektrycznego na organizm człowieka : n n n Utrata świadomości – następuje na skutek oddziaływania prądu na układ nerwowy Skurcz mięśni – chodzi o zjawisko skurczu mięśni zginających ( przez co porażony nie może samodzielnie oderwać się od źródła prądu Zatrzymanie oddychania – występuje przy dłuższym przepływie prądu przez klatkę piersiową (następuje wtedy skurcz mięśni oddechowych – tzw. kamienna klatka Zakłócenie pracy serca – w przypadku przepływu prądu podczas początku rozkurczu komór serca ( przerwa w pracy serca ) może wystąpić migotanie komór Oparzenia zewnętrzne – występują w miejscu zetknięcia ciała z przewodnikiem Oparzenia wewnętrzne – występują na całej drodze przepływu prądu przez ciało

PORAŻENIE PRĄDEM ELEKTRYCZNYM PORAŻENIE PIORUNEM Skutki porażenia prądem o niskim napięciu: W przypadku porażenia prądem o niskim napięciu dochodzi do skurczu mięśni, w wyniku którego osoba porażona jest niezdolna do samodzielnego uwolnienia się od źródła prądu. Skurcz ten ustępuje dopiero w chwili wyłączenia prądu i może być przyczyną upadku, a w jego następstwie mechanicznych uszkodzeń ciała. Uszkodzenia takie nazywane są pośrednimi skutkami porażenia prądem i należą do nich np. zranienia, złamania. Do skutków bezpośrednich należą m. in. oparzenia w miejscu wejścia prądu do organizmu i jego ujścia na zewnątrz, utrata przytomności, bezdech oraz zaburzenia rytmu serca, które mogą prowadzić nawet do zatrzymania akcji serca ( NZK )

PORAŻENIE PRĄDEM ELEKTRYCZNYM PORAŻENIE PIORUNEM Postępowanie w przypadku porażenia prądem o niskim napięciu: n n n n Ratując poszkodowanego należy przede wszystkim zadbać o własne bezpieczeństwo. W przypadku porażenia prądem najpierw należy przerwać obwód elektryczny – jeśli jest to możliwe należy wyłączyć wadliwe urządzenie przez wyciągnięcie wtyczki z gniazda lub wyjęcie (wykręcenie) bezpiecznika. Podczas gdy poszkodowany pozostaje pod działaniem prądu nie wolno dotykać go gołymi rękami lub przedmiotem przewodzącym elektryczność. Po usunięciu poszkodowanego z okolicy zagrożenia należy natychmiast sprawdzić oddech i tętno. W razie braku oddechu należy niezwłocznie rozpocząć sztuczne oddychanie, a w przypadku braku tętna resuscytację krążeniowo – oddechową. Jeśli poszkodowany oddycha i ma zachowane krążenie, a możemy wykluczyć uszkodzenie kręgosłupa, układamy go w pozycji bocznej i okrywamy, okresowo sprawdzając oddech i tętno, aż do przyjazdu pogotowia. Niekiedy przy porażeniu prądem elektrycznym, pomimo przerwania obwodu elektrycznego, w wyniku skurczu mięsni międzyżebrowych uciśnięcie klatki piersiowej nie jest możliwe. W takim przypadku należy rozpocząć tylko sztuczne oddychanie i co chwilę sprawdzać napięcie mięśni międzyżebrowych. Po ustąpieniu napięcia mięśni wykonuje się pełną reanimację krążeniowooddechową. W przypadku stwierdzenia objawów rozwijającego się wstrząsu (blada, zimna skóra, zlana potem, poszkodowanym wstrząsają dreszcze, jest lękliwy, ma przyspieszone tętno) układamy poszkodowanego w pozycji przeciwwstrząsowej – na plecach z uniesionymi nogami. Rany oparzeniowe i inne urazy, które powstały w skutek porażenia, należy zaopatrzyć zgodnie z zasadami udzielania pierwszej pomocy.

Krwawienie i krwotok n Ratownik powinien być świadomy ryzyka infekcji, na jakie naraża go kontakt z krwią lub innymi płynami ustrojowymi osoby poszkodowanej. n Wiele chorób zakaźnych jest przenoszonych przez krew, a czynnik infekcyjny może przedostać się nawet przez niewielką ranę, śluzówkę jamy ustnej lub spojówkę oka.

Krwawienie i krwotok Po powstaniu rany krew ulega wynaczynieniu – zjawisko to określane jest mianem krwawienia Krwotok – mówimy kiedy ilość krwi, która wydostała się poza obręb łożyska naczyniowego przekracza objętość 500 ml n Intensywność krwawienia zależy od wielkości rany i zdolności organizmu do naturalnego ograniczenia lub zatrzymania krwawienia. n W wypadku mniejszych ran stosunkowo szybko dochodzi do wytworzenia skrzepu i zatrzymania krwawienia – wystarcza zwolnienie przepływu krwi wskutek naturalnego skurczu naczyń lub w wyniku zastosowania opatrunku.

Krwawienie zewnętrzne Ze względu na źródło krwawienia można wyróżnić trzy rodzaje krwawień zewnętrznych: tętnicze, n żylne, n kapilarne ( włośniczkowe ). n

Krwawienie zewnętrzne Krwawienie tętnicze n Krew z powodu dużej zawartości tlenu ma kolor jasnoczerwony. n Wypływa pod znacznym ciśnieniem, zwykle w postaci pulsującego strumienia. n Krwawienie takie jest trudniejsze do opanowania niż pozostałe rodzaje krwawień ze względu na wysokie ciśnienie krwi tętniczej. n Szybciej może doprowadzić do utraty znacznej objętości krwi krążącej, wstrząsu hipowolemicznego i ostatecznie zgonu. n Bardzo ważne jest zatem jak najszybsze zatamowanie takiego krwotoku.

Krwawienie zewnętrzne Krwawienie żylne n Krew żylna, w odróżnieniu od tętniczej, zawiera mało tlenu, ma barwę ciemnoczerwoną, a jej wypływ z rany jest wolniejszy i jednostajny. n Niskie ciśnienie w żyłach powoduje, że masywność krwotoku zwykle jest mniejsza, co pozwala na jego łatwiejsze opanowanie. n Niemniej jednak może również doprowadzić do wykrwawienia, wstrząsu i zgonu.

Krwawienie zewnętrzne Krwawienie włośniczkowe n Objawia się jako powolne sączenie krwi z powierzchownych ran o charakterze otarcia skóry. n Zwykle ustaje samoczynnie i jest najmniej groźnym typem krwawienia.

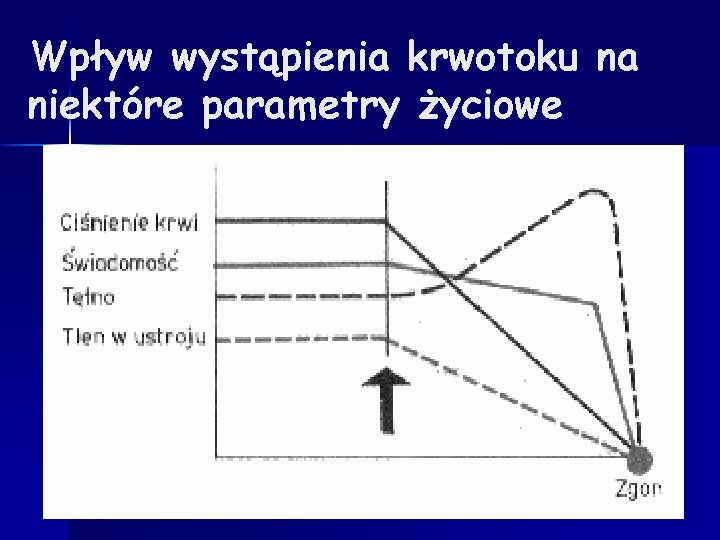
Wpływ wystąpienia krwotoku na niektóre parametry życiowe

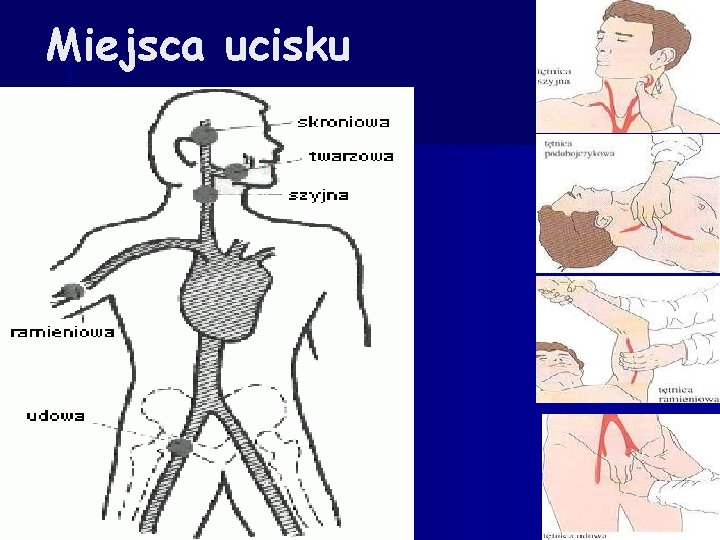
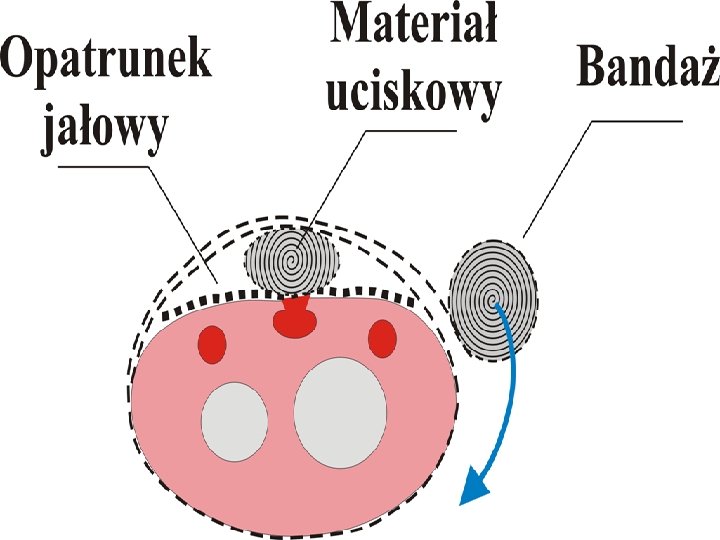
Sposoby opanowania krwawienia zewnętrznego Ucisk palcem lub dłonią. n Zwykle główne krwawienie pochodzi z uszkodzonego pojedynczego większego naczynia żylnego lub tętniczego. Najszybszą metodą jest w takim wypadku uciśnięcie miejsca krwawienia palcem ( w rękawiczce! ) z użyciem jałowego gazika. n W wypadku ran większych lub kilku pojedynczych na niewielkiej przestrzeni należy ucisnąć dłonią przez jałową chustę z gazy i jeśli to możliwe, utrzymanie tego ucisku przez kilka minut. Następnie nakładamy kolejne warstwy jałowej gazy w ilości wystarczającej do zastosowania odpowiedniego ucisku na ranę i umocować opatrunek za pomocą opaski elastycznej ( bandaża ).

Miejsca ucisku

Sposoby opanowania krwawienia zewnętrznego Opatrunek uciskowy n n n Zakłada się go bezpośrednio na krwawiącą ranę lub po wstępnym zatamowaniu krwawienia środkami doraźnymi. Opatrunek uciskowy złożony jest z kilku warstw złożonych gazików lub chust gazowych umocowanych opaską elastyczną. Korzystne jest dodatkowe utrzymanie ucisku palcem lub dłonią przez kilka minut do czasu wytworzenia skrzepu. Jeśli poszkodowany jest wystarczająco sprawny, może to niekiedy zrobić sam.


Sposoby opanowania krwawienia zewnętrznego n n Tamponada rany. W wypadku dużej, obficie krwawiącej rany należy wypełnić ( wytamponować )ranę jałową gazą i dopiero wtedy zastosować typowy opatrunek uciskowy. Ucisk tętnicy powyżej rany. Gdy nie jest możliwe założenie opatrunku uciskowego na krwawiącą ranę kończyny lub opatrunek nie jest skuteczny, należy ucisnąć główną tętnicę zaopatrującą daną kończynę. Dochodzi wtedy do wyraźnego zmniejszenia krwawienia, lecz rzadko do jego zatrzymania, gdyż zwykle istnieje jeszcze inna mniejsza tętnica zaopatrująca, jak również utrzymuje się krwawienie z naczyń żylnych.

Sposoby opanowania krwawienia zewnętrznego Uniesienie kończyny. n Dodatkowa metoda zwiększająca skuteczność tamowania krwotoku. n Ograniczenie zastosowania – obecność widocznych zniekształceń, obrzęków lub wyraźnej bolesności kończyny, co wskazuje na możliwość złamania lub innego poważnego uszkodzenia.

Sposoby opanowania krwawienia zewnętrznego n Często możliwe i wskazane jest zastosowanie wszystkich wymienionych metod razem. W ten sposób można zatrzymać praktycznie każdy krwotok. n Po opanowaniu krwawienia należy ponownie przeprowadzić ocenę stanu chorego, zwracając uwagę na oddychanie i krążenie oraz ponownie oszacować stopień utraty krwi. Ocenę stanu pacjenta przeprowadzać co kilka minut, aż do czasu przybycia ambulansu ratunkowego.

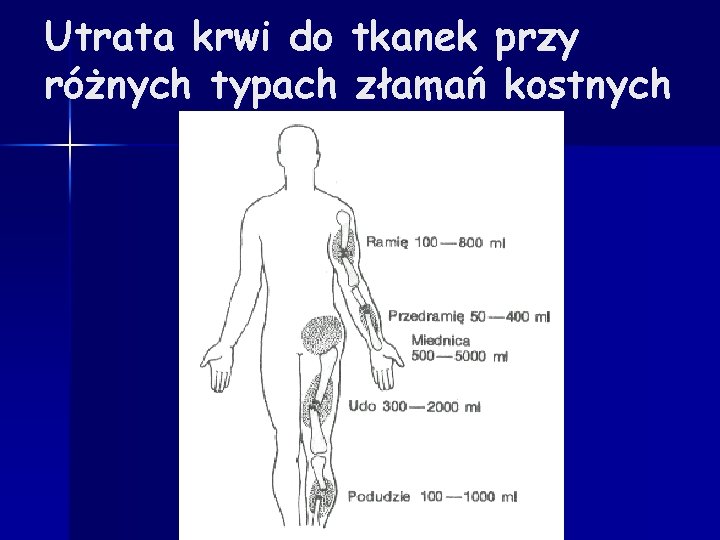
Utrata krwi do tkanek przy różnych typach złamań kostnych

Krwawienie wewnętrzne n W każdym przypadku stwierdzenia symptomów wstrząsu hipowolemicznego, przy braku objawów krwawienia zewnętrznego ( lub nawet przy niewielkim krwawieniu zewnętrznym ) należy rozważyć możliwość uszkodzeń wewnętrznych i wynikającego z nich krwawienia. n Krew może ulec wynaczynieniu do jamy brzusznej, miednicy, klatki piersiowej, przestrzeni śródtkankowych w obrębie kończyn ( zwłaszcza uda ).

Możliwe objawy krwawienia wewnętrznego n n deformacja tkanek; przebarwienie, tkliwość i wzmożona spoistość ( twardość ), np. przypominająca duży siniec; uczucie duszności; ból w obrębie jamy brzusznej; dodatkowe objawy, jak w przypadku krwawienia zewnętrznego – przyśpieszony oddech, tachykardia, zasinienie warg, blada i zimna skóra, nudności, wymioty, uczucie pragnienia, zaburzenia świadomości ( spowolnienie reakcji, senność lub pobudzenie, a nawet agresja ).

Opanowanie krwawienia wewnętrznego jest dużo trudniejsze niż krwawienia zewnętrznego. Należy pamiętać o podstawowych zasadach postępowania: n n n n zastosować podstawowe środki ostrożności – ocena bezpieczeństwa własnego i poszkodowanego; ocenić wydolność oddechu, w razie konieczności udrożnić drogi oddechowe; opanować ewentualnie większe krwawienia, w razie potrzeby rozpocząć akcję resuscytacyjną; zaopatrzyć pozostałe miejsca krwawienia; pacjenta ułożyć wygodnie, zwracając uwagę na możliwe uszkodzenia kręgosłupa; z wałkiem i ugiętymi nogami chronić go przed utratą ciepła; uspokajać i zapewniać o nadchodzącej pomocy.

Wytrzewienie n Obrażenie polegające na wynicowaniu na zewnątrz ciała narządów wewnętrznych, np. jelit lub żołądka, zwykle przez rozległą ranę. n Nie wolno przemieszczać wytrzewionych narządów ani wpychać ich z powrotem do jam ciała.

Wytrzewienie – sposób postępowania: Ocenić podstawowe funkcje życiowe; n Wziąć pod uwagę, że pacjent może wymiotować; n Opanować wszelkie większe krwawienia zewnętrzne; n Jeśli możliwe, ułożyć pacjenta na plecach z podkurczonymi kolanami; n Podać tlen do oddychania; ( zapewnić świeże powietrze – otworzenie okien ) n

Wytrzewienie – sposób postępowania: n n n Odsłonięte narządy okryć wilgotnym, najlepiej ciepłym opatrunkiem bezgazowym lub przylegającą folią (np. spżywczą ), a dopiero potem chustami gazowymi – dla ochrony przed wysychaniem i utrata ciepła; Nie próbować przemieszczać wynicowanych narządów, a zwłaszcza nie wpychać do jam ciała; Nie usuwać żadnych wbitych przedmiotów – umocować je i zabezpieczyć na czas transportu; Nie podawać żadnych płynów do picia; W razie kaszlu lub wymiotów wspomóc te odruchy poprzez umiarkowany ucisk na opatrunek pokrywający ranę i wynicowane narządy.

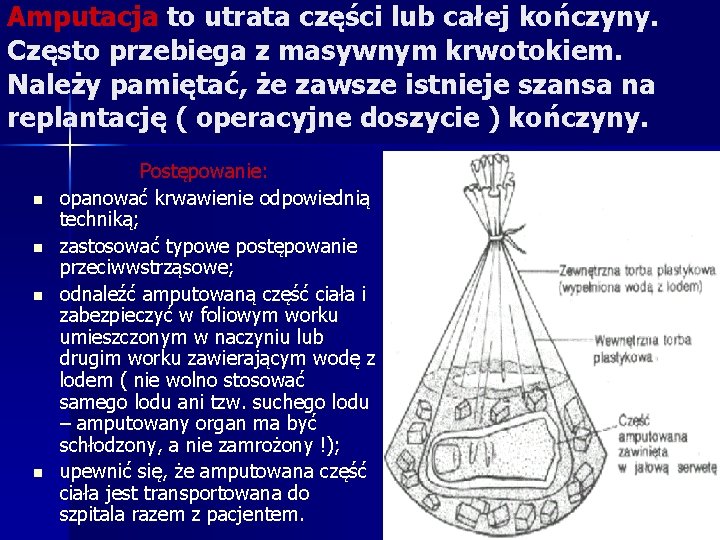
Amputacja to utrata części lub całej kończyny. Często przebiega z masywnym krwotokiem. Należy pamiętać, że zawsze istnieje szansa na replantację ( operacyjne doszycie ) kończyny. n n Postępowanie: opanować krwawienie odpowiednią techniką; zastosować typowe postępowanie przeciwwstrząsowe; odnaleźć amputowaną część ciała i zabezpieczyć w foliowym worku umieszczonym w naczyniu lub drugim worku zawierającym wodę z lodem ( nie wolno stosować samego lodu ani tzw. suchego lodu – amputowany organ ma być schłodzony, a nie zamrożony !); upewnić się, że amputowana część ciała jest transportowana do szpitala razem z pacjentem.

n n n n Zaopatrując ranę nie wolno : odkażać rany jodyną oraz wodą utlenioną ( utrudni to prace chirurgowi – zatarta granica między zdrowymi a uszkodzonymi tkankami ) kłaść na ranę waty , ligniny ( trudności potem z usunięciem takiego materiału z rany dotykać rany palcami ( zakażenie rany ) dotykać obu stron gazika zakładanego na ranę ( nie będzie wtedy już jałowy ) usuwać wbitego w ranę przedmiotu ranę ( przedmiot wbity w ranę działa jak korek ) wprowadzać do jamy brzusznej odsłoniętych lub poza nią znajdujących się wnętrzności umieszczać i nastawiać w ranie złamanych wystających z niej fragmentów kostnych KOŃCZYNĘ UNOSIMY A NASTĘPNIE PO OPATRZENIU UNIERUCHAMIAMY

Pierwsza pomoc w przypadku wychłodzenia , przegrzania, oparzenia termicznego, chemicznego oraz odmrożeń

WYCHŁODZENIE Wychłodzenie ( hipotermia )to wyziębienie całego ciała i może nastąpić zawsze, gdy zbyt lekko ubrany człowiek przebywa przez dłuższy czas w niskiej temperaturze (nie koniecznie poniżej 0 stopni C ) O typowej hipotermii mówimy kiedy temperatura głęboka ciała spadnie poniżej 35 stopni C

WYCHŁODZENIE Czynniki sprzyjające występowaniu hipotermii : n zimno ( niska temperatura powietrza, wody ) n wilgotność ( duża wilgotność powietrza ) n wiatr ( duża prędkość wiatru ) n wiek ( noworodki , dzieci i osoby starsze podatne najbardziej ) = upośledzony mechanizm termoregulacji n niewłaściwe ubranie n wyczerpanie n złe odżywianie n spożycie alkoholu

WYCHŁODZENIE Rozróżnia się 4 stadia wychłodzenia: n 1. hipotermia łagodna okres obronny, gdy temperatura centrum ciała wynosi 35 - 32 o. C, pojawiają się silne dreszcze , wzrost napięcia mięśni szkieletowych , skóra jest blada i zimna, występuje "gęsia skórka", wargi są sine, tętno i oddech przyśpieszone, n 2. hipotermia umiarkowana stadium wyczerpania, gdy temperatura centrum ciała wynosi 32 - 30 o. C, ustaje drżenie z zimna, pojawia się kurczowe drętwienie mięśni oddech staje się wolniejszy i bardziej powierzchowny, występują przerwy w oddychaniu, zwalnia się również tętno i pojawiają się zaburzenia rytmu, zanika odczuwanie bólu, następuje apatia, wreszcie człowiek zapada w sen, poniżej temperatury 30 C następuje utrata przytomności i całe ciało staje się zimne n 3. hipotermia ciężka letarg – poniżej 30 stopni -śmierć mózgowa, przy niższej temperaturze ciała ustają czynności życiowe, kurczowe zdrętwienie mięśni ustępuje wiotkiemu porażeniu, śpiączka , sztywne źrenice, brak ruchów oddechowych, tętno niewyczuwalne, jeżeli najpóźniej w tym okresie nie przystąpi się do reanimacji, następuje zgon. n 4. zamarznięcie ( poniżej 20 stopni C )

WYCHŁODZENIE Postępowanie : ocena sytuacji ( czy poszkodowany znajduje się w bezpiecznym miejscu ) n kontrola parametrów życiowych ( świadomość , oddech , krążenie = HR ) n należy jak najszybciej zapobiec dalszemu obniżaniu się temperatury ( przeniesienie do ciepłego pomieszczenia , zdjęcie zimnych i mokrych ubrań , osuszyć poszkodowanego , okryć kocem ) n n n wezwać pomoc podać ciepłe ale nie gorące napoje stała kontrola parametrów życiowych gdy pacjent nieprzytomny i nie oddycha poszukuj oznak życia nawet do minuty czasu ( przedłużone RKO nawet do 60 minut )= hipotermia może spowodować sztywność ścian klatki piersiowej utrudniając oddechy ratownicze i masaż serca

PRZEGRZANIE Przegrzanie ( hipertermia ) zachowanie równowagi cieplnej ustroju wymaga aby temperatura otoczenia była niższa od temperatury skóry człowieka. n Najczęściej do przegrzania dochodzi w lecie po ekspozycji na wysoką temperaturę i powietrze o dużej wilgotności w warunkach w których oddawanie ciepła do otoczenia jest ograniczone n Do hipertermi dochodzi wtedy kiedy wyczerpują się mechanizmy termoregulacji w efekcie czego temperatura głęboka podnosi się powyżej górnej granicy wartości prawidłowych n Dochodzi kiedy ciepło jest absorbowane przez organizm szybciej niż może być eliminowane dzięki mechanizmom termoregulacji n Organizm człowieka broni się przed przegrzaniem poprzez zwiększenie wydzielania potu oraz zwiększenie przepływu krwi przez skórę i tkanki podskórne

PRZEGRZANIE Objawy łagodnego przegrzania : 1. skurcze mięśni ( utrata sodu powoduje kurcze ) 2. obrzęki stóp i okolicy kostek 3. bóle głowy 4. zmęczenie 5. osłabienie 6. zawroty głowy 7. nudności i wymioty 8. podwyższone tętno (HR) 9. zaburzenia świadomości i utrata przytomności ( spowodowane rozszerzeniem naczyń )

Najpierw pojawia się pot - to najbardziej widoczny objaw walki organizmu z przegrzaniem. Ciało reaguje poceniem na sygnał z ośrodka regulacji temperatury, który jest w mózgu. Gdy jest za ciepło, mózg wysyła sygnał: uruchomić schładzanie. Organizm poci się, bo ochładza w ten sposób powierzchnię skóry. I tu czyha pułapka: ciało traci wodę, a brak wody prowadzi do zaburzeń krążenia. Pod wpływem ciepła rozszerzają się naczynia krwionośne i obniża się ciśnienie krwi, a od tego tylko krok do utraty przytomności. Krew kierowana jest w stronę powierzchni ciała, w związku z czym zawartego w niej tlenu przestaje starczać dla serca i mózgu. Skutek to duszności i gorączka. Opóźnia się refleks. Wysoka temperatura zaburza gospodarkę wodną w organizmie. Woda wyparowuje przez pory w skórze, nerki nie mają czego filtrować, wyciągają wodę z krwi. Krew się zagęszcza, a to groźne, bo przeciąża serce. Ciężki udar może nawet zatrzymać krążenie.

PRZEGRZANIE Może występować w 3 postaciach : n porażenie cieplne ( występuje wówczas gdy organizm znacznie obciążamy podczas silnego upału; jest niedostateczne parowanie potu, człowiek traci dużą ilość płynów; objawy: zaczerwienienie skóry, ogólne osłabienie, pragnienie, zawroty głowy, mroczki przed oczami, uczucie marznięcia, skóra staje się zimna , blednie, tętno szybkie, słabo wyczuwalne, temperatura ciała może być prawidłowa) n udar cieplny ( nagromadzenie się zbyt dużej ilości ciepła w organizmie, zdarza się w gorącym i wilgotnym klimacie lub w pomieszczeniach o wilgotności 75% - spada wydzielanie potu; objawy : szybko rosnąca temperatura ciała nawet do 40 stopni , skóra sucha, zaczerwieniona i gorąca, mogą wystąpić zaburzenia orientacji, chwiejny chód, ból i zawroty głowy, wymioty, drgawki = obrzęk mózgu , mrowienie kończyn , utrata przytomności , zaburzenia rytmu serca, zaburzenia oddechu, niewydolność wątroby i nerek, spadek ciśnienia krwi ) n porażenie słoneczne ( to podrażnienie opon mózgowych i mózgu , może występować z udarem cieplnym; objawy : pąsowa i gorąca skóra twarzy będąca w kontraście z bladą i zimną skórą na ciele , ból głowy, sztywność karku, nudności i wymioty, zaburzenia orientacji, utrata przytomności może się pojawić )

PRZEGRZANIE Postępowanie : n ocena sytuacji – wstępna ocena pacjenta n zebranie wywiadu od poszkodowanego bądź świadków zdarzenia n zwrócić uwagę na czas wystąpienia objawów , temperaturę , wilgotność powietrza n wezwać pomoc n podtrzymywanie podstawowych funkcji życiowych ( świadomości , drożność dróg , kontrola oddechu i krążenia , ) n uspokojenie poszkodowanego n chłodzenie – wyniesienie ze strefy wysokiej temperatury , zdjęcie ubrania , nawiew świeżego powietrza , chłodzenie skóry chłodną wodą , podać chłodne napoje, okłady z lodu – pachy , pachwiny , szyja ( tam gdzie przebiegają duże naczynia krwionośne ) lub zanurzenie w zimnej wodzie n zapewnienie komfortu psychicznego n stała kontrola parametrów życiowych n jeśli poszkodowany nieprzytomny i nie oddycha RKO

OPARZENIA Oparzenie to uszkodzenie tkanek powstałe w wyniku działania różnych czynników , martwicy tkanek i utraty płynów ustrojowych wskutek zwiększonej przepuszczalności naczyń – co może doprowadzić do rozwoju wstrząsu hipowolemicznego

OPARZENIA Najczęściej oparzeniom ulegają ręce , kończyny dolne oraz twarz Do okolic wstrząsorodnych należą : n ręce n stopy n twarz n uszy n oczy n krocze n drogi oddechowe

OPARZENIA Mogą być wywołane przez : n oparzenia termiczne ( ogień , wrzątek , gorący tłuszcz , gorące gazy – para ) n oparzenia chemiczne ( stężone kwasy , zasady , ługi ) n oparzenia energią elektryczną ( prąd lub piorun ) n oparzenia promieniami radiacyjnymi ( promieniowanie słoneczne radioaktywne )

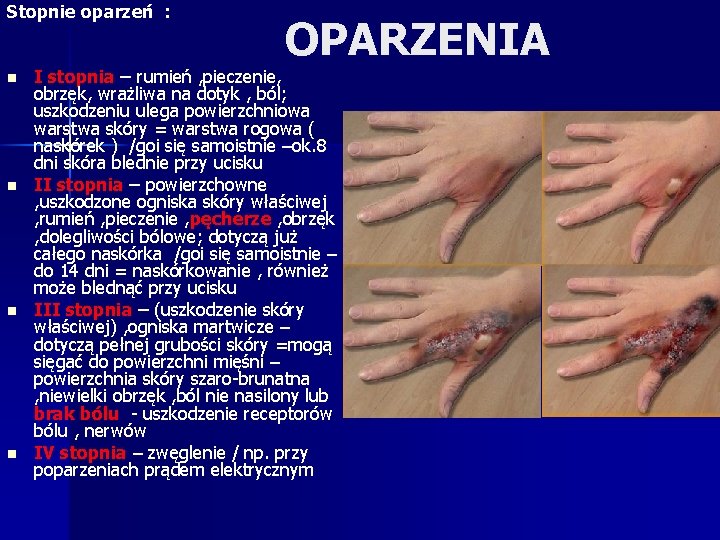
Stopnie oparzeń : n n OPARZENIA I stopnia – rumień , pieczenie, obrzęk, wrażliwa na dotyk , ból; uszkodzeniu ulega powierzchniowa warstwa skóry = warstwa rogowa ( naskórek ) /goi się samoistnie –ok. 8 dni skóra blednie przy ucisku II stopnia – powierzchowne , uszkodzone ogniska skóry właściwej , rumień , pieczenie , pęcherze , obrzęk , dolegliwości bólowe; dotyczą już całego naskórka /goi się samoistnie – do 14 dni = naskórkowanie , również może blednąć przy ucisku III stopnia – (uszkodzenie skóry właściwej) , ogniska martwicze – dotyczą pełnej grubości skóry =mogą sięgać do powierzchni mięśni – powierzchnia skóry szaro-brunatna , niewielki obrzęk , ból nie nasilony lub brak bólu - uszkodzenie receptorów bólu , nerwów IV stopnia – zwęglenie / np. przy poparzeniach prądem elektrycznym

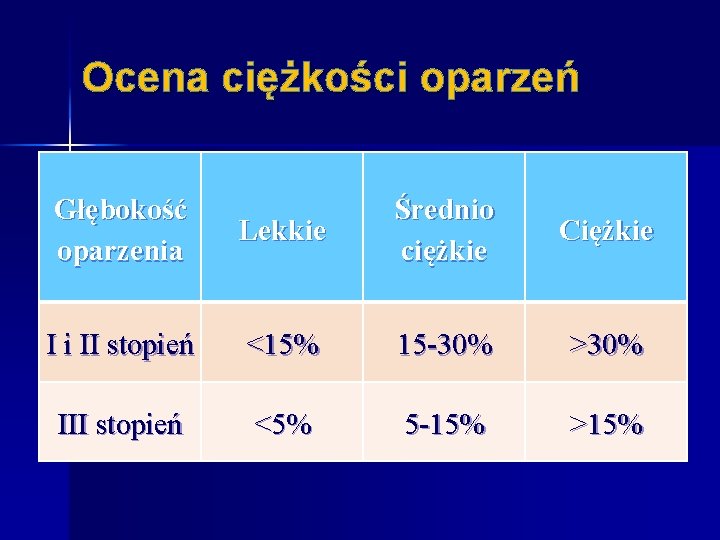
Ocena ciężkości oparzeń Głębokość oparzenia Lekkie Średnio ciężkie Ciężkie I i II stopień <15% 15 -30% >30% III stopień <5% 5 -15% >15%

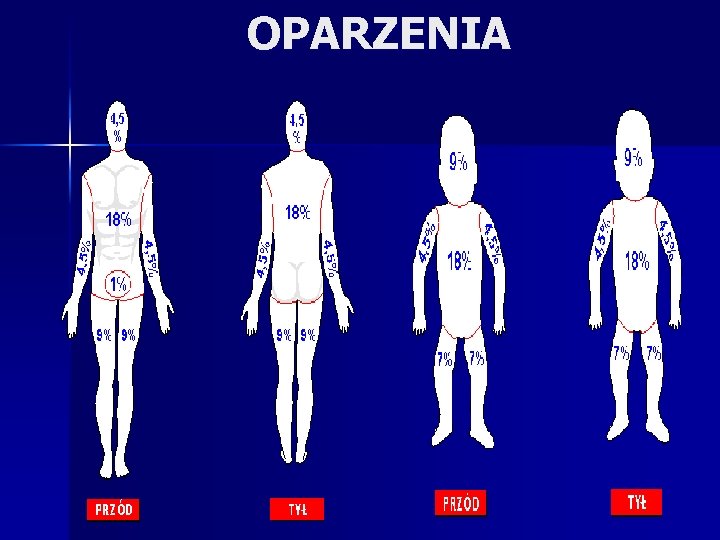
OPARZENIA Przy ocenie ciężkości oparzenia rozległość oparzenia jest ważniejsza niż głębokość. n Powierzchnię oparzeniową u dorosłych ocenia się według tzw. reguły 9 n ( za powierzchnię odpowiadającą 1% powierzchni ciała przyjmuje się powierzchnię dłoni chorego ) n

OPARZENIA

Postępowanie : OPARZENIA 1. bezpieczeństwo własne 2. ocena sytuacji ( ustalić źródło oparzenia, ustalić czas działania czynnika uszkadzającego 3. zapewnić bezpieczeństwo własne i poszkodowanemu ( zgasić palącą się odzież na poszkodowanym , wynieść poszkodowanego ze strefy niebezpiecznej ) 4. stanu poszkodowanego ( świadomość , oddech , krążenie ) 5. wezwać pomoc 6. zdjąć z ręki pierścionki , obrączki , sygnety ( narastający obrzęk może doprowadzić do niedokrwienia palców kończyn ) 7. natychmiast ochłodzić oparzone miejsce poprzez polewanie wodą o T ok. 20 stopni C chłodzenie ma sens do 15 minut a nawet do 1 h (Ciepło rozchodzi się w tkankach długo po zakończeniu działania czynnika termicznego) (Chłodzenie przyśpiesza proces stygnięcia przegrzanych tkanek) 8. w przypadku oparzeń większych powierzchni należy okres schładzania skrócić lub nawet odstąpić w celu uniknięcia nadmiernego ochłodzenia organizmu 9. nie wolno smarować oparzeń tłuszczami , maściami, zasypkami , białkiem i innymi domowymi sposobami ; nie wolno usuwać pęcherzy oparzeniowych 10. w dalszej kolejności rany oparzeniowe osłania się jałowym opatrunkiem ( lub czystym prześcieradłem ) 11. stała kontrola parametrów życiowych , zapewnić spokój i komfort psychiczny 12. nieprzytomny i nie oddychający = RKO ( sprawdzić czy drogi oddechowe nie są poparzone – obecność sadzy w nosie i ustach , zwęglona błona śluzowa jamy ustnej )

OPARZENIA CHEMICZNE Postępowanie : – – – n ubranie zaplamione ( zalane ) środkiem chemicznym zdjąć wraz z bielizną osobistą zmyć jak najszybciej miejsca ze środkiem chemicznym obfitą ilością zimnej wody zastosować substancje neutralizującą do mycia oparzonej powierzchni Pamiętaj !! w oparzeniach wapnem niegaszonym najpierw należy mechanicznie usunąć wapno a następnie przystąpić do spłukiwania wodą oparzonej powierzchni

ODMROŻENIA n n Odmrożenia mogą być powierzchowne , mogą również sięgać głęboko aż do kości. Im głębsze odmrożenie tym uraz jest większy. Odmrożenia najczęściej dotykają dystalne części ciała( palce kończyn górnych i dolnych , twarz, uszy , nos ) Powstanie i stopień ciężkości odmrożeń zależą od temperatury i wilgotności powietrza , prędkości wiatru , czasu ekspozycji , powierzchni skóry i warunków predestynujących takich jak : n zła izolacja cieplna od mrozu i wiatru ( nieodpowiedni ubiór ) n zmniejszone krążenie krwi w uciśniętych ubraniami tkankach n zmęczenie n współistniejące urazy n choroby układu krążenia n nieprawidłowe odżywianie n odwodnienie n hipotermia n spożycie alkoholu

ODMROŻENIA Stopnie odmrożeń: n I. lekkie – uszkodzenie powierzchniowej warstwy naskórka i tkanki podskórnej , zaczerwienienie skóry , biały lub szary obszar uszkodzonej tkanki n II. stopień; - obejmuje grubość naskórka i pojedyncze ogniska skóry właściwej – po 2 godz. pojawiają się pęcherze z płynem surowiczo-krwistym , powikłaniem tego odmrożenia mogą być zmiany zakrzepowe w drobnych naczyniach krwionośnych. n III. stopień; - obejmuje skórę właściwą , pojawiają się ogniska martwicze /pęcherze żółtawo – brunatne/ n IV. stopień dotyczą tkanki podskórnej , mięśni i kości martwica sucha – samoistna amputacja, zakażenie tkanek / proces gnilny

ODMROŻENIA Postępowanie : n ocena sytuacji , ocena wstępna poszkodowanego ( świadomość , oddech , krążenie ) n wezwać pomoc n zabezpieczyć poszkodowanego przez dalszą utratą ciepła a odmrożone kończyny przed dalszymi urazami n należy dokonać ręcznej stabilizacji kończyny z użyciem suchych ubrań lub opatrunków n nie wolno : pocierać odmrożeń , przebijać powstających pęcherzy , poddawać odmrożonych części ciała działaniu wysokich temperatur , polewać miejsc odmrożonych zimną lub gorącą wodą n Ogrzewać palce stopniowo w wodzie o T od 10 stopni do nie wyższej niż ok. 42 stopni C

Mity na temat udzielania pierwszej pomocy n n n Źle prowadzone RKO może przynieść więcej szkody niż korzyści jak ktoś ma padaczkę to zapalniczka/portfel/klucze/drewno/kamień/drewno (a najlepiej wszystko jednocześnie) w usta Jak mamy dużą ranę to należy polać wodą utlenioną Jak mamy ranę to należy ciasno obandażować albo obwiązać drutem i okręcić aż przestanie krew lecieć w wypadku komunikacyjnym zawsze i każdego za fraki i z samochodu. Czy przytomny, czy nie, czy lekko ranny czy nie - wyciągamy Przypinanie języka agrafką do policzka przy padaczce potrząsanie dziecka za nóżki (do góry nogami) gdy coś połknie Odpowiedzialność karna za złe udzielenie pomocy przez laika Odpowiedzialność cywilna laika oskarżonego przez poszkodowanego za. . dowolna rzecz Podawanie alkoholu osobom wyziębionym Polewanie wodą i uderzanie po twarzy osób nieprzytomnych jeśli jakiś lek mi pomaga, to na pewno innym też pomoże [ból w klatce piersiowej, starsza kobieta wyjmuje własną nitroglicerynę i podaje poszkodowanemu]
 św. dominik savio film dla dzieci
św. dominik savio film dla dzieci Gwiazdka w bullerbyn prezentacja
Gwiazdka w bullerbyn prezentacja Metoda krakowska
Metoda krakowska Wzrokowiec słuchowiec kinestetyk test
Wzrokowiec słuchowiec kinestetyk test Wiersze twardowskiego o przyrodzie
Wiersze twardowskiego o przyrodzie Jak narysować owce
Jak narysować owce Droga krzyżowa dziecka nienarodzonego
Droga krzyżowa dziecka nienarodzonego Piramida zywienia
Piramida zywienia Scenariusz na 3 maja
Scenariusz na 3 maja Historia i budowa komputera
Historia i budowa komputera Szkarlatyna u dzieci
Szkarlatyna u dzieci Modlitwa ojcze nasz tekst do druku
Modlitwa ojcze nasz tekst do druku Elementy budowy książki
Elementy budowy książki św. jadwiga królowa prezentacja
św. jadwiga królowa prezentacja Motywatory dla dzieci
Motywatory dla dzieci Andrzejki skad sie wziely
Andrzejki skad sie wziely Telefon zaufania dla dzieci
Telefon zaufania dla dzieci Jesień na paluszkach spaceruje w parku
Jesień na paluszkach spaceruje w parku Znaki nakazu kolor i kształt
Znaki nakazu kolor i kształt Obowiazki dzieci
Obowiazki dzieci Prawa autorskie prezentacja dla dzieci
Prawa autorskie prezentacja dla dzieci Podaj długości promieni kół o obwodach
Podaj długości promieni kół o obwodach Aktywność fizyczna prezentacja
Aktywność fizyczna prezentacja Tabela szczepień dziecka
Tabela szczepień dziecka Ko ko ko
Ko ko ko Julian tuwim życiorys dla dzieci
Julian tuwim życiorys dla dzieci Piłka nożna dla dzieci zespół szkół specjalnych nr 63
Piłka nożna dla dzieci zespół szkół specjalnych nr 63 Chłodzenie komputera prezentacja
Chłodzenie komputera prezentacja Na boisku bawiło się 13 dzieci
Na boisku bawiło się 13 dzieci Eskimosi ciekawostki dla dzieci
Eskimosi ciekawostki dla dzieci Wiktor dega dzieci
Wiktor dega dzieci Fas objawy twarz
Fas objawy twarz Opowiadanie detektywistyczne
Opowiadanie detektywistyczne Imiona mozarta
Imiona mozarta Język żyrafy w szkole
Język żyrafy w szkole Ruch to zdrowie prezentacja
Ruch to zdrowie prezentacja Lato wiersze dla dzieci
Lato wiersze dla dzieci Sławni dyslektycy
Sławni dyslektycy Do czego służyło mikołajowi astrolabium
Do czego służyło mikołajowi astrolabium Jak dzieci mogą pomagać innym
Jak dzieci mogą pomagać innym Agresja u dzieci w wieku przedszkolnym
Agresja u dzieci w wieku przedszkolnym Rozwiaz zagadki ortograficzne
Rozwiaz zagadki ortograficzne Budowa komputera klasa 4
Budowa komputera klasa 4 Najczęstsze przyczyny powstawania wad wymowy u dzieci
Najczęstsze przyczyny powstawania wad wymowy u dzieci Piosenka o panu bogu
Piosenka o panu bogu Pan dymek wiersz
Pan dymek wiersz Plebiscyt życzliwości i niechęci korczaka
Plebiscyt życzliwości i niechęci korczaka Wiersz tydzień dzieci miał siedmioro
Wiersz tydzień dzieci miał siedmioro Cechy przyjaciela dla dzieci
Cechy przyjaciela dla dzieci Monolog
Monolog Piękne słowa do córki
Piękne słowa do córki Cele higieny osobistej
Cele higieny osobistej Budowa roweru prezentacja
Budowa roweru prezentacja Indeks sprawności fizycznej zuchory
Indeks sprawności fizycznej zuchory Staropolska miara długości sukna
Staropolska miara długości sukna Higiena pracy przy komputerze dla dzieci
Higiena pracy przy komputerze dla dzieci Wiersze o aniołach dla dzieci
Wiersze o aniołach dla dzieci Witajcie drogie dzieci
Witajcie drogie dzieci Budowa komputera stacjonarnego
Budowa komputera stacjonarnego Rodzaje pisma w starożytności
Rodzaje pisma w starożytności Zasady fair play w sporcie prezentacja
Zasady fair play w sporcie prezentacja Wiktoria hanowerska
Wiktoria hanowerska Fizyczna mapa polski dla dzieci
Fizyczna mapa polski dla dzieci Piramida zywieniowa dla dzieci
Piramida zywieniowa dla dzieci Komputer i internet bez tajemnic
Komputer i internet bez tajemnic Piramida żywienia najnowsza
Piramida żywienia najnowsza Himalaje prezentacja
Himalaje prezentacja Mysz polna prezentacja dla dzieci
Mysz polna prezentacja dla dzieci Symbole unii europejskiej
Symbole unii europejskiej 13 zasady bezpiecznego korzystania z internetu
13 zasady bezpiecznego korzystania z internetu Zagadka o reniferach
Zagadka o reniferach Budowa jednostki centralnej komputera
Budowa jednostki centralnej komputera Droga mleczna prezentacja
Droga mleczna prezentacja Modlitwa przed katechezą
Modlitwa przed katechezą Symbole znaki ekologiczne
Symbole znaki ekologiczne Normy żywieniowe dla dzieci w wieku szkolnym
Normy żywieniowe dla dzieci w wieku szkolnym Optotypy dla dzieci
Optotypy dla dzieci Wniebowstąpienie gienek
Wniebowstąpienie gienek By moe
By moe Skarb babci lusi
Skarb babci lusi Profine mama
Profine mama Logo parku tatrzańskiego
Logo parku tatrzańskiego Dzieci ireny jarockiej
Dzieci ireny jarockiej Algorytm rko u dzieci
Algorytm rko u dzieci Książki przedszkolankowo
Książki przedszkolankowo How to pronounce timetable
How to pronounce timetable Piosenka o wężu dla dzieci
Piosenka o wężu dla dzieci Hans christian andersen biografia
Hans christian andersen biografia Listy dzieci do pana boga
Listy dzieci do pana boga Praca plastyczna dzieci świata
Praca plastyczna dzieci świata Izydor tuwim
Izydor tuwim Reguła brooka
Reguła brooka Piramida zdrowego żywienia
Piramida zdrowego żywienia Cztery żywioły prezentacja
Cztery żywioły prezentacja Potrzeby fizjologiczne dziecka
Potrzeby fizjologiczne dziecka Antarktyda prezentacja dla dzieci
Antarktyda prezentacja dla dzieci Siatka centylowa chłopców
Siatka centylowa chłopców Maria skłodowska curie dokonania
Maria skłodowska curie dokonania Co to jest kalendarz
Co to jest kalendarz Prezentacja o moim hobby
Prezentacja o moim hobby Rośliny łąkowe prezentacja
Rośliny łąkowe prezentacja