Niewydolno oddechowa Respiroterapia Klinika Anestezjologii i Intensywnej Terapii






































































- Slides: 92

Niewydolność oddechowa. Respiroterapia. Klinika Anestezjologii i Intensywnej Terapii Centralny Szpital Kliniczny

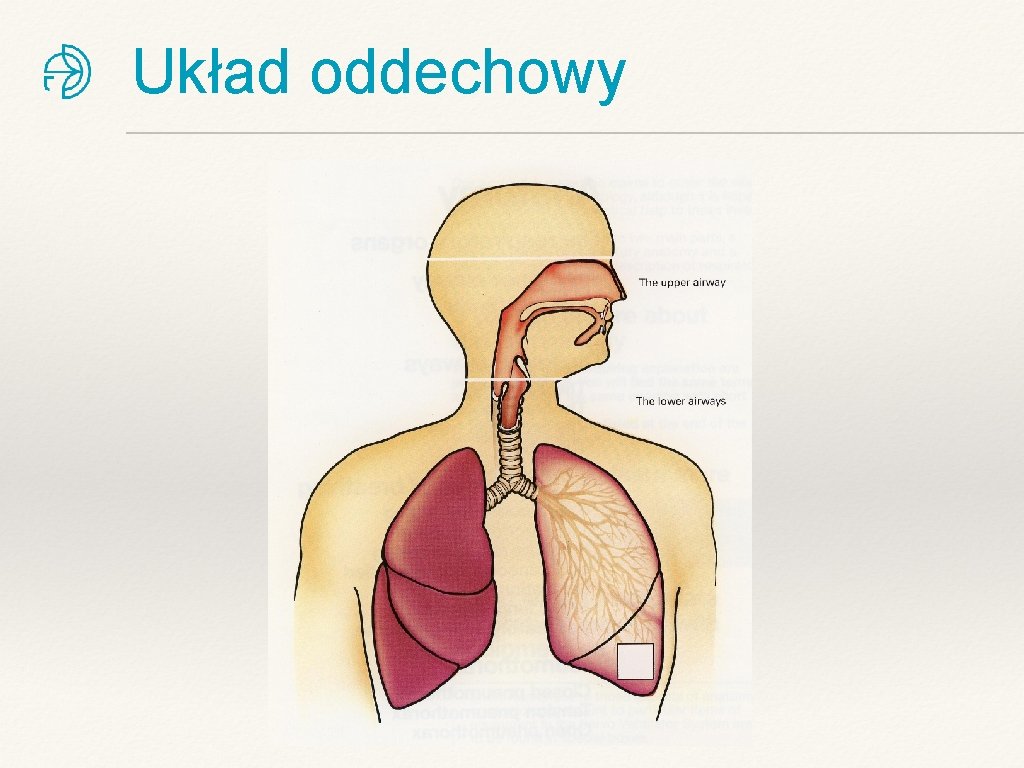
Układ oddechowy

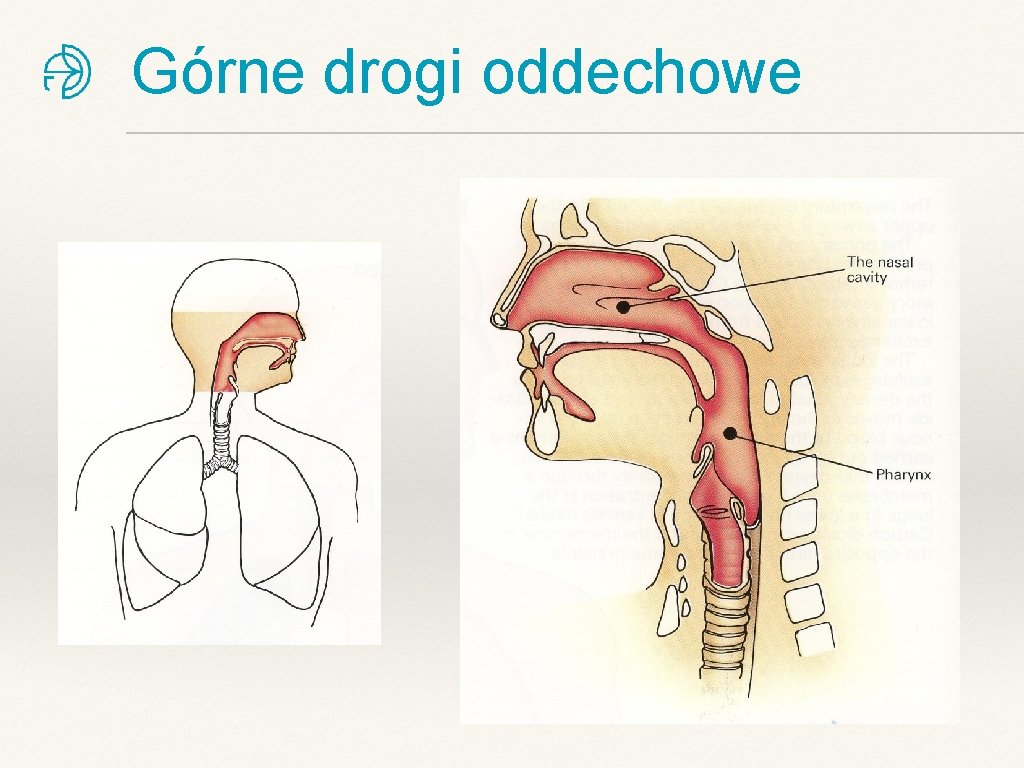
Górne drogi oddechowe

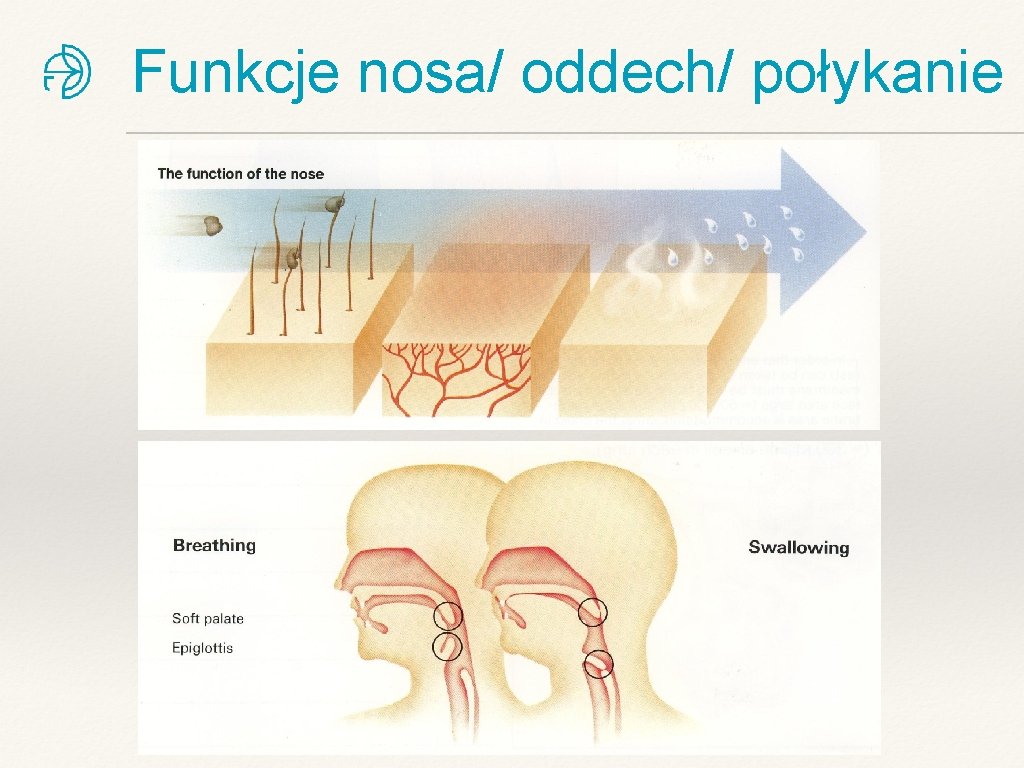
Funkcje nosa/ oddech/ połykanie

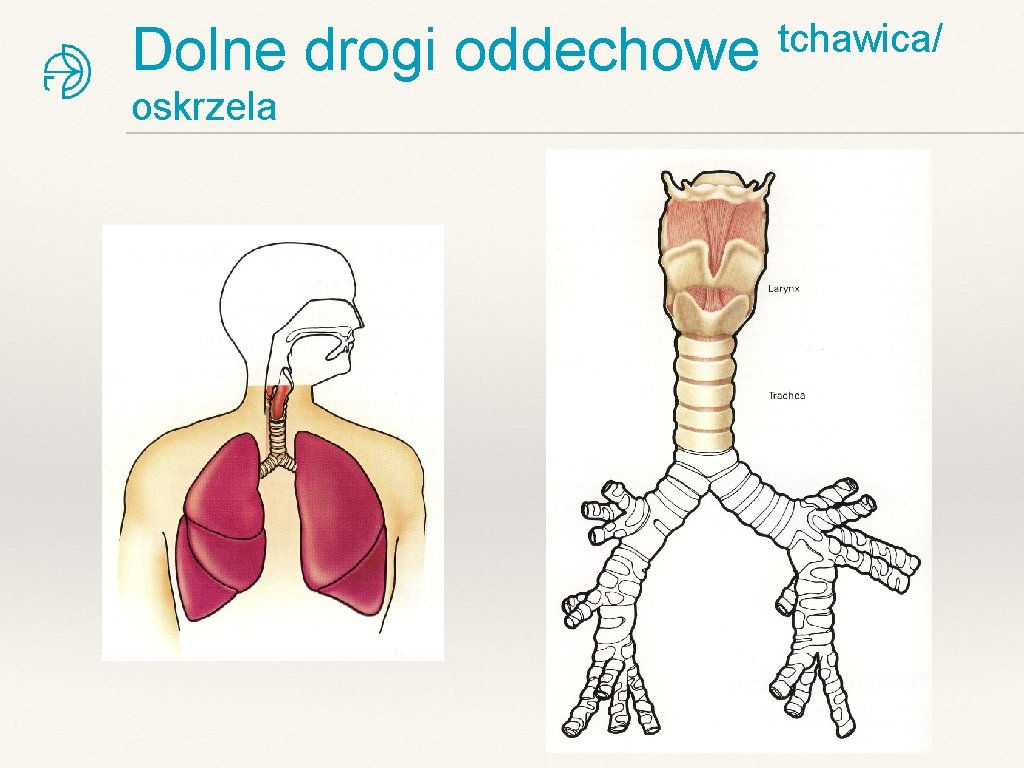
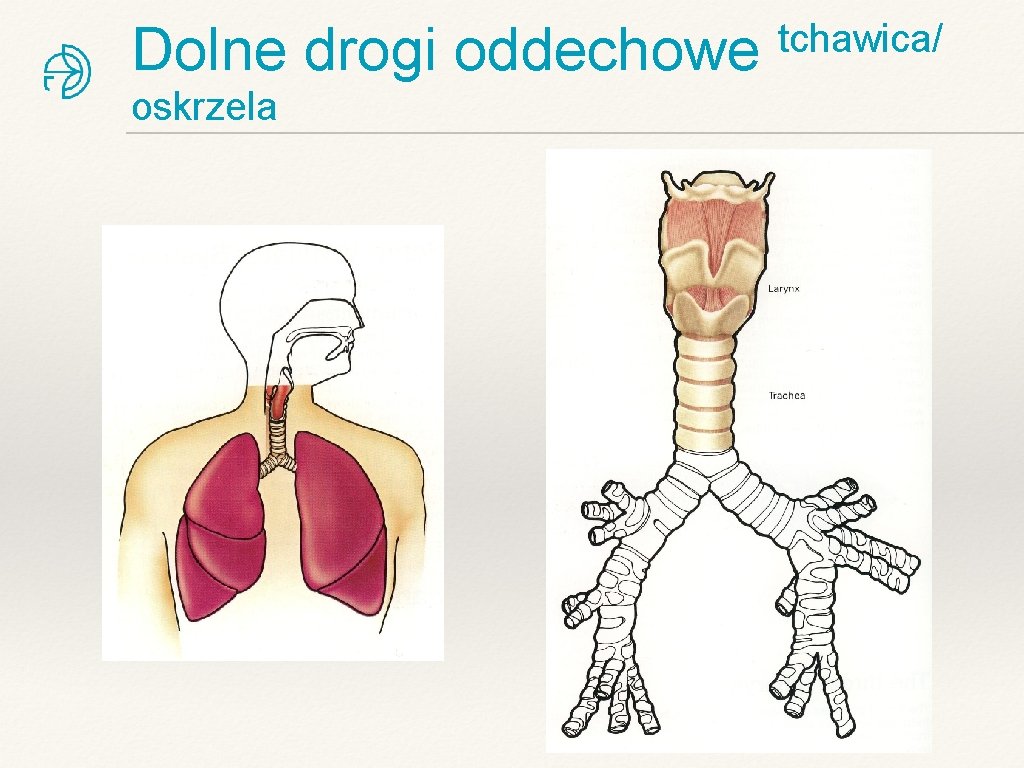
Dolne drogi oddechowe oskrzela tchawica/

Dolne drogi oddechowe oskrzela tchawica/

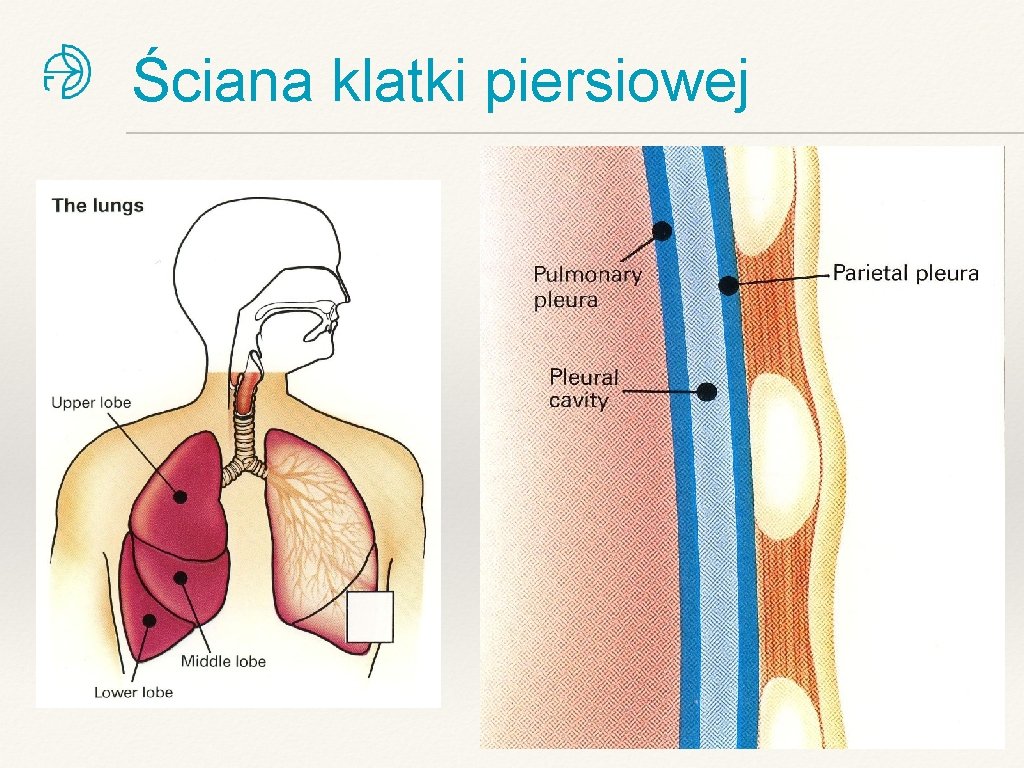
Ściana klatki piersiowej

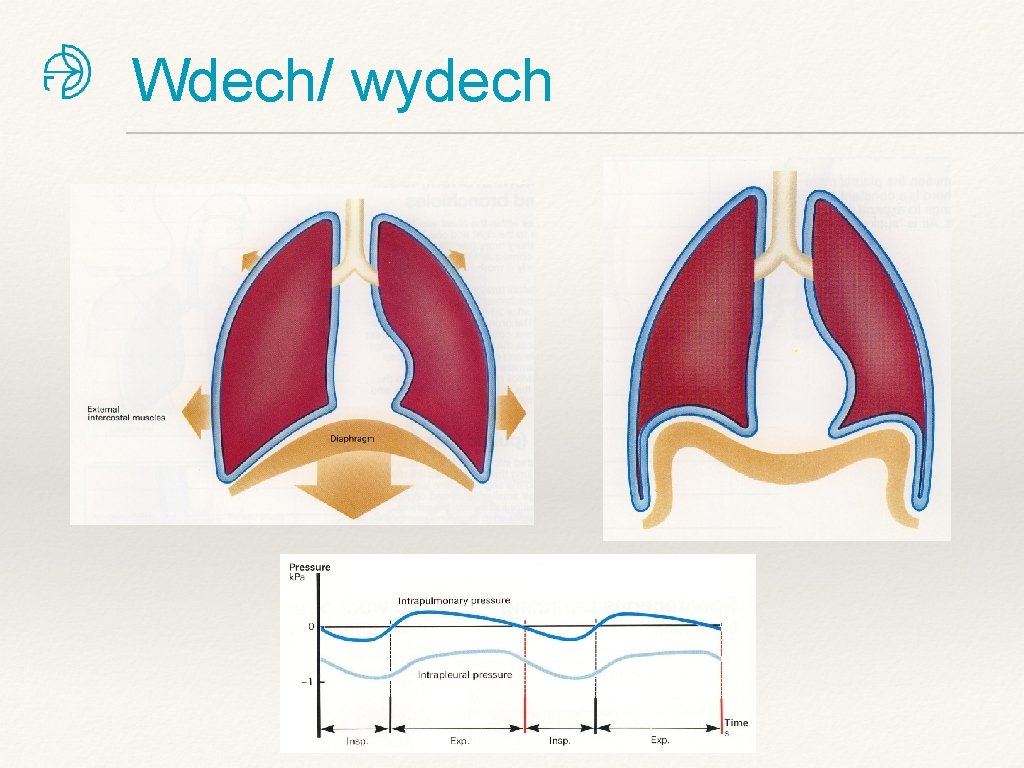
Wdech/ wydech

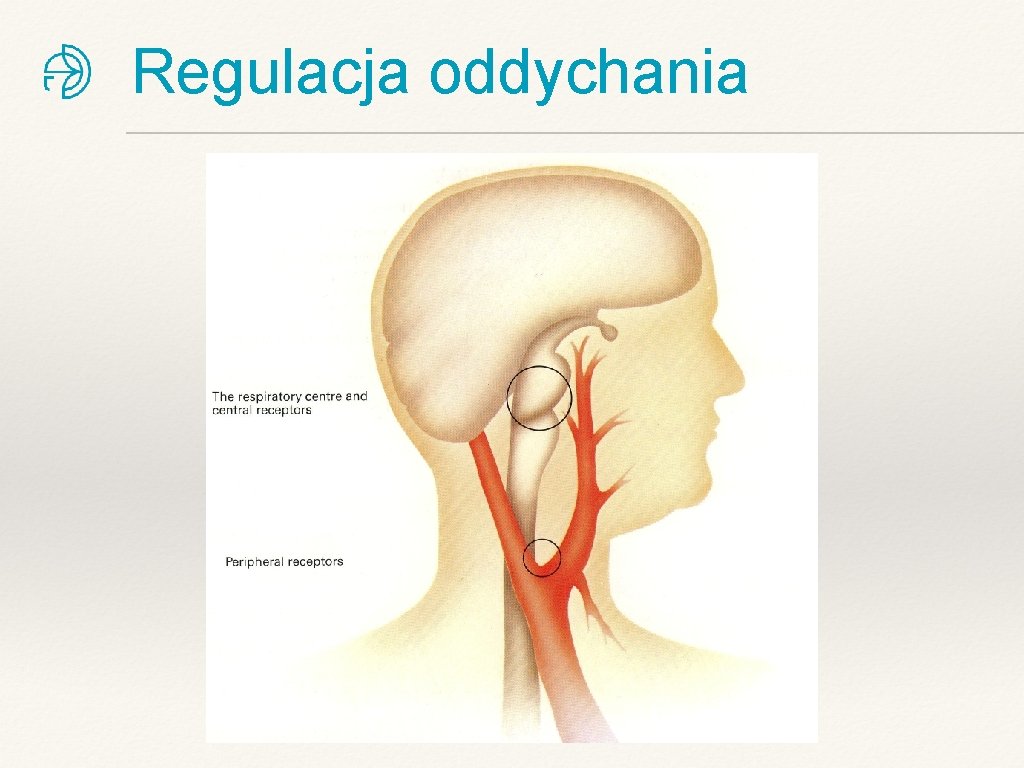
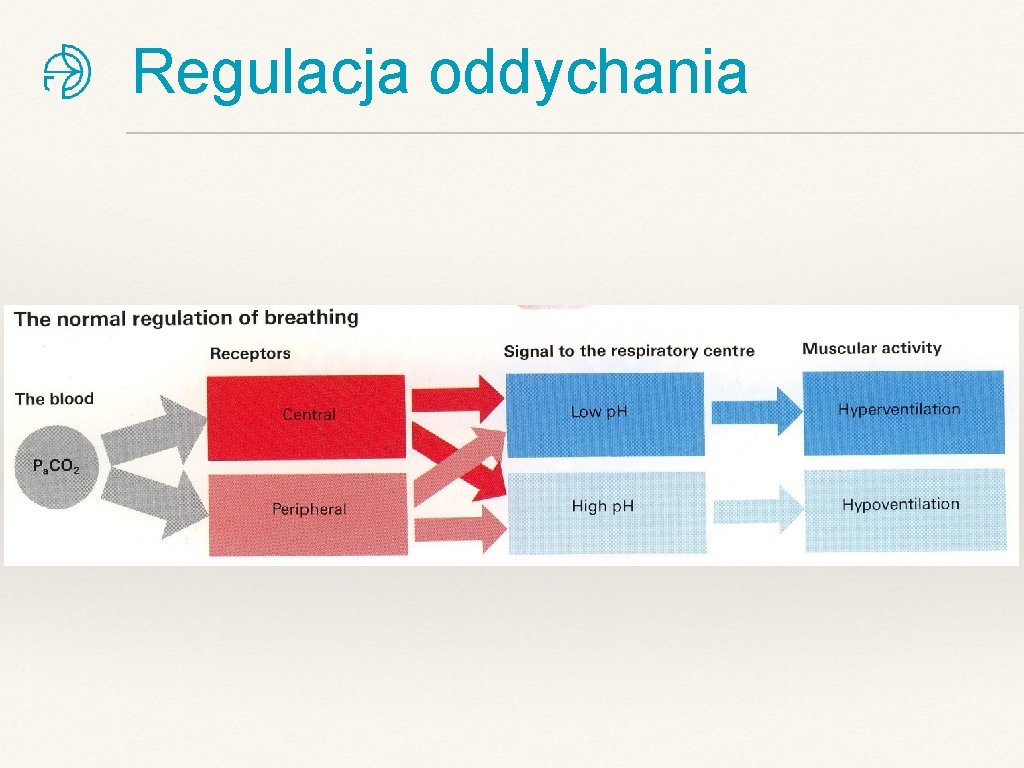
Regulacja oddychania

Regulacja oddychania ❖ …

Niewydolność oddechowa ❖ Zaburzenie wymiany gazowej w płucach. ❖ Niezdolność do: Natlenienia tkanek. Eliminacji dwutlenku węgla. definicja

Niewydolność oddechowa ❖ Zaburzenia wentylacji: ❖ wg Baldwina Postać obturacyjna. Postać nieobturacyjna zmniejszona powietrzność płuc: Restrykcyjna. Hipodynamiczna. podział Zaburzenia dyfuzji stosunek wentylacja/przepływ: Daremna wentylacja. Daremna perfuzja. Niema jednostka oddechowa.

Niewydolność oddechowa ❖ ❖ Zaburzenia wentylacji: Postać obturacyjna. Postać nieobturacyjna zmniejszona powietrzność płuc: Restrykcyjna. Hipodynamiczna. podział wg Baldwina Zaburzenia dyfuzji stosunek wentylacja/przepływ: Daremna wentylacja. Daremna perfuzja. Niema jednostka oddechowa.

Niewydolność oddechowa podział wg Rossiera ❖ Częściowa: Hiperkapnia/ hipokapnia. Normoksja. Crossing point ❖ Całkowita: Hiperkapnia. Hipoksja.

Niewydolność oddechowa podział …jeszcze inna… ❖ Pochodzenia płucnego: ❖ Następstwa zmian anatomicznych i czynnościowych płuc, ściany klatki piersiowej i naczyń płucnych (odp. zab. dyfuzji, restrykcji i obturacji). Pochodzenia pozapłucnego: Zaburzenie ośrodkowe i obwodowe zaburzenia czynności m. oddechowych (odp. hipodynamicznej).

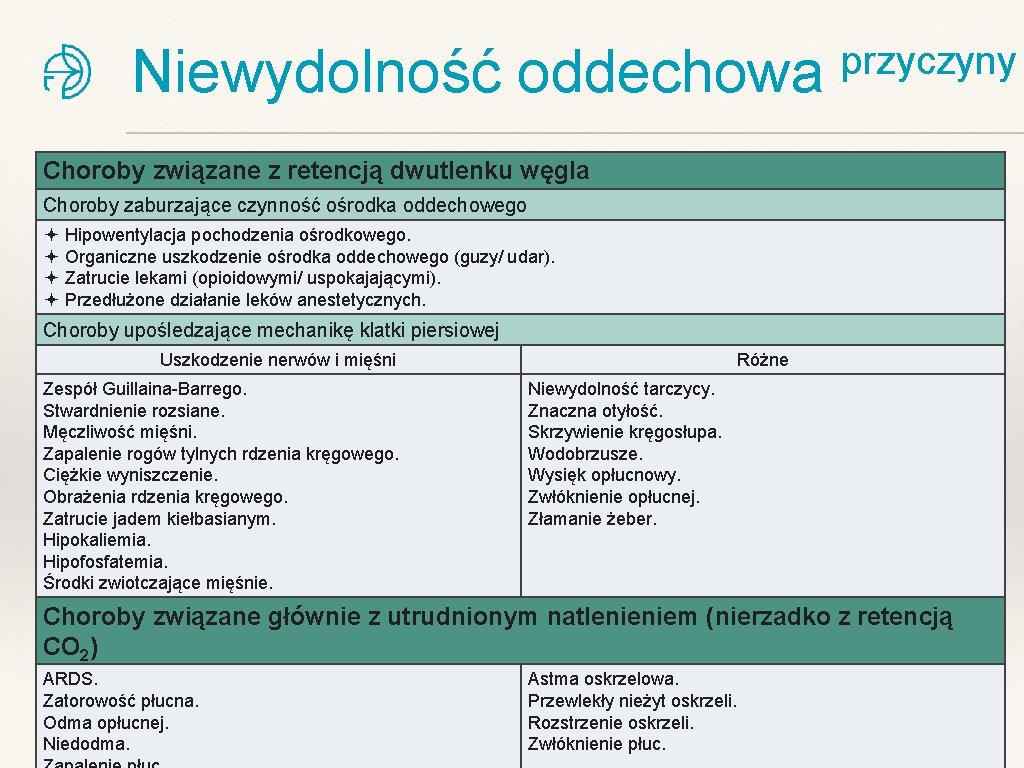
Niewydolność oddechowa przyczyny Choroby związane z retencją dwutlenku węgla Choroby zaburzające czynność ośrodka oddechowego Hipowentylacja pochodzenia ośrodkowego. Organiczne uszkodzenie ośrodka oddechowego (guzy/ udar). Zatrucie lekami (opioidowymi/ uspokajającymi). Przedłużone działanie leków anestetycznych. Choroby upośledzające mechanikę klatki piersiowej Uszkodzenie nerwów i mięśni Zespół Guillaina-Barrego. Stwardnienie rozsiane. Męczliwość mięśni. Zapalenie rogów tylnych rdzenia kręgowego. Ciężkie wyniszczenie. Obrażenia rdzenia kręgowego. Zatrucie jadem kiełbasianym. Hipokaliemia. Hipofosfatemia. Środki zwiotczające mięśnie. Różne Niewydolność tarczycy. Znaczna otyłość. Skrzywienie kręgosłupa. Wodobrzusze. Wysięk opłucnowy. Zwłóknienie opłucnej. Złamanie żeber. Choroby związane głównie z utrudnionym natlenieniem (nierzadko z retencją CO 2) ARDS. Zatorowość płucna. Odma opłucnej. Niedodma. Astma oskrzelowa. Przewlekły nieżyt oskrzeli. Rozstrzenie oskrzeli. Zwłóknienie płuc.

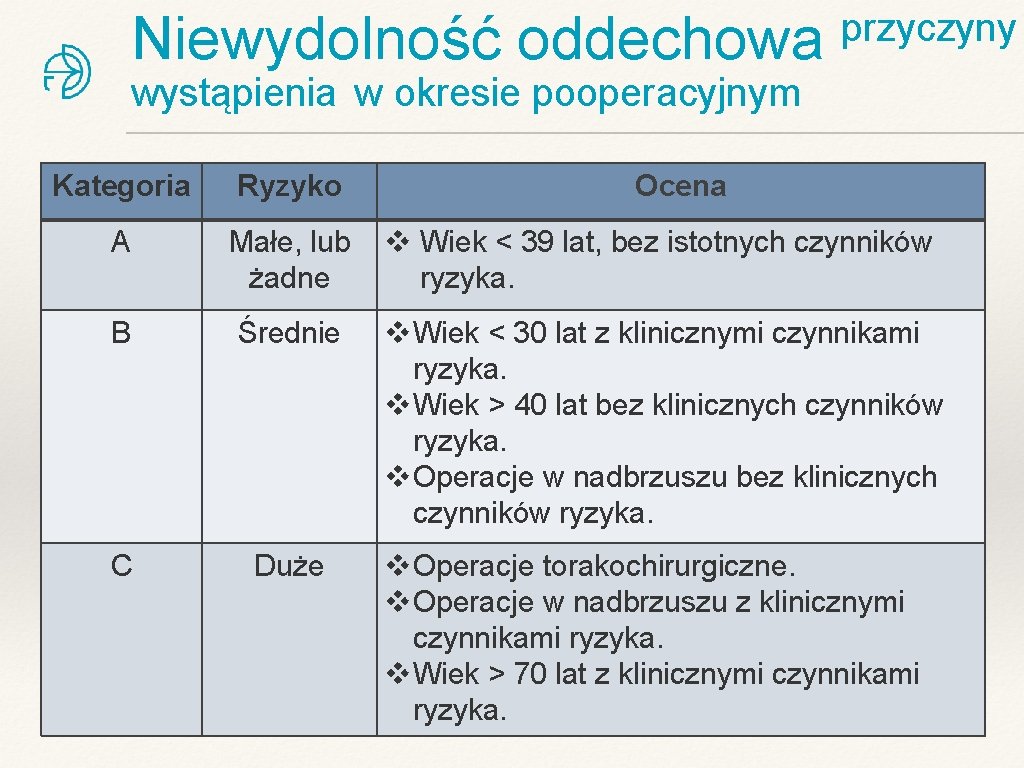
Niewydolność oddechowa przyczyny wystąpienia w okresie pooperacyjnym Kategoria Ryzyko Ocena A Małe, lub żadne v Wiek < 39 lat, bez istotnych czynników ryzyka. B Średnie v Wiek < 30 lat z klinicznymi czynnikami ryzyka. v Wiek > 40 lat bez klinicznych czynników ryzyka. v Operacje w nadbrzuszu bez klinicznych czynników ryzyka. C Duże v Operacje torakochirurgiczne. v Operacje w nadbrzuszu z klinicznymi czynnikami ryzyka. v Wiek > 70 lat z klinicznymi czynnikami ryzyka.

Niewydolność oddechowa objawy Wynikające z: ❖ Niedotlenienia. Przyczyny płucne prowadzące do niedotlenienia: ❖ Zaburzenie stosunku wentylacja przepływ. Przeciek nieutlenowanej krwi przez płuca (shunt). Utrudniona dyfuzja. Hiperwentylacja. Hiperkapnii.

Niewydolność oddechowa objawy ❖ Przyspieszenie oddechu. ❖ Spłycenie oddechów. ❖ Wysiłek oddechowy (duszność…). ❖ Uruchomienie dodatkowych mięśni oddechowych. ❖ Spocona wilgotna, ciepła, chłodna skóra. ❖ Sinica. ❖ Nieefektywny kaszel. ❖ Pobudzenie psychoruchowe/ dezorientacja. ❖ Apatia/ utrata przytomności. ❖ Obniżenie ciśnienia tętniczego/ bradykardia.

Niewydolność oddechowa badania dodatkowe ❖ Badanie kliniczne. Mechanika oddechowa. ❖ Wysycenie hemoglobiny tlenem (Sp. O 2/ Sa. O 2). ❖ Gazometria krwi tętniczej. ❖ ❖ Badanie spirometryczne (bardzo ograniczona przydatność). Kapnografia.

Pulsoksymetria ❖ 94 -92% - alarmowy sygnał niedotlenienia. ❖ 94 -90% - hipoksemia łagodna. ❖ 90 -88 – hipoksemia umiarkowana. ❖ <85% - hipoksemia ciężka. ❖ Pa. O 2: 60 mm Hg = Sa. O 2: 90% ❖ Pa. O 2: 50 mm Hg = Sa. O 2: 85% ❖ Pa. O 2: 70 -75 mm Hg – widoczna sinica (Pa. O 2: 40 mm Hg).

Pulsoksymetria ❖ ❖ ❖ ograniczenia Brak wystarczającej pulsacji (hipotensja, hipotermia, aminy katecholowe, krążenie pozaustrojowe). Niskie stężenie HGB. Obecność hemoglobiny tlenkowo-węglowej i methemoglobiny.

Niewydolność oddechowa ❖ ❖ Bardzo rzadko występuje „sama w sobie”. Zwykle u ludzi z licznymi schorzeniami towarzyszącymi: Niewydolnością poszczególnych narządów: Serce. Nerki. Wątroba. Niewydolnością wielonarządową. Ciężkim zakażeniem (sepsą). Obrażeniami ciała.

Niewydolność oddechowa Kryteria rozpoznania ❖ Kwasica oddechowa: p. H < 7, 35. ❖ Pa. CO 2: > 45 mm Hg. ❖ Sp. O 2 < 90%, lub Pa. O 2 < 60 mm Hg, przy Fi. O 2 > 0, 4. ❖ Częstość oddechów: > 35/min. ❖ Obniżenie stanu świadomości (GCS) > 1 pkt, pobudzenie. ❖ Objawy kliniczne sugerujące zmęczenie mięśni oddechowych. ❖ Wzrost wysiłku oddechowego, m. in. : Używanie pomocniczych mięśni oddechowych. Paradoksalna asynchronia brzuszna. Zaciąganie mięśni międzyżebrowych.

Niewydolność oddechowa leczenie ❖ Tlenoterapia. ❖ Leczenie przyczynowe. ❖ Leczenie wspomagające: Respiroterapia + sedacja (oparta na lekach opioidowych/ sedacyjnych). Fizjoterapia. Rehabilitacja. Pielęgnacja. Nebulizacja. Leczenie nadmiernego wzdęcia brzucha. Obniżenie ciepłoty ciała.

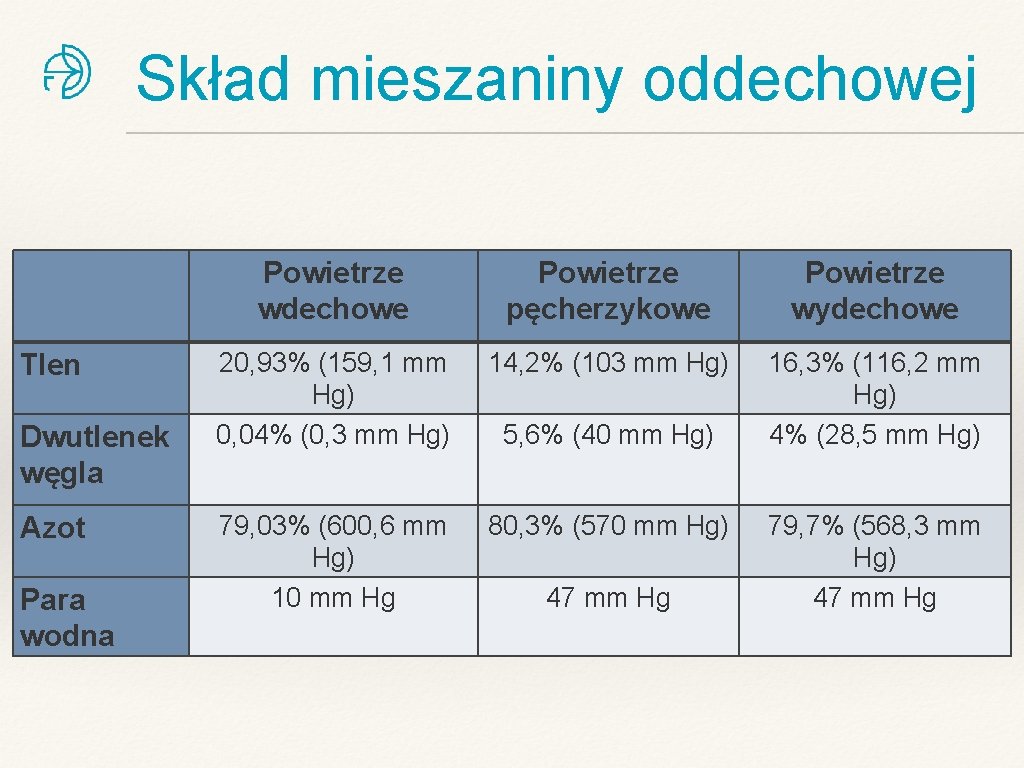
Skład mieszaniny oddechowej Tlen Dwutlenek węgla Azot Para wodna Powietrze wdechowe Powietrze pęcherzykowe Powietrze wydechowe 20, 93% (159, 1 mm Hg) 0, 04% (0, 3 mm Hg) 14, 2% (103 mm Hg) 16, 3% (116, 2 mm Hg) 4% (28, 5 mm Hg) 79, 03% (600, 6 mm Hg) 10 mm Hg 80, 3% (570 mm Hg) 5, 6% (40 mm Hg) 47 mm Hg 79, 7% (568, 3 mm Hg) 47 mm Hg

Niewydolność oddechowa tlenoterapia Tlenoterapia: ❖ ❖ Podwyższenie Fi. O 2 o 0, 01 (1%) – wzrost Pa. O 2 o 6%. Stężenie tlenu w czasie oddechu spontanicznego zależy od: Oddechu zwrotnego. Przepływu tlenu w l/min.

Niewydolność oddechowa tlenoterapia Tlenoterapia – w oparciu o : ❖ Oddech spontaniczny (bierny): Respiroterapia ❖ Niskie stężenia tlenu (<40%). Wysokie stężenia tlenu (>40%). Nosowa wentylacja wysokoprzepływowa - AIRVO 2. Oddech spontaniczny z z dodatnim ciśnieniem końcowododatnim (CPAP): ❖ Wentylacja nieinwazyjna (NIV). Sztuczne drogi oddechowe (inwazyjna - respirator): Intubacja + techniki oddechu zastępczego. Tracheotomia + techniki oddechu zastępczego.

Niewydolność oddechowa tlenoterapia ❖ Oddech spontaniczny (bierny): Niskoprzepływowy (FGF < wentylacji minutowej). Wysokoprzepływowy: (FGF > wentylacji minutowej).

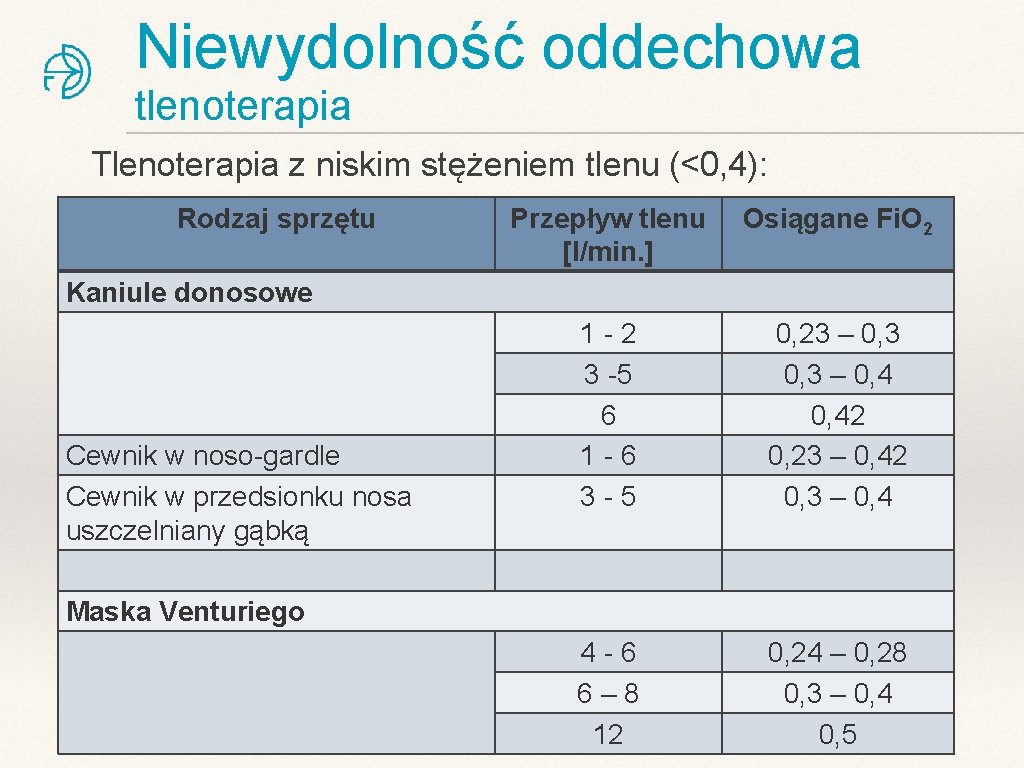
Niewydolność oddechowa tlenoterapia Tlenoterapia z niskim stężeniem tlenu (<0, 4): Rodzaj sprzętu Przepływ tlenu [l/min. ] Osiągane Fi. O 2 1 -2 3 -5 6 1 -6 3 -5 0, 23 – 0, 42 0, 23 – 0, 42 0, 3 – 0, 4 4 -6 6– 8 12 0, 24 – 0, 28 0, 3 – 0, 4 0, 5 Kaniule donosowe Cewnik w noso-gardle Cewnik w przedsionku nosa uszczelniany gąbką Maska Venturiego

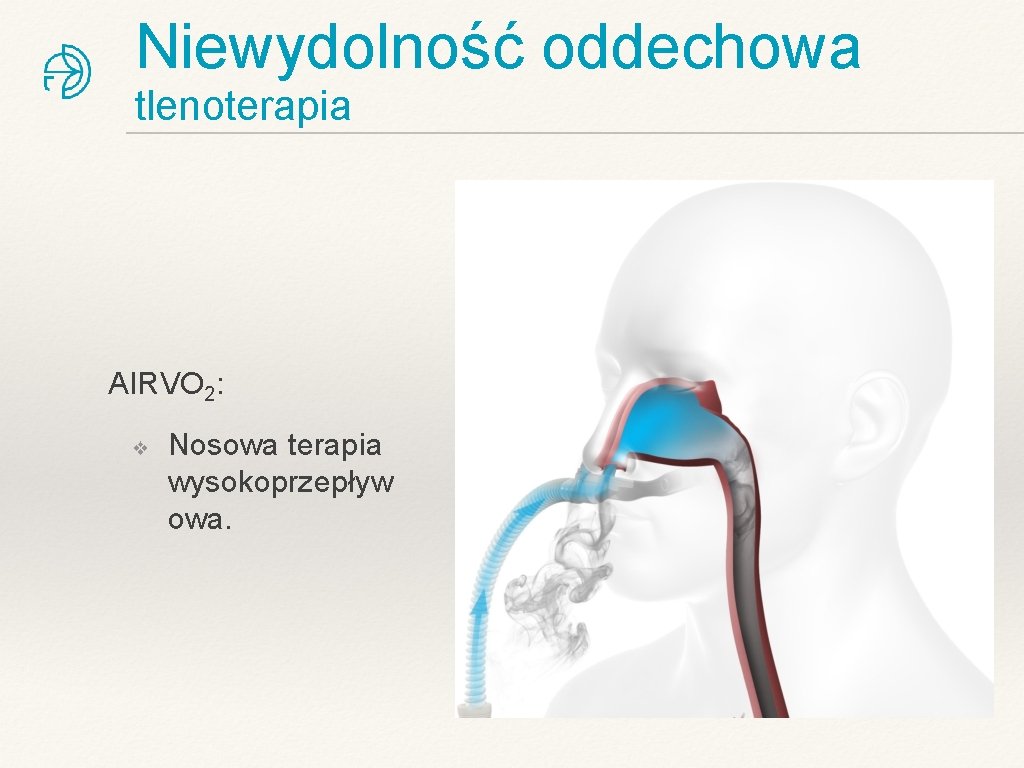
Niewydolność oddechowa tlenoterapia AIRVO 2: ❖ Nosowa terapia wysokoprzepływ owa.

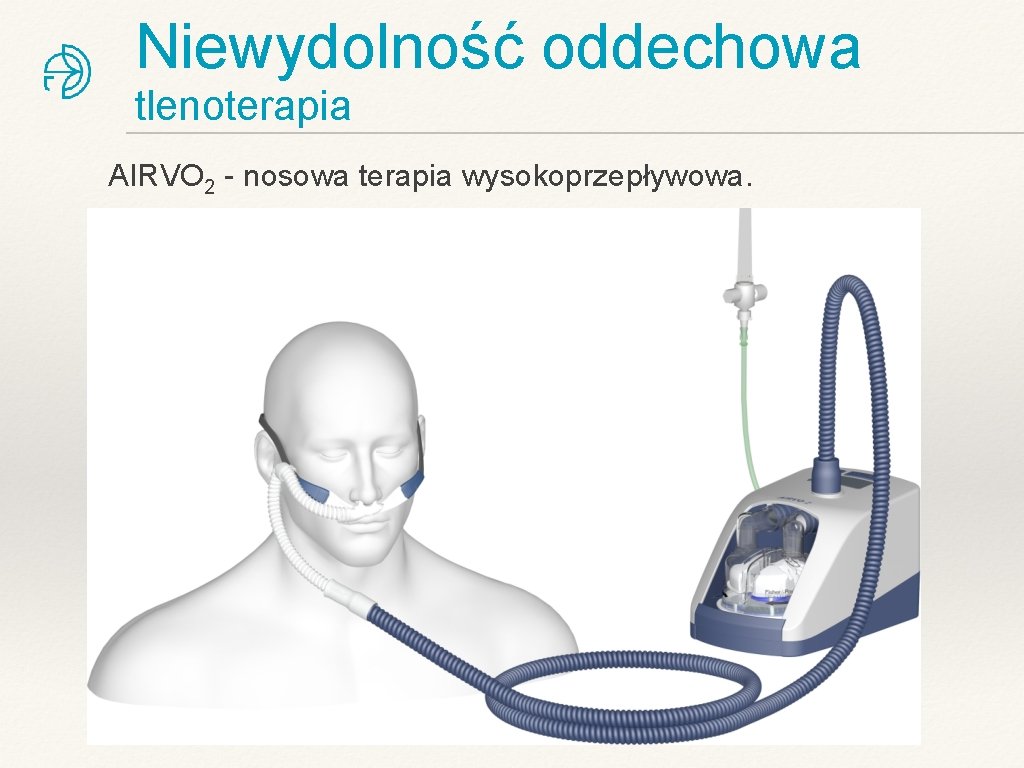
Niewydolność oddechowa tlenoterapia AIRVO 2 - nosowa terapia wysokoprzepływowa.

Niewydolność oddechowa tlenoterapia AIRVO 2 - nosowa terapia wysokoprzepływowa.

Niewydolność oddechowa tlenoterapia AIRVO 2 - nosowa terapia wysokoprzepływowa. ❖ Wysoki przepływ gazu wdechowego (do 60 l/min. ) ❖ Optymalna wilgotność: 100% ❖ Temperatura: 37 st. C. ❖ Stężenie tlenu – zależne od FGF tlenu i przepływu powietrza.

Niewydolność oddechowa AIRVO 2 - nosowa terapia wysokoprzepływowa. ❖ Wsparcie oddechowe: Zmniejszenie przestrzeni martwej – minimalizacja efektu ponownego wdychania gazu o zwiększonej zawartości CO 2 i zmniejszonej zawartości O 2. Dynamiczne (dodatnie) ciśnienie w drogach oddechowych, tj. usuwanie wydychanego powietrza z gdo. Zwiększenie wentylacji pęcherzykowej. ❖ Nawilżenie dróg oddechowych. ❖ Suplementacja tlenu.

Wentylacja mechaniczna

Wentylacja mechaniczna v v Ujemne ciśnienia na zewnątrz klatki piersiowej. Dodatnie ciśnienia w drogach oddechowych – techniki respiracji: Inwazyjne. Nieinwazyjne - NIV.

Niewydolność oddechowa respiroterapia Co wybrać? v Wentylacja nieinwazyjna? v Wentylacja „inwazyjna”? : Intubacja. Tracheotomia.

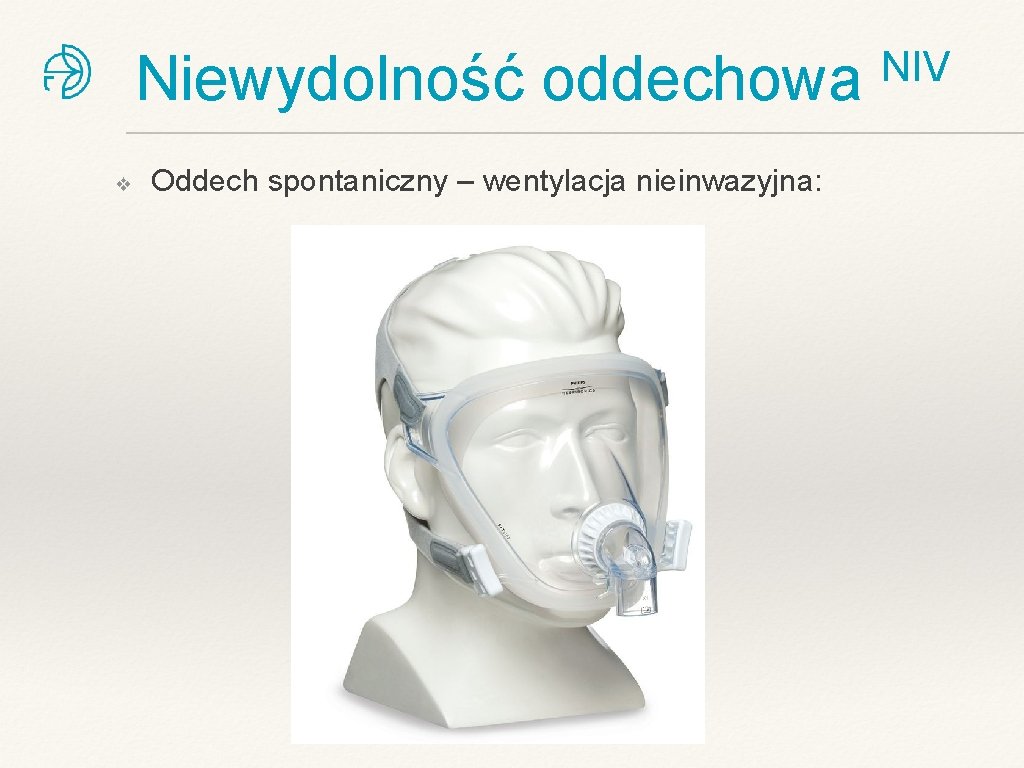
Niewydolność oddechowa ❖ Oddech spontaniczny – wentylacja nieinwazyjna: NIV

Niewydolność oddechowa wentylacja nieinwazyjna Dla uniknięcia wentylacji mechanicznej, u chorych, u których: v v v Pa. O 2/Fi. O 2 > 250. Dominuje hiperkapnia (jako terapia uzupełniająca postępowanie rutynowe). Dominuje hipoksja (nie potwierdzono w stopniu istotnym klinicznie), za wyjątkiem hipoksji towarzyszącej: Obrzękowi kardiogennemu. Pozaszpitalnemu zapaleniu płuc. Płucne powikłania urazów. „Odzwyczajanie od respiratora”.

Niewydolność oddechowa wentylacja nieinwazyjna - wskazania Złoty standard, u chorych z: v POCh. P. v Chorobami nerwowo-mięśniowymi: Dystrofie mięśniowe. Miopatie. Stwardnienie zanikowe boczne. Męczliwość mięśni. v Kifoskoliozą. v Zespołem bezdechu centralnego.

Niewydolność oddechowa Przewlekła zaporowa choroba płuc Chorzy z POCh. P – to chorzy z objawami hipowentylacji pęcherzykowej: Objawy neuropsychologiczne: Zmęczenie. Osłabienie. Zaburzenia koncentracji. Obniżenie możliwości umysłowych. Niestabilność nastroju. Zaburzenia pamięci. Nadmierna senność dzienna. Zaburzenia oddechowe w czasie snu.

Niewydolność oddechowa Przewlekła zaporowa choroba płuc Chorzy z POCh. P – to chorzy z objawami hipowentylacji pęcherzykowej: Objawy krążeniowo-oddechowe: Przewlekłe serce płucne. Częste infekcje układu oddechowego. Zmniejszenie możliwości psychicznych. Objawy towarzyszące: Poty nocne. Zespoły metaboliczne (otyli). Nadciśnienie tętnicze. Niewydolny kaszel i nawracające infekcje DO.

Niewydolność oddechowa wentylacja nieinwazyjna - wskazania Dla leczenia chorych z kwasicą metaboliczną przy: p. H > 7, 3 (poza OIT). p. H < 7, 0 (w OIT).

Niewydolność oddechowa wentylacja nieinwazyjna Warunek terapii: Dobra motywacja chorego. Współpraca ze strony chorego (a także domowników). Zmotywowany zespół oddziału, na którym prowadzony jest NIV.

Niewydolność oddechowa wentylacja nieinwazyjna Kiedy zaprzestać? : Nietolerancja maski (ból, dyskomfort, klaustrofobia). Brak poprawy parametrów oddechowych. Niestabilność hemodynamiczna. Brak poprawy stan świadomości u chorych hiperkapnicznych.

Niewydolność oddechowa respiroterapia Wentylacja „inwazyjna”

Niewydolność oddechowa Intubacja „Wady” wentylacji mechanicznej: v VILI – ventilator-induced injury: Volotrauma. Atelectrauma. Barotrauma. Biotrauma.

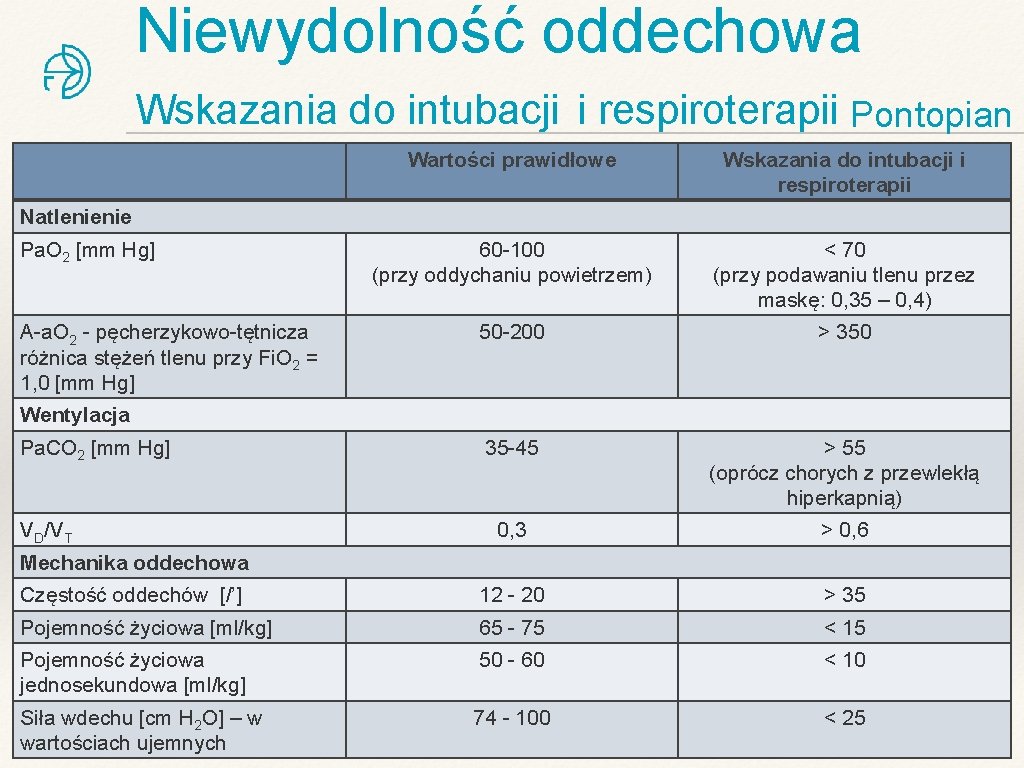
Niewydolność oddechowa Wskazania do intubacji i respiroterapii Pontopian Wartości prawidłowe Wskazania do intubacji i respiroterapii 60 -100 (przy oddychaniu powietrzem) < 70 (przy podawaniu tlenu przez maskę: 0, 35 – 0, 4) 50 -200 > 350 35 -45 > 55 (oprócz chorych z przewlekłą hiperkapnią) 0, 3 > 0, 6 Częstość oddechów [/’] 12 - 20 > 35 Pojemność życiowa [ml/kg] 65 - 75 < 15 Pojemność życiowa jednosekundowa [ml/kg] 50 - 60 < 10 Siła wdechu [cm H 2 O] – w wartościach ujemnych 74 - 100 < 25 Natlenienie Pa. O 2 [mm Hg] A-a. O 2 - pęcherzykowo-tętnicza różnica stężeń tlenu przy Fi. O 2 = 1, 0 [mm Hg] Wentylacja Pa. CO 2 [mm Hg] VD/VT Mechanika oddechowa

Niewydolność oddechowa respiroterapia – „sztuczne drogi oddechowe” Wentylacja „inwazyjna” – respirator…, zatem sztuczna droga oddechowa: v Intubacja ustno-tchawicza. v Intubacja nosowo-tchawicza. v Intubacja rozdzielno-oskrzelowa. v Tracheotomia: Klasyczna: Małoinwazyjna: Griggsa. TLT – Fantoniego. Percue-Twist.

Niewydolność oddechowa Intubacja Wprowadzenie rurki do tchawicy, wskazania: v Zatrzymanie krążenia – prowadzenie CPR. v Zabiegi wykonywane w znieczuleniu ogólnym. v Niewydolność oddechowa, wymagająca prowadzenia respiroterapii.

Niewydolność oddechowa Intubacja Laryngoskopia: v Bezpośrednia – ł. Mac. Intosha, Forregera. v Przyrządowa - wideolaryngoskopia: Mac. Grath. Specjalna (dla „trudnych dróg oddechowych”): Zestaw True-View PCD. Zestaw Insighter. Prowadnice światłowodowe, np. Shikani.

Niewydolność oddechowa Intubacja Zalety intubacji (w ogóle): v v v Pewna droga oddechowa. Ustalenie składu mieszaniny oddechowej (VT, RR, Fi. O 2, PEEP, techniki oddechowe). Separacja dróg oddechowych i przewodu pokarmowego.

Niewydolność oddechowa Intubacja Wady intubacji (w ogóle): v v Wyłączenie funkcji nosa. Konieczność prowadzenia sedacji, zatem zmniejszenie naturalnych mechanizmów oczyszczania drzewa oskrzelowego. Reakcja błon śluzowych na obecność tworzywa sztucznego (obrzęk, nadżerki, odleżyny, perforacja). Ryzyko: Przemieszczenia rurki do jednego z oskrzeli. Przypadkowej ekstubacji.

Niewydolność oddechowa Intubacja nosowo-tchawicza Zalety intubacji nosowo-tchawiczej: v Lepsza tolerancja rurki. v Mniejsze dawki leków wymaganych do sedacji. v Pewniejsze ufiksowanie rurki. v „Wolna” jama ustna. v Możliwość połykania.

Niewydolność oddechowa Intubacja nosowo-tchawicza Wady intubacji nosowo-tchawiczej: v Specjalna technika wprowadzenia rurki. v Ropne zapalenie zatok obocznych nosa. v Węższa rurka.

Niewydolność oddechowa Tracheotomia Wskazania: v Wczesne: v Ciężkie obrażenia OUN, szyi i klatki piersiowej. Trudne drogi oddechowe. Oparzenie dróg oddechowych. Późne: 10 dni wentylacji via rurkę intubacyjną, z prognozowaniem konieczności wentylacji mechanicznej przez kolejne 7 dni.

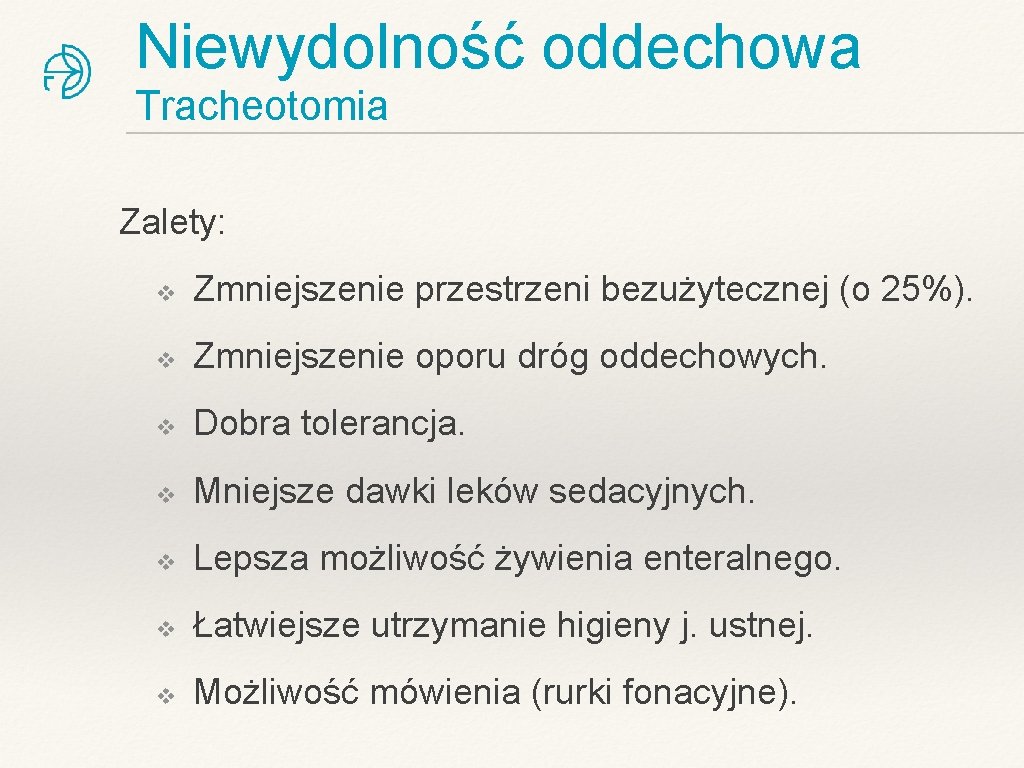
Niewydolność oddechowa Tracheotomia Zalety: v Zmniejszenie przestrzeni bezużytecznej (o 25%). v Zmniejszenie oporu dróg oddechowych. v Dobra tolerancja. v Mniejsze dawki leków sedacyjnych. v Lepsza możliwość żywienia enteralnego. v Łatwiejsze utrzymanie higieny j. ustnej. v Możliwość mówienia (rurki fonacyjne).

Niewydolność oddechowa Tracheotomia Niedogodności: v v v Możliwość uszkodzenia tchawicy i przełyku. Powikłania chirurgiczne: Odma opłucnej. Odma śródpiersia. Krwawienie. Ryzyko zakażeń.

Wentylacja mechaniczna Wskazania (wg Glistona): v Spocone, zmarszczone czoło z uniesionymi brwiami. v Otwarte usta, często zwilżane językiem. v Sinica wokół ust. v Uruchomienie dodatkowych mięśni oddechowych (szyja). v Szybki, płytki, nieregularny oddech, trudności w mówieniu. v Nieefektywny kaszel. v Pobudzenie, apatia, dezorientacja. v Ochłodzenie dystalnych części ciała. v Tachykardia, niemiarowość, obniżenie ciśnienia tętniczego.

Wentylacja mechaniczna Inicjacja wdechu (kiedy respirator wie, że należy wyzwolić wdech? ): v v v Ciśnienie wdechowe chorego. Przepływ gazów w trakcie inicjowania wdechu – najbardziej czułe). Czas który upłynął od ostatniego wdechu.

Wentylacja mechaniczna Respiratory: v v v Generatory ciśnienia – ciśnieniowo zmienne (faza wydechu następuje po osiągnięciu zaprogramowanego ciśnienia). Generatory objętości – objętościowo zmienne (faza wydechu następuje po osiągnięciu zaprogramowanej objętości). Generatory czasu – czasowo-zmienne (faza wydechu następuje po osiągnięciu zaprogramowanego czasu).

Wentylacja mechaniczna Respiratory - generacja: I. Czas wdechu nie może przekraczać czasu wydechu. v II. Ciśnienie w czasie wydechu ulega obniżeniu do „ 0”. Plateau w fazie wdechowej. v Zmiana stosunku I: E. v Synchronizacja z oddechem chorego. v Regulowanie Fi. O 2. v Możliwość CPAP i PEEP.

Wentylacja mechaniczna Respiratory - generacja: Flow-by. III. IV. v Pressure support. v Proportional assist ventilation Generatory wysokiej częstotliwości.

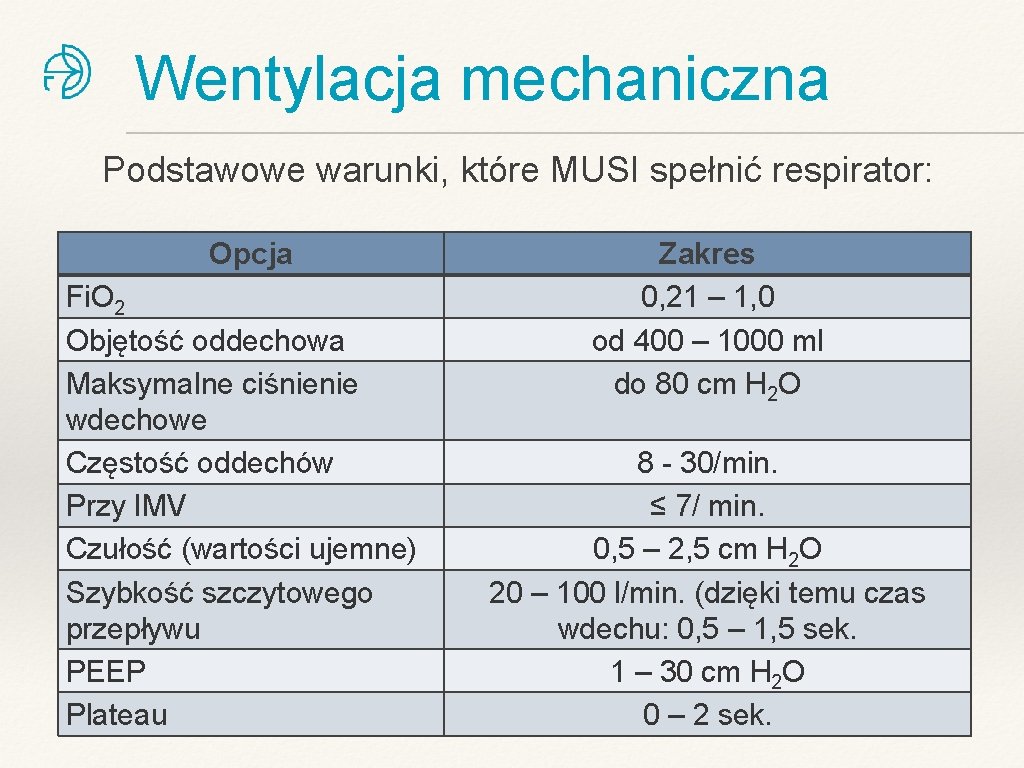
Wentylacja mechaniczna Podstawowe warunki, które MUSI spełnić respirator: Opcja Fi. O 2 Objętość oddechowa Maksymalne ciśnienie wdechowe Częstość oddechów Przy IMV Czułość (wartości ujemne) Szybkość szczytowego przepływu PEEP Plateau Zakres 0, 21 – 1, 0 od 400 – 1000 ml do 80 cm H 2 O 8 - 30/min. ≤ 7/ min. 0, 5 – 2, 5 cm H 2 O 20 – 100 l/min. (dzięki temu czas wdechu: 0, 5 – 1, 5 sek. 1 – 30 cm H 2 O 0 – 2 sek.

Wentylacja mechaniczna PEEP – dodatnie ciśnienie w drogach oddechowych, podczas końcowej fazy wydechu. v v Zwiększenie FRC. Wpływ na pułapki powietrzne w drobnych oskrzelikach. v Wpływ na ilość pozanaczyniowej wody płucnej. v Wpływ na układ krążenia: Obniżenie CO. Dysfunkcja przegrody międzykomorowej. Zmniejszenie pojemności lewej komory.

Wentylacja mechaniczna Zasady: v v Jak najszybsze obniżenie Fi. O 2 do wartości 0, 6, pod warunkiem Pa. O 2 > 60 mm Hg (Sa. O 2 > 90%). Nieprzekraczanie plateau pow. 30 cm H 2 O (nawet jeżeli towarzyszy temu hiperkapnia. Powrót do oddechu spontanicznego (nawet niewydolnego). Przejście na wentylację nieinwazyjną.

Wentylacja mechaniczna – rodzaje wentylacji zastępczej Wentylacja przerywanym ciśnieniem dodatnim (IPPV – intermittent positive pressure ventilation/ CMV – continuous mandatory ventilation): v Oddech całkowicie generowany przez respirator. v Chorzy bez własnego napędu oddechowego. v U chorych z POCh. P – konieczność ustawienia Ppeak (ryzyko ciśnieniowego uszkodzenia płuc).

Wentylacja mechaniczna – rodzaje wentylacji zastępczej

Wentylacja mechaniczna – rodzaje wentylacji zastępczej Wspomagano-kontrolowana wentylacja wymuszona (ACMV: assist-control mandatory ventilation): v v Wdech inicjowany jest przez chorego (ciśnieniowo), a respirator uzupełnia objętość oddechową do wartości zaprogramowanej. Ryzyko bezdechu – z tego powodu konieczność ustalenia minimalnej liczby oddechów, które zostaną podane, jeżeli wystąpi bezdech. Ryzyko hiperwentylacji, u chorych generujących szybki oddech. Wskazany u chorych z zachowanym (niewydolnym) rytmem oddechowym.

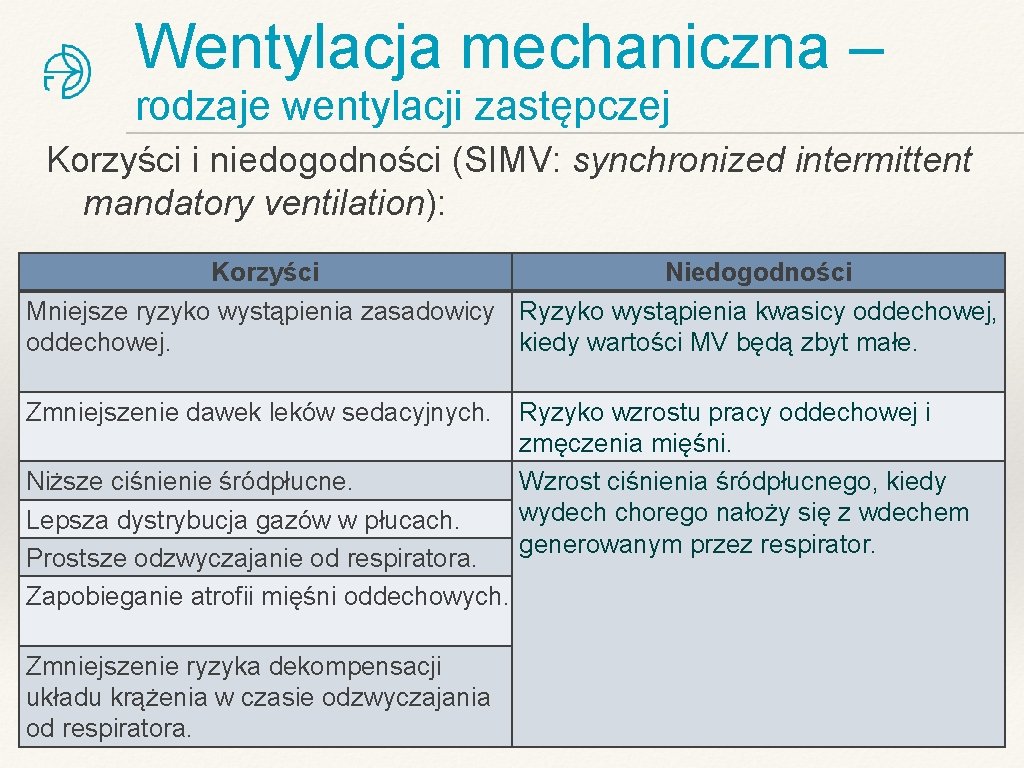
Wentylacja mechaniczna – rodzaje wentylacji zastępczej Synchronizowana przerywana wentylacja wymuszona (SIMV: synchronized intermittent mandatory ventilation): v v Wdech inicjowany jest przez chorego (ciśnieniowo), a respirator uzupełnia objętość oddechową do wartości zaprogramowanej. Ustalona jest liczba oddechów (np. 10/min. ), którą inicjuje chory, a respirator uzupełnia do zaprogramowanej objętości. Chory może oddychać pomiędzy oddechami zaprogramowanymi, ale respirator nie będzie ich wspomagał. Wskazany u chorych „odzwyczajanych” od respiratora.

Wentylacja mechaniczna – rodzaje wentylacji zastępczej Korzyści i niedogodności (SIMV: synchronized intermittent mandatory ventilation): Korzyści Niedogodności Mniejsze ryzyko wystąpienia zasadowicy Ryzyko wystąpienia kwasicy oddechowej, oddechowej. kiedy wartości MV będą zbyt małe. Zmniejszenie dawek leków sedacyjnych. Niższe ciśnienie śródpłucne. Lepsza dystrybucja gazów w płucach. Prostsze odzwyczajanie od respiratora. Zapobieganie atrofii mięśni oddechowych. Zmniejszenie ryzyka dekompensacji układu krążenia w czasie odzwyczajania od respiratora. Ryzyko wzrostu pracy oddechowej i zmęczenia mięśni. Wzrost ciśnienia śródpłucnego, kiedy wydech chorego nałoży się z wdechem generowanym przez respirator.

Wentylacja mechaniczna – rodzaje wentylacji zastępczej Wentylacja wspomagana ciśnieniem (PSV: pressure support ventilation): v v Chory inicjuje wdech. Respirator rozpoznaje wdech i podaje objętość oddechową – do zaprogramowanego ciśnienia (wdechu). Zaprzestaje czynnego podawania mieszaniny, ale pozwala choremu „dociągnąć” objętość wdechową bez ograniczenia. Jeżeli chory generuje prawidłową objętość oddechową przy PSV = 5 cm H 2 O – można podjąć próbę „odłączenia” respiratora.

Wentylacja mechaniczna – rodzaje wentylacji zastępczej Wentylacja sterowana przepływem (Flow-by): v v Chory inicjuje wdech. Respirator rozpoznaje wdech (ale nie po obniżeniu ciśnienia, tylko po rozpoznaniu ruchu – przepływu gazu). Technika dużo czulsza od wyzwolenia ciśnieniowego. Uruchomienie wdechu przez respirator następuje z chwilą inicjacji wdechu przez chorego (natychmiast)…, przy technice ciśnieniowej zwłoka wynosi 0, 02 – 0, 4 sek.

Wentylacja mechaniczna – rodzaje wentylacji zastępczej Wentylacja ciśnieniowo-zmienna (PCV: pressure control ventilation): v U chorych z zaburzonym stosunkiem V/Q. v Przepływ gazów wypadkową: v v Ciśnienia wdechu (granicznego) – respirator podaje objętość oddechową jedynie do zaprogramowanego ciśnienia. Czasu wdechu i wydechu. Podatności płuc. Oporu dróg oddechowych. Chory inicjuje wdech. Respirator początkowo podaje gaz w dużym przepływie, który potem maleje – lepsza dystrybucja w partiach o małej podatności.

Wentylacja mechaniczna – rodzaje wentylacji zastępczej Wentylacja z odwróconą fazą wdechu (IRV: inverse ratio ventilation): v Pozwala na przedłużenie kontaktu mieszaniny oddechowej z pęcherzykami płucnymi. v U chorych: v Z małą podatnością płuc (m. in. ARDS). v Schorzenia obturacyjne. v Jedynie tam, gdzie PEEP nie przynosi spodziewanych korzyści.

Wentylacja mechaniczna – rodzaje wentylacji zastępczej Wentylacja z dużymi częstotliwościami (HFV: high frequency ventilation): v v Mała objętość oddechowa (< od przestrzeni bezużytecznej). Wysoka częstotliwość oddechu. Wymiana gazowa odbywa się przez zwiększanie częstości oddechów, powyżej wartości uznanych za fizjologię. „Otworzenie” płuc i utrzymanie ich powietrzności.

Wentylacja mechaniczna – rodzaje wentylacji zastępczej Wentylacja z dużymi częstotliwościami (HFV: high frequency ventilation): v Niewielkie ryzyko rozdęcia płuc. v Niskie Ppeak. v Wyższe ciśnienie fazy wdechowej (średnie) wyższa objętość końcowo-wydechowa (zmniejszenie ryzyka atelectraumy). v Zmniejszenie odczynu zapalnego w płucach. v Łagodzenie uogólnionej reakcji zapalnej

Wentylacja mechaniczna – rodzaje wentylacji zastępczej Wentylacja z dużymi częstotliwościami (HFV: high frequency ventilation) rodzaje: v Wentylacja szybka ciśnieniem dodatnim high-frequency positive-pressure ventilation ❖ Szybka wentylacja perkusyjna high-frequency percussive ventilation ❖ Szybka wentylacja dyszowa high-frequency jet ventilation ❖ Wentylacja szybka oscylacyjna high-frequency oscillatory ventilation

Wentylacja mechaniczna – rodzaje wentylacji zastępczej Wentylacja z dużymi częstotliwościami (HFV: high frequency ventilation) rodzaje: ❖ Szybka wentylacja dyszowa high-frequency jet ventilation Widok ogolny - pęknięta tchawica Wentylacja łączona Respirator HFJV - panel

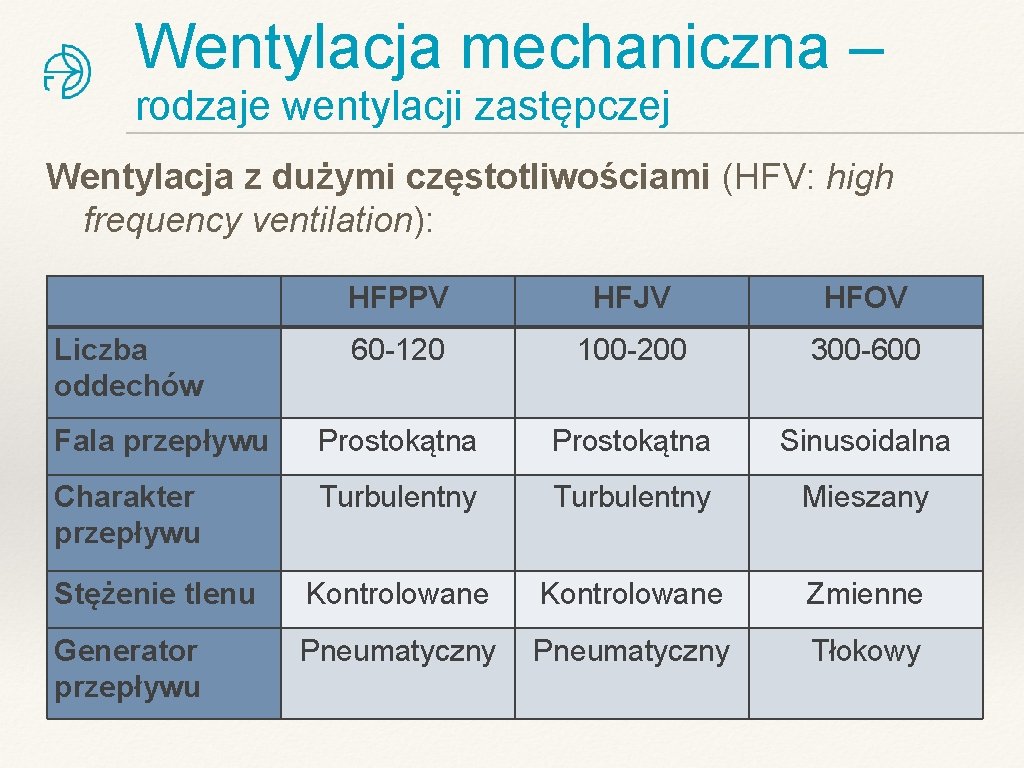
Wentylacja mechaniczna – rodzaje wentylacji zastępczej Wentylacja z dużymi częstotliwościami (HFV: high frequency ventilation): HFPPV HFJV HFOV 60 -120 100 -200 300 -600 Fala przepływu Prostokątna Sinusoidalna Charakter przepływu Turbulentny Mieszany Stężenie tlenu Kontrolowane Zmienne Generator przepływu Pneumatyczny Tłokowy Liczba oddechów

Wentylacja mechaniczna – rodzaje wentylacji zastępczej Wentylacja z dużymi częstotliwościami (HFV: high frequency ventilation) wskazania: v Ratownictwo. v Anestezjologia: v Utrzymanie wentylacji w czasie chirurgii krtani i tchawicy. Leczenie przetok oskrzelowo-opłucnowych. Wentylacja jednym płucem. Intensywna Terapia: Uszkodzenie płuc: Stłuczenie. Oparzenie (wziewne, powłok, mieszane). ARDS/ ALI. Poprawa wymiany gazowej w przebiegu respiratorowego uszkodzenia płuc; ventilator-induced lung injury (VILI).

Wentylacja mechaniczna – rodzaje wentylacji zastępczej Wentylacja z dużymi częstotliwościami (HFV: high frequency ventilation) wskazania: Oparzenie powłok: Niewydolność oddechowa restrykcyjna (escharotomia/fasciotomia). Oparzenie wziewne – dolnych dróg oddechowych (zatrucie inhalacyjne): Uszkodzenie śluzówki dolnych dróg oddechowych. Uszkodzenie pęcherzyków płucnych (niedodma). Upośledzenie samooczyszczania drzewa oskrzelowego.

Wentylacja mechaniczna – rodzaje wentylacji zastępczej Wentylacja z dużymi częstotliwościami (HFV: high frequency ventilation) wskazania – obr. kl. piersiowej: Są przyczyną śmierci 20% pacjentów po urazach. Drugie miejsce wśród przyczyn zgonów (po obrażeniach mózgu). Stłuczenie płuc: 15 -20% pacjentów urazowych, u których ISS> 15 pkt. Patofizjologia: Wynaczynienie krwi z towarzyszącym obrzękiem – zwątrobienie płuc. Objawy: hipoksja, hiperkarbia, zwiększona praca oddechowa (zaburzony stosunek wentylacja/ przepływ i obniżenie podatności płuc). Pierwsze objawy radiologiczne - po ok. 6 godz. Szczyt zaburzeń oddechowych - po ok. 72 godz. Cofanie zmian - po ok. 7 dniach (jeżeli nie doszło do zakażania). Jeżeli Pa. O 2/Fi. O 2<250 – rokowanie jest złe.

Wentylacja mechaniczna – rodzaje wentylacji zastępczej Zalety i wady wentylacji z dużymi częstotliwościami (HFV: high frequency ventilation) : Zalety Wady Stabilny układ krążenia. Specjalny sprzęt. Niskie ciśnienie w DO – szczytowe i średnie. Trudności w nawilżaniu gazów. Niewielki wpływ na czynność nerek. Trudności w pomiarze parametrów wentylacji. Niewielka sedacja. Powikłania „śluzówkowe” związane z pulsacyjnym uwalnianiem gazu, pod dużym ciśnieniem. Możliwość prowadzenia wentylacji przy współistniejącej przetoce oskrzelowoopłucnowej. Łatwe odzwyczajanie od respiratora. Możliwość zastosowania w torako- i neurochirurgii.

Wentylacja mechaniczna – rodzaje wentylacji zastępczej Niezależna wentylacja płuc (DLV: differential lung ventilation) wskazania: Jednostronne stłuczenie płuca. Jednostronna aspiracja. Jednostronny obrzęk płuc. Jednostronne zapalenie płuc. Przetoka oskrzelowo-opłucnowa. Oderwanie oskrzela głównego (urazowe)

Wentylacja mechaniczna – rodzaje wentylacji zastępczej Niezależna wentylacja płuc (DLV: differential lung ventilation) wskazania: Istnienie różnej dynamiki patologii w płucach, w zależności od strony (P vs L). Konieczność intubacji rurką dwuświatłową. Konieczność indywidulanego dla każdego z płuc dobrania: Objętości oddechowej. Stężenia tlenu. I: E. PEEP. Parametrów alarmowych wentylacji (Ppeak/ Plateau).

Wentylacja mechaniczna – rodzaje wentylacji zastępczej Niezależna wentylacja płuc (DLV: differential lung ventilation)

Wentylacja mechaniczna – „odzwyczajanie od respiratora” Chory, który odzyskał wydolność oddechową może być „odzwyczajany od respiratora”. Warunki: v v v Potwierdzenie odwracalności przyczyn, które spowodowały niewydolność oddechową i brak czynników umożliwiających powrót spontanicznego oddechu. Własny napęd oddechowy, pełna świadomość, wydolny kaszel. Zbliżenie wart. prawidłowych - parametrów spirometrycznych i gazometrycznych. v Stabilność hemodynamiczna i metaboliczna. v Temperatura ciała < 38 st. C. v Stężenie hemoglobiny > 8 -10 g/d. L.

Wentylacja mechaniczna – „odzwyczajanie od respiratora” Grupy kliniczne, chorych „odłączanych” od respiratora: v v v Bezproblemowi (odłączenie przy I próbie). Problematyczni (nie udało się odłączyć respiratora przy I próbie, ale udało się to zrobić w ciągu kolejnych 7 dni, nie przekraczając 3 kolejnych prób. Bardzo problematycznych (proces odłączania od respiratora uległ wydłużeniu > 7 dni).

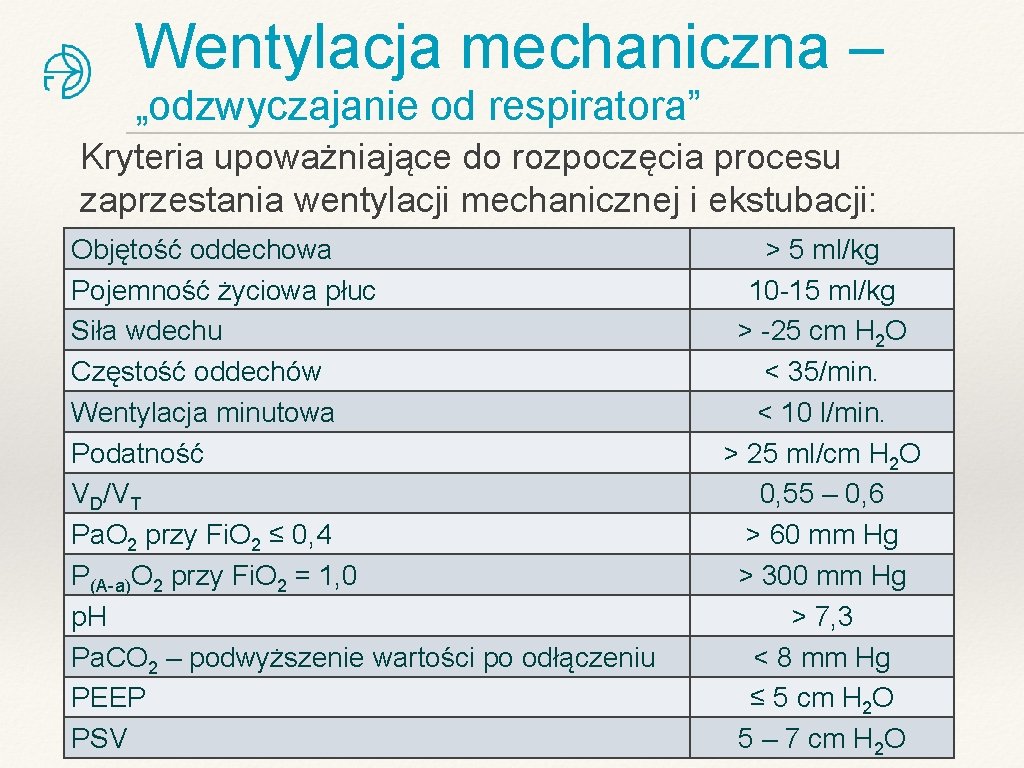
Wentylacja mechaniczna – „odzwyczajanie od respiratora” Kryteria upoważniające do rozpoczęcia procesu zaprzestania wentylacji mechanicznej i ekstubacji: Objętość oddechowa Pojemność życiowa płuc Siła wdechu Częstość oddechów Wentylacja minutowa Podatność VD/VT Pa. O 2 przy Fi. O 2 ≤ 0, 4 P(A-a)O 2 przy Fi. O 2 = 1, 0 p. H Pa. CO 2 – podwyższenie wartości po odłączeniu PEEP PSV > 5 ml/kg 10 -15 ml/kg > -25 cm H 2 O < 35/min. < 10 l/min. > 25 ml/cm H 2 O 0, 55 – 0, 6 > 60 mm Hg > 300 mm Hg > 7, 3 < 8 mm Hg ≤ 5 cm H 2 O 5 – 7 cm H 2 O

http: //www. machala. info