Programa Integral de Atencin al paciente con Cirrosis

























- Slides: 35

Programa Integral de Atención al paciente con Cirrosis Hepática Dr. Yoan Sánchez Rodríguez Instituto Nacional de Gastroenterología La Habana, Cuba

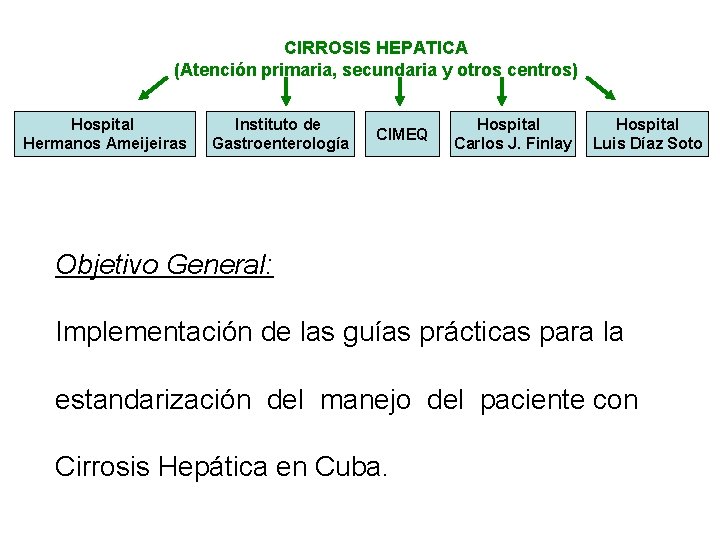
CIRROSIS HEPATICA (Atención primaria, secundaria y otros centros) Hospital Hermanos Ameijeiras Instituto de Gastroenterología CIMEQ Hospital Carlos J. Finlay Hospital Luis Díaz Soto Objetivo General: Implementación de las guías prácticas para la estandarización del manejo del paciente con Cirrosis Hepática en Cuba.

Objetivos específicos: 1 - Pesquisar activamente la Cirrosis Hepática en los niveles de atención primaria y secundaria, con especial énfasis en los grupos de riesgo: politransfundidos, obesos, alcohólicos, hemodializados, portadores de hepatopatías crónicas (víricas, metabólicas, autoinmunes, etc. . ) 2 - Diagnosticar correctamente tanto la entidad como sus complicaciones, las que en no pocasiones constituyen el debut de la enfermedad. 3 - Realizar un oportuno y certero abordaje terapéutico teniendo en cuenta los más recientes adelantos disponibles en el país. 4 - Fortalecer el Programa Nacional de Trasplante Hepático con el trabajo mancomunado de todos los servicios que laboran con pacientes afectos de cirrosis hepática de cualquier etiología.


Ginés P. Tratamiento de las complicaciones de la cirrosis hepática I: Ascitis. Protocolos asistenciales. Servicio de Hepatología. Hospital Clinic de Barcelona. España. 2007

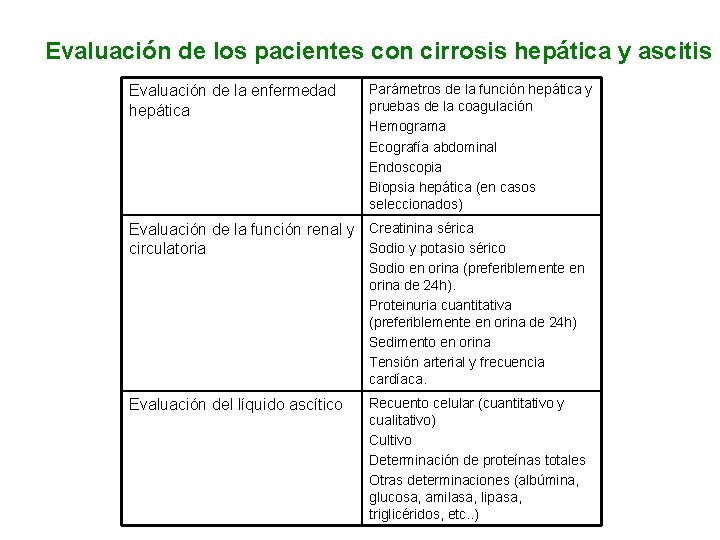
Evaluación de los pacientes con cirrosis hepática y ascitis Evaluación de la enfermedad hepática Parámetros de la función hepática y pruebas de la coagulación Hemograma Ecografía abdominal Endoscopia Biopsia hepática (en casos seleccionados) Evaluación de la función renal y Creatinina sérica Sodio y potasio sérico circulatoria Sodio en orina (preferiblemente en orina de 24 h). Proteinuria cuantitativa (preferiblemente en orina de 24 h) Sedimento en orina Tensión arterial y frecuencia cardíaca. Evaluación del líquido ascítico Recuento celular (cuantitativo y cualitativo) Cultivo Determinación de proteínas totales Otras determinaciones (albúmina, glucosa, amilasa, lipasa, triglicéridos, etc. . )

Medidas generales: - Dieta baja en sodio (60 -90 m. Eq/día equivalen aproximadamente a 1, 5 -2 g de sal/día), facilita la eliminación de la ascitis y retrasa su reacumulación, en especial en los enfermos que responden con dificultad o no responden a los diuréticos. - Cuidado con la restricción severa de sodio: Mala tolerancia por los enfermos y empeoramiento de su calidad de vida. - Restringir la ingesta de líquidos en aquellos enfermos con cirrosis y ascitis que tienen hiponatremia dilucional (Na sérico <130 m. Eq/l) con el objetivo de evitar una disminución progresiva de la concentración sérica de sodio. Aunque no existe un consenso absoluto sobre el volumen de líquidos a ingerir por estos enfermos, se aconseja que sea como máximo de 1500 ml/día. (Tener en cuenta los líquidos administrados por vía EV)

Recomendaciones para el tratamiento de los enfermos con cirrosis y ascitis Grado 2 -Comenzar con dosis bajas de Espironolactona (50 -100 mg/día) y esperar 7 días para evaluar la respuesta. POSITIVA (Pérdida de un mínimo de 200 g/día NEGATIVA como promedio a partir del 4 to día de tratamiento) - Continuar con la misma dosis hasta que prácticamente hayan desaparecido la ascitis y los edemas -Aumentar la dosis de 100 en 100 mg/día cada 7 días hasta un máximo de 400 mg/día -Asociar dosis bajas de Furosemida (20 -40 mg/día), en los enfermos con edemas periféricos importantes. -Pérdida de peso máxima recomendada: 300 -500 g/día en enfermos sin edemas periféricos y de 800 -1000 g/día en enfermos con edemas periféricos. -Utilizar la Furosemida con mucha precausión para evitar una respuesta diurética muy intensa que pueda provocar Insuficiencia Renal e Hiponatremia Vera. -No es aconsejable que los enfermos hospitalizados que presenten buena respuesta egresen de la institución con tratamiento con Furosemida.

Recomendaciones para el tratamiento de los enfermos con cirrosis y ascitis Grado 3 -Restricción de Na de la dieta (aproximadamente 60 -90 m. Eq/día) -Paracentesis total con albúmina EV (8 g/litro de ascitis extraída). Atención ambulatoria, excepto si complicaciones que requieren ingreso (encefalopatía, PBE, hemorragia gastrointestinal, etc. . ) -Iniciar tratamiento diurético después de la paracentesis. Diurético de elección: Espironolactona (100 -400 mg/día) sola o asociada a la Furosemida (20 -160 mg/día). -Si diuréticos antes del desarrollo de la ascitis Grado 3 Valorar cumplimiento de la dieta hiposódica y adherencia al tratamiento diurético -Si pacientes cumplidores -Si pacientes no cumplidores Aumentar de 50 -100% la dosis de diuréticos que tomaban Cabe insistir en el cumplimiento de la dieta hiposódica y del tratamiento diurético indicado. -Si el cumplimiento de la dieta hiposódica es imposible Aumentar la dosis diurética

Recomendaciones para el tratamiento de los enfermos con cirrosis y ascitis Grado 3 (Continuación…) - En los pacientes que no tomaban diuréticos antes de desarrollar la ascitis grado 3: Dosis inicial de Espironolactona 200 mg/día para enfermos con excreción de Na<10 m. Eq/día Dosis inicial de Espironolactona 100 mg/día para enfermos con excreción de Na >10 m. Eq/día -En todos los casos es posible agregar Furosemida, en especial si el enfermo tiene edemas periféricos importantes. -La dosis de diuréticos se ajustará posteriormente en función de la respuesta diurética obtenida. CONSIDERAR EL TRASPLANTE HEPATICO

Recomendaciones para el tratamiento de los enfermos con cirrosis y ascitis refractaria - Restricción del Na de la dieta (60 -90 m. Eq/día) -Paracentesis total con albúmina EV (8 g/litro de líquido ascítico extraído) Repetir la paracentesis siempre que el enfermo presente recidiva de la ascitis Atención ambulatoria -Administración de la dosis máxima tolerable de diuréticos (hasta 400 mg/día de Espironolactona y 160 mg/día de Furosemida). Analizar Na en orina: Mantener el tratamiento diurético porque tiene un efecto Si Na > 30 m. Eq/día significativo en la prevención de la recidiva de la ascitis Si Na < 30 m. Eq/día o debutan complicaciones relacionadas con el diurético Retirada definitiva de los diuréticos -Considerar la realización de un Shunt Portosistémico Intrahepático. Transyugular (TIPS) en aquellos pacientes con paracentesis poco efectivas por la existencia de de adherencias peritoneales CONSIDERAR EL TRASPLANTE HEPATICO

Roberto de Franchis, Evolving Consensus in Portal Hypertension Journal of Hepatology 43 (2005) 167– 176 García Pagán JC, Bosh J. Tratamiento de las complicaciones de la cirrosis hepática II: hemorragia digestiva. Protocolos asistenciales. Servicio de Hepatología. Hospital Clinic de Barcelona. España. 2007

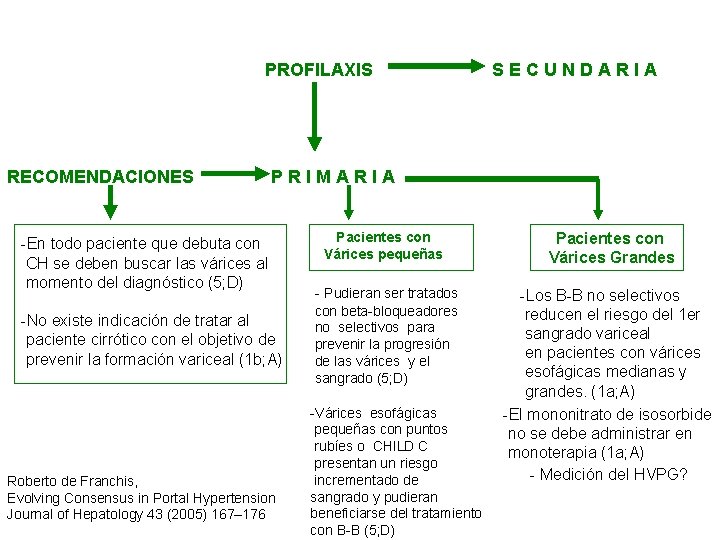
PROFILAXIS RECOMENDACIONES SECUNDARIA PRIMARIA -En todo paciente que debuta con CH se deben buscar las várices al momento del diagnóstico (5; D) -No existe indicación de tratar al paciente cirrótico con el objetivo de prevenir la formación variceal (1 b; A) Roberto de Franchis, Evolving Consensus in Portal Hypertension Journal of Hepatology 43 (2005) 167– 176 Pacientes con Várices pequeñas - Pudieran ser tratados con beta-bloqueadores no selectivos para prevenir la progresión de las várices y el sangrado (5; D) -Várices esofágicas pequeñas con puntos rubíes o CHILD C presentan un riesgo incrementado de sangrado y pudieran beneficiarse del tratamiento con B-B (5; D) Pacientes con Várices Grandes -Los B-B no selectivos reducen el riesgo del 1 er sangrado variceal en pacientes con várices esofágicas medianas y grandes. (1 a; A) -El mononitrato de isosorbide no se debe administrar en monoterapia (1 a; A) - Medición del HVPG?

Endoscopía (en la Profilaxis Primaria) -La ligadura endoscópica profiláctica con bandas elásticas es útil en la prevención del sangrado variceal de pacientes esofágicas medianas y grandes (1 a; A). La ligadura con bandas elásticas (LBE) es más efectiva que los B-B no selectivos en la prevención del 1 er sangrado variceal, pero no mejora supervivencia. No obstante, los beneficios a largo plazo son aún inciertos debido a la corta duración de los estudios de seguimiento (1 a; A) La LBE debe ser indicada a los pacientes con várices esofágicas medianas o grandes y contraindicaciones o intolerancia a los B-B (5; D) Roberto de Franchis, Evolving Consensus in Portal Hypertension Journal of Hepatology 43 (2005) 167– 176

SANGRADO AGUDO VARICEAL A. Restitución de la volemia: - cautelosa y conservadora - Conservar la estabilidad hemodinámica con expansores de plasma - Aporte adecuado de sangre para estabilizar la HB alrededor de 80 g/l. (1 b; A) - Recomendaciones sobre el manejo de la coagulopatía y la trombocitopenia aún no pueden ser realizadas sobre la base de la información disponible hasta el momento (5: D). B. Uso de antibióticos: - Forma parte integral de la terapia del paciente con sangrado digestivo variceal y debe indicarse desde que se recibe el caso. (1ª; A) C. Prevención de la Encefalopatía Hepática: - No existen estudios suficientes que evalúen el uso de la Lactulosa/Lactitol en la prevención de la encefalopatía (5; D) Roberto de Franchis, Evolving Consensus in Portal Hypertension Journal of Hepatology 43 (2005) 167– 176

SANGRADO AGUDO VARICEAL (Continuación) D. Evaluación del pronóstico: -No se han desarrollado adecuados modelos pronósticos para predecir futuras evoluciones. (2 b; B) - Clasificación de CHILD, constatación endoscópica de sangrado activo, HVPG, infecciones, insuficiencia renal, severidad del sangrado inicial, trombosis de la vena porta o presencia de HCC, han sido identificados como indicadores de peor pronóstico (2 b; B) E. Periodicidad de la endoscopía: - Debe realizarse en las primeras 12 h de admisión del paciente al centro. (5; D) F. Uso del taponamiento con balones (Sonda de Sengstaken-Blackmore): Debe usarse solamente en los sangramiento masivos como “puente” temporal hasta que se realice tratamiento definitivo para yugular el sangrado (por un máximo de 24 h y de preferencia en una unidad de cuidados especiales). (5: D) G. Tratamiento farmacológico: Debe comenzar tan pronto como sea posible en el Roberto de Franchis, Evolving Consensus in Portal Hypertension Journal of Hepatology 43 (2005) 167– 176 sangrado variceal sospechado, incluso antes de la confirmación endoscópica. (1 b; A) y deben mantenerse en el sangrado variceal esofágico durante 2 -5 días (1ª; A)

SANGRADO AGUDO VARICEAL (Continuación) H. Principales aspectos a tener en cuenta desde el punto de vista endoscópico. - La terapia endoscópica está recomendada en cualquier paciente que acuda con sangrado digestivo alto confirmado y en el cual las várices esofágicas sean la causa del sangrado. (1 a; A) - La LBE es la opción terapéutica endoscópica recomendada para el sangrado variceal esofágico agudo, aunque la escleroterapia pudiera emplearse en las situación clínica en que la LBE es técnicamente difícil. (1 b; A). -La terapia endoscópica con adhesivos tisulares (N-butylcyanoacrylate) es la opción terapéutica recomendada para el sangrado variceal gástrico agudo. (1 b; A). -Los tratamientos endoscópicos son mejor empleados en asociación con terapia farmacológica, la que se recomienda comenzar antes de la endoscopía. (1 a; A). Roberto de Franchis, Evolving Consensus in Portal Hypertension Journal of Hepatology 43 (2005) 167– 176

Sangramiento Digestivo Variceal Profilaxis Secundaria Aspectos más relevantes DEBE COMENZAR LO ANTES POSIBLE A PARTIR DEL DIA 6 DEL EPISODIO DE SANGRADO VARICEAL INDICE (5; D) A. Pacientes con CH que no han recibido profilaxis primaria: B-B (1 a; A), LBE(1 a; A), o ambos (1 b; A) B. Pacientes que estaban en terapia con B-B y sangran: Adicionar LBE (5; D) C. Pacientes contraindicaciones o intolerancia a los B-B: Realizar LBE (5: D) D. Pacientes en los que fallan las terapias endoscópica y farmacológica para la prevención del resangrado: - TIPS o shunt quirúrgicos pueden beneficiar a los pacientes con CH CHILD A-B y deben ser usados (2 b; B) - En candidatos no quirúrgicos TIPS son la única opción (5; D) - El Trasplante de Hígado provee de buenos resultados a largo plazo en los pacientes con CH CHILD B-C y debe Roberto de Franchis, ser considerado (2 b; B) Los TIPS pudieran servir de “puente Evolving Consensus in Portal Hypertension para el trasplante. Journal of Hepatology 43 (2005) 167– 176

Sangramiento Digestivo Variceal Profilaxis Secundaria Aspectos más relevantes (Continuación) E. Pacientes que sangraron por várices gástricas aisladas (tipo 1) o várices esofagofástricas (tipo 2): N-butyl-cyanoacrylate (1 b; A), TIPS (2 b; B) o B-B (2 b; B) son las opciones recomendadas. F. Pacientes que sangraron por su gastropatía portal hipertensiva: B-B (1 b; A) G. Pacientes en los que los B-B están contraindicados o fallan y que no pueden ser manejados por ninguna terapia con shunt: TIPS (4; C) u otros shunt quirúrgicos(4; C) deben ser considerados. Roberto de Franchis, Evolving Consensus in Portal Hypertension Journal of Hepatology 43 (2005) 167– 176

Antoni Mas. Tratamiento de las complicaciones de la cirrosis hepática III: encefalopatía hepática. Protocolos asistenciales. Servicio de Hepatología. Hospital Clinic de Barcelona. España. 2007

Medidas diagnósticas ante un paciente cirrótico con alteraciones neurológicas Confirmar que los trastornos que presenta son debidos a EH - Clínica compatible - Exclusión de otras causas con una exploración neurológica adecuada -Con carácter excepcional, otras pruebas complementarias (de acuerdo a situaciones muy concretas) que pueden incluir: EEG, Neuroimagen, PL, etc. . Pruebas de función hepática estandard Búsqueda intencionada de Factores Precipitantes -Indicar examen de la Función Renal e Ionograma (Trastornos hidroelectrolíticos, insuficiencia renal) -Control de la aspiración gástrica y tacto rectal (detección de una hemorragia digestiva) -Hemograma -Rx de Tórax -Cituria -Paracentesis si ascitis (infecciones) -Interrogatorio en busca de la ingesta de fármacos depresores del SNC, de una ingesta proteica exagerada o de una constipación

MEDIDAS GENERALES Variables de acuerdo a cada situación clínica -Control de la agitación -Prevención de las caídas -Intubación orotraqueal en caso de coma -Si EH igual o superior a II pasar sonda nasogástrica para medicación y/o alimentación -Papel clave de enfermería REDUCCION DE LAS SUSTANCIAS NITROGENADAS DE ORIGEN INTESTINAL Y MEDIDAS DESTINADAS A CORREGIR OTROS TRASTORNOS FISIOPATOLOGICOS ENCEFALOPATIA HEPATICA AGUDA ASPECTOS MAS RELEVANTES TRATAMIENTO DEL FACTOR PRECIPITANTE: - Se desconoce en el 25 -30% de todos los casos - Variable de acuerdo al factor de que se trate - La corrección del factor es tan o más importante que las medidas específicas -Se debe suspender el tratamiento con diuréticos, aunque se trate de EH desencadenadas por otros factores. - Antibioticoterapia empírica. Cuando? ACTITUTD A ASUMIR UNA VEZ SUPERADO EL EPISODIO DE ENCEFALOPATIA HEPATICA AGUDA

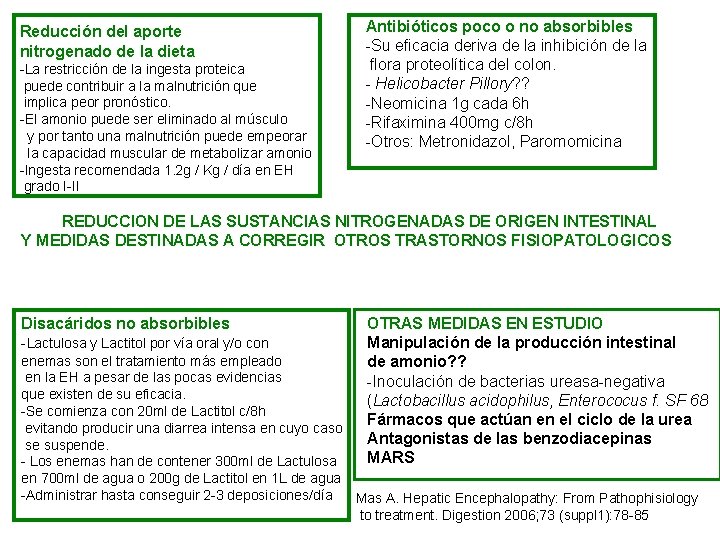
Reducción del aporte nitrogenado de la dieta -La restricción de la ingesta proteica puede contribuir a la malnutrición que implica peor pronóstico. -El amonio puede ser eliminado al músculo y por tanto una malnutrición puede empeorar la capacidad muscular de metabolizar amonio -Ingesta recomendada 1. 2 g / Kg / día en EH grado I-II Antibióticos poco o no absorbibles -Su eficacia deriva de la inhibición de la flora proteolítica del colon. - Helicobacter Pillory? ? -Neomicina 1 g cada 6 h -Rifaximina 400 mg c/8 h -Otros: Metronidazol, Paromomicina REDUCCION DE LAS SUSTANCIAS NITROGENADAS DE ORIGEN INTESTINAL Y MEDIDAS DESTINADAS A CORREGIR OTROS TRASTORNOS FISIOPATOLOGICOS Disacáridos no absorbibles -Lactulosa y Lactitol por vía oral y/o con OTRAS MEDIDAS EN ESTUDIO Manipulación de la producción intestinal de amonio? ? -Inoculación de bacterias ureasa-negativa (Lactobacillus acidophilus, Enterococus f. SF 68 Fármacos que actúan en el ciclo de la urea Antagonistas de las benzodiacepinas MARS enemas son el tratamiento más empleado en la EH a pesar de las pocas evidencias que existen de su eficacia. -Se comienza con 20 ml de Lactitol c/8 h evitando producir una diarrea intensa en cuyo caso se suspende. - Los enemas han de contener 300 ml de Lactulosa en 700 ml de agua o 200 g de Lactitol en 1 L de agua -Administrar hasta conseguir 2 -3 deposiciones/día Mas A. Hepatic Encephalopathy: From Pathophisiology to treatment. Digestion 2006; 73 (suppl 1): 78 -85

MEDIDAS GENERALES Variables de acuerdo a cada situación clínica -Control de la agitación -Prevención de las caídas -Intubación orotraqueal en caso de coma -Si EH igual o superior a II pasar sonda nasogástrica para medicación y/o alimentación -Papel clave de enfermería REDUCCION DE LAS SUSTANCIAS NITROGENADAS DE ORIGEN INTESTINAL Y MEDIDAS DESTINADAS A CORREGIR OTROS TRASTORNOS FISIOPATOLOGICOS ENCEFALOPATIA HEPATICA AGUDA ASPECTOS MAS RELEVANTES TRATAMIENTO DEL FACTOR PRECIPITANTE: - Se desconoce en el 25 -30% de todos los casos - Variable de acuerdo al factor de que se trate - La corrección del factor es tan o más importante que las medidas específicas -Se debe suspender el tratamiento con diuréticos, aunque se trate de EH desencadenadas por otros factores. - Antibioticoterapia empírica. Cuando? ACTITUD A ASUMIR UNA VEZ SUPERADO EL EPISODIO DE ENCEFALOPATIA HEPATICA AGUDA

MEDIDAS TERAPEUTICAS RECOMENDADAS EN ENCEFALOPATIA HEPATICA CRONICA - Profilaxis de posibles factores precipitantes -Dieta: en caso de intolerancia a proteína animal, utilizar dieta rica en proteína vegetal lácteos, suplementos orales de aminoácidos ramificados -Disacáridos no absorbibles: lactulosa o lactitola dosis suficientes como para provocar dos deposiciones diarias. Entrenar a los pacientes en el empleo de los enemas. Si no respuesta considerar administración de antibióticos no absorbibles (Neomicina 1 g c/12 h, Rifaximina 400 mg c/8 h) durante 1 semana como máximo. Si respuesta favorable valorar Rifaximina 1 semana cada mes. -Si no respuesta a las medidas antes comentadas: A. 220 mg de Acetato de Zinc 2 veces/día por vía oral B. Evaluación para trasplante hepático

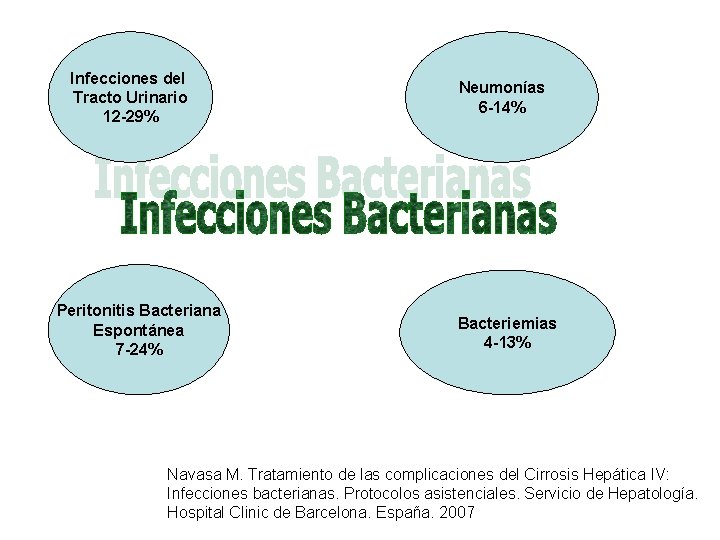
Infecciones del Tracto Urinario 12 -29% Peritonitis Bacteriana Espontánea 7 -24% Neumonías 6 -14% Bacteriemias 4 -13% Navasa M. Tratamiento de las complicaciones del Cirrosis Hepática IV: Infecciones bacterianas. Protocolos asistenciales. Servicio de Hepatología. Hospital Clinic de Barcelona. España. 2007

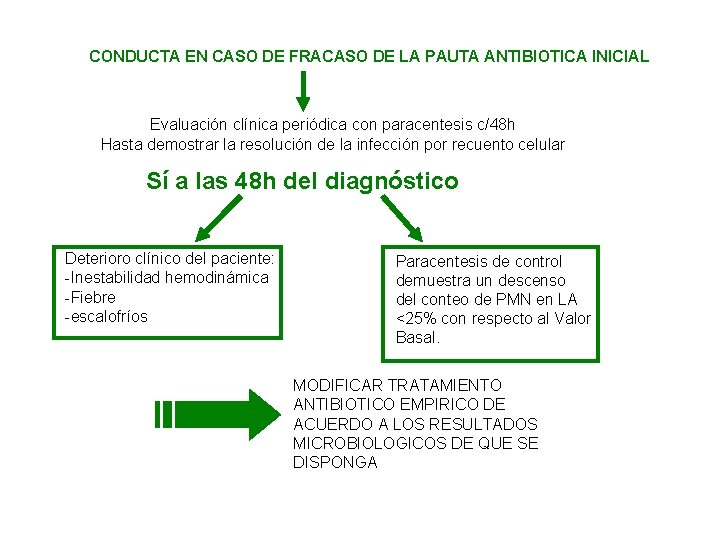
PERITONITIS BACTERIANA ESPONTANEA Medidas generales -Abordaje de la vía parenteral -Fluidoterapia -En caso de shock (fármacos vasoactivos y vigilancia heodinámica) -Evitar la administración de fármacos potencialmente nefrotóxicos Tratamiento antibiótico empírico -Ceftriaxone 2 g/día al diagnóstico y 1 g/día posteriormente. -Dicho tratamiento se mantiene hasta 48 h después de confirmada la curación de la infección por paracentesis (<250 PMN x mm 3) -La tasa de resolución de la PBE con este antibiótico supera el 95% Expansión plasmática -Albúmina: 1. 5 y 1/Kg de peso corporal en las primeras 24 h y a los 3 días del diagnóstico (respectivamente) Tratamiento antibiótico en caso de fracaso de la pauta inicial -Evaluación clínica periódica con paracentesis c/48 h hasta demostrar la resolución de la infección por recuento celular.

CONDUCTA EN CASO DE FRACASO DE LA PAUTA ANTIBIOTICA INICIAL Evaluación clínica periódica con paracentesis c/48 h Hasta demostrar la resolución de la infección por recuento celular Sí a las 48 h del diagnóstico Deterioro clínico del paciente: -Inestabilidad hemodinámica -Fiebre -escalofríos Paracentesis de control demuestra un descenso del conteo de PMN en LA <25% con respecto al Valor Basal. MODIFICAR TRATAMIENTO ANTIBIOTICO EMPIRICO DE ACUERDO A LOS RESULTADOS MICROBIOLOGICOS DE QUE SE DISPONGA

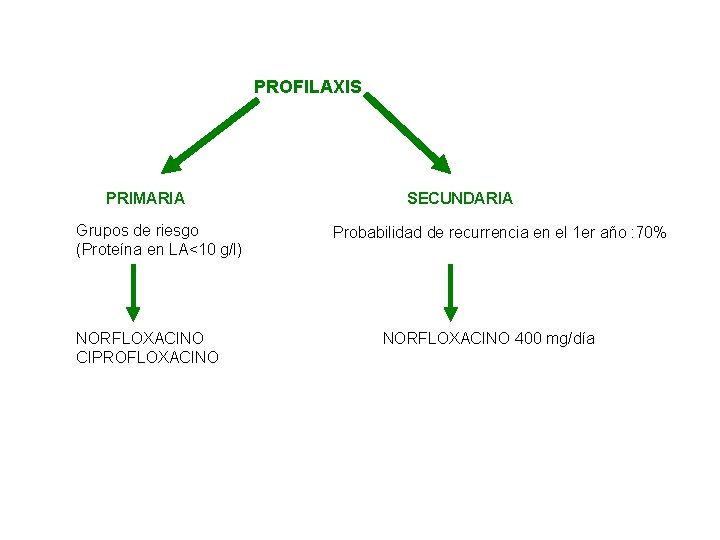
PROFILAXIS PRIMARIA Grupos de riesgo (Proteína en LA<10 g/l) NORFLOXACINO CIPROFLOXACINO SECUNDARIA Probabilidad de recurrencia en el 1 er año : 70% NORFLOXACINO 400 mg/día

HIPOVOLEMIA VASODILATACION ARTERIAL ENFERMEDADES RENALES INTRINSECAS NEFROTOXICIDAD Arroyo V, Ginés P. Tratamiento de las complicaciones de la cirrosis hepática V: Insuficiencia Renal. Protocolos asistenciales. Servicio de Hepatología. Hospital Clinic de Barcelona. España. 2007

INSUFICIENCIA RENAL EN EL PACIENTE CON CIRROSIS HEPATICA MEDIDAS GENERALES CONDUCTA MEDIDAS ESPECIFICAS Arroyo V, Ginés P. Tratamiento de las complicaciones de la cirrosis hepática V: Insuficiencia Renal. Protocolos asistenciales. Servicio de Hepatología. Hospital Clinic de Barcelona. España. 2007

MEDIDAS GENERALES -Control clínico frecuente (médico y de enfermería), parámetros vitales (TA), control de la diuresis (que pudiera ameritar sonda vesical si insuficiencia renal o inestabilidad hemodinámica, y de los parámetros bioquímicos. -Las determinaciones de creatinina sérica, ionograma y equilibrio ácido-básico se han de realizar inicialmente con una periodicidad diaria, que después se pudiera modificar. -Pesquisa de los signos precoces de encefalopatía hepática y los indicativos de infección bacteriana. -Reducir la ingesta de sodio y la administración endovenosa de líquidos que contengan sodio. -Se ha de limitar tanto la administración de líquidos por vía oral como la de soluciones hipotónicas por vía endovenosa (sueros glucosados) -Si Insuficiencia Renal relacionada con diuresis excesiva provocada por diuréticos, se debe administrar suero fisiológico hasta que desaparezcan los signos de deshidratación y se recupere la concentración plasmática de sodio.

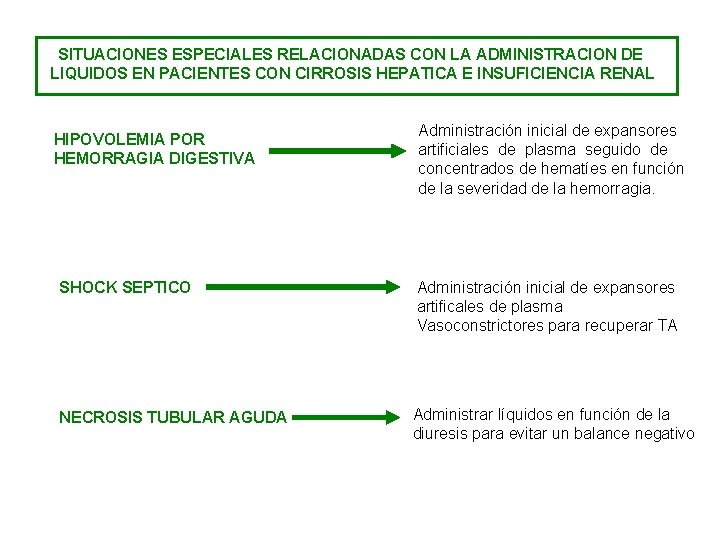
SITUACIONES ESPECIALES RELACIONADAS CON LA ADMINISTRACION DE LIQUIDOS EN PACIENTES CON CIRROSIS HEPATICA E INSUFICIENCIA RENAL HIPOVOLEMIA POR HEMORRAGIA DIGESTIVA Administración inicial de expansores artificiales de plasma seguido de concentrados de hematíes en función de la severidad de la hemorragia. SHOCK SEPTICO Administración inicial de expansores artificales de plasma Vasoconstrictores para recuperar TA NECROSIS TUBULAR AGUDA Administrar líquidos en función de la diuresis para evitar un balance negativo

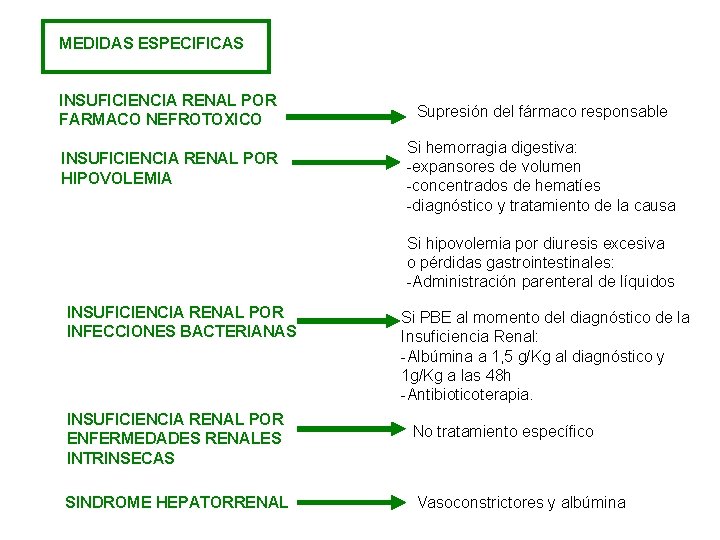
MEDIDAS ESPECIFICAS INSUFICIENCIA RENAL POR FARMACO NEFROTOXICO Supresión del fármaco responsable INSUFICIENCIA RENAL POR HIPOVOLEMIA Si hemorragia digestiva: -expansores de volumen -concentrados de hematíes -diagnóstico y tratamiento de la causa Si hipovolemia por diuresis excesiva o pérdidas gastrointestinales: -Administración parenteral de líquidos INSUFICIENCIA RENAL POR INFECCIONES BACTERIANAS Si PBE al momento del diagnóstico de la Insuficiencia Renal: -Albúmina a 1, 5 g/Kg al diagnóstico y 1 g/Kg a las 48 h -Antibioticoterapia. INSUFICIENCIA RENAL POR ENFERMEDADES RENALES INTRINSECAS No tratamiento específico SINDROME HEPATORRENAL Vasoconstrictores y albúmina

GRACIAS