Physiopathologie et diagnostic de ME Principes dhomostasie Qui



































- Slides: 42

Physiopathologie et diagnostic de ME Principes d’homéostasie

Qui est donneur d’organes et/ou de tissus? • Personne décédée • Personne vivante Donneur à cœur battant = mort encéphalique Donneur décédé d’arrêt cardiaque (DDAC) Donneur à « cœur arrêté » (DPM) Donneur vivant

Donneur décédé à cœur battant Conditions médicales

État de mort encéphalique

Qu’est-ce que la mort encéphalique? • C’est la mort Par destruction irréversible du cerveau examens cliniques et para cliniques de l’encéphale imposés par la loi Particularité : le défunt a l’aspect d’une personne endormie persistance de la chaleur cutanée, coloration et cœur battant

Mécanismes et conséquences de la mort encéphalique

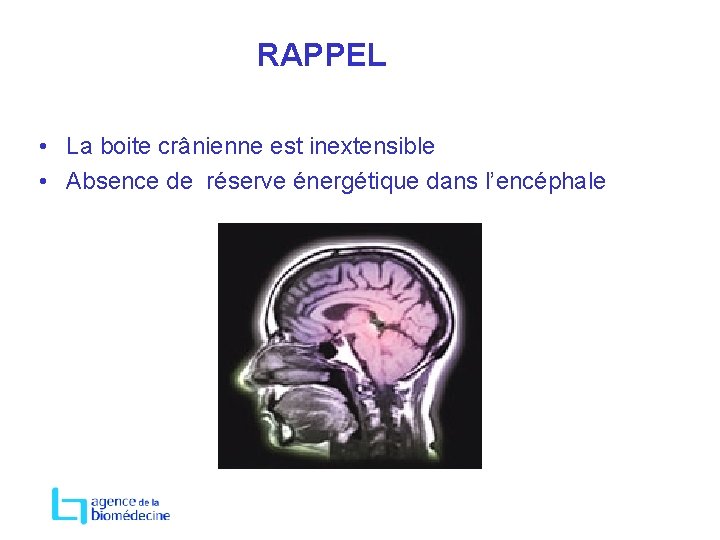
RAPPEL • La boite crânienne est inextensible • Absence de réserve énergétique dans l’encéphale

L’encéphale en IRM Hémisphères cérébraux Cervelet Tronc cérébral Whole Brain Death

Mécanisme de la mort encéphalique (1) • La destruction de l’encéphale est la conséquence de l’interruption irréversible de la circulation cérébrale Agression initiale Augmentation de la pression intra crânienne par œdème cérébral Arrêt définitif de la circulation cérébrale Ischémie, anoxie Destruction de l’encéphale

Mécanisme de la mort encéphalique (2) • Des lésions irréversibles – Avec • Disparition des fonctions centrales (conscience, activité motrice, volontaire) ; des réflexes du tronc et de toute ventilation spontanée Mais • Persistance de l’activité cardiaque car le cœur a un mécanisme autonome – Et • Possibilité de persistance de réflexes médullaires (involontaires)

Conséquences (1) • L’état de mort encéphalique entraîne de nombreuses perturbations : Ventilatoires • Abolition de la ventilation

Conséquences (2) • L’état de mort encéphalique entraîne de nombreuses perturbations : Hémodynamiques • Instabilité hémodynamique • Orage catécholaminergique, (HTA) puis chute brutale de la TA (vasoplégie par perte du tonus sympathique) • Troubles du rythme cardiaque • Risque de dysfonctionnement cardiaque

Conséquences (3) • L’état de mort encéphalique entraîne de nombreuses perturbations : Troubles hydro-électrolytiques et endocriniens • Désordres hydro électrolytiques • Diabète insipide (polyurie entrainant une hypovolémie) majore l’instabilité HD • Hypophosphorémie majeure • Hypocalcémie

Conséquences (4) • L’état de mort encéphalique entraîne de nombreuses perturbations : Autres • Régulation thermique : hypothermie • Troubles de l’hémostase

Principes d’homéostasie du donneur

Orage neurovégétatif • Conduite à tenir – Anti HTA, de demi-vie brève : bétabloquant – Brévibloc – IV

Absence de ventilation • Conséquence – Hypoxie – Hypercapnie • Oxygène (Sa. O 2 > 95% - Gd. S) - Fi. O 2 • IOT • VAC – impose une FR (Et. CO 2 – Gd. S) • Vt, FR • PEEP • Epreuve 100 %

Perte du tonus sympathique • Passage d’une vasoconstriction de base à une vasodilatation brutale • Chute brutale TA • Absence de tachycardie réflexe • Défaillance myocardique Conduite à tenir – Attention aux mobilisations – Catécholamines : sympathique • Alpha : VC (noradrénaline / dopamine) • Béta : inotrope (adrénaline / dobutamine) – En pratique : noradrénaline éventuellement adrénaline

Troubles métaboliques • Hypophosphorémie • Hypo Ca++ • Diabète insipide ( polyurie, hypovolémie) • Conduite à tenir – Stopper les pertes : desmopressine = Minirin (4µg) : IVD (1µg) – PSE (1 amp. / 12 h) – Compenser par macromolécules – cristalloïdes (Na. Cl 0, 9 % ou SG 2, 5 % + ions)

Troubles de la thermorégulation • Hypothermie (< 35°C) • Majoration de troubles de la crase • Conduite à tenir – Réchauffement externe – Réchauffer les liquides perfusés

Troubles de la coagulation • CIVD • Conduite à tenir – transfusion (sérologies pré transfusionnelles) • Culots globulaires • Plasma frais congelé • Concentrés plaquettaires d’aphérèse

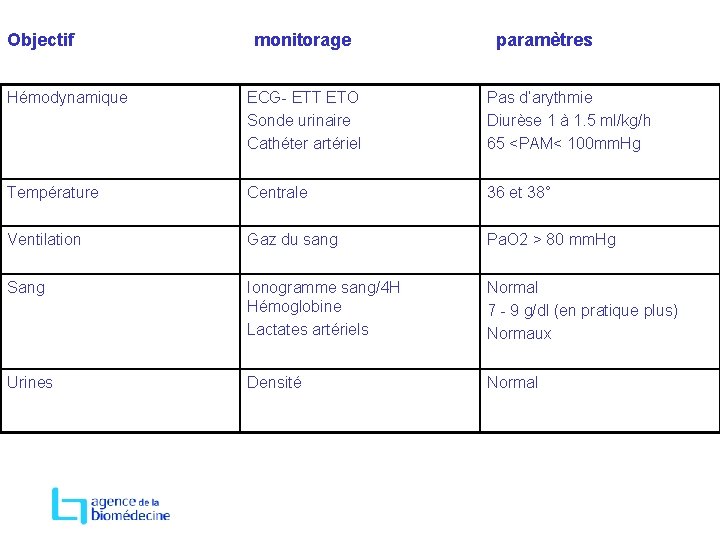
Objectif monitorage paramètres Hémodynamique ECG- ETT ETO Sonde urinaire Cathéter artériel Pas d’arythmie Diurèse 1 à 1. 5 ml/kg/h 65 <PAM< 100 mm. Hg Température Centrale 36 et 38° Ventilation Gaz du sang Pa. O 2 > 80 mm. Hg Sang Ionogramme sang/4 H Hémoglobine Lactates artériels Normal 7 - 9 g/dl (en pratique plus) Normaux Urines Densité Normal

Pour être donneur • Trois conditions indissociables – Étiologie de la mort – Diagnostic clinique • Eliminer toutes circonstances confondantes – Diagnostic paraclinique • Eliminer toutes circonstances confondantes

Etiologie de la mort • • • Vasculaire Anoxie et troubles métaboliques Intoxications Tumorales Traumatologie Infectieux

Diagnostic clinique (1) • Conditions au diagnostic → stabilité hémodynamique → température supérieure à 35°C → absence de troubles métaboliques → absence d’effets dépresseurs par médicaments ou par toxiques → absence de myorelaxants

Diagnostic clinique (2) • Examen neurologique → coma profond aréactif (Glasgow 3) → absence de motricité spontanée → absence de réflexes du tronc cérébral → absence de ventilation spontanée (y compris en hypercapnie)

Absence de conscience Score de Glasgow: Y 1, V 1, M 1 Y Ouverture des yeux V Réponse verbale M Réponse motrice Spontanée Au bruit A la douleur Absente Adaptée Confuse Inappropriée Incompréhensible Absente 4 3 2 1 5 4 3 2 1 Sur ordre Orientée Evitement Décortication Décérébration Absente 6 5 4 3 2 1

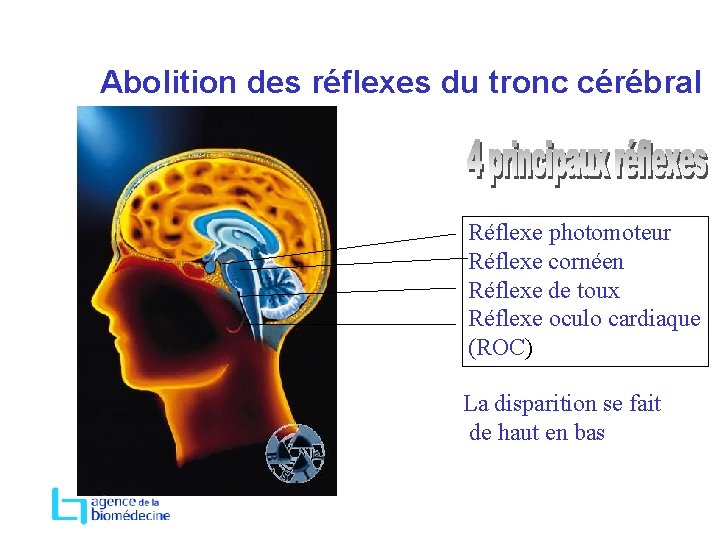
Abolition des réflexes du tronc cérébral Réflexe photomoteur Réflexe cornéen Réflexe de toux Réflexe oculo cardiaque (ROC) La disparition se fait de haut en bas

Absence de ventilation spontanée Test d’hypercapnie – Ventilation à 100% O 2 pendant 15 minutes Normocapnie (35 – 40 mm Hg) – Débranchement du respirateur avec O 2 administré en intratrachéal 10 l/min – Durée de débranchement : 10 minutes – Objectif : Pa. CO 2 > 60 mm. Hg

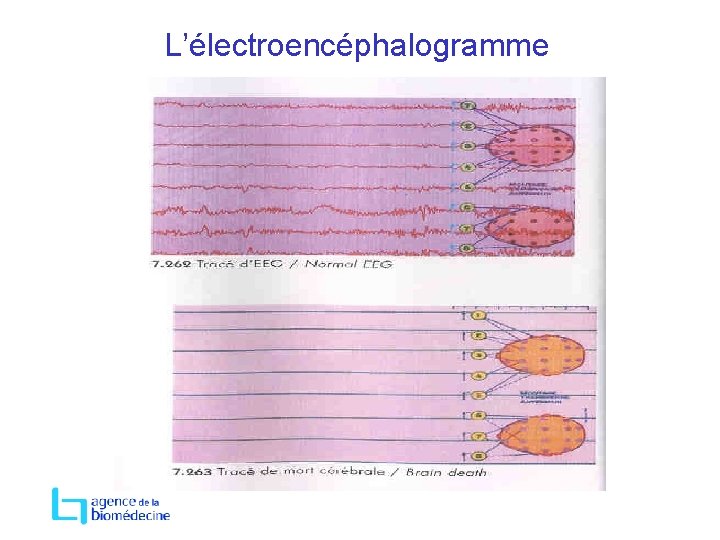
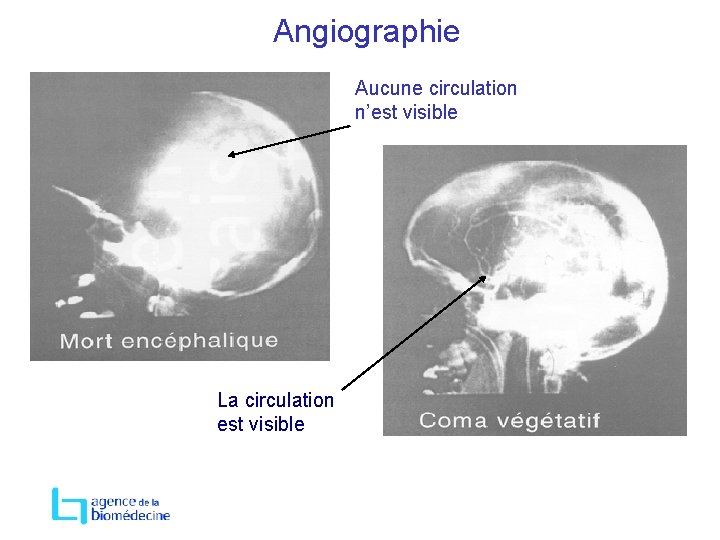
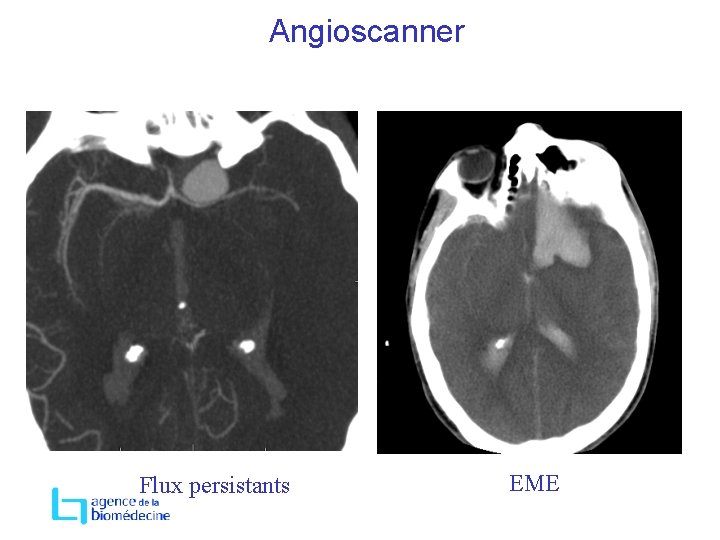
Diagnostic para clinique → Evaluation de la fonction neuronale 2 EEG à 4 heures d’intervalle en amplitude maximale, enregistrement de 30 minutes ou → Evaluation du flux sanguin cérébral angiographie conventionnelle angioscannographie Autre : pas de reconnaissance légale BIS et doppler

L’électroencéphalogramme

EEG chez l’enfant • Plus l’enfant est jeune, plus l’intervalle entre les deux EEG sera long • 7 j à 2 mois : 48 h • 2 mois à 1 an : 24 h • > 1 an : comme l’adulte • Nouveau-né : non utilisable

Angiographie Aucune circulation n’est visible La circulation est visible

Angioscanner Flux persistants EME

Séquences du diagnostic de mort encéphalique Examen clinique Epreuve d'hypercapnie Examen paraclinique Procès verbal du constat de mort signé par deux médecins thésés et indépendants des équipes de greffe


Procès verbal du constat de mort encéphalique • signé par deux médecins (thésés et indépendants des équipes de greffe) • signé concomitamment au certificat de décès

Que peut-on prélever ? 1 - des organes • Tout organe est susceptible d’être greffé et attribué à un receveur inscrit sur la liste nationale d’attente • Peuvent être prélevés : Ø Cœur Ø Poumons Ø Foie Ø Intestin grêle Ø Pancréas Ø Reins

Que peut-on prélever ? 2 - des tissus • Tout tissu est susceptible d’être greffé • Peuvent être prélevés : Ø Valves cardiaques Ø Tissus artério-veineux Ø Os Ø Peau Ø Tendons Ø Cornées

Attribution des organes • Les organes sont répartis et attribués à un receveur inscrit sur la liste nationale d’attente selon un degré de gravité → urgences : nationales, inter- régionales → selon l’âge : enfants de moins de 16 ans selon un score foie et reins La répartition est d’abord locale puis inter-régionale pour cœur, poumons, intestin, pancréas en l’absence d’urgences

Attribution des tissus • Les tissus sont gérés et attribués par les banques de tissus à tout médecin prescripteur après validation sérologique et bactériologique après évaluation qualitative Il existe une liste d’attente pour les receveurs de cornées

Greffes composites • Elles concernent → les mains et les avant-bras → la face
 Physiopathologie psoriasis
Physiopathologie psoriasis Frémissement cataire diastolique
Frémissement cataire diastolique Microangiopathie diabétique
Microangiopathie diabétique Shu physiopathologie
Shu physiopathologie Guillain barré physiopathologie
Guillain barré physiopathologie Physiopathologie des escarres
Physiopathologie des escarres Haccek
Haccek Physiopathologie de l'ictère néonatal
Physiopathologie de l'ictère néonatal Toi qui aime ceux qui s'aiment partition pdf
Toi qui aime ceux qui s'aiment partition pdf Toi qui plies, toi qui pleures
Toi qui plies, toi qui pleures Toyotisme
Toyotisme Les 5 principes de la tpm
Les 5 principes de la tpm Principes moraux exemples
Principes moraux exemples Startoagina
Startoagina Les principes du fordisme
Les principes du fordisme Protection transversale
Protection transversale Méthode itamami exemple
Méthode itamami exemple Geomarketing avantages
Geomarketing avantages Défense homme à homme handball
Défense homme à homme handball 12 principes agiles
12 principes agiles Les principes de l'approche communicative
Les principes de l'approche communicative Transformatieproces bedrijf
Transformatieproces bedrijf Agile rad
Agile rad Les principes fondamentaux de la communication
Les principes fondamentaux de la communication Principes van bedrijfseconomie
Principes van bedrijfseconomie Surréalisme principes
Surréalisme principes Les 10 principes de carl rogers
Les 10 principes de carl rogers Rot methode
Rot methode Rosenshine principes
Rosenshine principes 12 principes groene chemie
12 principes groene chemie Fedics maître d service
Fedics maître d service Le fordisme
Le fordisme Principes de gelman
Principes de gelman Principes fondamentaux supply chain management pdf
Principes fondamentaux supply chain management pdf Labsurde
Labsurde Ppmc diagnostic imaging
Ppmc diagnostic imaging Amoebiasis symptoms
Amoebiasis symptoms Diagnostic imaging
Diagnostic imaging Mapping concurrentiel
Mapping concurrentiel Diagnostic bda
Diagnostic bda Entezita achileana
Entezita achileana Siadh diagnostic criteria
Siadh diagnostic criteria Diagnostic assessment examples
Diagnostic assessment examples