Myasthnie Dr Louanchi Gnralits Physiologie et physiopathologie Diagnostic















- Slides: 16

Myasthénie Dr. Louanchi

Généralités Physiologie et physiopathologie Diagnostic positif Clinique, paraclinique Evolution Formes cliniques Traitements

I-GÉNÉRALITÉS : Le syndrome myasthénique est l’ensemble des manifestations cliniques et paracliniques traduisant l’atteinte de la jonction neuromusculaire perturbant la transmission neuromusculaire. Il existe plusieurs syndromes myasthéniques : acquis (exp myasthénie autoimmune), génétique (exp myasthénie congénitale). La clinique est principalement dominée par le phénomène myasthénique (fatigabilité fluctuente). L’électromyogramme, les tests pharmacologiques et certains dosages biologiques permettent de confirmer l’atteinte de la jonction et souvent d’en déterminer la cause. La prise en charge : selon la forme clinique et la sévérité de l’atteinte, il existe plusieurs protocoles thérapeutiques comprenant le plus souvent des anticholinesthérasiques, des coticoïdes, des immunosuppresseurs et parfois chirurgie.

Historique : Au 17ème siècle : Paralysie fluctuente. Fin 19ème : Description d’un cas. Jolly : myasthenia gravis pseudoparalytica. 1934 : Usage des anticholinesthérasiques. 1939 : Thymectomie. 1960 : Découverte des Ac anti-récepteurs d’acétylcholine.

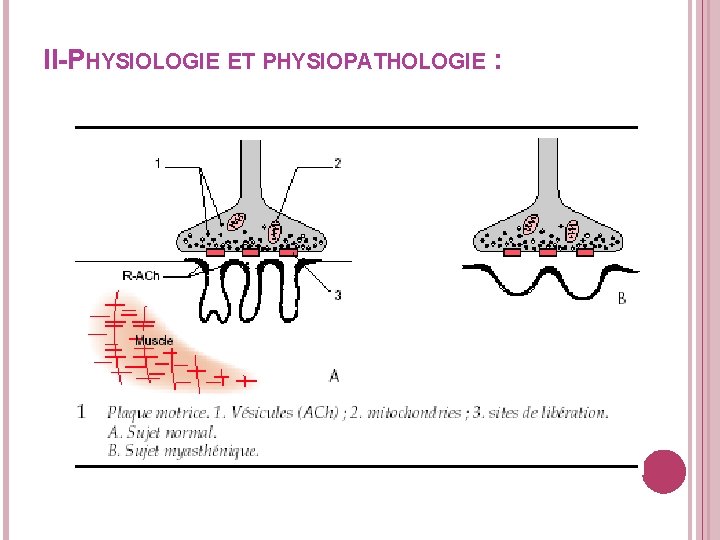
II-PHYSIOLOGIE ET PHYSIOPATHOLOGIE :


L’arrivée du potentiel d’action au niveau de la membrane présynaptique déclenche l’exocytose du neurotransmetteur (acétylcholine). Ce dernier va se combiner aux récepteurs d’acétylcholine situés au niveau de la membrane postsynaptique. Ce phénomène sera à l’origine d’un potentiel d’action responsable de la contraction musculaire. Une partie de l’acétyl choline sera recaptée par la membrane présynaptique, l’autre hydrolysée par la cholinesthérase. Le dysfonctionnement de la jonction NM est consécutif au bloc neuromusculaire. Classiquement : myasthénie autoimmune, présence d’anticorps antirécepteurs d’acétyl choline. Association fréquente d’un thymome ou d’une hyperplasie du thymus.

III-DIAGNOSTIC POSITIF : Type de description : Myasthénie autoimmune

IV- CLINIQUE, PARACLINIQUE. 1 -Clinique : Le phénomène myasthénique : Apparition d'une fatigabilité musculaire s'aggravant à l'effort et rétrocédant au repos et par la prise d'anticholinesthérasiques. Au niveau de l’extrémité céphalique : Ptosis fluctuant, uni ou bilatéral asymétrique aggravé par la répétition des mouvements de fermeture-ouverture des yeux. Diplopie fluctuante. Atteinte variable de l’oculomotricité. Pas d’atteinte de l’oculomotricité intrinsèque. Défaut de fermeture oculaire. Faciès myasthénique (air de famille).

Effacement des rides et des plis nasogéniens, chute de la machoire. Troubles de la mastication (surtout à la fin des repas). Troubles de la déglution et rejet des liquides par le nez. Troubles de la phonation : voix nasonnée. Au niveau du cou : Chute de la tête en avant (fatigabilité des muscles cervicaux). Au niveau des membres : fatigabilité des 4 membres prédominant aux racines. Possibilité d’une atteinte des muscles respiratoires provoquant une dyspnée pouvant mener à la ventilation artificielle. L’examen neurologique en dehors de ces signes est normal. Certaines manœuvres peuvent aggraver ou faire apparaître des signes : test au glaçon, manœuvre de Mary Walker.

2 -Paraclinique : Tests Pharmacologiques : injection de 1 à 2 mg de neostigmine (prostigmine) en IM précédée d’une injection d’atropine en S. C 0, 5 mg. Une amélioration partielle ou totale des signes. Ce test peut être négatif même en cas de myasthénie certaine. EMG : présence d’un décrément des amplitudes potentiels supérieur à 10% lors des stimulations itératives. Dosage des Ac antirécepteurs d’acétylcholine : généralement positif dans les myasthénies autoimmunes. Autres : Hormones thyroïdiennes, Ac antinucléaires… Bilan radiologique : téléthorax et TDM thoracique (recher un thymome ou une hyperplasie thymique).

V-EVOLUTION : Les symptômes cliniques s’aggravent en cas d’infection, de traumatisme, d’interventions chirurgicales etc… Il existe des scores fonctionnels et des scores cliniques évaluant l’état du patient et la sévérité de l’atteinte. Les poussées myasthéniques : aggravation en quelques heures à quelques jours ou apparition de nouveaux symptômes. La crise myasthénique : une poussée qui nécessite la ventilation artificielle.

VI-FORMES CLINIQUES : Myasthénie associée à un thymome ou une hyperplasie thymique. Myasthénie oculaire. Myasthénie néonatale. Myasthénie infantile (avant 15 ans). Myasthénie séronégative. Myasthénie associée : Dysthyroïdie, Lupus erythèmateux disséminé, chez les transplantés de la moelle osseuse, association aux cancers.

VII-TRAITEMENT : Anticholinesthérasiques : pris ½ à 1 heure avant les repas. Pyridostigmine (Mestinon) cp à 60 mg : 1 à 6 cp par jour. Ambénonium (Mytélase) cp à 10 mg. Pyridostigmine Retard (Mestinon Retard). Neostigmine (prostigmine) amp de 0, 5 mg. Effets de surdosage : effets muscariniques : diarrhées, douleurs abdominales, sueurs, hypersalivation, hypersectretion bronchique). Corticoïdes : Dose de 1 mg/kg/j jusqu’à amélioration des symptômes, puis degression très progressive jusqu’à une dose minimale qui sera maintenue longtemps. Il y a risque d’aggravation au début (on peut augmenter les doses progressivement au début). On peut y associer des immunosuppresseurs.

Effets secondaires : HTA, diabète, ostéonécrose de la tête fémorale, ulcère gastro-duodénal…. Immunosuppresseurs : permettent de diminuer les doses de corticoïdes utilisées. Azathioprine. Echanges plasmatiques. Ig Intraveineuses : 0, 4 g/kg/j pendant 5 jours. Thymectomie. Indications : Débuter par des doses progressives d’anticholinesthérasiques. Si résistance ou amélioration partielle, associer une corticothérapie. Si résistance ou corticodépendance, associer des immunosuppresseurs. Les EP et les Ig. IV sont réservées aux poussées myasthéniques. La thymectomie en cas de thymome. Pour certains auteurs, elle est doit être pratiquée même sans thymome avant l’âge de 40 ans et en ayant moins de 3 ans d’évolution.

Les autres syndromes myasthéniques : Le syndrome de Lambert Eaton : Associé dans 50% des cas à un Kc anaplasique bronchique à petites cellules ou un cancer mammaire ou digestif. La fatigabilité s’améliore aux efforts répétitifs. Le botulisme : suite à l’ingestion d’un germe : claustridium botulinum. Signes digestifs, fatigabilité, mydriase.
 Manoeuvre mary walker
Manoeuvre mary walker Physiopathologie des escarres
Physiopathologie des escarres Hémoculture technique
Hémoculture technique Hepatocytolyse
Hepatocytolyse Physiopathologie psoriasis
Physiopathologie psoriasis éctasique
éctasique Microangiopathie diabétique
Microangiopathie diabétique Shu physiopathologie
Shu physiopathologie Guillain barré physiopathologie
Guillain barré physiopathologie Racines adventives
Racines adventives Simultankontrast physiologie
Simultankontrast physiologie Noyau gris centraux
Noyau gris centraux Tripelpunkt des wassers
Tripelpunkt des wassers Physiologie.cc
Physiologie.cc Anhydrase carbonique
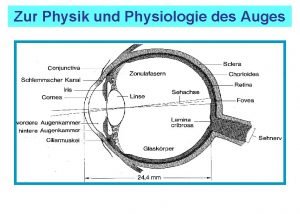
Anhydrase carbonique Physiologie de la vision
Physiologie de la vision Dr dina khnaba
Dr dina khnaba