MANEJO DE LA INSUFICIENCIA CARDACA AGUDA ELENA ZOTT














- Slides: 23

MANEJO DE LA INSUFICIENCIA CARDÍACA AGUDA ELENA ZOTT

ANAMNESIS I 1. Situación basal: ü Barthel ü Cuidador ü Institucionalizado ü Demencia/ Apneas de sueño ü Hábitos tóxicos 2. Información IC previa: ü Debut ü Fecha última ecocardiografía ü FEVI ü NYHA 3. Etiología IC: ü Isquémica (Vascular) ü Valvulopatía ü Hipertensiva ü Eléctrica ü Tóxica (alcohol) ü Muscular ü Amiloidosis ü Idiopática

NYHA

ANAMNESIS II 4. Comorbilidades 5. Tratamiento habitual 6. Enfermedad actual ü DM ü Diuréticos ü Ortopnea ü HTA ü IECA/ARA-II ü Disnea de esfuerzo ü Dislipidemia ü Beta-bloqueante ü Disnea paroxística nocturna ü FA ü ARM (antago aldosterona) ü Nicturia ü Ivabradina, Digoxina ü Tos nocturna ü Calcio-antagonistas ü Fatiga ü EPOC ü Anemia ü Antiagregantes/ACOD ü Antiarrítmicos ü Estatinas

Ingurgitación yugular / Reflujo hepatoyugular Edemas EXPLORACIÓN FÍSICA Crepitantes Galope por tercer ruido Taquicardia/ Bradicardia/ Arritmia Soplos

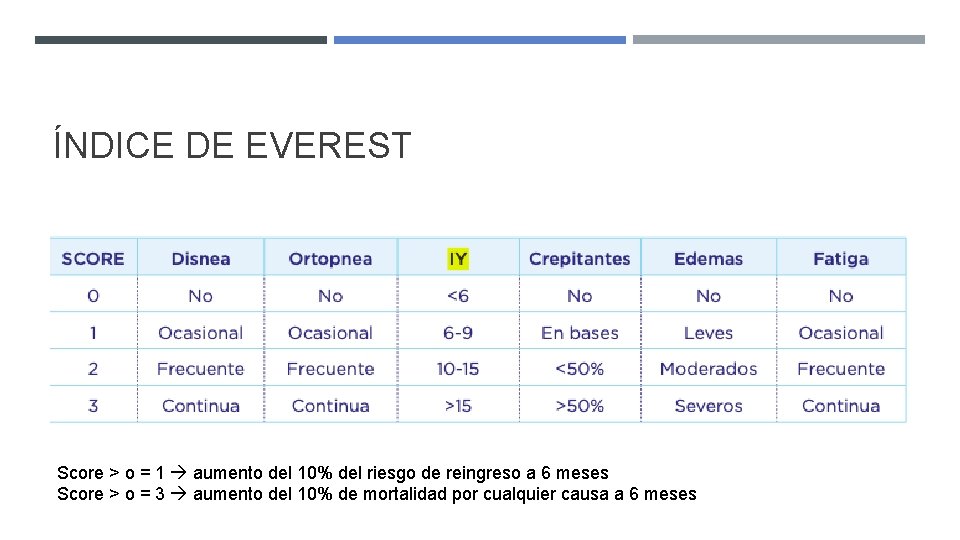
ÍNDICE DE EVEREST Score > o = 1 aumento del 10% del riesgo de reingreso a 6 meses Score > o = 3 aumento del 10% de mortalidad por cualquier causa a 6 meses

PRUEBAS COMPLEMENTARIAS Pruebas de imagen: Ecografía cardíaca, pulmonar RX tórax § ECG Biomarcadores: Analítica: Ca 125 Creatinina/urea Na/K en sangre y orina Hb (> 10. 5 no se trata) Albúmina Gasometría: - p. H - Hipoxemia/normocapnia NT-pro. BNP







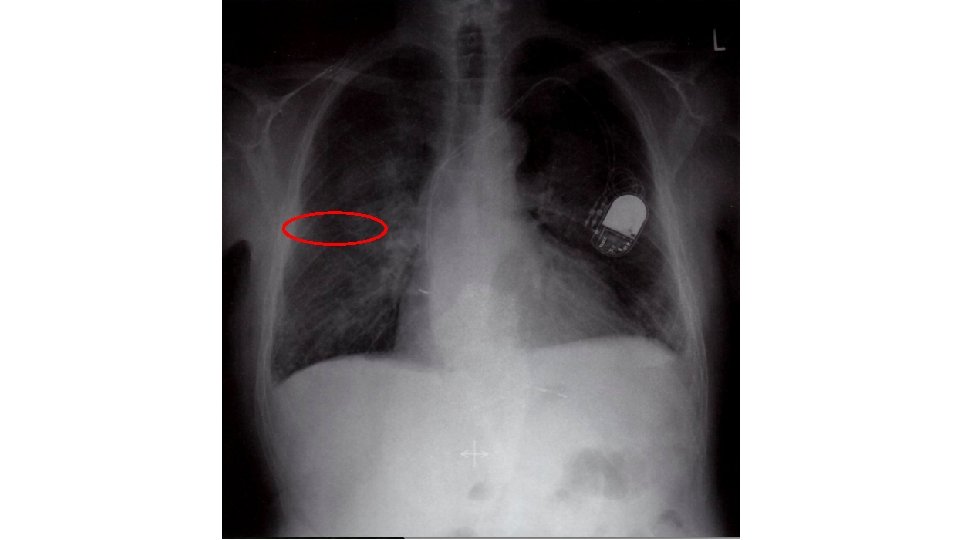
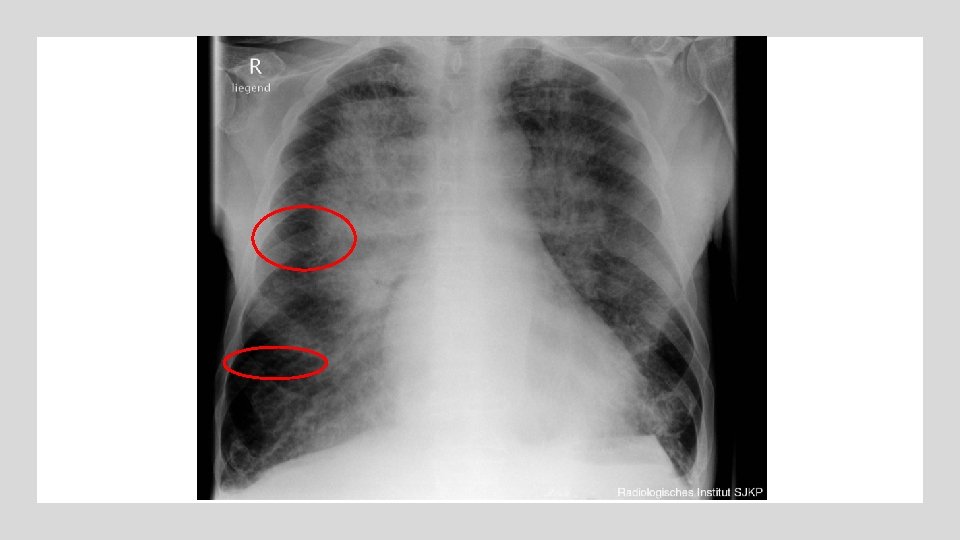
1) HIPOXEMIA: Mascarilla (empezar a 24% hasta Sat. O 2 deseada) Ventilación mecánica no invasiva Intubación URGENCIA MÉDICA: EDEMA AGUDO DE PULMÓN (EAP) 1 I) POSTCARGA: Furosemida e. v. 2 botellas de entrada (valorar sonda vesical: no terapéutico, comodidad + evaluar diuresis) 1 II) PRECARGA: Nitroglicerina sublingual 0, 4 mg en comprimidos o spray Una botella de cloruro mórfico de 5 mg e. v. , disuelta en 9 m. L de suero fisiológico (de forma progresiva a partir de 2 m. L de la dilución)

DROGAS VASOACTIVAS Dobutamina: Dilución 500 mg en 500 m. L de SG 5% o SF por vi a EV. Iniciar a 5 -20 ml/h (5 -20 gotas/min) para un adulto de 70 kg y aumentar dosis hasta un máximo de 10 mg/kg/min - Efecto inotrópico: 30 -35 ml/h (30 -35 gotas/min) para un adulto de 70 kg Dopamina: Dilución 400 mg en 500 m. L de SG 5% por vía E. V. - Efecto diurético: 10 -20 ml/h o 2 -5 mg/kg/min - Efecto ionotrópico: 20 -30 ml/h o 510 mg/kg/min - Efecto vasopressor: >30 ml/h o >10 mg/kg/min

MANEJO EN PLANTA Monitorización diaria no invasiva (FC, PA, Sat. O 2, Diuresis) Fármacos modificadores de la enfermedad (BB, IECAS, ARA-II), retirar si: q Inestabilidad hemodinámica q Hiperpotasemia (> 6) q Creatinina > 2. 5

SOPORTE RESPIRATORIO Oxigenoterapia indicada si saturación O 2 < 90% o Pa. O 2 < 60 mm. Hg Ventilación mecánica no invasiva Intubación orotraqueal p. H 7, 25 -7, 34 p. H < 7, 25 rpm Bajo nivel de consciencia Consciente Saturación O 2 < 90% (o Pa. O 2 < 60 mm. Hg) a pesar de VMNI

TRATAMIENTO DESCONGESTIVO: DIURÉTICOS Al ingreso: Furosemida ev A las 2 -6 horas: valoración de la respuesta (si NO mejoría: dosis ev x 2) A las 24 horas: o Si mejoría de congestión o diuresis > 3 L/ día: continuar dosis hasta descongestión, reducción dosis ev hasta mínima necesria y via oral > 24 horas previo alta o Si persiste congestión y diuresis < 3 L/día: valorar opciones de forma escalonada

Diuréticos: reducir hasta vía oral y dosis mínima eficaz Inicio o ajuste de fármacos modificadores MANEJO FASE ESTABLE de la enfermedad (su retirada aumenta el riesgo de reingreso o muerte) Asegurar el manejo de las comorbilidades Educación sobre autocuidados, signos de alarma y medicación

Control de peso Dieta pobre en sal EDUCACIÓN AUTOCUIDADOS Restricción de líquidos (sólo si indicación) Abstención de tabaco y alcohol Ejercicio físico Vacunación antigripal anual y antineumocócica

Aumento de la disnea Aumento de la ortopnea SIGNOS DE ALARMA Aparición de disnea paroxística nocturna Dolor torácico Aumento de peso y/o edemas Sensación de plenitud

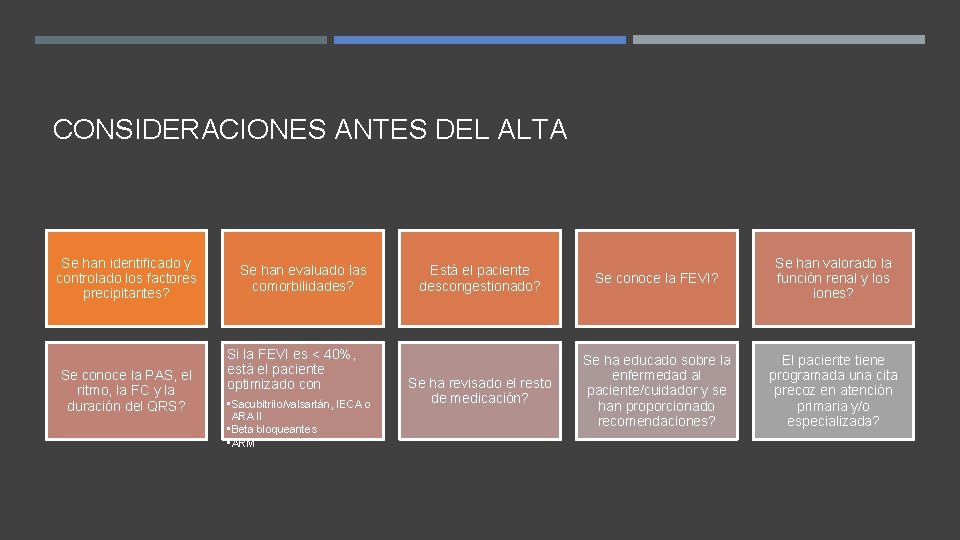
CONSIDERACIONES ANTES DEL ALTA Se han identificado y controlado los factores precipitantes? Se conoce la PAS, el ritmo, la FC y la duración del QRS? Se han evaluado las comorbilidades? Si la FEVI es < 40%, está el paciente optimizado con • Sacubitrilo/valsartán, IECA o ARA II • Beta bloqueantes • ARM Está el paciente descongestionado? Se conoce la FEVI? Se han valorado la función renal y los iones? Se ha revisado el resto de medicación? Se ha educado sobre la enfermedad al paciente/cuidador y se han proporcionado recomendaciones? El paciente tiene programada una cita precoz en atención primaria y/o especializada?

MUCHAS GRACIAS!