Valoracin rpida triage de signos de urgencia para



















- Slides: 34

Valoración rápida ( triage ) de signos de urgencia para evaluación y tratamiento

Triage q Es frecuente que las defunciones en los hospitales se produzcan dentro de las 24 horas que siguen al ingreso. q Muchas de estas defunciones se podrían evitar si se detectase a los niños(as) muy enfermos desde el momento que arriban al hospital y se inicia de inmediato su tratamiento.

Triage q El primero en utilizar este término fue el barón Dominique-Jean Larrey (1766 -1842), médico cirujano militar, jefe de los servicios sanitarios del ejército de Napoleón, que empezó a utilizarlo como un sistema de clasificación para tratar a los heridos en el campo de batalla. q Se utiliza en inglés para referirse a la jerarquización de necesidades, se deriva del término francés "trier" que significa "selección o escoger" o "elegir o clasificar".

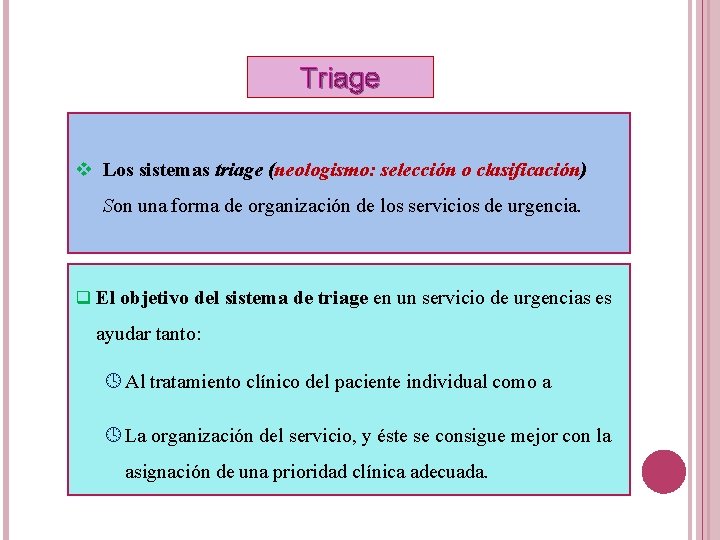
Triage v Los sistemas triage (neologismo: selección o clasificación) Son una forma de organización de los servicios de urgencia. q El objetivo del sistema de triage en un servicio de urgencias es ayudar tanto: º Al tratamiento clínico del paciente individual como a º La organización del servicio, y éste se consigue mejor con la asignación de una prioridad clínica adecuada.

Triage Para el Servicio o Área de Urgencias: Orienta los flujos de pacientes en función de su gravedad clínica. Permite en cualquier momento del ciclo de trabajo, la reordenación de recursos en el área de urgencias en función de la demanda. Genera información útil para la orientación de los recursos de los que debe disponer el área de urgencias. Crea estadísticas de tiempos de demora según escalas de priorización clínica

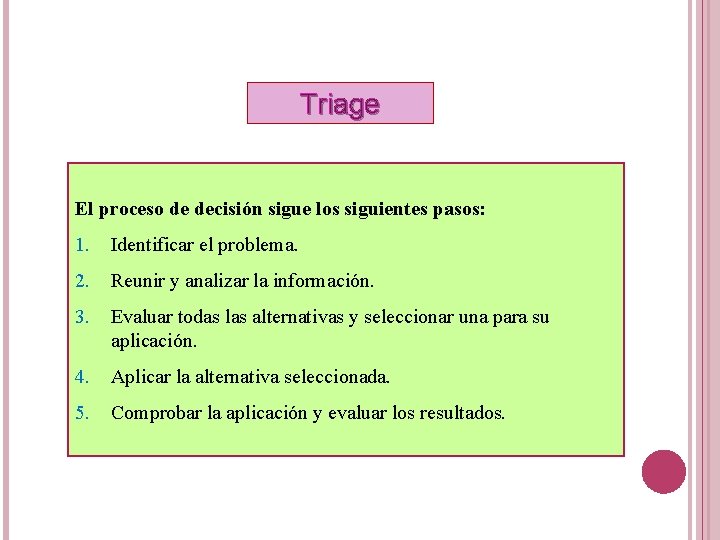
Triage El proceso de decisión sigue los siguientes pasos: 1. Identificar el problema. 2. Reunir y analizar la información. 3. Evaluar todas las alternativas y seleccionar una para su aplicación. 4. Aplicar la alternativa seleccionada. 5. Comprobar la aplicación y evaluar los resultados.

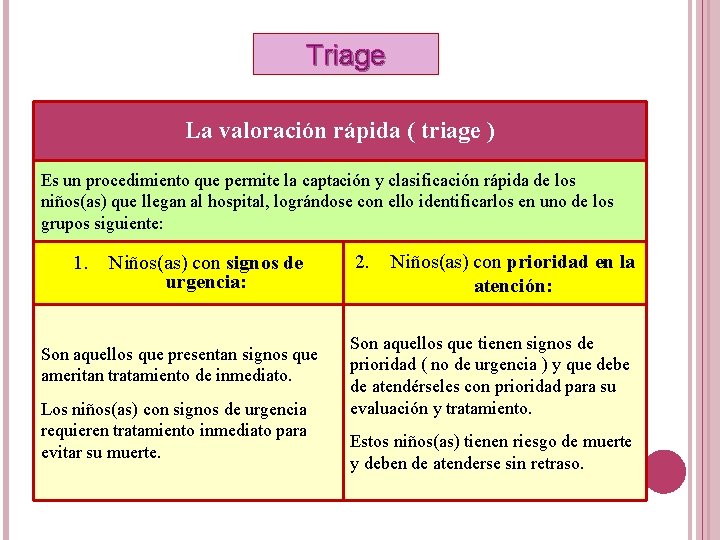
Triage La valoración rápida ( triage ) Es un procedimiento que permite la captación y clasificación rápida de los niños(as) que llegan al hospital, lográndose con ello identificarlos en uno de los grupos siguiente: 1. Niños(as) con signos de urgencia: Son aquellos que presentan signos que ameritan tratamiento de inmediato. Los niños(as) con signos de urgencia requieren tratamiento inmediato para evitar su muerte. 2. Niños(as) con prioridad en la atención: Son aquellos que tienen signos de prioridad ( no de urgencia ) y que debe de atendérseles con prioridad para su evaluación y tratamiento. Estos niños(as) tienen riesgo de muerte y deben de atenderse sin retraso.

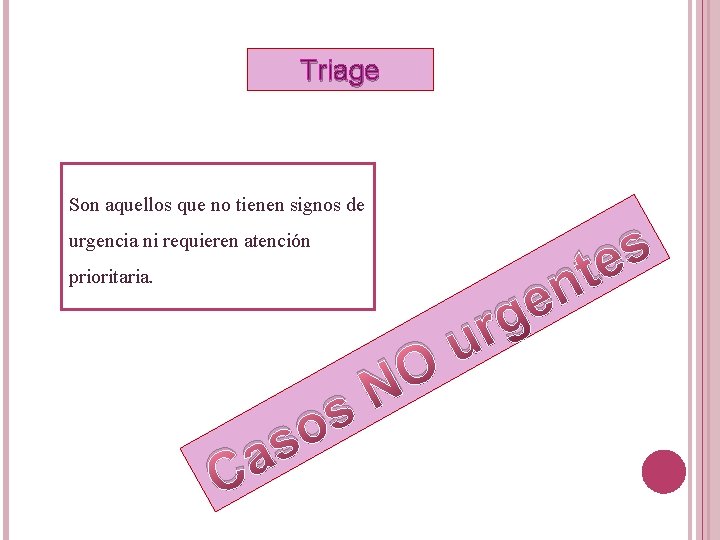
Triage Son aquellos que no tienen signos de s e t n urgencia ni requieren atención prioritaria. s a C s o O N e g r u

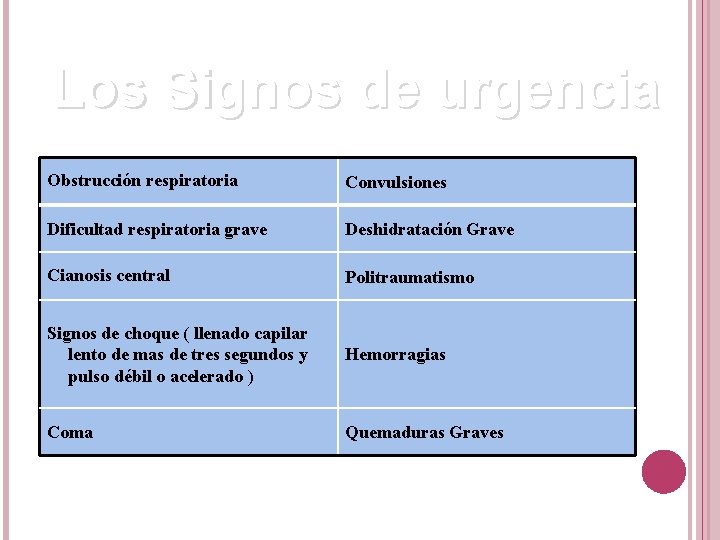
Los Signos de urgencia Obstrucción respiratoria Convulsiones Dificultad respiratoria grave Deshidratación Grave Cianosis central Politraumatismo Signos de choque ( llenado capilar lento de mas de tres segundos y pulso débil o acelerado ) Hemorragias Coma Quemaduras Graves

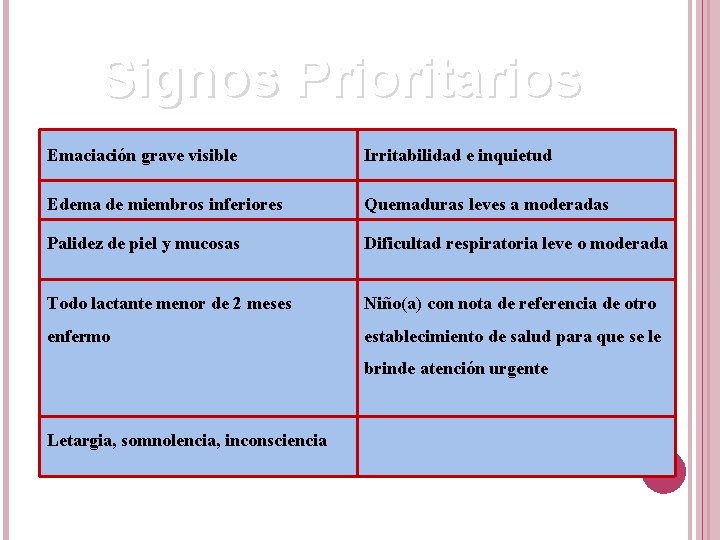
Signos Prioritarios Emaciación grave visible Irritabilidad e inquietud Edema de miembros inferiores Quemaduras leves a moderadas Palidez de piel y mucosas Dificultad respiratoria leve o moderada Todo lactante menor de 2 meses Niño(a) con nota de referencia de otro enfermo establecimiento de salud para que se le brinde atención urgente Letargia, somnolencia, inconsciencia

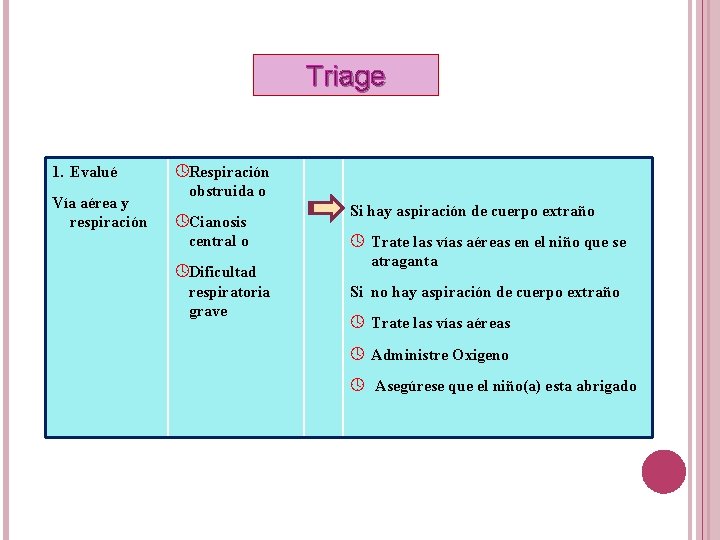
Triage 1. Evalué Vía aérea y respiración ºRespiración obstruida o ºCianosis central o ºDificultad respiratoria grave Si hay aspiración de cuerpo extraño º Trate las vías aéreas en el niño que se atraganta Si no hay aspiración de cuerpo extraño º Trate las vías aéreas º Administre Oxigeno º Asegúrese que el niño(a) esta abrigado

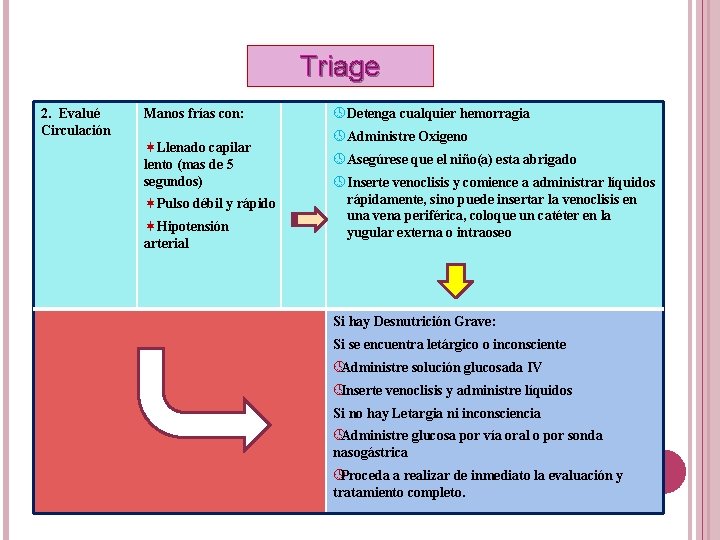
Triage 2. Evalué Circulación Manos frías con: Llenado capilar lento (mas de 5 segundos) Pulso débil y rápido Hipotensión arterial º Detenga cualquier hemorragia º Administre Oxigeno º Asegúrese que el niño(a) esta abrigado º Inserte venoclisis y comience a administrar líquidos rápidamente, sino puede insertar la venoclisis en una vena periférica, coloque un catéter en la yugular externa o intraoseo Si hay Desnutrición Grave: Si se encuentra letárgico o inconsciente ºAdministre solución glucosada IV ºInserte venoclisis y administre líquidos Si no hay Letargia ni inconsciencia ºAdministre glucosa por vía oral o por sonda nasogástrica ºProceda a realizar de inmediato la evaluación y tratamiento completo.

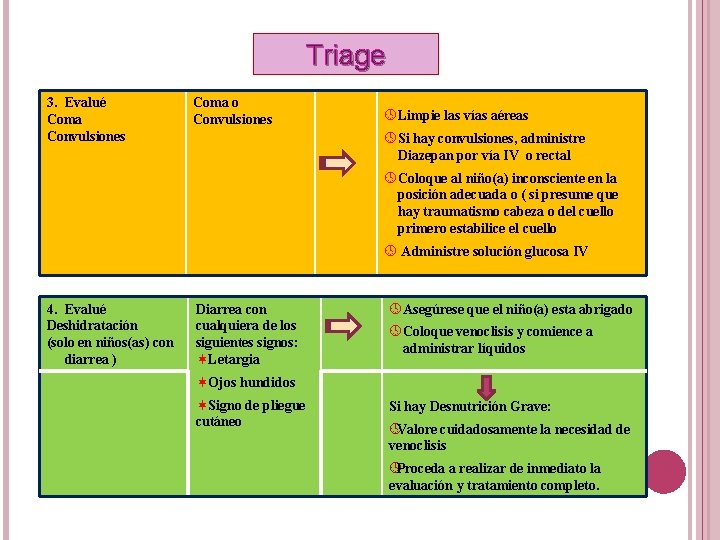
Triage 3. Evalué Coma Convulsiones Coma o Convulsiones º Limpie las vías aéreas º Si hay convulsiones, administre Diazepan por vía IV o rectal º Coloque al niño(a) inconsciente en la posición adecuada o ( si presume que hay traumatismo cabeza o del cuello primero estabilice el cuello º Administre solución glucosa IV 4. Evalué Deshidratación (solo en niños(as) con diarrea ) Diarrea con cualquiera de los siguientes signos: Letargia º Asegúrese que el niño(a) esta abrigado º Coloque venoclisis y comience a administrar líquidos Ojos hundidos Signo de pliegue cutáneo Si hay Desnutrición Grave: ºValore cuidadosamente la necesidad de venoclisis ºProceda a realizar de inmediato la evaluación y tratamiento completo.

Triage El valor normal de Silverman Andersen es cero. SA 2 -3 Insuficiencia Respiratoria Leve SA > 5 Insuficiencia Respiratoria Grave y debe procederse a la intubación endotraqueal inmediata

D A D E V A R G E D S O I R E T I SA mayor de 5 R C Triage Alteraciones Neurológicas Bradicardia, arritmia Apnea, cianosis Choque Hipotonía

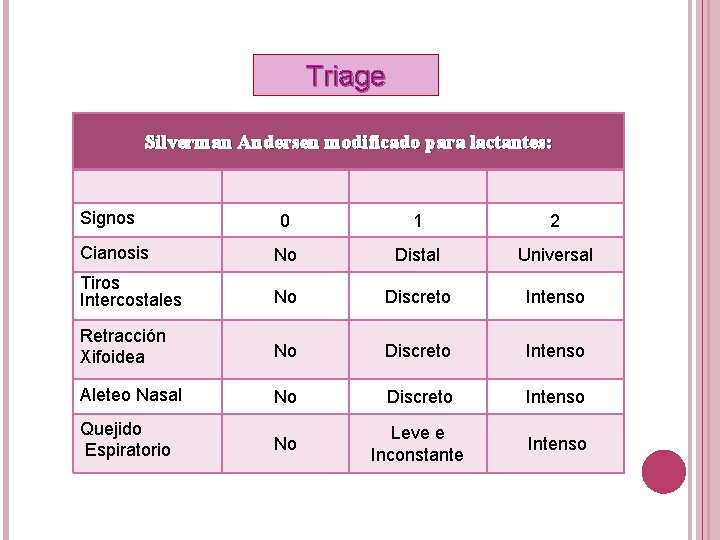
Triage Silverman Andersen modificado para lactantes: Signos 0 1 2 Cianosis No Distal Universal Tiros Intercostales No Discreto Intenso Retracción Xifoidea No Discreto Intenso Aleteo Nasal No Discreto Intenso Quejido Espiratorio No Leve e Inconstante Intenso

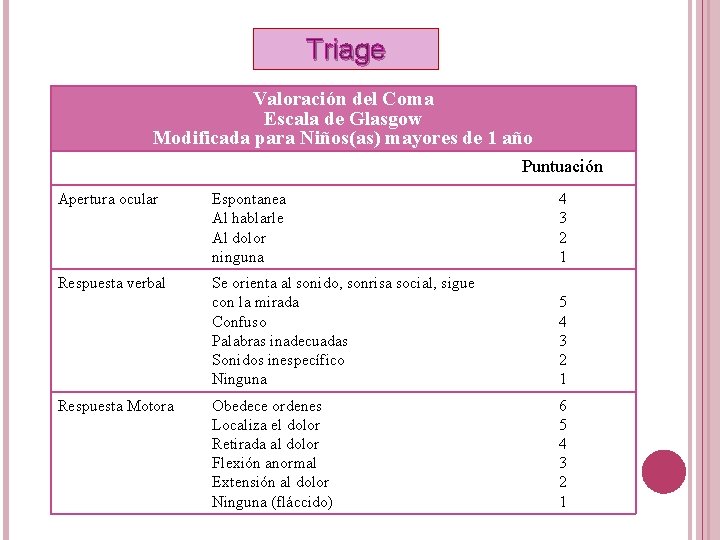
Triage Valoración del Coma Escala de Glasgow Modificada para Niños(as) mayores de 1 año Puntuación Apertura ocular Espontanea Al hablarle Al dolor ninguna 4 3 2 1 Respuesta verbal Se orienta al sonido, sonrisa social, sigue con la mirada Confuso Palabras inadecuadas Sonidos inespecífico Ninguna 5 4 3 2 1 Obedece ordenes Localiza el dolor Retirada al dolor Flexión anormal Extensión al dolor Ninguna (fláccido) 6 5 4 3 2 1 Respuesta Motora

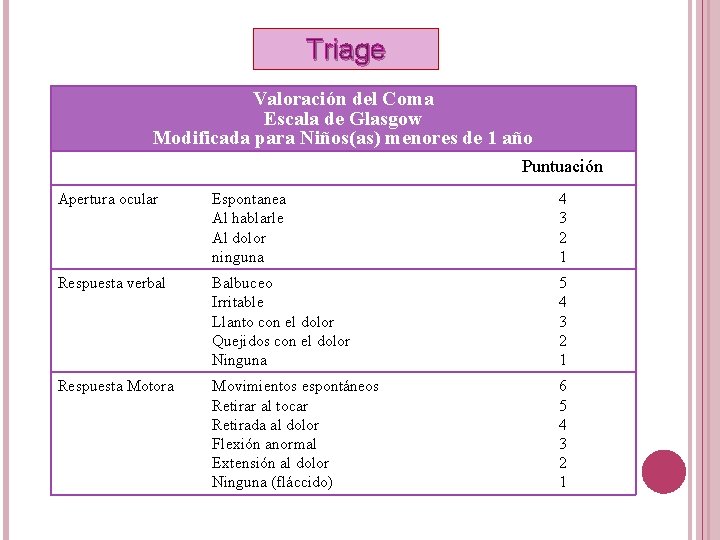
Triage Valoración del Coma Escala de Glasgow Modificada para Niños(as) menores de 1 año Puntuación Apertura ocular Espontanea Al hablarle Al dolor ninguna 4 3 2 1 Respuesta verbal Balbuceo Irritable Llanto con el dolor Quejidos con el dolor Ninguna 5 4 3 2 1 Respuesta Motora Movimientos espontáneos Retirar al tocar Retirada al dolor Flexión anormal Extensión al dolor Ninguna (fláccido) 6 5 4 3 2 1

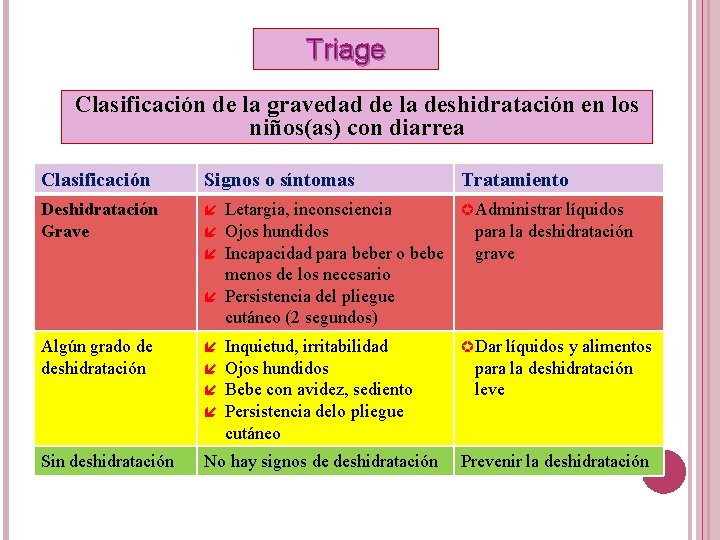
Triage Clasificación de la gravedad de la deshidratación en los niños(as) con diarrea Clasificación Signos o síntomas Deshidratación Grave Algún grado de deshidratación Sin deshidratación No hay signos de deshidratación Tratamiento Letargia, inconsciencia µ Administrar líquidos Ojos hundidos para la deshidratación Incapacidad para beber o bebe grave menos de los necesario Persistencia del pliegue cutáneo (2 segundos) Inquietud, irritabilidad Ojos hundidos Bebe con avidez, sediento Persistencia delo pliegue cutáneo µ Dar líquidos y alimentos para la deshidratación leve Prevenir la deshidratación

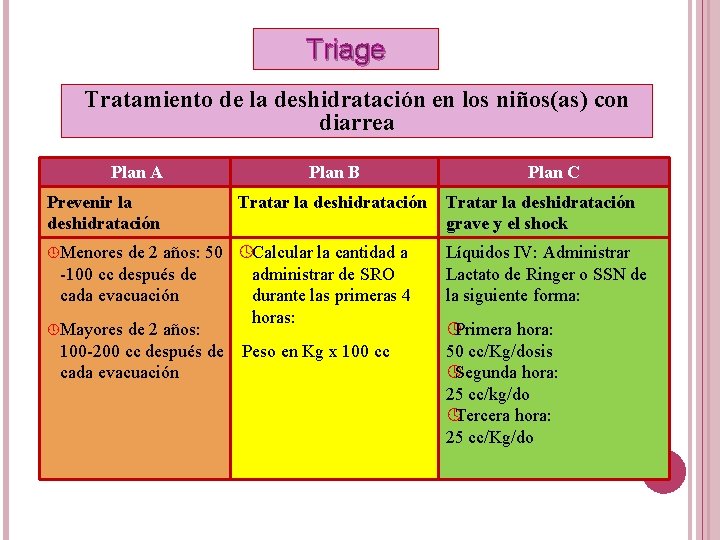
Triage Tratamiento de la deshidratación en los niños(as) con diarrea Plan A Prevenir la deshidratación Plan B Tratar la deshidratación de 2 años: 50 ºCalcular la cantidad a -100 cc después de administrar de SRO cada evacuación durante las primeras 4 horas: º Mayores de 2 años: 100 -200 cc después de Peso en Kg x 100 cc cada evacuación º Menores Plan C Tratar la deshidratación grave y el shock Líquidos IV: Administrar Lactato de Ringer o SSN de la siguiente forma: ºPrimera hora: 50 cc/Kg/dosis ºSegunda hora: 25 cc/kg/do ºTercera hora: 25 cc/Kg/do

EL NIÑO ENFERMO EN EL SERVICIO DE URGENCIAS DEL HOSPITAL: PRIORIDADES DE LA REANIMACION INFANTIL

CONCEPTO DE PARADA CARDIORRESPIRATORIA La PCR ( Parada Cardiorrespiratoria ) Se define como la brusca interrupción de la capacidad del corazón para bombear sangre suficiente para mantener una adecuada circulación cerebral. Generalmente inesperada y potencialmente reversible de la ventilación y circulación espontanea.

Parada Cardiorrespiratoria � La PCR puede debutar como una parada respiratoria y posteriormente producirse la parada cardiaca ( lo mas frecuente en el niño), o bien, como una parada cardiaca inicial. Esta situación implica los siguientes puntos: � Brusca aparición. � Fallo de bomba. � Hipo perfusión cerebral.

Parada Cardiorrespiratoria El diagnostico de la parada cardiaca (PC) es fundamentalmente clínico y los hechos anteriores se manifiestan clínicamente como: º Perdida brusca de la conciencia. º Cianosis. º Apnea y/o gaspings ( respiración en boqueadas ). º Midriasis ( dilatación pupilar ).

Parada Cardiorrespiratoria Las causas que con mayor frecuencia provocan parada cardiaca ( PC ) en el niño son las que inicialmente producen fallo respiratorio: Obstrucciones agudas de la vía aérea, neumonías graves. Accidentes ( aspiración de cuerpo extraño, inhalación de humo, ahogamiento, traumatismo torácico, etc. ).

Parada Cardiorrespiratoria Depresión respiratoria ( por intoxicaciones, convulsiones prolongadas, incrementos de la presión intracraneal por causas diversas: traumatismo craneoencefálico, meningitis, etc. ).

Parada Cardiorrespiratoria � En segundo lugar la PC en niños es la debida a fallo circulatorio, siendo las causas mas habituales en la infancia: Sepsis, perdida de fluidos ( quemaduras, deshidratación grave, etc. ) o hemorragia. � En el niño a diferencia del adulto, la parada cardiaca de origen primariamente cardiaco es poco frecuente, observándose casi exclusivamente en niños con cardiopatía congénita, y preferentemente en el postoperatorio cardiovascular.

PRIMERAS MEDIDAS DE VALORACIÓN Y DE REANIMACIÓN PEDIÁTRICAS A= Control de las vías respiratorias/columna cervical Valorar la permeabilidad de las vías respiratorias, si están permeables y el paciente esta consciente: mantener la posición cómoda, si están comprometidas: posición, aspiración. ¿ Cánula Oral ? Si no se puede mantener: intubación endotraqueal oral. Mantener la columna cervical en posición neutra con inmovilización manual si existe un traumatismo craneal/facial o un mecanismo lesivo de alto riesgo.

PRIMERAS MEDIDAS DE VALORACIÓN Y DE REANIMACIÓN PEDIÁTRICAS B= Respiración Valorar la frecuencia respiratoria, el trabajo respiratorio y el estado mental Si el esfuerzo respiratorio es adecuado: administrar oxigeno suplementario a flujos altos Si el esfuerzo respiratorio es inadecuado: ventilación con ambu. Reservorio-válvula-mascarilla con oxigeno al 10%, sonda nasogastrica u oro gástrica y considerar la intubación.

PRIMERAS MEDIDAS DE VALORACIÓN Y DE REANIMACIÓN PEDIÁTRICAS C= Circulación/control de la hemorragia Valorar la frecuencia cardiaca, la calidad del pulso, el color, los signos cutáneos y el estado mental. Si la perfusión es adecuada: colocar el monitor cardiaco, establecer una vía IV, presión directa sobre los puntos hemorrágicos. Si existen signos de shock: establecer un acceso vascular ( IV/IO ), emboladas de liquido isotónico, pruebas de laboratorio basales, monitor cardiaco, sonda urinaria Si se sospecha hemorragia en curso y se mantiene los signos de shock: transfusión sanguínea y consulta quirúrgica.

PRIMERAS MEDIDAS DE VALORACIÓN Y DE REANIMACIÓN PEDIÁTRICAS D= Discapacidad ( estado neurológico ) Valorar la función pupilar, el estado mental ( AVDA ) Si el nivel de conciencia esta disminuido: reevaluar y optimizar la oxigenación, la ventilación y la circulación. Si se sospecha un aumento de la PIC, elevar el cabecero de la cama, considerar una hiperventilación leve, consulta neuroquirúrgica.

PRIMERAS MEDIDAS DE VALORACIÓN Y DE REANIMACIÓN PEDIÁTRICAS E= Exposición Desnudar al paciente para valorarlo a fondo. Evitar la perdida de calor con mantas, lámparas de calor, calentadores por irradiación.

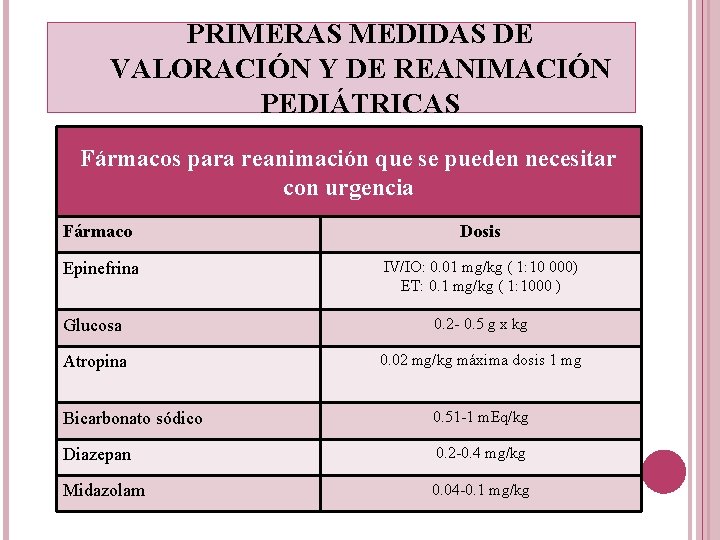
PRIMERAS MEDIDAS DE VALORACIÓN Y DE REANIMACIÓN PEDIÁTRICAS Fármacos para reanimación que se pueden necesitar con urgencia Fármaco Dosis Epinefrina IV/IO: 0. 01 mg/kg ( 1: 10 000) ET: 0. 1 mg/kg ( 1: 1000 ) Glucosa 0. 2 - 0. 5 g x kg Atropina 0. 02 mg/kg máxima dosis 1 mg Bicarbonato sódico 0. 51 -1 m. Eq/kg Diazepan 0. 2 -0. 4 mg/kg Midazolam 0. 04 -0. 1 mg/kg

Muchas Gracias