Mylomes et Leucmie Lymphode chronique IFSI Croix Rouge


























- Slides: 41

Myélomes et Leucémie Lymphoïde chronique IFSI Croix Rouge 21/01/09

Le myélome et les gammapathies monoclonales

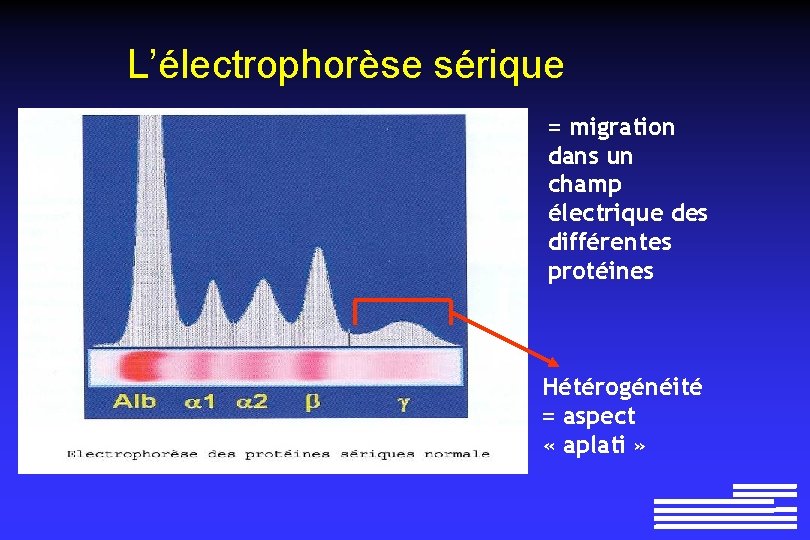
L’électrophorèse sérique = migration dans un champ électrique des différentes protéines Hétérogénéité = aspect « aplati »

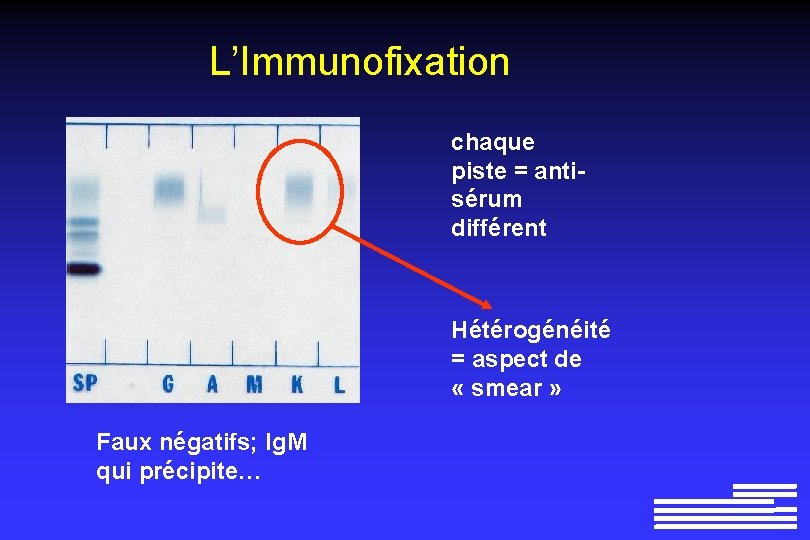
L’Immunofixation chaque piste = antisérum différent Hétérogénéité = aspect de « smear » Faux négatifs; Ig. M qui précipite…

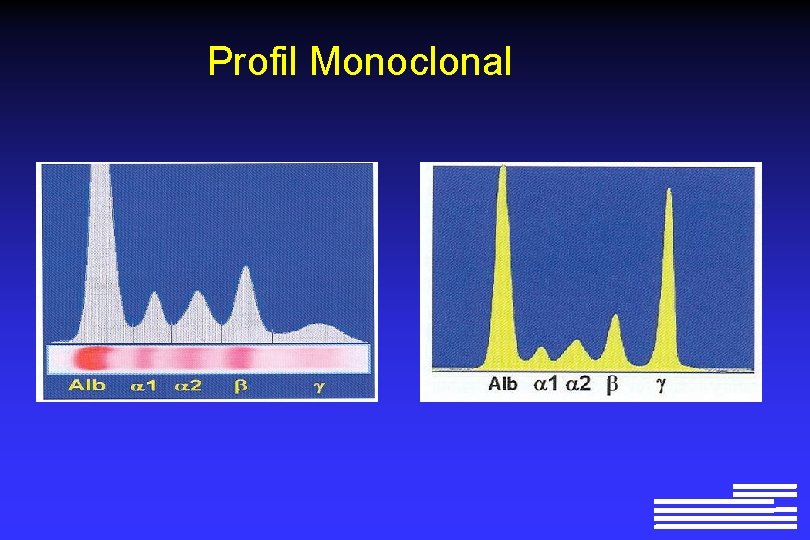
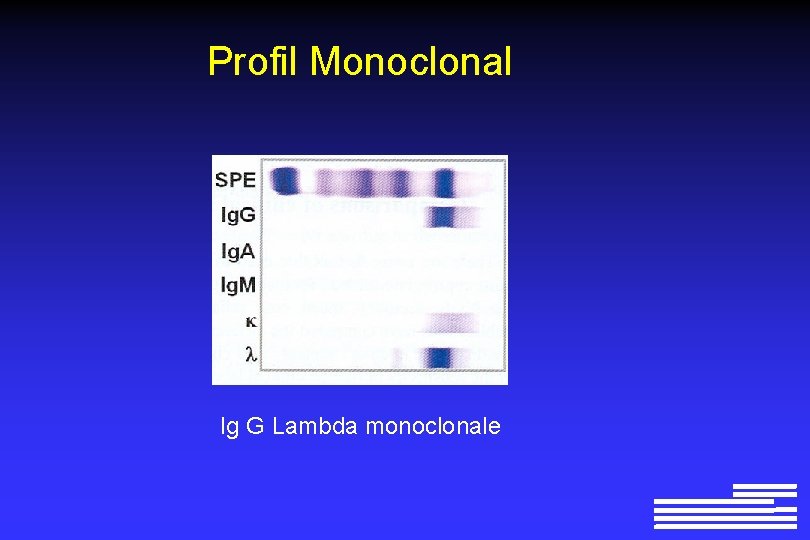
Profil Monoclonal


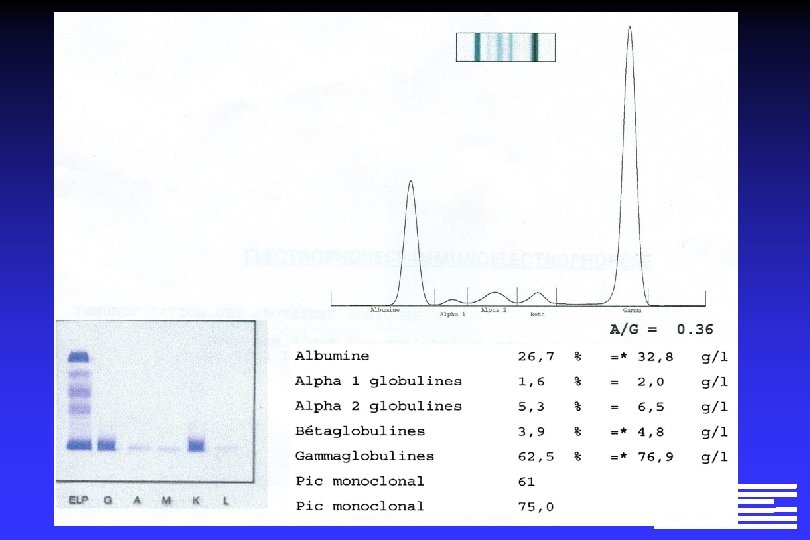
Profil Monoclonal Ig G Lambda monoclonale

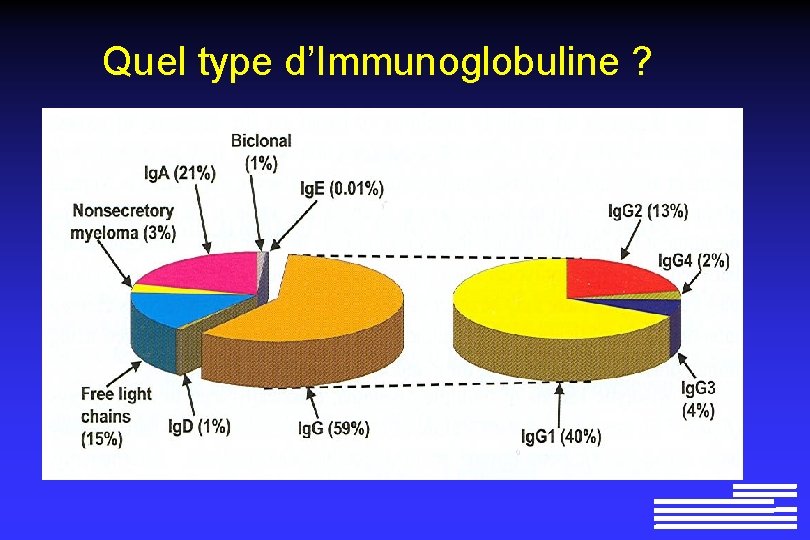
Quel type d’Immunoglobuline ?

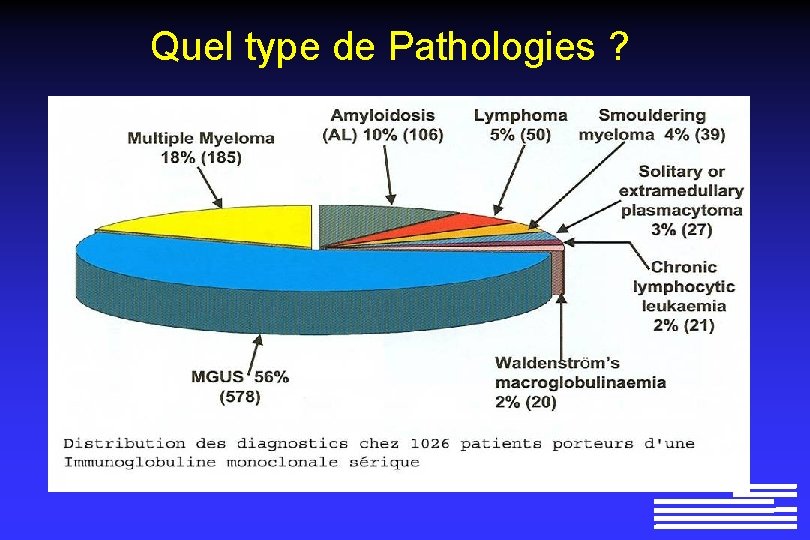
Quel type de Pathologies ?

Démarche Diagnostique Différencier une Gammapathie Monoclonale de Signification Indéterminée (MGUS) d’un myélome MGUS = 56% Myélome = Plasmocytome = 22% 3%

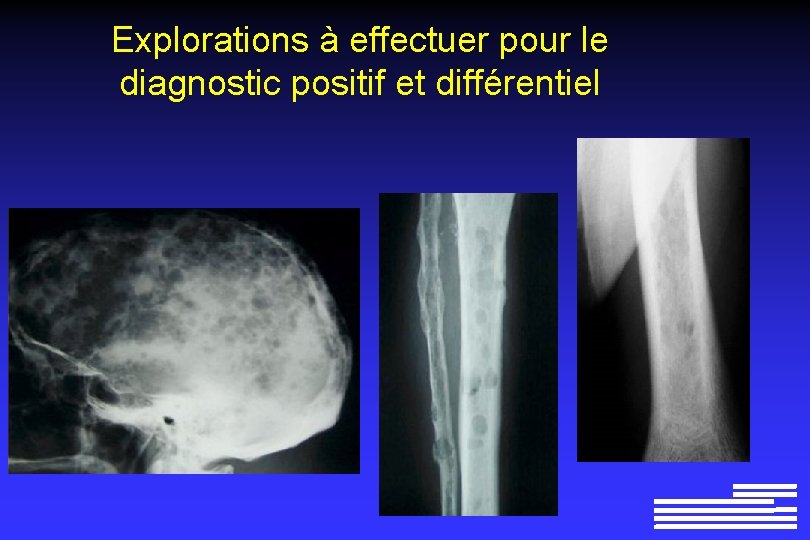
Explorations à effectuer pour le diagnostic positif et différentiel l l NFS : souvent peu informative, rare plasmocytes circulants Dosage pondéral des différents sous-types d’immunoglobuline Recherche d’une protéinurie des 24 h Électrophorèse Urinaire Myélogramme


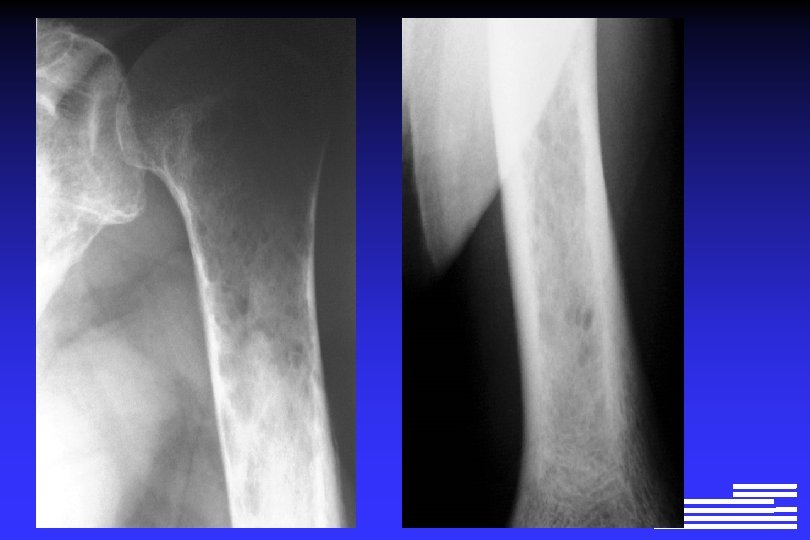
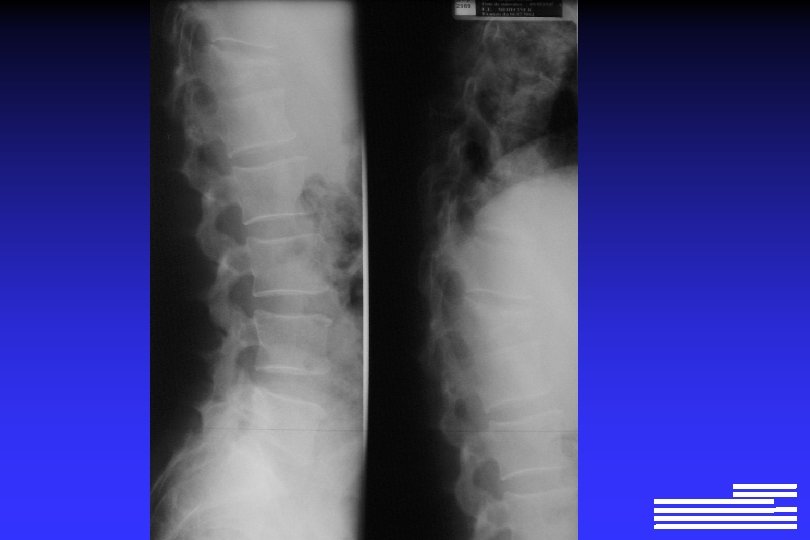
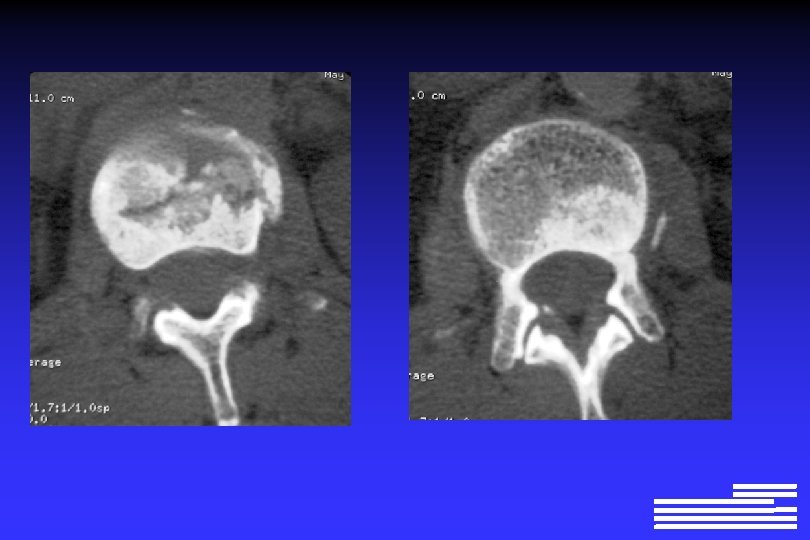
Explorations à effectuer pour le diagnostic positif et différentiel l Radiographie du squelette complet Ø Lésions lytiques à l’emporte-pièce Ø Lésions « ostéoporose diffuse » Ø Lésions condensantes (rares +++ !, 0, 5 à 3% des cas)

Explorations à effectuer pour le diagnostic positif et différentiel




Classification

Complications l Complications hématologiques: cytopénie l Complications osseuses: hypercalcémie, douleurs, fractures l Complications rénales: insuffisance rénale



Traitement l Radiothérapie: douleur osseuse l Chimiothérapie l Greffes: autogreffe l Diphosphonates: Zometa



Les Leucémies

CLASSIFICATION - Leucémies aiguës/chroniques - Leucémies myéloïdes/lymphoïdes - Leucémies aiguës myéloïdes (LAM) /lymphoïdes (LAL) - Leucémies chroniques myéloïdes/lymphoïdes

Leucémie Lymphoïde Chronique (LLC)

Plan l l l Définition, épidemiologie et diagnostic positif Pronostic Ø Classification Ø Nouveaux facteurs pronostiques Critères de traitement Bilan d ’une LLC Traitement Ø Chimiothérapie (Analogues des purines) Ø Immunothérapie

Définition l Syndrome lymphoproliferatif chronique caractérisé par l’accumulation de petits lymphocytes B monoclonaux mûrs dans le sang, la moelle osseuse, la rate, les ganglions l Défaut d’apoptose

Épidémiologie l > 2000 nouveaux cas / an en France l Pic de fréquence à 65 ans l sex. ratio 2 hommes / 1 femme

Diagnostic positif Lymphocytose sanguine > 5 giga/L l Monoclonale: restriction à une chaîne légère kappa ou lambda l Phénotype anormal: CD 19+, CD 5+, CD 23+, CD 20 dim, s. Ig. M et/ou Ddim, CD 79 b dim, CD 10 -, FMC 7 -, CD 103 - (score de Matutes) l > 1 mois l

Manifestations cliniques l Découverte fortuite +++ l Splénomégalie, Adénopathies l Manifestations auto-immunes l Immunodépression

Évolution Grande hétérogénéité l Egalement au sein d’un même stade clinique: Ø Survie stades A allant de 8 à 25 ans… l Intérêt d’établir Ø de nouveaux facteurs pronostiques / identification de « sous-entités » de LLC Ø des critères d’initiation de traitement l

Facteurs pronostiques l « Classiques » Ø Classifications cliniques de Rai et de Binet Ø Temps de doublement lymphocytaire Ø Marqueurs sériques l « Nouveaux » Ø Cytogénétique : FISH Ø Statut des gènes des immunoglobulines Ø Expression de CD 38 Ø Expression de Zap 70

Classifications Cliniques l l Rai (1975) Stades 0 à IV Binet (1981) Ø Stade A : < 3 aires, Hb>10, plaq >100 (survie inchangée) Ø Stade B : > 3 aires, Hb>10, plaquettes>100 (survie 7 ans) Ø Stade C : Hb <10 et/ou plaquettes<100 (survie 2 ans)

Critères de Traitement 1) Classification de Binet : Stades C 2) Critères de progression du NCIWG l l l Signes généraux B Splénomégalie progressive ou massive (débord > 6 cm) Adénopathies progressives ou massives (>10 cm) Temps de doublement lymphocytaire (LDT) Ø >50% du taux de lymphocytes en moins de 2 mois Ø LDT < 6 mois AHAI, PTI corticoresistant

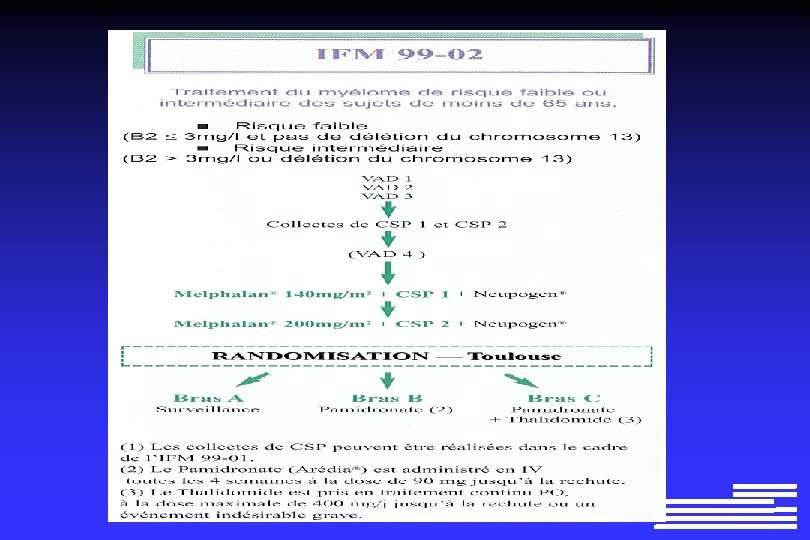
Qui traiter ? l l l Stades C Stades A et B avec critères de progression du NCI ? ? Stades A avec facteurs de mauvais pronostiques ? ? Ø FISH défavorable (17 p-, 11 q-) Ø Ig. VH en configuration germinale Ø Zap 70 + Ø Traitement dans le cadre d’essais cliniques+++

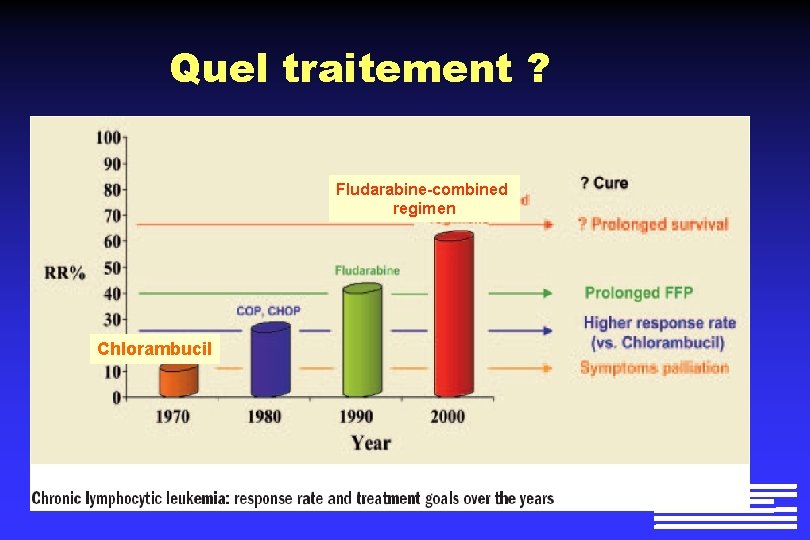
Quel traitement ? Fludarabine-combined regimen Chlorambucil

Quel traitement ? l l l Chimiothérapie Ø Fludarabine Ø Association de fludarabine + chimio / + immunothérapie Immunothérapie Ø Anti-CD 20 : rituximab: Mabthera Ø Anti-CD 52 : alemtuzumab: Mab. Campath Transplantation

Immunothérapie : anti-CD 52 l l Anti-CD 52 humanisé : Mabcampath (alemtuzumab) CD 52 : Ø exprimé par ~ tous les lymphocytes T et B, les monocytes Ø pas par les progéniteurs hématopoïétiques LLC avancées (en 3ème ligne, après Fluda): 33% réponse majeure, durée médiane de réponse 19 mois. Intérêt dans les formes de mauvais pronostiques (mutation p 53)

Conclusions l l Diagnostic positif : nombre absolu, phénotype lymphocytaire Hétérogénéité clinique impose facteurs pronostiques Ø Classifications Rai et Binet Ø Nouveaux marqueurs biologiques Critères de traitement Traitement fondé sur association chimiothérapie (fludarabine) et immunothérapie