Tumeurs crbrales Vincent REINA IFSI Charles Foix Le

Tumeurs cérébrales Vincent REINA, IFSI Charles Foix Le 22/09/2009

Épidémiologie • Distinguer tumeurs cérébrales primitives et secondaires (métastases) • Métastases: ütumeurs cérébrales plus fréquentes ü 50% des tumeurs cérébrales de l’adulte üPoumons, rein, sein, mélanome et prostate üToujours de mauvais pronostic… • Tumeurs cérébrales primitives : ü Malignes (gliomes, …) ou bénignes (méningiomes, …)

Classification histologique: TC primitives l Gliomes §Astrocytomes, oligodendrogliomes, mixtes : oligo-astrocytome §Tumeurs épendymaires §Tumeurs des plexus choroïdes l Tumeurs non gliales §Tumeurs neuronales et glioneuronales : Neuroctytome central, gangliomes, gangliocytomes, DNET… §Tumeurs embryonnaires : PNET(dont médulloblastome) neuroblastomes §Tumeurs pinéales : pinéaloblastome, pinéocytome §Tumeurs méningées et mésenchymateuses §Tumeurs hématopoïétiques : lymphomes, leucémies §Tumeurs des nerfs crâniens §Tumeurs hypophysaires l Kystes Dermoïde, épidermoïde

Épidémiologie TC primitives malignes : Pronostic très sombre…

Classification OMS des TC primitives malignes. Épidémiologie GLIOMES MALINS • Tumeurs ASTROCYTAIRES • GFAP +++, Olig 2 +/üAstrocytome pilocytique (I) üAstrocytome diffus (II) üAtrocytome anaplasique (III) üGBM • Tumeurs OLIGODENDROGLIALES • Olig 2 +++ üOligodendrogliome diffus (II) üOligodendrogliome anaplasique (III) • Tumeurs OLIGOASTROCYTAIRES üOligoastrocytome diffus (II) üOligoastrocytome anaplasique (III)
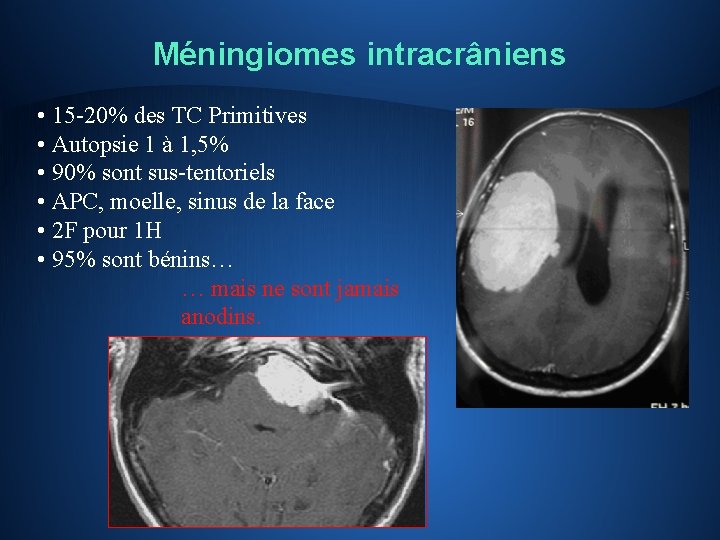
Méningiomes intracrâniens • 15 -20% des TC Primitives • Autopsie 1 à 1, 5% • 90% sont sus-tentoriels • APC, moelle, sinus de la face • 2 F pour 1 H • 95% sont bénins… … mais ne sont jamais anodins.
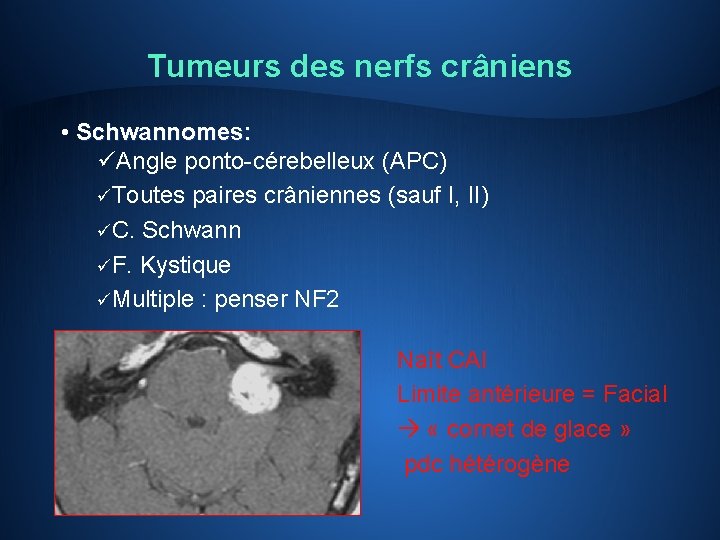
Tumeurs des nerfs crâniens • Schwannomes: üAngle ponto-cérebelleux (APC) üToutes paires crâniennes (sauf I, II) üC. Schwann üF. Kystique üMultiple : penser NF 2 Naît CAI Limite antérieure = Facial « cornet de glace » pdc hétérogène
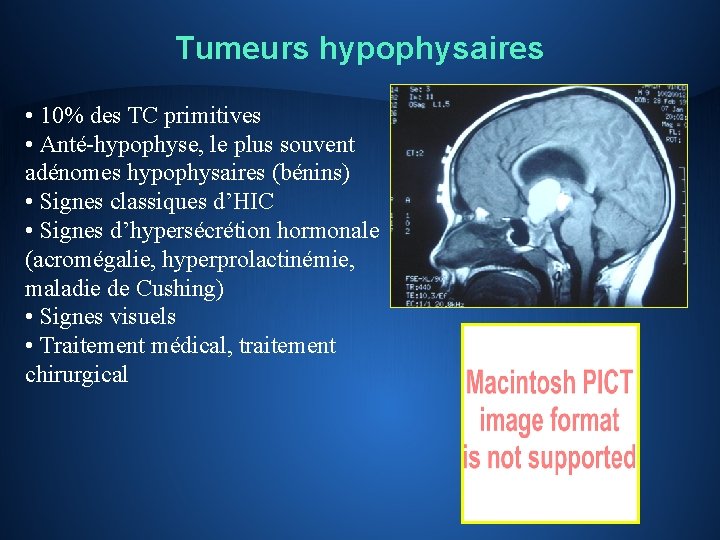
Tumeurs hypophysaires • 10% des TC primitives • Anté-hypophyse, le plus souvent adénomes hypophysaires (bénins) • Signes classiques d’HIC • Signes d’hypersécrétion hormonale (acromégalie, hyperprolactinémie, maladie de Cushing) • Signes visuels • Traitement médical, traitement chirurgical
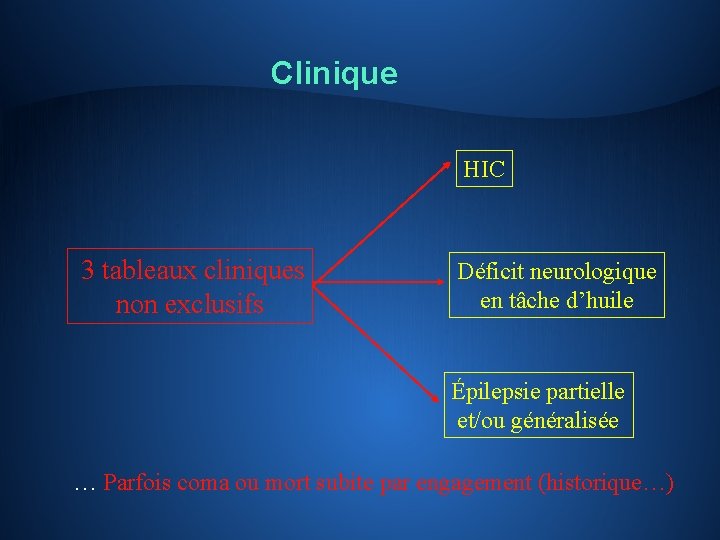
Clinique HIC 3 tableaux cliniques non exclusifs Déficit neurologique en tâche d’huile Épilepsie partielle et/ou généralisée … Parfois coma ou mort subite par engagement (historique…)

HIC (Hypertension intra-crânienne) Les premiers signes d’HIC sont des : • Céphalées (prédominance matinale! Elles peuvent manquer chez l'enfant!) • Vomissements (sont brutaux en 'jet' et soulagent les céphalées) • Troubles visuels (diplopie et œdème papillaire), ++ éclipses visuelles • Bourdonnements d’oreilles. L’apparition de : • Crises comitiales • Troubles du comportement • D’une somnolence • D’une raideur de nuque • Doit faire craindre un engagement et une aggravation brutale catastrophique.

Déficit neurologique • Parfois très discret: lâchage d’objet, faiblesse ü moteur ou sensitif ü évolue à bas bruit, s’aggrave • Parfois beaucoup plus franc ü hémiparésie voir hémiplégie, syndrome pyramidal ü controlatéral à la lésion ü aphasie ütroubles visuels: diplopie (III, IV localisateurs, VI non localisateur) ü atteinte des NC: tronc cérébral • Dépend du siège de la lésion S’aggrave et s’étend progressivement avec l’extension tumorale: En « tâche d’huile »

Épilepsie • Crises partielles ou généralisées • Partielles sont localisatrices • Épilepsie généralement signe de mauvaise tolérance cérébrale

Risque vital: engagement

Gliomes: 2 tableaux cliniques différents l Gliome de bas grade § 20 - 45 ans § 25 -30% gliomes adulte §Infiltration progressive §Transformation anaplasique §inéluctable : médiane 8 ans G. haut grade l Glioblastome (de novo) § 45 -70 ans § 70% TC malignes primitives §Méd survie : 12 - 15 mois

Imagerie • IRM indispensable +/-scanner (souvent fait avant) • IRM: ü fait le diagnostic de TC ü permet de fortement suggérer le diagnostic exact ü précise la localisation exacte de la lésion et ses rapports avec les structures voisines( zone éloquente, vaisseaux…) ü séquences T 1, T 1 gado, T 2 Flair, T 2 *, spectro, perfusion ü coupes axiales, sagittales, coronales • CI° à l’IRM: Claustrophobie, PM, certains clips chirurgicaux anciens implants oculaires À VÉRIFIER ABSOLUMENT!


Imagerie • Scanner souvent fait avant IRM • Scanner thoraco-abdomino-pelvien: üSi suspicion métastase üRecherche primitif • Artériographie cérébrale üTrès rarement üEn préop de certains méningiomes üVisualisation vascularisation üParfois embolisation

Biologie/ autres explorations • Bilan préopératoire • Recherche foyers infectieux • Dosage hormonaux hypophysaires (tumeurs hypophysaires) • Marqueurs tumoraux (métastase suspectée) • Calcémie • Champ visuel, acuité visuelle • Consultation anesthésie

Diagnostics différentiels: image en cocarde… l. Métastase l. Abcès l. Glioblastome l. Ischémie l. Contusion l. Démyélinisant l. Radionécrose / résorption d’hématome

Stratégie de prise en charge • Prise en charge symptomatique • Prise en charge diagnostique • Prise en charge thérapeutique (chir ; radio ; chimio • Les suites d'intervention ; surveillance • L'information aux familles
PEC symptomatique • Hydrocéphalie: valve, ventriculocysternostomie • HTIC: chirurgie, corticothérapie • Epilepsie: chirurgie, antiépileptiques • Endocrino: substitution
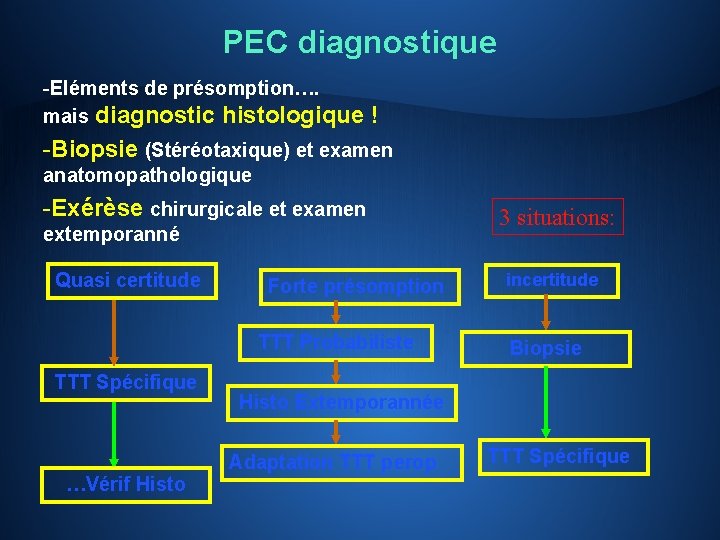
PEC diagnostique -Eléments de présomption…. mais diagnostic histologique ! -Biopsie (Stéréotaxique) et examen anatomopathologique -Exérèse chirurgicale et examen extemporanné Quasi certitude Forte présomption TTT Probabiliste TTT Spécifique …Vérif Histo 3 situations: incertitude Biopsie Histo Extemporannée Adaptation TTT perop TTT Spécifique

Biopsie stéréotaxique
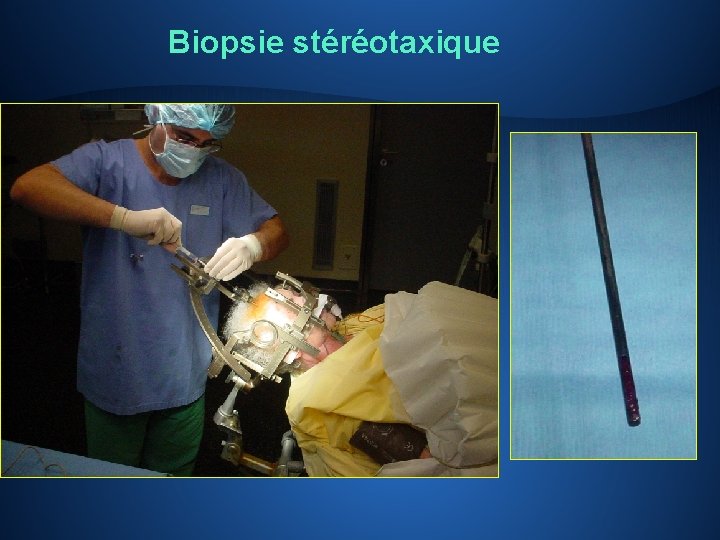
Biopsie stéréotaxique

Traitement curatif/palliatif -Chirurgie : exérèse complète -Radiothérapie -Chimiothérapie : effet indésirables ! Association de traitement ++ Efficacité…

Chirurgie • Haute technicité • Anesthésie générale… le plus souvent! • 4 temps: ü cutané et musculaire ü osseux: « trépanation » ancienne, volet osseux ü intradural et intraparenchymateux: exérèse proprement dite, Microchirurgie et microscope opératoire ü fermeture • Gliomes de bas grade: chirurgie évéillée…pour le temps intra parenchymateux Toujours périlleux, jamais anodin, et ce à tous les moments de l’intervention…
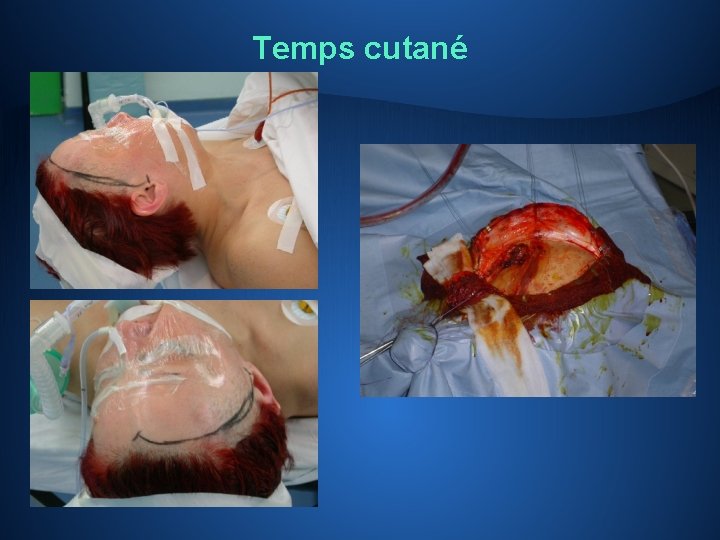
Temps cutané
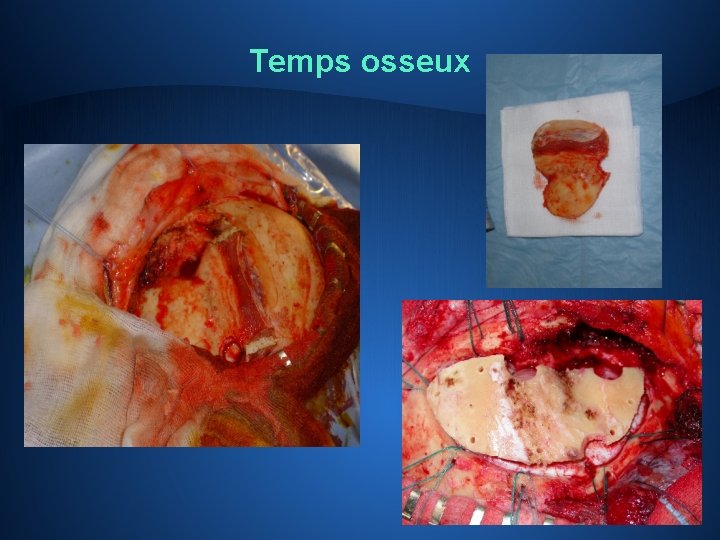
Temps osseux
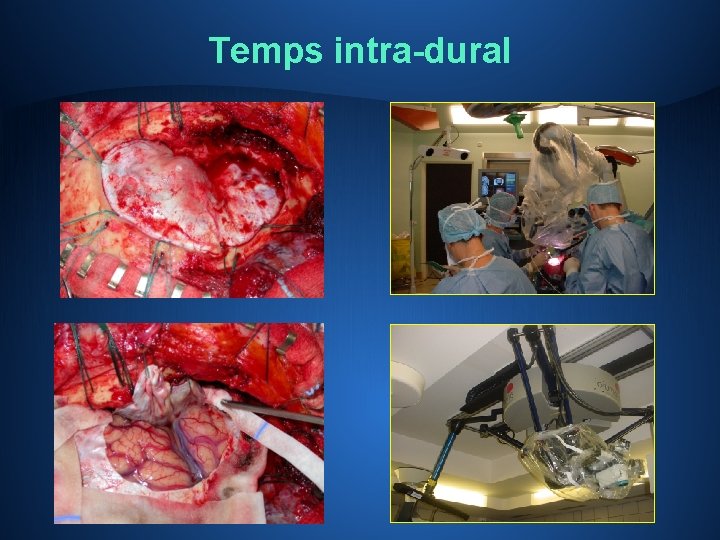
Temps intra-dural
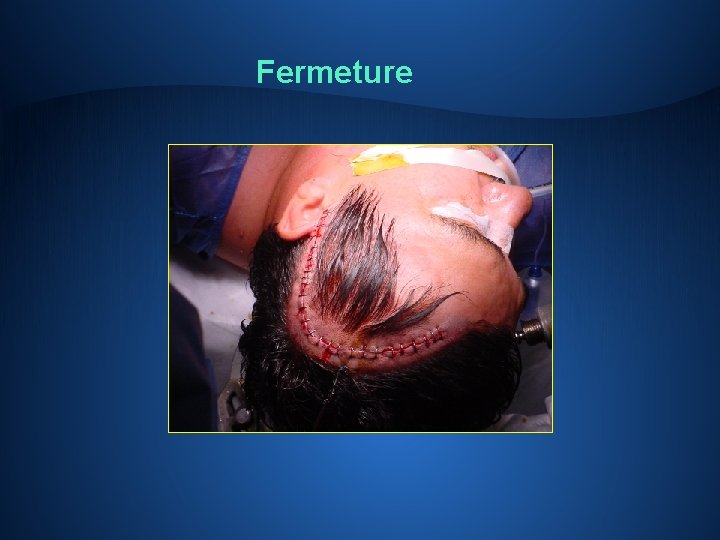
Fermeture

Surveillance • Réveil: ü Conscience, examen neuro (déficit non pré-existant? . . ) üFC, FR, T°c, Sa 02 üECG, RP üGénéralement 24 h en soins intensifs puis retour en salle • En salle: üConscience, Examen neurologique üT°c, cicatrice (infection++++ risque de MÉNINGITE post opératoire J 3 -JX) üFR, FC, Sa 02, ECG: risque EP üAutre si FDR de décompensation d’une comorbidité (Cardiopathies, artériopathies, diabète, Insuff surrénale ou hormonale autre) • Surveillance des TRAIMENTS POST OPÉRATOIRES+++

Coticothérapie • Souvent IV fortes doses jusqu’à J 5 J 7 post-op • Décroissance très progressive et relais per os • Encore, décroissance très progressive • Surveiller glycémie, iono (Na+, K+), PA • Surveiller diabétiques+++ • Supplémentation K+ et vitamino calcique • Protecteur gastrique • Surveiller l’interne • Solumédrol IV, cortancyl, solupred po • Diffu K, mopral, inipomp.
- Slides: 32