CASO CLNICO Distrofias musculares Escola Superior de Cincias











































- Slides: 52

CASO CLÍNICO: Distrofias musculares Escola Superior de Ciências da Saúde – ESCS Pediatria – Internato – HRAS Brasília, 19 de setembro de 2006. Aluna: Gisela de Lima Gomes de Menezes Docente: Elisa Carvalho

ANAMNESE Ø Identificação: MRA, sexo masculino, 1 ano e 4 meses, nascido em 27/05/06, natural de Brasília (DF), residente em Ceilândia (DF). Informante e responsável: Mãe Ø Queixa Principal: Fraqueza desde o nascimento.

Ø H. D. A: Paciente com idade de 1 ano e 4 meses, traqueostomizado desde 10/03/06 (há 6 meses). Encontrava-se em investigação para uma possível distrofia muscular no Hospital Sarah. Realizou eletroneuromiografia no dia 03/02/06, sendo evidenciado comprometimento difuso do neurônio motor inferior, bem como atividade desnervatória atual freqüente. O laudo do exame de DNA não detectou mutação no gene SMN (sobrevida do neurônio motor inferior), mas não foi descartada a hipótese de Atrofia Muscular Espinhal, uma vez que 5% destes casos apresentam outras formas de mutação. Testes para erro inato do metabolismo foram negativos. Aguardava realização de biópsia muscular quando evoluiu com descompensação do padrão respiratório. A mãe procurou o HRAS 05/08/06, sendo a criança internada com diagnóstico de pneumonia. Evoluiu com insuficiência respiratória, necessitando de

Ø H. D. A: Foi então encaminhado para a UTI do Hospital Santa Lúcia (não havia disponibilidade de vaga na UTI do HRAS) no mesmo dia e mantido sob VM e esquema de antibiótico CEFEPIME 500 mg (durante 14 dias). Retornou para a UTI do HRAS em 14/08/06 e completou o tratamento para pneumonia. No dia 02/09/06 evoluiu com boa saturação (92 a 99%) e Fi. O 2 30 -40%, sendo então retirado da VM e permanece em uso de O 2 por tubo traqueal até o momento. Vem realizando fisioterapia diariamente e aguarda desmame de O 2 para alta hospitalar.

Ø - - Antecedentes pessoais fisiológicos: Mãe GI CI P 0 A 0. Parto cesáreo, a termo (41 semanas) Complicações: DHEG e infarto placentário no 7º mês de gestação. PIG assimétrico. Peso: 2985 g PC: 37 cm Est: 51 cm APGAR: 5(1º) – 7(2º) Desenvolvimento Psicomotor Atrasado: Sustentou a cabeça com 8 m. Sentou (com auxílio) e rolou no berço com 10 m. Nunca arrastou, nunca engatinhou, nunca andou. Falou “papai” com 10 m e não voltou a falar após traqueostomia (10 m). LM exclusivo até 15 dias (dificuldade para sugar e ganhar peso). Após este período: LM + NAN 1 Calendário vacinal em dia.

Ø - - Antecedentes pessoais patológicos: Doenças prévias: Nega doenças comuns da infância. Refere 02 internações por pneumonia (02/06 e 08/06). Nega: alergias, hemotransfusões, traumas, uso de medicações.

Ø - - Hábitos de vida e condições sócio-econômicas: Casa de alvenaria, 5 cômodos, 4 pessoas, esgoto, água encanada. Nega animais. Alimentação com 3 mamadeiras ao dia de leite de vaca + mucilon, 2 refeições de sal (arroz, feijão, carne, verduras – amassados), frutas 2 vezes ao dia. Antecedentes Familiares: Pai, 26 anos, vivo, marceneiro e tabagista (separados há 8 meses) Mãe, 25 anos, sadia, dona-de-casa; Nega consangüinidade Irmãos: 9 meses (feminina) – saudável? Doenças na família: Avó materna cardiopata.

Obs: Mãe refere que a criança realizou exames oftalmológicos e auditivos no hospital Sarah e não sabe informar detalhes dos resultados (estão no prontuário do Sarah). n Atualmente em uso de Sulfato Ferroso (7 gotas de 12/12 horas); Paracetamol 7 gotas SOS; O 2 sob cateter 0, 5 L/min n

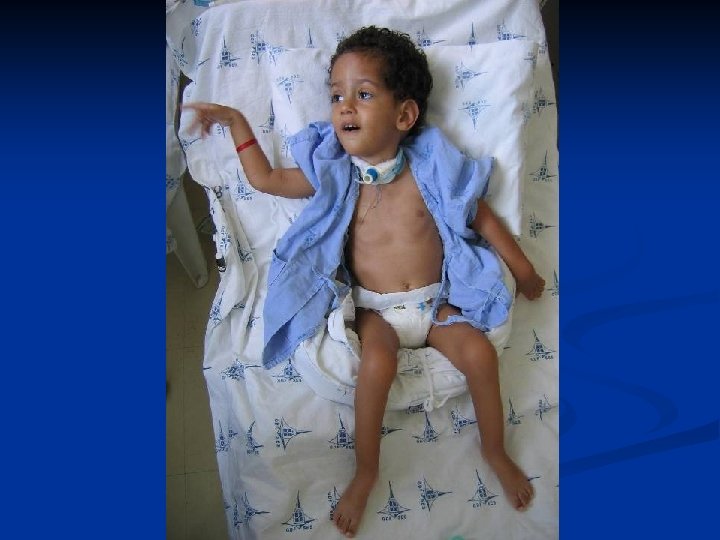
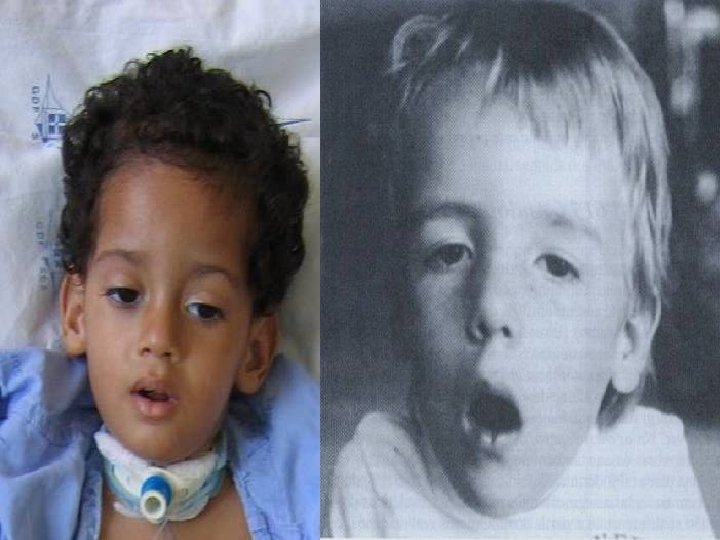
Exame Físico: Peso: 7200 g - REG, hipocorado (+/4+), hidratado, anictérico, acianótico, taquidispnéico, choroso (não emite som), pouco ativo; FC: 126 bpm FR: 50 irpm - ACV: RCR, 2 T , BNF e sem sopros; - AR: Tiragem intercostal discreta; MVF+, presença de roncos e crepitações discretas principalmente em bases pulmonares; - Abdome: Sem alterações; - Sist. Nervoso: Ptose palpebral simétrica. Pupilas isocóricas, fotorreagentes, consensuais. Tetraparesia flácida e simétrica, com atrofia muscular visível. Reflexos patelar e bicipital diminuídos. Presença de fasciculação? Sensibilidade tátil e dolorosa preservadas. Babinsky ausente Ø


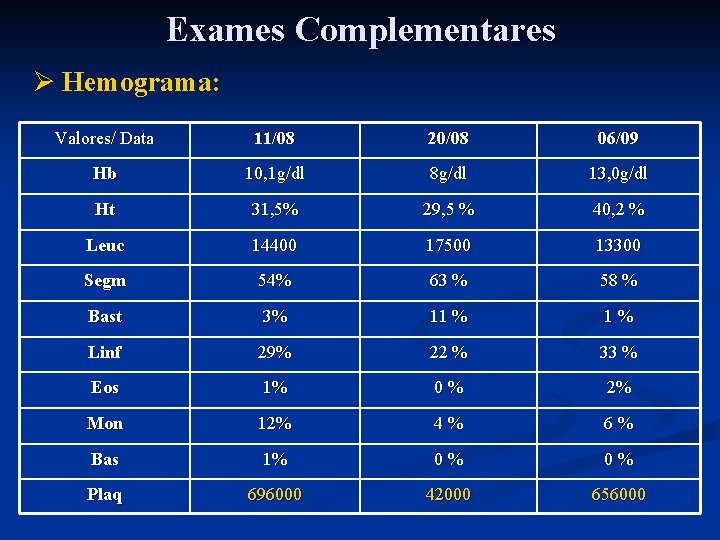
Exames Complementares Ø Hemograma: Valores/ Data 11/08 20/08 06/09 Hb 10, 1 g/dl 8 g/dl 13, 0 g/dl Ht 31, 5% 29, 5 % 40, 2 % Leuc 14400 17500 13300 Segm 54% 63 % 58 % Bast 3% 11 % 1% Linf 29% 22 % 33 % Eos 1% 0% 2% Mon 12% 4% 6% Bas 1% 0% 0% Plaq 696000 42000 656000

Exames Complementares n n n n Cultura para Germes comuns/Secreção Nasal (05/08/06): Pseudomonas aeruginosa Cultura para Germes Comuns/Secreção Retal (05/08/06): Escherichia coli e Klebsiella pneumoniae Cultura para Germes Cumuns/Traqueostomia (05/08/06): Staphylococcus aureus Coprocultura 14/08/06: Escherichia coli Proteína C-Reativa (11/08/06): 0, 5 mg/dl PCR (06/09/06): 0, 30 mg/dl VHS (06/09/06): 40 mm/hora

Radiografias n n RX de tórax (05/08/06): Área cardíaca normal. Velamento da base do hemitórax direito. Opacidades pulmonares em região parahilar E e lobo inferior D por provável processo inflamatório. Cânula de traqueostomia bem posicionada. RX de tórax (11/08/06): Área cardíaca normal. Sonda naso-enteral com extremidade distal projetada no bulbo duodenal. Cânula de traqueostomia bem posicionada. Velamento da base do hemitórax direito. Opacidades pulmonares em região parahilar E e lobo inferior D.

Radiografias n RX de tórax (24/08/06): Discreto grau de hiperinsuflação pulmonar difusa. Cânula de traqueostomia. Coração de aspecto preservado.

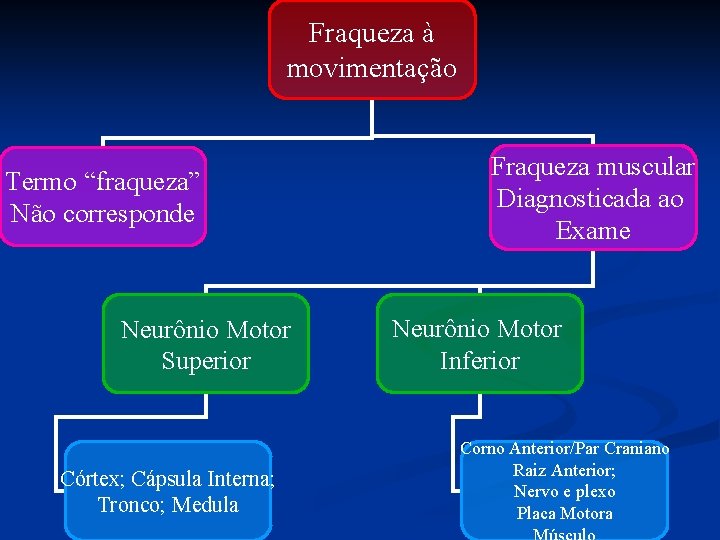
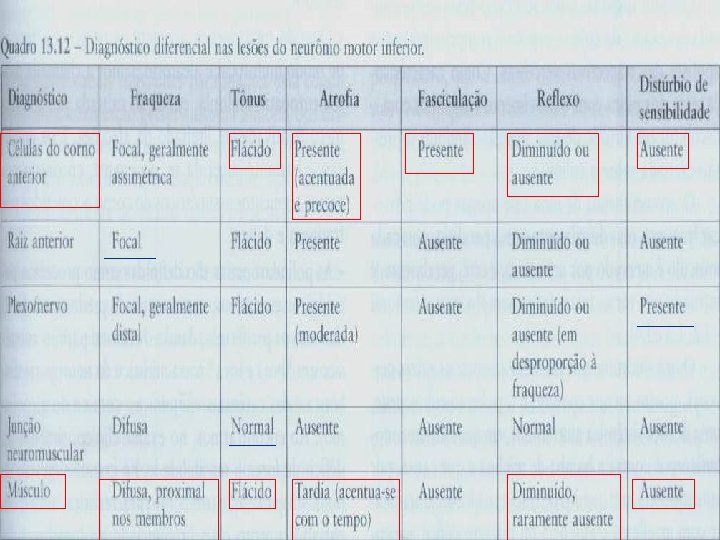
Fraqueza à movimentação Termo “fraqueza” Não corresponde Neurônio Motor Superior Córtex; Cápsula Interna; Tronco; Medula Fraqueza muscular Diagnosticada ao Exame Neurônio Motor Inferior Corno Anterior/Par Craniano Raiz Anterior; Nervo e plexo Placa Motora

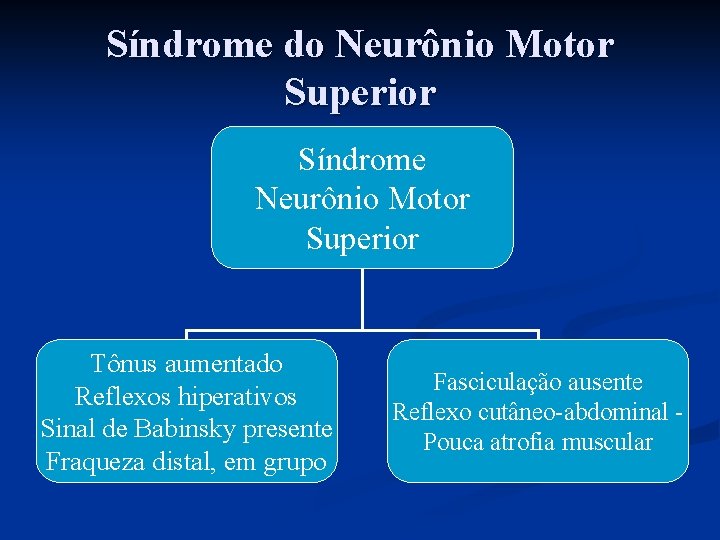
Síndrome do Neurônio Motor Superior n Tônus aumentado/Espasticidade Aumento da n Reflexos Hiperativos excitabilidade de motoneurônios alfa e gama. Lesão de fibras inibidoras retículo espinhais n Sinal de Babinsky Presente espinhal Liberação do reflexo dos flexores/Moderado pelo trato córtico-

Síndrome do Neurônio Motor Superior Fasciculação Ausente n Reflexo cutâneo-abdominal Ausente n Pouca atrofia muscular Menor que no acometimento do neurônio motor inferior – trofismo n Distribuição da fraqueza: em grupo, distal n

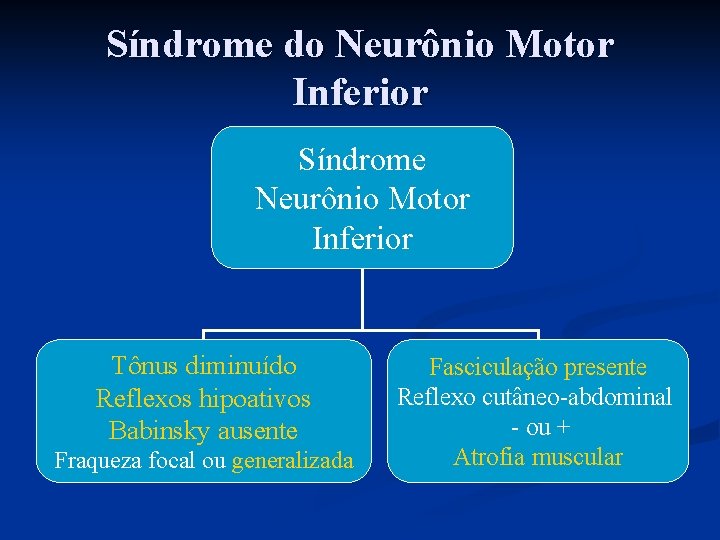
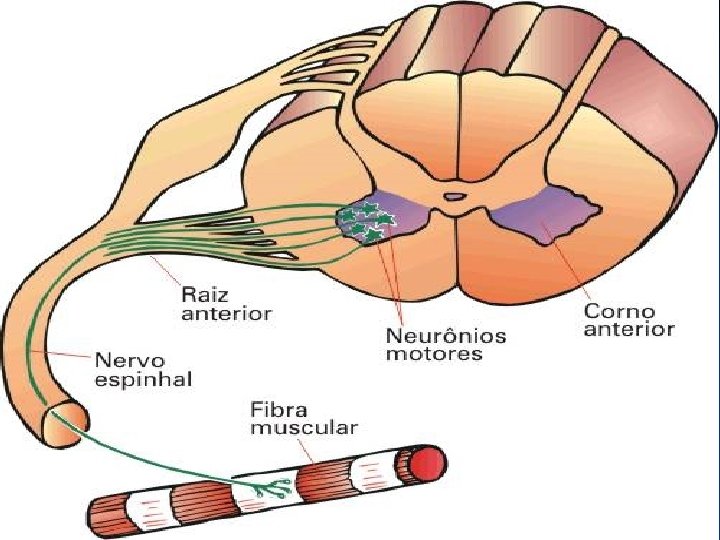
Síndrome do Neurônio Motor Inferior n n n n ↓ estímulo de contração ↑ degradação Tônus diminuído proteínas e miofibrilas Atrofia muscular Reflexos hipoativos → vias eferentes motoras Babinsky ausente → Primeiro Neurônio Intacto Fasciculação presente Perda da inervação muscular, corno anterior da medula Reflexo cutâneo-abdominal ausente ou presente Distribuição da fraqueza: focal ou generalizada

Síndrome do Neurônio Motor Superior Síndrome Neurônio Motor Superior Tônus aumentado Reflexos hiperativos Sinal de Babinsky presente Fraqueza distal, em grupo Fasciculação ausente Reflexo cutâneo-abdominal Pouca atrofia muscular

Síndrome do Neurônio Motor Inferior Síndrome Neurônio Motor Inferior Tônus diminuído Reflexos hipoativos Babinsky ausente Fraqueza focal ou generalizada Fasciculação presente Reflexo cutâneo-abdominal - ou + Atrofia muscular





Abordagem das doenças do músculo e do Nervo n Alguns autores abordam as doenças músculo esqueléticas, denominadas miopatias, como distúrbios nos quais há comprometimento estrutural ou funcional do músculo. Portanto, elas não estariam incluidas nas Doenças do Sistema Nervoso Central, Doenças do Neurônio Motor (incluindo NMI), Nervos Periféricos ou Junção Neuromuscular (que produzem, secundariamente, fraqueza muscular). Seriam diferenciadas dos outros distúrbios por achados clínicos e laboratoriais característicos.

Atrofia Muscular Espinhal n É uma doença das células do corno anterior da medula caracterizada por fraqueza e atrofia muscular com prejuízo de movimentos voluntários como segurar a cabeça, sentar e andar. Seu início é predominantemente na infância e ocorre em 1 para 10 000 nascimentos vivos.


Atrofia Muscular Espinhal n n n A causa é genética e a herança é do tipo autossômica recessiva (na maioria das vezes). Suas formas são condicionadas por um mesmo gene, SMN 1 (survival motor neuron) que é uma cópia quase idêntica deste gene (SMN 2), localizados no braço curto do cromossomo 5 (em 5 q 11 -q 13). Codificam proteínas quase idênticas (a proteína codificada por SMN 2 é truncada). A maioria dos pacientes têm deleções no exon 7 ( ou nos exons 7 e 8 do gene SMN 1).

Atrofia Muscular Espinhal As principais manifestações: n Tônus muscular diminuído, n Fraqueza e atrofia muscular de distribuição simétrica n Diminuição dos reflexos tendinosos n Fasciculações n Deformidades músculo-esqueléticas secundárias. n

Atrofia Muscular Espinhal Tipos n n n Tipo I ou atrofia muscular espinhal progressiva (doença de Werdnig-Hoffmann). É o tipo mais severo. Manifesta-se intra-útero ou nos dois primeiros meses de vida, (relato de movimentos fetais diminuídos). Diminuição do tônus muscular: dificuldade para segurar a cabeça, sugar e deglutir. A dificuldade respiratória surge com certa precocidade (fraqueza da musculatura respiratória). Neste tipo de AME, os núcleos dos nervos cranianos são freqüentemente envolvidos. Sobrevida não ultrapassa os 2 primeiros anos de vida.

Atrofia Muscular Espinhal Tipo II ou atrofia espinhal intermediária. n Neste tipo, as alterações surgem entre 6 meses e 2 anos de idade. n Algumas crianças conseguem permanecer sentadas se colocadas nesta posição e, mais raramente, ficam de pé e andam com apoio. n

Atrofia Muscular Espinhal n n Tipo III ou atrofia espinhal juvenil (doença de Kugelberg-Welander). Os primeiros sintomas entre 2 e 17 anos de idade. Alterações são menos graves e a progressão da doença é lenta. O envolvimento dos membros inferiores tende a ser mais importante do que dos membros superiores e os pacientes com freqüência requerem apenas pequena ajuda. Tipo IV ou atrofia espinhal forma adulta. Acomete adultos entre 30 a 40 anos de idade. O início dos sintomas é insidioso e a progressão é muito lenta.

Atrofia Muscular Espinhal Diagnóstico n n 1) Eletromiografia (EMG): Mede a atividade elétrica do músculo. Na AME, a EMG demonstra sinais de desnervação (potenciais de fibrilação, principalmente). 2) Biopsia muscular: Degeneração da fibra muscular em vários estágios e evidência histoquímica de desnervação. Fibras do tipo I gigantes e misturadas a fascículos de fibras atróficas, fibras em ciclos de desnervação e reinervação, alterações neuropáticas sensitivas muito discretas. 3) Estudo do DNA: Uso de sondas de DNA. Formas raras autossômicas dominantes e recessivas ligadas ao X. 4)Níveis séricos de CK aumentados ou normais.

Atrofia Muscular Espinhal Tratamento Nas formas graves (Tipo I), o tratamento consiste em oferecer suporte clínico à criança e emocional à família. n Nos Tipos II e III os graus de envolvimento são variáveis e as condutas de tratamento são estabelecidas de acordo com o nível de dificuldade de cada criança. n

Atrofia Muscular Espinhal Tratamento Prevenir complicações respiratórias e deformidades com fisioterapia. n Uso de órteses e próteses no auxílio à locomoção. n Exercícíos em piscinas. n Atenção à escoliose. n Tornar a criança tão independente quanto possível. n

Diagnósticos Diferenciais: Distúrbios do Desenvolvimento Muscular/Miopatia Miotubular Fatores Favoráveis n n n Movimentos fetais↓ Início Precoce Atrofia e Hipotonia Dificuldade de Deglutição Assistência Ventilatória Oftalmoplegia Fatores Desfavoráveis n n n Criptorquidia Ausência de Fasciculações CK normal EMG normal Biópsia muscular com fibras pequenas e núcleos vesiculares Herança Recessiva – X

Desproporção Congênita das Fibras Musculares Fatores Favoráveis n n Presente ao nascimento Hipotonia e fraqueza Atraso DNPM Cabeça dolicocéfala? ? ? Fatores Desfavoráveis n n n Rara dificuldade respiratória e disfagia Palato em ogiva Curso não progressivo Níveis CK e EMG normais Biópsia muscular: desproporção no tamanho e quantidade das fibras. Herança recessiva?

Subdivisão: Doença dos Bastões Nemalínicos? Forma Lactente: Presente ao nascimento; Hipotonia e fraqueza; Atraso DNPM; Cabeça dolicocéfala; Palato em Ogiva; dificuldade para vencer a gravidade, necessidade de traqueostomia e gastrostomia. n Formas autossômicas Dominantes (gene TPM 3 – 1 q 21); Recessivas (gene em locus 2 q 21. 2 q 22) e Ligadas ao X n


Distrofia Muscular do tipo Duchenne Fatores Favoráveis n n n Atinge apenas meninos DNPM retardado Escoliose CK bastante elevada Biópsia muscular: degeneração e regeneração, porém com focos de infiltrado inflamatório Fatores Desfavoráveis n n n Manifesta-se entre 3 e 5 anos de idade Fraqueza dos mm faciais tardia ↓ Envolvimento dos mm respiratórios Miocardiopatia EMG s/ desnervação Herança recessiva ligada ao X(60%) – distrofina defeituosa.


Distrofia Muscular do tipo Becker DMB Fatores Favoráveis n n Atinge apenas meninos Escoliose CK bastante elevada Biópsia muscular: degeneração e regeneração, porém com focos de infiltrado inflamatório Fatores Desfavoráveis n n n Manifesta-se entre 3 e 15 anos de idade Evolução mais lenta ↓ Envolvimento dos mm respiratórios Miocardiopatia EMG s/ desnervação Herança recessiva ligada ao X(60%) – distrofina defeituosa.

Distrofia Muscular Miotônica Fatores Favoráveis Fatores Desfavoráveis n n Fraqueza e atrofia muscular nos primeiros anos Dificuldade de deglutição e articulação de palavras Forma neonatal grave n n n n Dificuldade no relaxamento muscular após uma contração Emaciação Facial Típica Lenta evolução (raros deixam de andar) Cardiopatias Anormalidades Endócrinas Deficiências imunológicas EMG miotônica Biópsia: poucas fibras em degeneração


Distrofia Muscular do Tipo Cintura Fatores Favoráveis n n Alguns casos de início na infância apresentam fraqueza muscular progressiva Raro envolvimento cardíaco CK elevada Herança autossômica recessiva na maioria dos casos Fatores Desfavoráveis n n Na maioria dos casos, surge em crianças mais velhas ou adolescentes. EMG inespecífica Raros casos de Herança Autossômica Dominante com defeito no cromossomo 15. Hipertrofia de panturrilhas/deformidades típicas

Distrofia Muscular Congênita Fatores Favoráveis n n n Início Precoce Atrofia e Hipotonia Dificuldade de Deglutição DNPM retardado CK elevada Fatores Desfavoráveis n n n Contraturas desde o nascimento EMG inespecífica Biópsia muscular: proliferação intensa do colágeno endomisial, fibras musculares arredondadas, ↑colágenos e tecido adiposo Presença de merosina Doenças neurológicas

Distrofia Muscular Facioescápuloumeral Fatores Desfavoráveis Fatores Favoráveis n n Início precoce em alguns casos Fraqueza muscular e atrofia Biópsia muscular com padrões de degeneração e regeneração n n Fraqueza inicial mais grave nos mm da cintura escapular Lábios inferior e superior protusos, com boca arredondada/lagoftalmo Deformidades evidentes na cintura escapular EMG inespecífica Biópsia muscular: proliferação extensa do Tec. Conj. e variações extremas nas

Miastenia Gravis Fatores Favoráveis n n Ptose palpebral + Alteração da motilidade ocular extrínseca Disartria, disfagia Fraqueza muscular Comprometimento respiratório Fatores Desfavoráveis n n n Rara em crianças Fraqueza muscular desencadeada por exercício Doença auto-imune EMG com resposta decrescente à estimulação nervosa Anticorpos anti-receptores ACh

Outros Diagnóstico Diferenciais n n n Miopátias Endócrinas (tireóideas, hipoparatireoidismo, induzida por esteróides). Paralisia periódica relacionada ao potássio (genes defeituosos 17 q 13. 1 -13. 3 e 1 q 31 -32) Hipertermia maligna (rabdomiólise – gene locus 19 q 13. 1) Glicogenoses Miopatias Mitocondriais, Lipídicas e por deficiência de Vitamina “E” Poliomielite (calendário vacinal em dia). Outros enterovírus

Outros Diagnóstico Diferenciais n n Forma juvenil de Esclerose Lateral Amniotrófica é rara e provoca perda de neurônios motores superiores e inferiores. Clinicamente evidente, ao contrário da AME. Curso fatal. Síndromes de Pena-Shokeir e de Marden-Walker Hipoplasias pontino-cerebelares, envolvem também degeneração do neurônio motor, mas o SMN é normal. Doenças de Tay-Sachs, Batten e Pompe (sinais de denervação mais discretos).

Diagnóstico Sindrômico Síndrome Neurônio Motor Inferior Miopatia Diagnótico Topográfico: Corno Anterior Diagnóstico Topográfico: Musculatura Esquelética Diagnóstico etiológico: Mutação Genética Biópsia Muscular/Nova Análise genética

Consultem: Sindrome de Werdnig-Hoffmann Autor(es): Ana Cláudia A. Dantas, Giselle D. Zanchetta, Gláucia V. Ferreira, Lenira S. Valadão, Marina R. Bezerra, Paulo R. Margotto