ADHERENCIA AL TRATAMIENTO ANTITUBERCULOSIS INTERVENCIONES PRIORIZADAS La adherencia

ADHERENCIA AL TRATAMIENTO ANTITUBERCULOSIS INTERVENCIONES PRIORIZADAS

La adherencia es un término que se define como el grado en que una persona sigue el plan de tratamiento y las recomendaciones de su proveedor de salud.
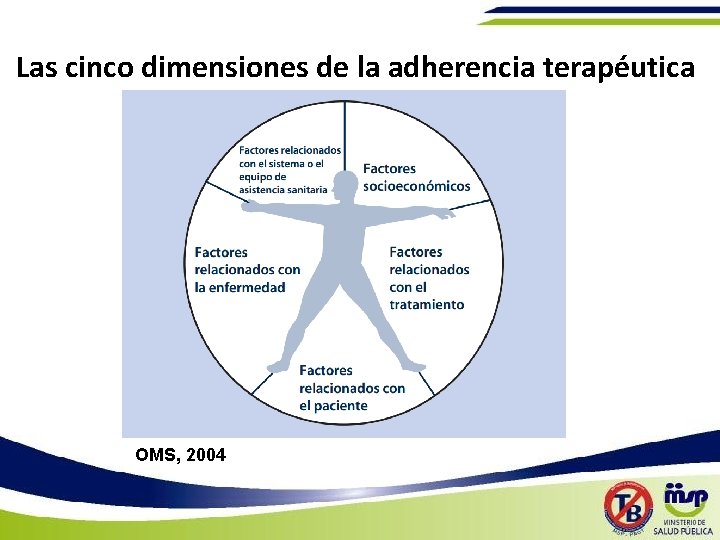
Las cinco dimensiones de la adherencia terapéutica OMS, 2004
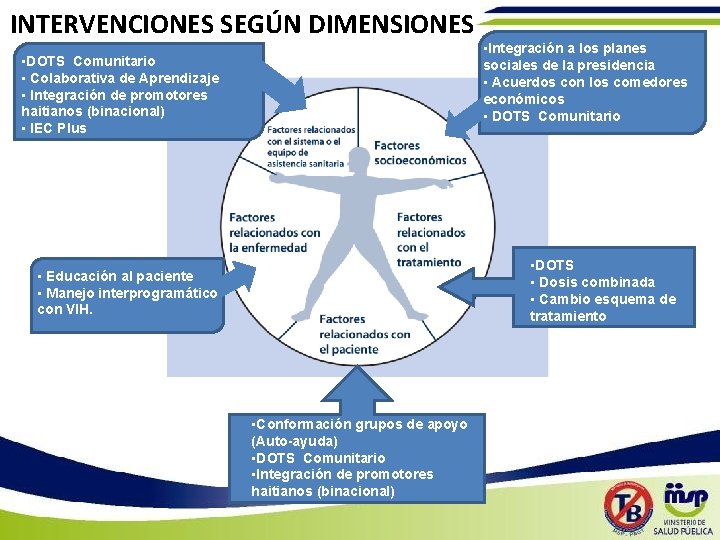
INTERVENCIONES SEGÚN DIMENSIONES • Integración a los planes sociales de la presidencia • Acuerdos con los comedores económicos • DOTS Comunitario • Colaborativa de Aprendizaje • Integración de promotores haitianos (binacional) • IEC Plus • DOTS • Dosis combinada • Cambio esquema de tratamiento • Educación al paciente • Manejo interprogramático con VIH. • Conformación grupos de apoyo (Auto-ayuda) • DOTS Comunitario • Integración de promotores haitianos (binacional)

Estrategias e intervenciones para mejora la adherencia CLINICO-PROGRAMATICO • DOTS • Dosis combinada • DOTS Comunitario • Colaborativa de Aprendizaje • Cambio esquema de tratamiento • IEC Plus • Conformación grupos focales (Auto-ayuda) • Integración de promotores haitianos (binacional) MEJORA DE LAS CONDICIONES SOCIOECONOMICAS • Integración a los planes sociales • Presidencia de la República • Ministerio de Salud • Acuerdos con los comedores económicos • Conformación de los Comité Alto a la tuberculosis

Colaborativa de aprendizaje “PRÁCTICAS BASADAS EN EVIDENCIA PARA LA GESTIÓN DEL PROGRAMA DE TUBERCULOSIS" • Aumentar la detección de sintomáticos respiratorios de 63% a 70%; • Aumentar la tasa de curación de pacientes en tratamiento de la Tuberculosis de 85% a 90%; • Reducir los abandonos al tratamiento de la TB de 8% a 6% • Reducir las transferencias sin confirmar del 2% al 0%.

Intervenciones de la Colaborativa • Las intervenciones de mejores prácticas fueron diseñadas para dar respuesta a los problemas de detección de SR y adherencia de casos “Las Colaborativas de Aprendizaje están conformadas por un conjunto de servicios de salud, que tienen el interés común en buscar mejoras en un tema específico, basadas en metas definidas, mediante la implementación de mejores prácticas. “

Intervenciones de la Colaborativa 1. Mejora de la captación de sintomáticos respiratorios y casos de Tuberculosis con base en el análisis del flujo de pacientes en los centros priorizados (Descripción de la ruta del paciente e identificación de barreras de acceso). 2. Aumento de la capacidad del diagnóstico bacteriológico, a través del análisis de la productividad con base a demanda esperada (Análisis de Laboratorio). 3. Búsqueda de sintomáticos respiratorios en Centros de salud (Triage). 4. Búsqueda de sintomáticos respiratorios en consulta (Pesquisa en consulta). 5. Protocolo para la transferencia y referencia de casos de Pacientes con Tuberculosis. 6. Sistema de Alerta Temprana para la adherencia al tratamiento de la Tuberculosis (SATTB). 7. Socialización de la actividad de capacitación 8. Uso de la información para la resolución de problemas y mejora de resultados.

• Intervenciones en poblaciones vulnerables – Integracion a los planes sociales del estado a pacientes categorias 1 y 2. del ICV. – Intervenciones inmigrantes haitianos (binacional) – Acuerdos con los Comedores Económicos

Sistema de Alerta temprana • Un sistema de alerta temprana, SAT, consiste en la transmisión rápida de datos que active mecanismos de alarma en una población previamente organizada y capacitada para reaccionar de manera temprana y oportuna lo que permite a las personas expuestas a la amenaza tomar acciones para reducir el riesgo y prepararse para una respuesta efectiva (OEA, 2010).

Los 5 elementos fundamentales de la alerta temprana De acuerdo con la Estrategia Internacional para la Reducción de desastres (EIRD), un sistema de alerta temprana necesariamente comprende cinco elementos fundamentales: • • Conocimiento del riesgo. Seguimiento de cerca o monitoreo de la amenaza. Análisis y pronóstico de las amenazas. Comunicación o difusión de las alertas y los avisos. • Capacidades locales para responder frente a la alerta recibida.

Una debilidad o falla en cualquiera de estos elementos da por resultado que falle todo el sistema • (UNISDR, 2009).

Sistema de Alerta temprana (SAT-TB) “Caracterizar los pacientes de los centros de salud para identificar barreras de acceso y posibles factores de baja adherencia, con el propósito de dirigir las intervenciones en base a la caracterización del paciente. ”

¿EN QUÉ CONSISTE LA INTERVENCIÓN? 1. - Identificar señales de alerta temprana • Faltar a las citas para la toma de medicamentos para la TB. • Historia de no adherencia a los medicamentos. • Depresión. • Uso de Alcohol y otras sustancias. • Necesidad de cuidado de los niños o familiares. • Falta de Alimentos. • Falta de recursos para transporte. • Aislamiento Social. 3. - Documentar las intervenciones realizadas 2. - Dar respuesta rápida a las alertas • DOTS centrado en el paciente (DOT – Modificado). • Referencia a Servicios de Salud Mental. • Referencia a servicios de atención de alcohol y/o drogas. • Apoyo económico a pacientes con problemas para transporte. • Apoyo económico a pacientes con problemas de alimentación. • Apoyo comunitario. • Apoyo familiar.
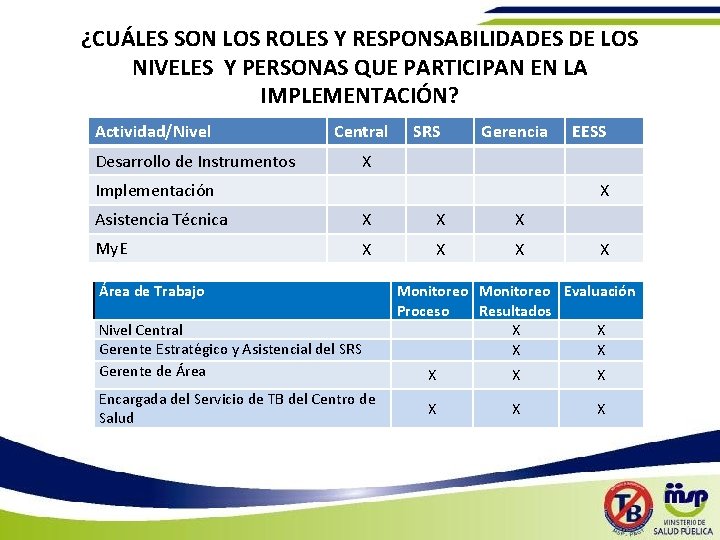
¿CUÁLES SON LOS ROLES Y RESPONSABILIDADES DE LOS NIVELES Y PERSONAS QUE PARTICIPAN EN LA IMPLEMENTACIÓN? Actividad/Nivel Desarrollo de Instrumentos Central SRS Gerencia EESS X Implementación X Asistencia Técnica X X X My. E X X X Área de Trabajo Nivel Central Gerente Estratégico y Asistencial del SRS Gerente de Área Encargada del Servicio de TB del Centro de Salud X Monitoreo Evaluación Proceso Resultados X X X X X
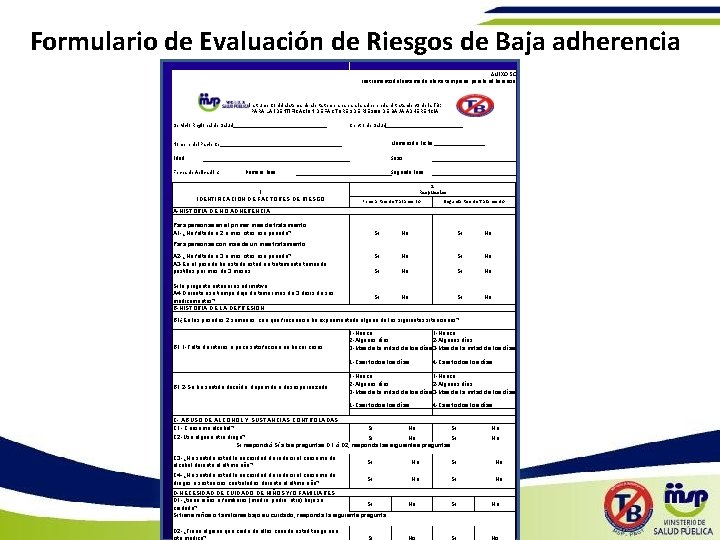
Formulario de Evaluación de Riesgos de Baja adherencia ANEXO 5 C Instrumento del sistema de alerta temprana para la adherencia al tratamiento de la TB: PARA LA IDENTIFICACION DE FACTORES DE RIESGO DE BAJA ADHERENCIA Servicio Regional de Salud_________________ Centro de Salud______________ Nombre del Paciente______________________ Numero de Ficha _________ Edad Sexo Fecha de Aplicación: Primera Fase: 1 IDENTIFICACION DE FACTORES DE RIESGO Segunda Fase: 2 Respuestas Primera Fase de Tratamiento Segunda Fase de Tratamiento A-HISTORIA DE NO ADHERENCIA Para personas en el primer mes de tratamiento: A 1 -¿Ha faltado a 2 o más citas ese periodo? Si No Si No Para personas con más de un mes tratamiento: A 2 -¿Ha faltado a 3 o más citas ese periodo? A 3 -En el pasado ha estado usted en tratamiento tomando pastillas por más de 3 meses Si la pregunta anterior es afirmativa: A 4 -Durante ese tiempo dejo de tomar más de 3 dosis de sus medicamentos? B-HISTORIA DE LA DEPRESION B 1¿En las pasadas 2 semanas, con qué frecuencia ha experimentado alguna de las siguientes situaciones? B 1. 1 -Falta de interés o poca satisfacción en hacer cosas: 1 -Nunca 2 -Algunos días 3 -Más de la mitad de los días 4 -Casi todos los días B 1. 2 -Se ha sentido decaído, deprimido o desesperanzado: 4 -Casi todos los días 1 -Nunca 2 -Algunos días 3 -Más de la mitad de los días 4 -Casi todos los días C- ABUSO DE ALCOHOL Y SUSTANCIAS CONTROLADAS C 1 - Consume alcohol? Si No Si C 2 -Usa alguna otra droga? Si No Si Si respondió Sí a las preguntas D 1 ó D 2, responda las siguientes preguntas: No No C 3 -¿Ha sentido usted la necesidad de reducir el consumo de alcohol durante el último año? Si No C 4 -¿Ha sentido usted la necesidad de reducir el consumo de drogas o sustancias controladas durante el último año? Si No D-NECESIDAD DE CUIDADO DE NIÑOS Y/O FAMILIARES D 1 -¿tiene niños o familiares (madre, padre, otro) bajo su Si cuidado? Si tiene niños o familiares bajo su cuidado, responda la siguiente pregunta: D 2 -¿Tiene alguien que cuide de ellos cuando usted tenga una cita médica? No Si No

E-ALIMENTACION No le afecta nada Le afecta mucho E 1 -En escala de 1 al 5, en donde 1 significa que no le afecta en nada, y 5 significa que le afecta mucho, en qué medida afecta la falta de alimentos a su adherencia a los medicamentos? No le afecta nada Le afecta mucho 1 2 3 4 5 1 2 F- ACCESO A TRANSPORTE F 1 -Ha faltado o faltaría a alguna cita debido a problemas para llegar al Si No Si centro de salud G- AISLAMIENTO SOCIAL A continuación se leeré una serie de situaciones, si usted se siente así o las comparte indíqueme si esta de acuerdo o no. G 1 -Cuando necesito que me ayuden, usualmente encuentro a alguna persona. G 2 -No tengo a nadie en quien apoyarme cuando tengo problemas. G 3 - No tengo personas que me visiten con la frecuencia que quisiera. G 4 -Frecuentemente me encuentro solo o sola G 5 -Siento que tengo muchos amigos 3 No 4 Intervencion No Si No No No Si Si No No 6 Factor Identificado 7 Selección Primera Fase (S/N) 8 Selección Segunda Fase (S/N) Llamadas recordatorias Todos Visitas domiciliarias de motivacion Todos 3 Visita domiciliaria para administrar medicamento 4 Identificacion de apoyo familiar o comunitario para el paciente 5 Referir al servicio de psicologia o psiquiatria para diagnostico, tratamiento y/o apoyo 6 Referido a Programas de Solidaridad (SIUBEN, y ayudas) E 7 Entrega de canasta familiar/ apoyo nutricional E 8 Suministro de desayuno o bebida complementaria E 9 Subsidio economico para transporte F Todos, si faltan a cita Todos B, C REGISTRO DE INTERVENCIONES IMPLEMENTADAS Completado por_____________________________ [1] Kroenke, K. , Spitzer, R. , Williams, J. PRIME-MD PHQ (2 Question Screen). Adapted 2010. [1] NYU School of Medicine. NYU Medical Center Screening for Anxiety (OSA). 2010 [1] Cetkovich, M. Preguntas simples para problemas complejos. INECO Abril 29, 2009 Developed by Cicatelli Associates Inc. for HRSA Project: Integrating peers as key members of multidisciplinary teams. Desarrollado por Cicatelli Associates Inc. / Proyecto COPRESIDA-Fondo Mundial de Lucha Contra el SIDA, la Tuberculosis y la Malaria. No Si Si Si SELECCIÓN DE INTERVENCIONES 5 Recomendada para Factor 11 Completada (S/N) 5 No 2 10 Fecha de Realizacion 4 Si 1 9 No. Intervencion 3 12 Comentarios/Observaciones

IEC Plus • incorpora y sistematiza un grupo de intervenciones con origen en la clasificación del SAT y considera asistencia especializada

Intervenciones en el IEC Plus Gestionar apoyo social Gestionar y entregar apoyo nutricional a pacientes. Gestionar y entregar el apoyo económico a transporte Consejería en adherencia. Consejería salud mental (adicciones). Intervenciones en estigma y discriminación en el seno familiar. • Identificación de cualquier otra intervención necesaria • • •
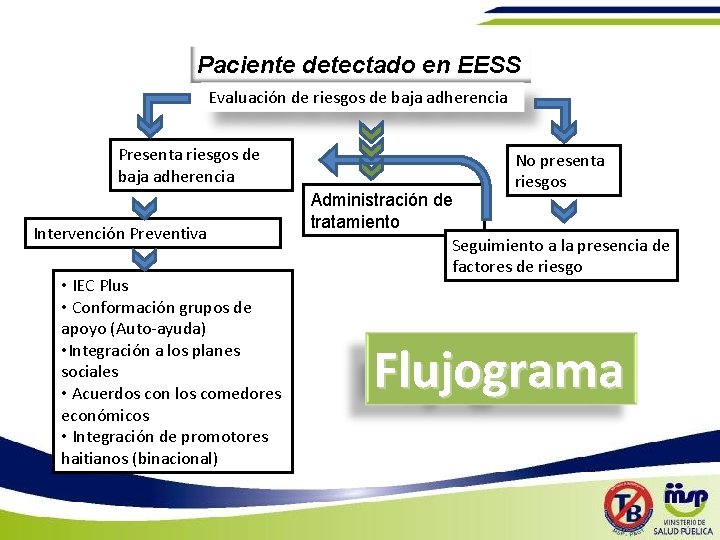
Paciente detectado en EESS Evaluación de riesgos de baja adherencia Presenta riesgos de baja adherencia Intervención Preventiva • IEC Plus • Conformación grupos de apoyo (Auto-ayuda) • Integración a los planes sociales • Acuerdos con los comedores económicos • Integración de promotores haitianos (binacional) No presenta riesgos Administración de tratamiento Seguimiento a la presencia de factores de riesgo Flujograma
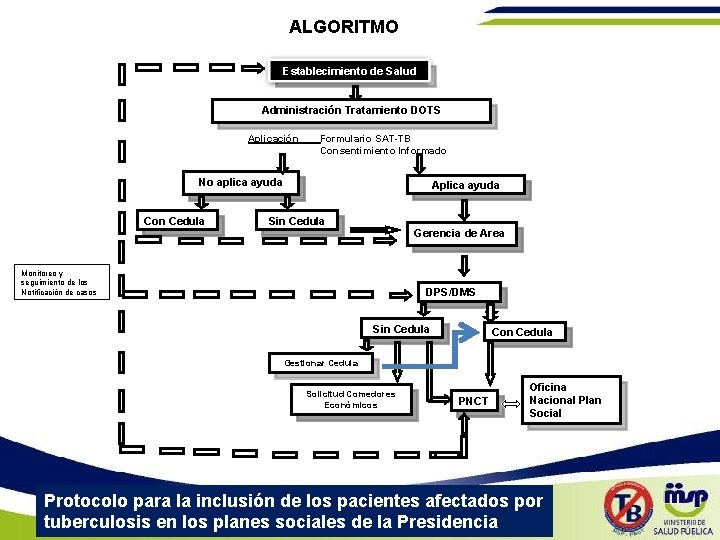
ALGORITMO Establecimiento de Salud Administración Tratamiento DOTS Aplicación Formulario SAT-TB Consentimiento Informado No aplica ayuda Con Cedula Aplica ayuda Sin Cedula Gerencia de Area Monitoreo y seguimiento de los Notificación de casos DPS/DMS Sin Cedula Con Cedula Gestionar Cedula Solicitud Comedores Económicos PNCT Oficina Local Plan Nacional Plan Social Protocolo para la inclusión de los pacientes afectados por tuberculosis en los planes sociales de la Presidencia

CONFORMACION DE GRUPOS FOCALES (DE APOYO)

OBJETIVO GENERAL: • Desarrollar e implementar intervenciones educativas sobre Tuberculosis en poblaciones vulnerables a través de grupos focales, siguiendo la metodología de evaluación formativa, que contribuya a la adherencia al tratamiento antituberculosis.

Primera fase (Prueba Piloto) • Centros Priorizados – DMS 1, 4 y 7, y las DPS Santiago y San Pedro de Macorís • Pacientes seleccionados – Todo paciente con menos de 30 dias de inicio de tratamiento al momento de la conformacion de los grupos.

Perfil del equipo desarrollador • Un medico salubrista, especialista en investigaciones • Medico salubrista, especialista en información y educación en salud pública • Medico salubrista, epidemióloga • Ex-paciente, presidenta de la Asociación de Afectados por Tuberculosis.

Caracteristicas de las Intervenciones • Centradas en los pacientes – informe y eduque – Identificando los factores que pueden incidir en la no adherencia, identificando causas y soluciones • Se conformaran grupos focales – máximo de 10 pacientes por grupo – realizando tres intervenciones bimensuales en cada grupo.

Caracteristicas de las Intervenciones • La coordinación del trabajo debe ser realizada con los encargados provinciales de las DPS/DMS. • Casos en tratamiento con factores de no adherencia – usuarios de drogas y otras adicciones – TB/VIH – menores de 15 años – pacientes con perfil de baja adherencia • Alcohólicos • personas en extrema pobreza • nacionales haitianos – personas objeto de violencia. – Otros

Segunda Fase (Expansión) Actividad Intervenciones Aplicación del DOTS • Visitas mensuales a los centros prioritarios comunitario y paquete IEC • realización y/o verificación de la evaluación de baja plus a pacientes con riesgo de adherencia abandono del tratamiento y • capacitación del personal barreras de acceso en • análisis de las cohortes en tratamiento localidades priorizadas • entrevistas a los pacientes • Gestionar inclusión de pacientes en los subsidios del Gabinete Social • Capacitar al recurso humano • Capacitación a promotores de salud que realizaran el DOTS de los centros de salud comunitario • Monitoreo y evaluación de • Entrega del DOTS comunitario o apoyo de transporte los resultados, y el uso de la garantizado información en la toma de • Condiciones optimas de manejo de los fármacos decisiones. • Registro de administración de medicamento y alerta de reacciones adversa • Recopilar información y medios de verificación y elaborar informes • Monitorear y evaluar el cumplimiento en todos los niveles de la estructura de ejecución.
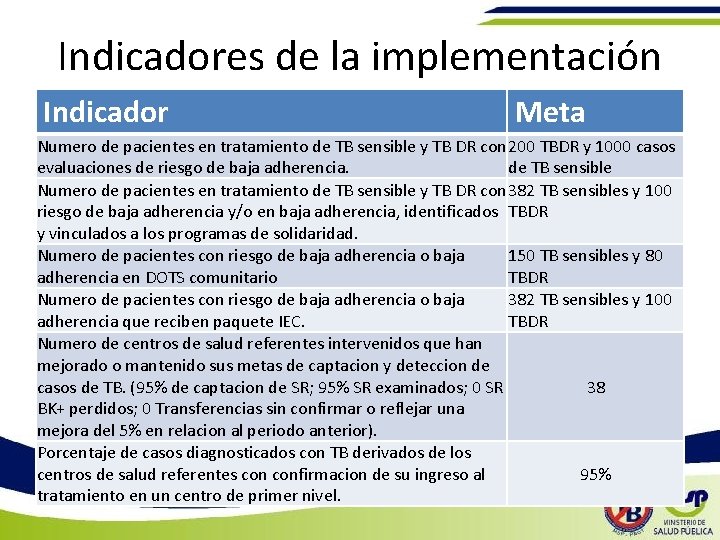
Indicadores de la implementación Indicador Meta Numero de pacientes en tratamiento de TB sensible y TB DR con 200 TBDR y 1000 casos evaluaciones de riesgo de baja adherencia. de TB sensible Numero de pacientes en tratamiento de TB sensible y TB DR con 382 TB sensibles y 100 riesgo de baja adherencia y/o en baja adherencia, identificados TBDR y vinculados a los programas de solidaridad. Numero de pacientes con riesgo de baja adherencia o baja 150 TB sensibles y 80 adherencia en DOTS comunitario TBDR Numero de pacientes con riesgo de baja adherencia o baja 382 TB sensibles y 100 adherencia que reciben paquete IEC. TBDR Numero de centros de salud referentes intervenidos que han mejorado o mantenido sus metas de captacion y deteccion de casos de TB. (95% de captacion de SR; 95% SR examinados; 0 SR 38 BK+ perdidos; 0 Transferencias sin confirmar o reflejar una mejora del 5% en relacion al periodo anterior). Porcentaje de casos diagnosticados con TB derivados de los centros de salud referentes confirmacion de su ingreso al 95% tratamiento en un centro de primer nivel.
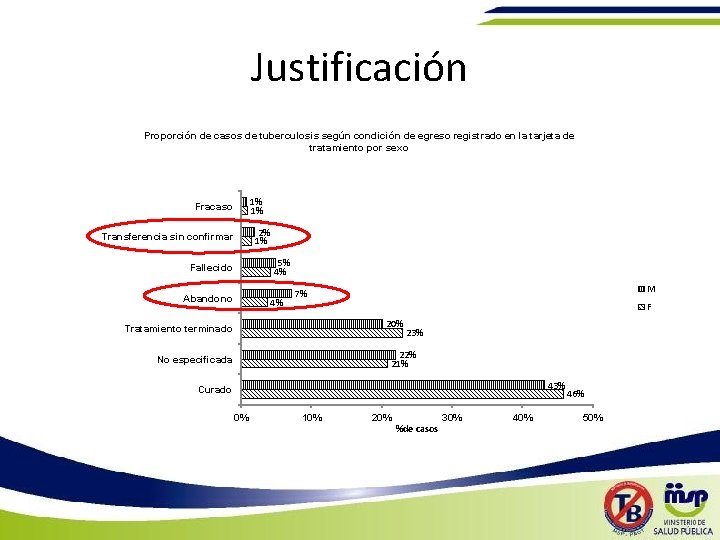
Justificación Proporción de casos de tuberculosis según condición de egreso registrado en la tarjeta de tratamiento por sexo 1% 1% Fracaso 2% 1% Transferencia sin confirmar 5% 4% Fallecido Abandono 4% M 7% F 20% Tratamiento terminado 23% 22% 21% No especificada 43% Curado 0% 10% 20% 30% %de casos 40% 46% 50%
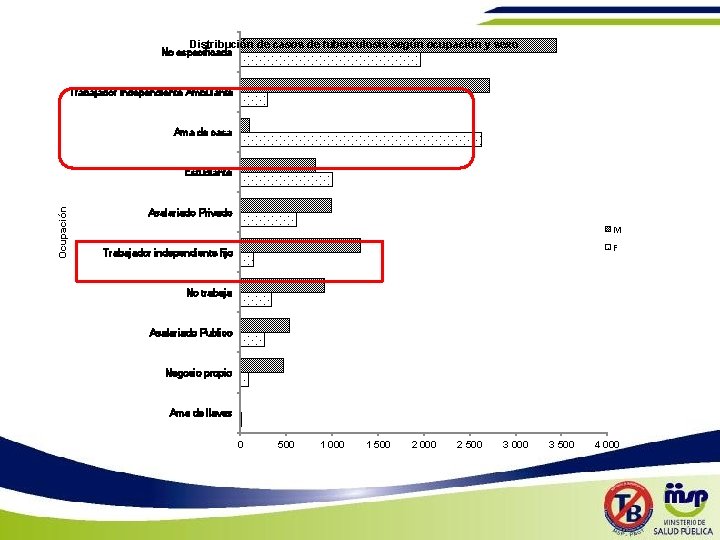
Distribución de casos de tuberculosis según ocupación y sexo No especificada Trabajador independiente Ambulante Ama de casa Ocupación Estudiante Asalariado Privado M F Trabajador independiente fijo No trabaja Asalariado Publico Negocio propio Ama de llaves 0 500 1 000 1 500 2 000 2 500 3 000 3 500 4 000
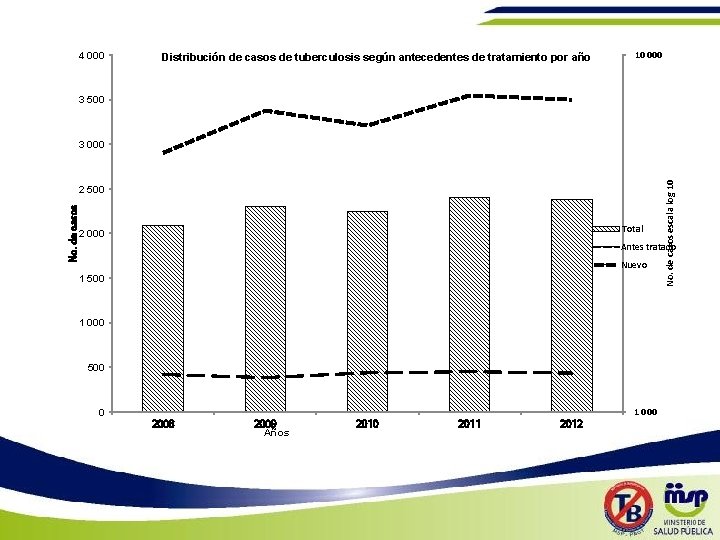
4 000 Distribución de casos de tuberculosis según antecedentes de tratamiento por año 10 000 3 500 No. de casos 2 500 Total 2 000 No. de casos escala log 10 3 000 Antes tratado Nuevo 1 500 1 000 0 2008 2009 Años 2010 2011 2012
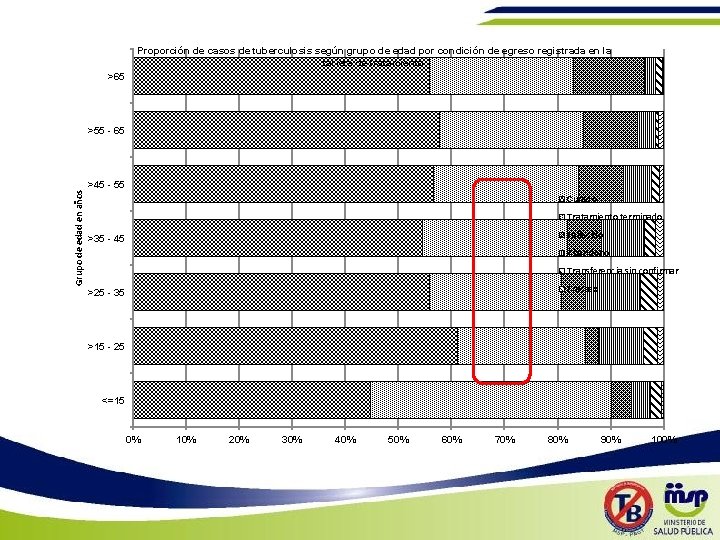
Proporción de casos de tuberculosis según grupo de edad por condición de egreso registrada en la tarjeta de tratamiento >65 >55 - 65 Grupo de edad en años >45 - 55 Curado Tratamiento terminado Fallecido >35 - 45 Abandono Transferencia sin confirmar Fracaso >25 - 35 >15 - 25 <=15 0% 10% 20% 30% 40% 50% 60% 70% 80% 90% 100%
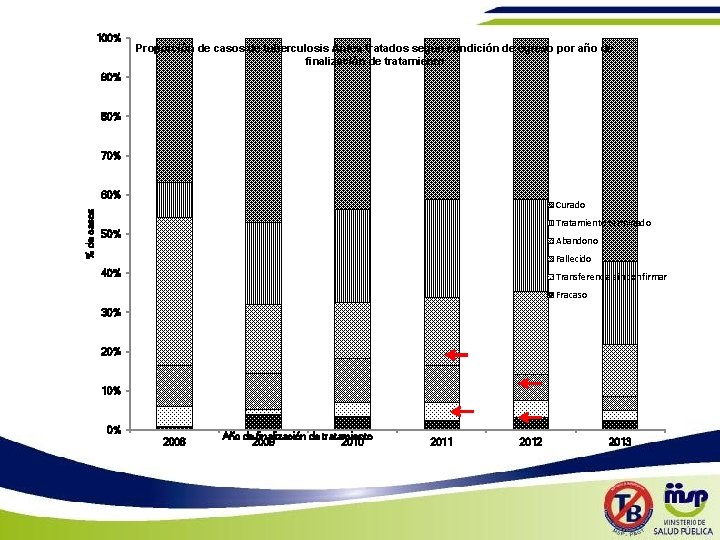
100% Proporción de casos de tuberculosis Antes tratados según condición de egreso por año de finalización de tratamiento 90% 80% 70% % de casos 60% Curado Tratamiento terminado 50% Abandono Fallecido 40% Transferencia sin confirmar Fracaso 30% 20% 10% 0% 2008 Año de finalización de tratamiento 2009 2010 2011 2012 2013


Próximos Pasos

Próximos Pasos • Integración del IDCP a la implementación de las estrategias de adherencia en los centros priorizados (segunda fase grupos focales) • Consolidación de las intervenciones para mejora de la adherencia de los pacientes al tratamiento antituberculosis.

Metas (31 diciembre 2015) • 85% curación • 90% éxito de tratamiento • 6% abandono
- Slides: 38