Attitude Diagnostique et Thrapeutique face aux Diarrhes Chroniques



























































































- Slides: 117

Attitude Diagnostique et Thérapeutique face aux Diarrhées Chroniques Dr Ariane Gerkens Laboratoires Abbott Jeudi 10 février 2011 1

Plan 1. 2. 3. 4. 5. 6. 7. 8. Définition Classification / causes Anamnèse Examen clinique Examens complémentaires Stratégie diagnostique Traitements Conclusions 2

Plan 1. 2. 3. 4. 5. 6. 7. 8. Définition Classification / causes Anamnèse Examen clinique Examens complémentaires Stratégie diagnostique Traitements Conclusions 3

1. Définition • « Vraies » diarrhées • « Fausses » diarrhées 4

1. Définition • « Vraies » diarrhées – – Poids moyen des selles > 300 g/j Fréquence > 3 x/j Durée > 4 sem Consistance : molle à liquide 5

1. Définition • « Fausses » diarrhées – Poids moyen des selles < 200 g/24 h Fausse diarrhée du constipé Incontinence anale de la PA ( TR) Emissions glaireuse ou glairo-sanglantes non fécales (MST) Pathomimie ou diarrhées factices < adjonction ds les selles • d’eau (selles hypotoniques) • d’urine (selles hypertoniques) 6

Plan 1. 2. 3. 4. 5. 6. 7. 8. Définition Classification / causes Anamnèse Examen clinique Examens complémentaires Stratégie diagnostique Traitements Conclusions 7

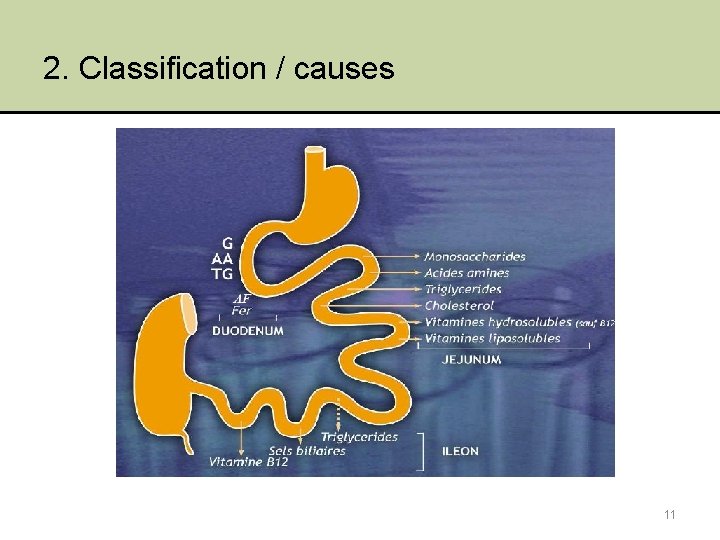
2. Classification / causes • Vraies diarrhées A. « Avec » malabsorption / maldigestion B. « Sans » malabsorption : hydroélectrolytiques 8

2. Classification / causes A. Diarrhées « avec » malabsorption / maldigestion 1. Malabsorption < anomalie de la paroi intestinale : « entéropathies » - Entérocytes - Lamina propria - Transport lymphatique 2. Maldigestion < troubles de sécrétion - Pancréatique exocrine - Biliaire 9

2. Classification / causes 1 2 Absorption - Lipides - Protides - Glucides - Eléments traces (vitamines et minéraux) 10

2. Classification / causes 11

2. A. 1. Malabsorption : entéropathies • • • Allergiques / Auto-immune Inflammatoire Infiltrative Vasculaire Chirurgicale Radique Médicamenteuse Endocrinienne Carentielle Colonisation bactérienne chronique du grêle (GBCG) Gastroentéropathie exsudative (GEE) 12

2. A. 1. Malabsorption : entéropathies • Allergique / auto-immune M coeliaque Allergie aux protéines alimentaires (lait de vache, soja nné) Gastroentérites à éosinophiles Atrophie villositaire iléale primitive GVH aiguë ou chronique • Inflammatoire Crohn grêle Behçet Jéjuno-iléites ulcéreuses non granulomateuses 13

2. A. 1. Malabsorption : entéropathies • Infectieuse Whipple (Tropheryma whippleii, BGP) Sprue tropicale ( « post-infectieuse » , réponse au R/ AB) TBC intestinale Parasitoses : Giardiase (G. intestinalis), Cyclosporidiase (C. cayetanensis) Helminthiases : Anguillulose (Strongyloides stercoralis), Ankylostomiase (A. duodenalis), Schistosomiase SIDA : Mycobactéries (Mycobacterium Avium Intracellulare) Cryptosporidiose (Cryptosporidium parvum) Microsporidiose (Enterocytozoon bieneusi) Isosporose (I. belli) 14

2. A. 1. Malabsorption : entéropathies • Infiltrative Lymphomes extensifs du grêle (B: IPSID / non IPSID et T) Amyloïdose Sclérodermie • Vasculaire Insuffisance artérielle mésentérique chronique (athérome) Vascularites Lymphangiectasies (Waldmann) 15

2. A. 1. Malabsorption : entéropathies • Chirurgicale Résection grêle (> 1 m, « grêle court » ) Gastrectomie, vagotomie avec pyloroplastie • Radique Grêle radique 16

2. A. 1. Malabsorption : entéropathies • Médicamenteuse Néomycine, Anti-mitotiques • Endocrinienne Syndrome carcinoïde Hyperthyroïdie • Carencielle Pellagre 17

2. A. 1. Malabsorption : entéropathies • Syndrome de colonisation bactérienne chronique du grêle (CBCG / SIBO) 3 Mécanismes : Clairance intestinale : - montages chirurgicaux (anse borgne, court-circuits) - sténoses (non) chirurgicales - diverticules grêles - hypomotilité (sclérodermie, neuropathie, R/, POIC) Défenses anti-bactériennes : - acidité par ITV, IPP, gastrites atrophiques (Biermer) - déficits immunitaires congénitaux Charge bactérienne : - résection VIC - fistules jéjuno-iléales ou jéjuno-coliques 18

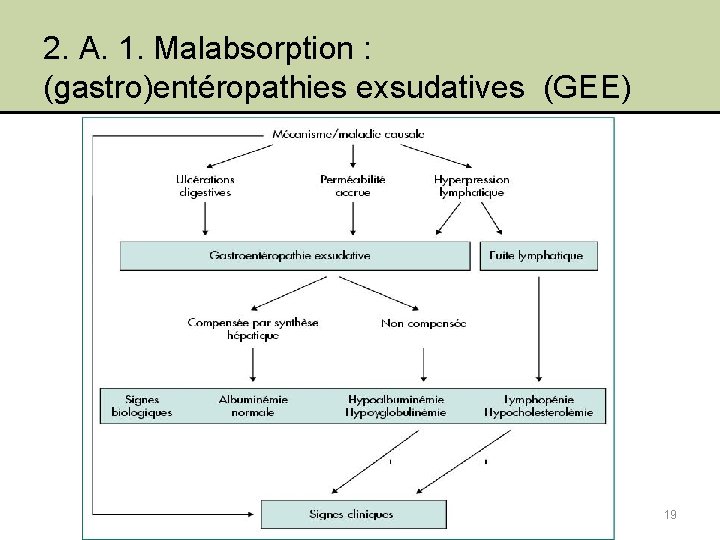
2. A. 1. Malabsorption : (gastro)entéropathies exsudatives (GEE) 19

2. A. 1. Malabsorption : (gastro)entéropathies exsudatives (GEE) • Obstacle au drainage lymphatique – Obstacles lymphatiques (au niveau mésentérique ou gglionnaire d’aval) • lymphome • T+ pancréas, carcinose péritonéale • TBC, Sarcoïdose • fibrose rétropéritonéale, … – Hyperpression veineuse en aval du canal thoracique • Thr. veineuse ss clav. ou VCS • Péricardite constrictive • ICD, CIA, … – Lymphangiectasie intestinale primitive (LIP / PIL) Waldmann 20

2. A. 1. Malabsorption : (gastro)entéropathies exsudatives (GEE) • Rupture de la barrière épithéliale – Avec pertes de substance • Gastrites / Entérites / Colites infectieuses, inflammatoires • GVH, radiques, T+, ulcères, … – Sans ulcérations patentes • Ménétrier • M Coeliaque, Whipple, Sprue tropicale • Gastrites / entérites allergiques, à éosinophiles, infectieuses, CM • Polyposes, adénomes villeux • CBCG • Vasculaire : Budd Chiari, Thr. v. mésentérique, • HTP : cirrhose hépatique • « Infiltration » : PR, Amyloïdose, Mastocytose, LES, Sarcoïdose, Sjögren 21

2. A. 2. Maldigestion : troubles de sécrétion • Insuffisance pancréatiques exocrine Pancréatite chronique Atrophie pancréatique primitive Néoplasie tête pancréas Pancréatectomie (DPC) Mucoviscidose Gastrectomie avec anastomose gastro-jéjunale Gastrinome (inactive enz hépatiques) 22

2. A. 2. Maldigestion : troubles de sécrétion • Déficit / Malabsorption sels biliaires Cholestases intra / extra-hépatiques Fistules biliaires Iléopathies, résections iléales étendues 23

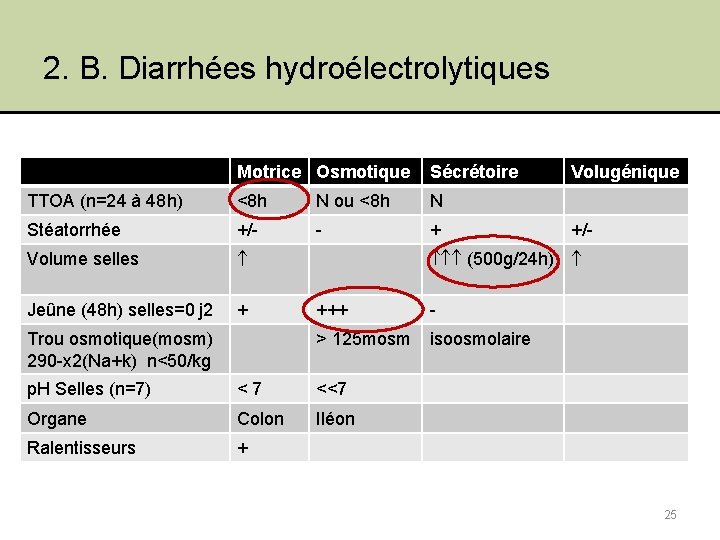
2. B. Diarrhées hydroélectrolytiques • Motrices • • Idiopathique Endocrinienne Nerveuse Organiques / Fonctionnelle • Osmotiques • Hydrates de carbone • Ions • Macrogol • Sécrétoires • • • Laxatifs irritants Médicamenteuses Lésions iléales / coliques Infectieuses Endocriniennes • Volugéniques 24

2. B. Diarrhées hydroélectrolytiques Motrice Osmotique Sécrétoire TTOA (n=24 à 48 h) <8 h N ou <8 h N Stéatorrhée +/- - + Volume selles Jeûne (48 h) selles=0 j 2 + Trou osmotique(mosm) 290 -x 2(Na+k) n<50/kg Volugénique +/- (500 g/24 h) +++ - > 125 mosm isoosmolaire p. H Selles (n=7) <7 <<7 Organe Colon Iléon Ralentisseurs + 25

2. B. 1. Diarrhées motrices • Caractéristiques Accélération du transit intestinal Svt lié à une augmentation du flux intraluminal Post-prandiales, impérieuses, groupées en salves Contiennent des débris alimentaires 26

2. B. 1. Diarrhées motrices • Idiopathique 80 % des cas… OH • Endocrinienne Hyperthyroïdie Carcinome médullaire de la thyroïde Syndrome carcinoïde • Nerveuse Vagotomie tronculaire / sélective Neuropathie diabétique Amyloïdose (N périph et/ou autonome) Syndrome de Shy-Drager Affections médullo-encéphaliques diverses 27

2. B. 1. Diarrhées motrices • Organique Gastrectomie Lésions iléales terminales (résections, radiques, Crohn) • Fonctionnelle Syndrome de l’intestin irritable 28

2. B. 2. Diarrhées osmotiques • Caractéristiques Ingestion de solutés de faible PM peu / pas absorbables par le grêle Appel osmotique : H 2 O et ions ds le grêle proximal dont la perméabilité est élevée Prolifération de la flore microbienne de fermentation transformation des sucres en acides organiques (lactique) Diarrhées hydriques, acides et irritantes 29

2. B. 2. Diarrhées osmotiques • Malabsorptions spécifiques des hydrates de carbone Déficit en disaccharidases - Lactase : acquis - Saccharase-(Iso)maltase : congénital Absorption incomplète ou nulle - Glucose et galactose : congénital - Fructose, FOS - Mannitol, sorbitol - Lactulose, lactitol • Malabsorption des ions di / trivalents Laxatifs osmotiques : Na 2 SO 4, Mg. SO 4, Na 2 PO 4 Antiacides : Mg. O, Mg. OH 2 • Laxatifs osmotiques : Macrogol (Movicol®) 30

2. B. 3. Diarrhées sécrétoires • Physiopathologie Diarrhée abondante, hydrique, source d’une fuite importante de K+ et de HCO 3 ! Kaliémie / acidose métabolique Insuff rénale 31

2. B. 3. Diarrhées sécrétoires • Laxatifs irritants / stimulants (pas tjs avoués…!) Anthraquinones (Séné, Ispaghule, Cascara, Bourdaine Fuca®) Bisacodyl (Dulcolax®) Phénolphtaléine • Autres médicaments Acarbose (Glucobay) : inhibition digestion glucidique Biguanides, Colchicine : toxicité entérocytaire Digitaliques, bêtabloqueurs, anticalciques Ai. NS Antimitotiques 32

2. B. 3. Diarrhées sécrétoires • Lésions iléales terminales < 1 m • Lésions coliques PAF Adénomes villeux hypersécrétants Colites microscopiques (collagène et lymphocytaire) MICI 33

2. B. 3. Diarrhées sécrétoires • Infectieuse Giardiase, Isosporase Amibiase Cryptosporidiose, Microsporidiose, CMV, HSV ID • Endocrinienne Vipome, ganglioneurome, phéochromocytome VIP Mastocytose systémique (PG D 2) 34

2. B. 4. Diarrhées volugéniques • Physiopathologie Inondation de l’intestins par des sécrétions digestives hautes Estomac, pancréas Entraîne une insuffisance pancréatique • Gastrinome Zollinger Ellison • Mastocytose systémique Histamine (Pg D 2) • Leucémie à basophiles 35

Plan 1. 2. 3. 4. 5. 6. 7. 8. Définition Classification / causes Anamnèse Examen clinique Examens complémentaires Stratégie diagnostique Traitements Conclusions 36

3. Anamnèse • Caractéristiques de la diarrhée – – – – Ancienneté Installation (brutale / progressive) Rythme (continue / intermittente) Fréquence Horaires (nocturnes, post-prandiales) Urgences, incontinence Aspect (aliments, glaires, sang, pus, (a)fécales, grasses, aqueuses, décolorées) – Facteurs déclenchants ou aggravants (stress, repas, tisanes) – Efficacité des ralentisseurs du transit (lopéramide) 37

3. Anamnèse • Signes digestifs associés – Douleurs abdominales / ano-rectales – Ballonnements post-prandiaux, borborygmes, gaz – Nausées, vomissements, anorexie / hyperphagie • Signes généraux – – – Asthénie, amaigrissement Fièvre, arthralgies, d+ osseuses, crises de tétanie ( Ca, Mg) Σ oculaires, aphtes Σ cutanés : ictère, prurit, flush aux repas Σme carcinoïde Aménorrhée, retard pubertaire, stérilité signes endocriniens de la dénutrition 38

3. Anamnèse • Médicaments pris depuis 3 mois avant la diarrhée – AINS, AB, … • Antécédents personnels – – – homosexuel, toxicomanie, transfusion HIV Séjour Caraïbes, Amérique centrale, Inde, Asie Sprue tropicale Chirurgie / radiothérapie digestive M systémique, endocrinienne, vasculaire, neuro-musculaire M cholestatique Long passé infections ORL ou BP déficit en Ig. A ou autres Ig • Antécédents familiaux – M Coeliaque, PAF, MICI, NEM I, mucoviscidose, DID 39

Plan 1. 2. 3. 4. 5. 6. 7. 8. Définition Classification / causes Anamnèse Examen clinique Examens complémentaires Stratégie diagnostique Traitements Conclusions 40

4. Examen clinique • Général – – – T° MICI, Amibiase, Lymphome, Carcinome, … BMI, hydratation ADP Lymphome, HIV, Whipple, mycobactérie Thyroïde goitre hyperthyroïdien Tétanie malabs. Ca, Mg Oedèmes , ascite, ép. Pleural, anasarque GEE 41

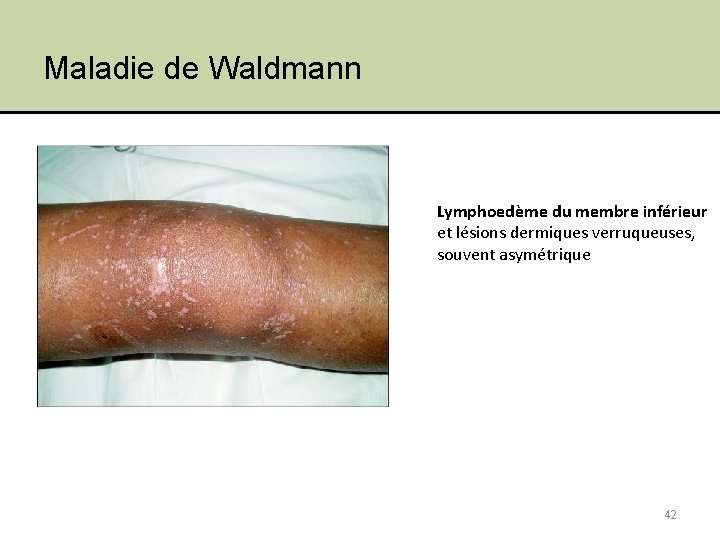
Maladie de Waldmann Lymphoedème du membre inférieur et lésions dermiques verruqueuses, souvent asymétrique 42

4. Examen clinique • Cutané – – – Pâleur cutanéo-muqueuse malabs. fe, folates, B 12 Ictère Cholestase, GVH hyperpigmentation Whipple, M Coeliaque, me carentiel Flushs, urticaire pigmentaire Mastocytose E migrateur Glucagonome E Noueux et P Gangrenosum MICI D herpétiforme M Coeliaque Ecchymoses malabs. vit K Hyperkératose malabs. Zn, vit A Rash, épidermolyse bulleuse GVH Sclérodermie CREST Dépilation 43

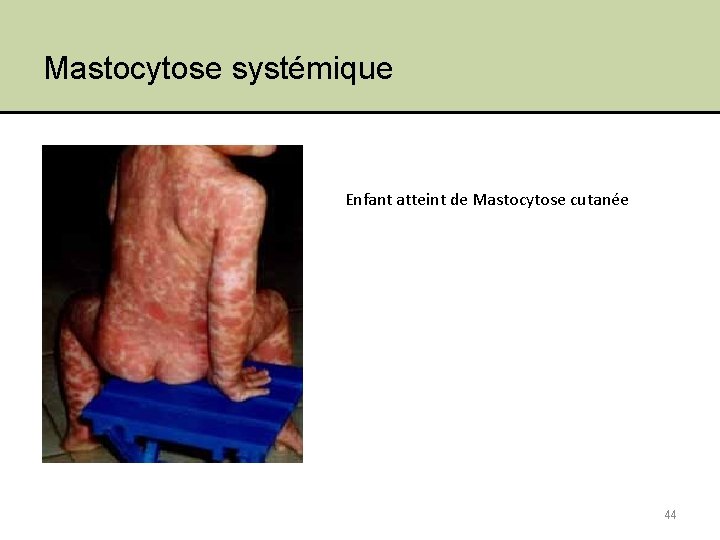
Mastocytose systémique Enfant atteint de Mastocytose cutanée 44

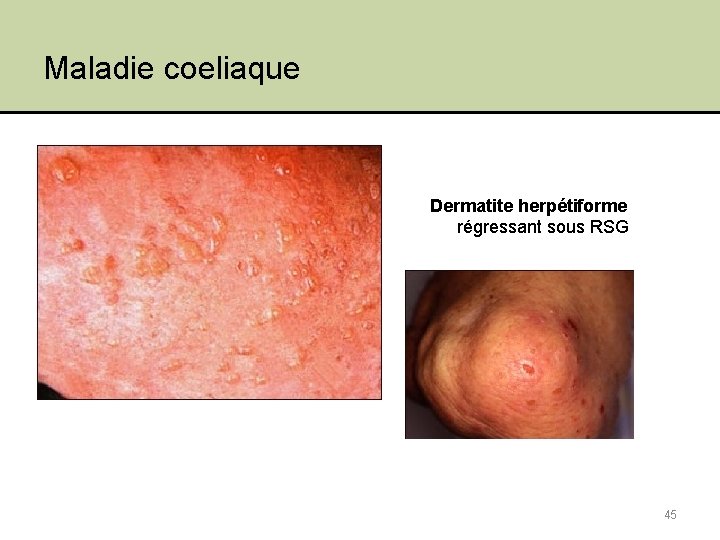
Maladie coeliaque Dermatite herpétiforme régressant sous RSG 45

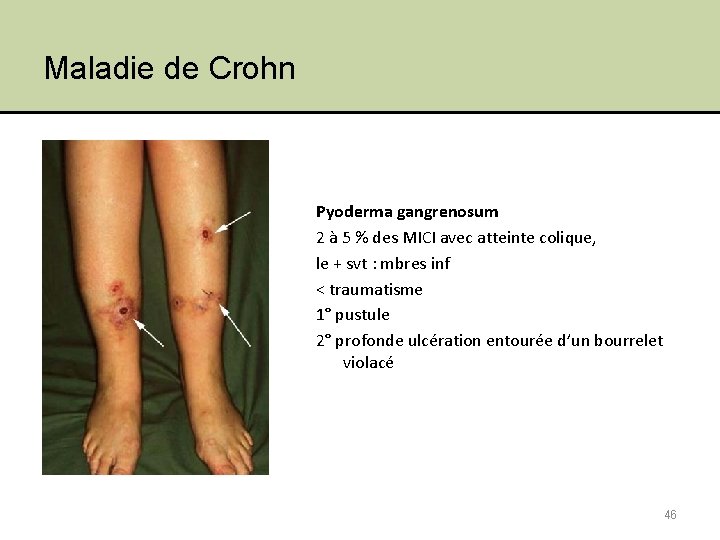
Maladie de Crohn Pyoderma gangrenosum 2 à 5 % des MICI avec atteinte colique, le + svt : mbres inf < traumatisme 1° pustule 2° profonde ulcération entourée d’un bourrelet violacé 46

4. Examen clinique • Digestif – Masse, hépatomégalie homogène / nodulaire M+, tumeur, Amyloïdose, Mastocytose – Cicatrices • Ano-périnéal et génital – – Fistule, abcès MICI Condylomes TR : tumeur, fécalome, hypotonie sphinctérienne fausse diarrhée Génital : aphtes, balanite 47

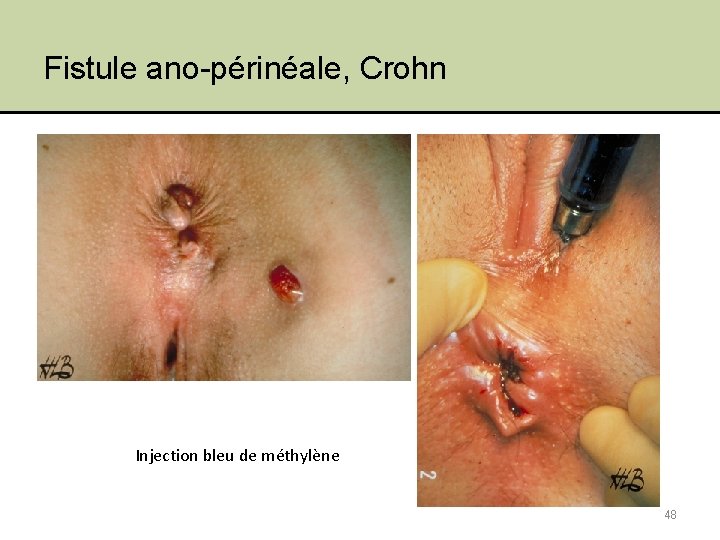
Fistule ano-périnéale, Crohn Injection bleu de méthylène 48

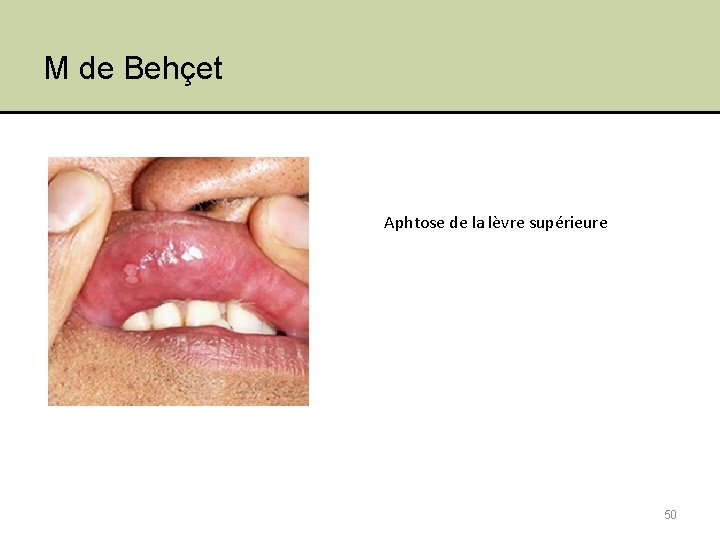
4. Examen clinique • Stomato – Aphtes M Coeliaque, Sprue, Behçet, MICI – Glossite, chéliite Malabs. folates, B 12, MICI, Pellagre – Macroglossie Amyloïdose • Ophtalmo – uvéite, iritis, iridocyclite MICI • Rhumato – Arthrites MICI, Behçet, Whipple • Neuro – Neuropathie Amyloïdose 49

M de Behçet Aphtose de la lèvre supérieure 50

Plan 1. 2. 3. 4. 5. 6. 7. 8. Définition Classification / causes Anamnèse Examen clinique Examens complémentaires Stratégie diagnostique Traitements Conclusions 51

5. Examens complémentaires • Examens de laboratoire – Biologie sanguine : « Causes et conséquences » • Hémato anémie macro/microcytaire, lymphopénies GEE • VS, CRP, urée, créat, iono • tests hépatiques et pancréatiques • Protéines totales + électrophorèse, γglobulines GEE • Glucose, Hb. A 1 C • TSH • Anti gliadines Ig. A, TG, endomysium, FI, cellules pariétales • HIV 52

5. Examens complémentaires • Examens de laboratoire – Biologie sanguine • • • Ca, P, Mg duodénum et jéjunum Fer, folates sguins duodénum B 12 iléon Cholestérol, TG, A, D, E, K (PT) jéjunum Malabs. , cholestase Zn, Mg, PP 53

5. Examens complémentaires • Examens de laboratoire – Biologie sanguine • • Sérotonine NEM 1, T+ carcinoïde NSE, chromogranine A T+ carcinoïdes Catécholamines Phéochromocytome VIP Vipome Gastrine (Stop IPP 15 j avt) Zollinger Ellison Histamine Mastocytose Calcitonine Carcinome thyroïdien – Examen des urines • Ionogramme laxatifs • 5 HIAA < Sérotonine • VMA < Catécholamines 54

5. Examens complémentaires • Examens de laboratoire – Coprologie • Examen parasitologique (3 copro/3 j) stt si séjour à l’étranger/ID Giardiase Cryptosporidie Microsporidie • Calprotectine fécale (migration des PN ds la lumière intestinale) marqueur de l’inflammation, associée aux MICI (MICI-SII) 55

5. Examens complémentaires • Examens de laboratoire – Fécalogramme (Récolte des selles de 24 h) : • Poids frais : n<200 g/j • Stéatorrhée : (régime riche en lipides 100 g/j 3 j avt examen) – <6 g/j : n – >6 <14 g : stéatorrhée mineure diarrhée motrice – > 30 g : insuffisance pancréatique exocrine • = Stéatocrite acide/24 h : n<10% • Cl de l’α 1 -antitrypsine : n<15 ml/24 h 56

5. Examens complémentaires • Examens de laboratoire – Fécalogramme (Récolte des selles de 24 h) : • Osmolarité fécale : n=380 m. Osm/kg 300 m. Osm si diarrhée, en cas de diarrhées factices • Na (n=10 -30 m. Eq/l) et K (n=80 -100 m. Eq/l) trou osmolaire (n<50 mosm/kg) • p. H de l’eau fécale • Dosage de – Laxatifs (phénolphtaléine, anthraquinone) – substances inabsorbables (Mg 2+, SO 4 2 -, PO 4 3 -) – sucres 57

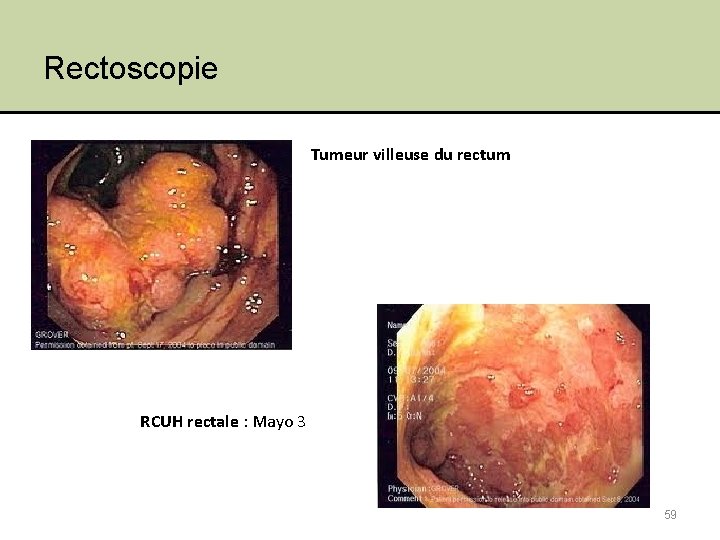
5. Examens complémentaires • Examens endoscopiques – Rectoscopie + biopsies rectales 58

Rectoscopie Tumeur villeuse du rectum RCUH rectale : Mayo 3 59

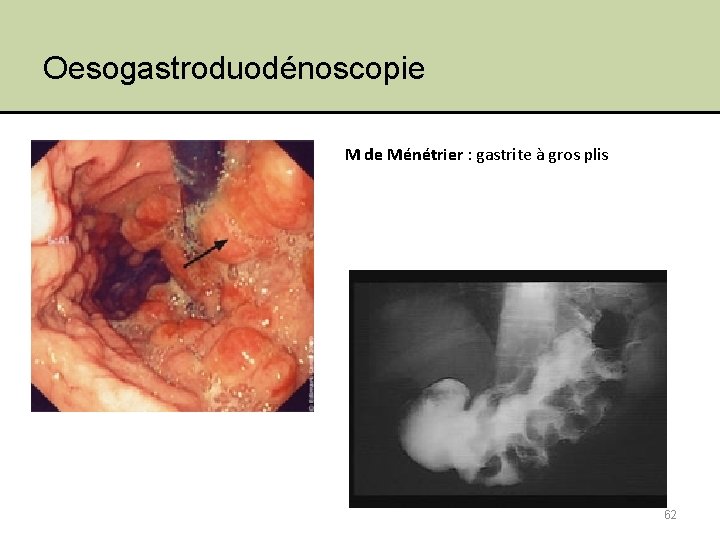
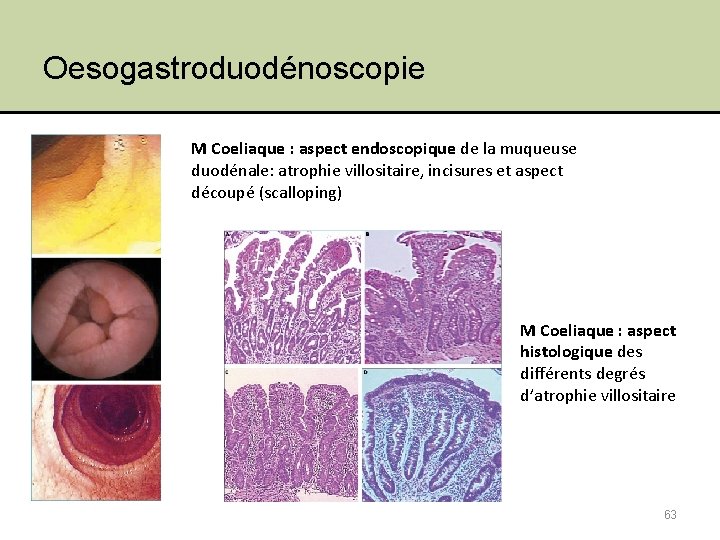
5. Examens complémentaires • Examens endoscopiques – Oesogastroduodénoscopie Bx fundiques, antrales et duodénales 60

Oesogastroduodénoscopie M de Behçet : ulcérations profondes « Crohn like » 61

Oesogastroduodénoscopie M de Ménétrier : gastrite à gros plis 62

Oesogastroduodénoscopie M Coeliaque : aspect endoscopique de la muqueuse duodénale: atrophie villositaire, incisures et aspect découpé (scalloping) M Coeliaque : aspect histologique des différents degrés d’atrophie villositaire 63

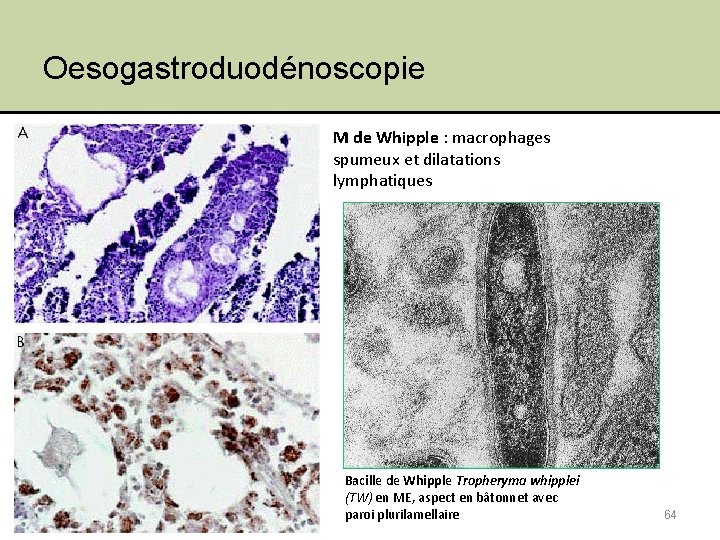
Oesogastroduodénoscopie M de Whipple : macrophages spumeux et dilatations lymphatiques Jeudi 10 février 2011 Bacille de Whipple Tropheryma whipplei (TW) en ME, aspect en bâtonnet avec paroi plurilamellaire 64

5. Examens complémentaires • Examens endoscopiques – Iléocoloscopie totale Bx grêles et coliques étagées 65

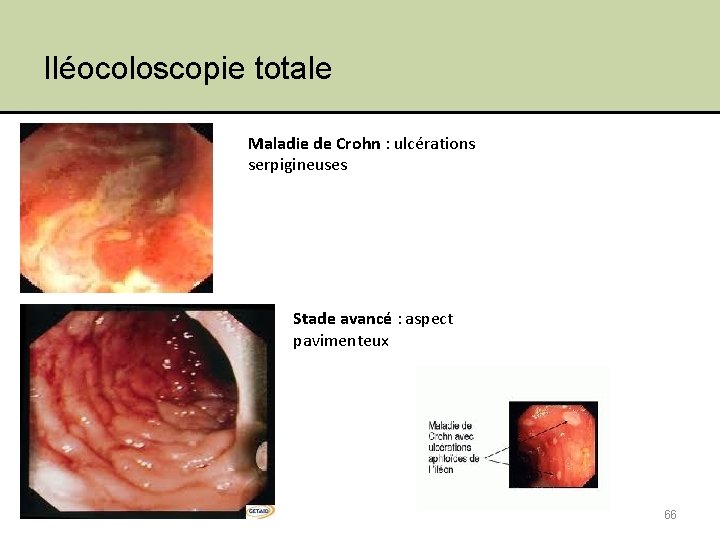
Iléocoloscopie totale Maladie de Crohn : ulcérations serpigineuses Stade avancé : aspect pavimenteux 66

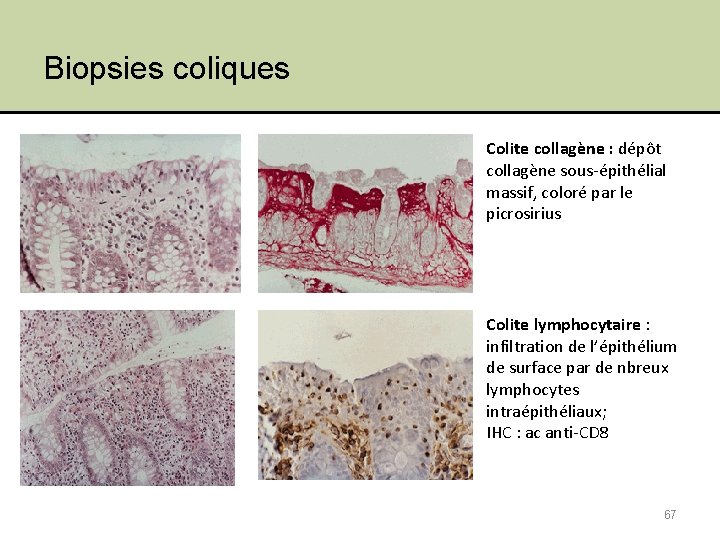
Biopsies coliques Colite collagène : dépôt collagène sous-épithélial massif, coloré par le picrosirius Colite lymphocytaire : infiltration de l’épithélium de surface par de nbreux lymphocytes intraépithéliaux; IHC : ac anti-CD 8 67

5. Examens complémentaires • Examens endoscopiques – Entéroscopie + Bx jéjunales 68

Entéroscopie double ballon 69

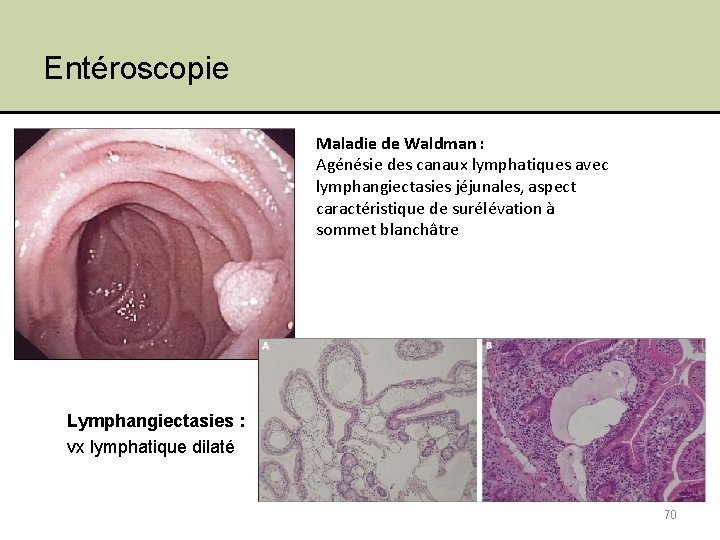
Entéroscopie Maladie de Waldman : Agénésie des canaux lymphatiques avec lymphangiectasies jéjunales, aspect caractéristique de surélévation à sommet blanchâtre Lymphangiectasies : vx lymphatique dilaté 70

5. Examens complémentaires • Examens endoscopiques – Echoendoscopie 71

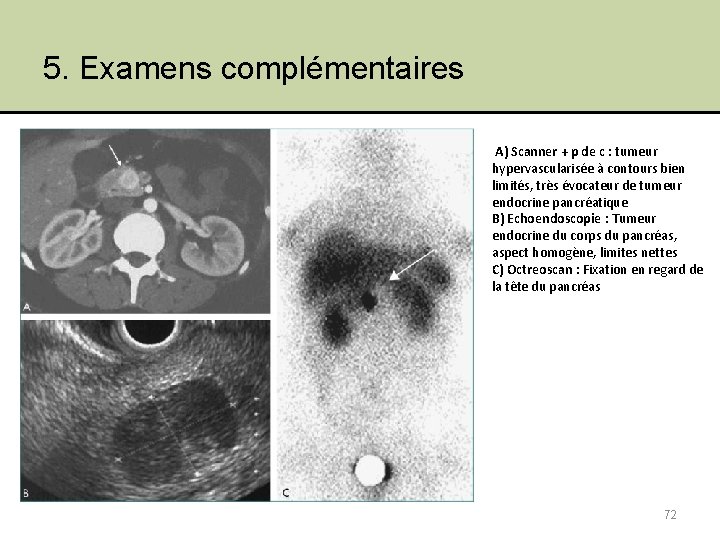
5. Examens complémentaires A) Scanner + p de c : tumeur hypervascularisée à contours bien limités, très évocateur de tumeur endocrine pancréatique B) Echoendoscopie : Tumeur endocrine du corps du pancréas, aspect homogène, limites nettes C) Octreoscan : Fixation en regard de la tête du pancréas 72

5. Examens complémentaires • Examens endoscopiques – Vidéocapsule grêle 73

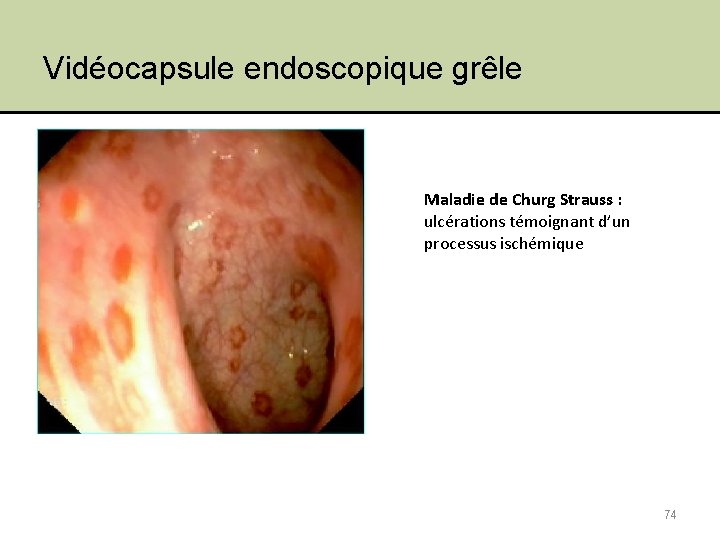
Vidéocapsule endoscopique grêle Maladie de Churg Strauss : ulcérations témoignant d’un processus ischémique 74

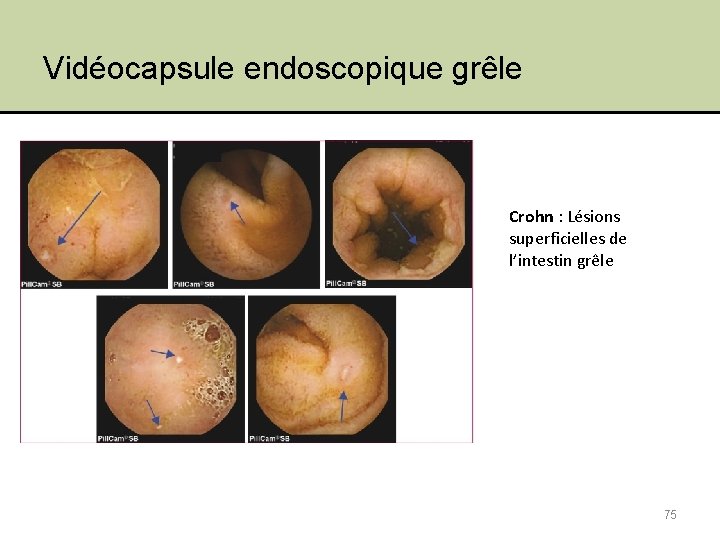
Vidéocapsule endoscopique grêle Crohn : Lésions superficielles de l’intestin grêle 75

5. Examens complémentaires • Examens radiologiques – Rx transit grêle 76

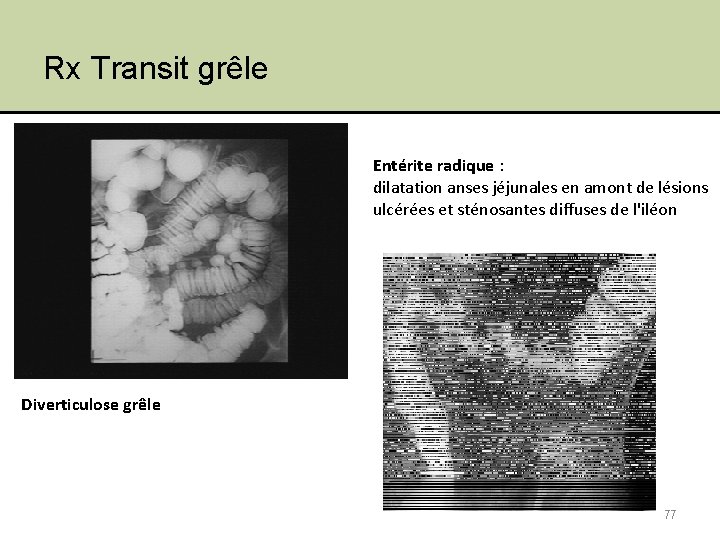
Rx Transit grêle Entérite radique : dilatation anses jéjunales en amont de lésions ulcérées et sténosantes diffuses de l'iléon Diverticulose grêle 77

5. Examens complémentaires • Examens radiologiques – Echographie abdominale HR, doppler couleur 78

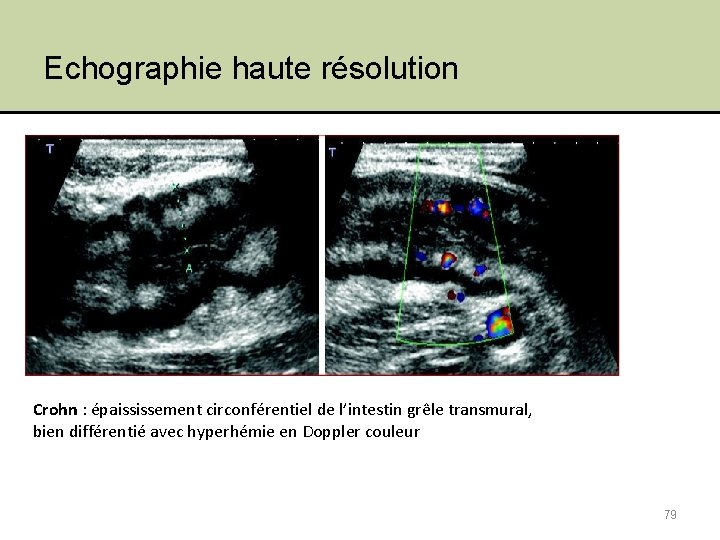
Echographie haute résolution Crohn : épaississement circonférentiel de l’intestin grêle transmural, bien différentié avec hyperhémie en Doppler couleur 79

5. Examens complémentaires • Examens radiologiques – Scanner abdomino-pelvien et Entéroscanner 80

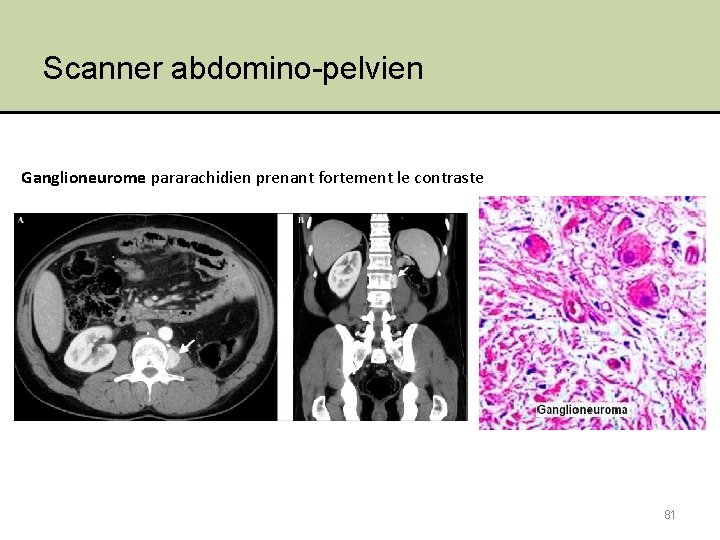
Scanner abdomino-pelvien Ganglioneurome pararachidien prenant fortement le contraste 81

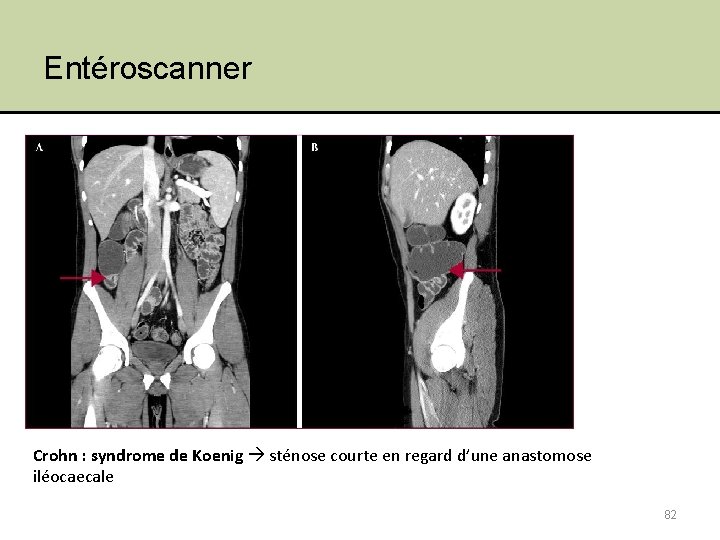
Entéroscanner Crohn : syndrome de Koenig sténose courte en regard d’une anastomose iléocaecale 82

5. Examens complémentaires • Examens radiologiques – (S)MRCP – Entéro-IRM 83

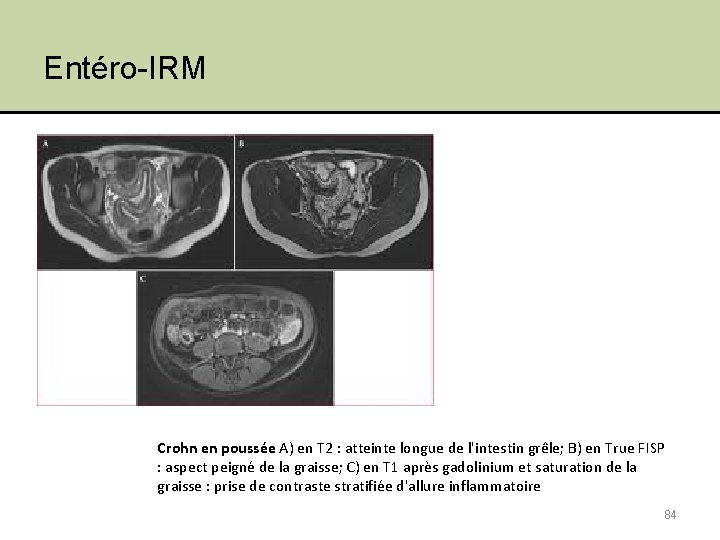
Entéro-IRM Crohn en poussée A) en T 2 : atteinte longue de l'intestin grêle; B) en True FISP : aspect peigné de la graisse; C) en T 1 après gadolinium et saturation de la graisse : prise de contraste stratifiée d'allure inflammatoire 84

5. Examens complémentaires • Examens isotopiques – Test respiratoire au glucose CBCG – Breath tests D-xylose (C 14): abs. glucides grêle proximal Glycocholate (C 14) : abs. glucides grêle distal Lactose (H): insuff en lactase, en saccharase-isomaltase, CBCG Trioléine (C 14): stéatorrhée Cholyl-glycine : malabsorption des sels biliaires – Octréoscan gastrinome • Tests fonctionnels – Temps de transit oro-anal au rouge carmin : 1ère selle rouge émise en 8 -24 h, dernière en 24 -48 h 85

6. Examens complémentaires Tests respiratoires à l’hydrogène: Le glucose est fermenté par la flore bactérienne colonisatrice et libère de l’H 2 86

Plan 1. 2. 3. 4. 5. 6. 7. 8. Définition Classification / causes Anamnèse Examen clinique Examens complémentaires Stratégie diagnostique Traitements Conclusions 87

6. Stratégie diagnostique • Exploration de 1ère ligne – Anamnèse et examen clinique – Biologie sanguine – Selles 88

6. Stratégie diagnostique • Tout est normal – Adulte jeune, pas d’AEG, réponse au R/ ralentisseur : STOP – Au retour d’un voyage : • Parasitose chronique, SII post-infectieux, Sprue tropicale ? – R/ d’épreuve SN, endoscopie digestive – Age > 45 ans : • Cancer pancréatique / carcinose ? – Echographie abdominale – Scanner abdomino-pelvien, IRM • Colite microscopique ? – Coloscopie gauche + Bx sigmoïdiennes 89

6. Stratégie diagnostique • Déficit nutritionnel / inflammation / troubles électrolytiques Explorations de 2ème ligne – Endoscopies digestives hautes et basses avec Bx – Imagerie : Echo, Scanner, IRM (intestin et/ou pancréas) – Biologie : peptides circulants Explorations de 3ème ligne – Tests fonctionnels – Récolte des selles de 24 h • Poids des selles (confirmer la diarrhée vraie) • analyse chimique 90

Plan 1. 2. 3. 4. 5. 6. 7. 8. Définition Classification / causes Anamnèse Examen clinique Examens complémentaires Stratégie diagnostique Traitements Conclusions 91

7. Traitements • Causal – Fausse diarrhée du constipé : Mucilages – Intolérances / allergies : éviction alimentaire – Médicamenteuse, OH : arrêt si possible… – Infectieuse : AB, antiparasitaires – MICI : • Arrêt du tabac • Mésalasine (orale, locale ≠ galéniques) • Corticoïdes (Budénofalk®, Clipper®, Médrol®) • Imuran® • Anti-TNF (Humira®) 92

7. Traitements • Causal – Insuffisance pancréatique exocrine : Créon ® – Cholestases intra / extra hépatiques : chirurgie, endoprothèses – Tumeur : R/ chirurgical, Chimio / Bio / Radio – Désordres endocriniens : Strumazole, Insuline, … – CBCG : cycles d’ AB sélectifs (Cipro / Flagyl 15 jours) – GEE : réduction apport lipidiques, TGCM, bas de contention – TNE, me carcinoïde, Post-Chimio / Radio grêle court, iléostomie/jéjunostomie, HIV, POIC : Sandostatine ® 93

7. Traitements • Symptomatique – SII : Spasmomen®, Redomex® – Motrice : Imodium®, Questran® – « Renutrition » , correction des carences • (perfusion) • vitamines ADEK, B 12, Fer et Folates • CAO protéinés 94

Plan 1. 2. 3. 4. 5. 6. 7. 8. Définition Classification / causes Anamnèse Examen clinique Examens complémentaires Stratégie diagnostique Traitements Conclusions 95

8. Conclusions • – – – Causes nombreuses Interrogatoire inquisiteur Ex clinique méticuleux Biologie de routine Suspicion rapide mécanisme / étiologie • Plusieurs mécanismes même cause : Classification trop schématique – Ex: Giardiase: malabsorptive et sécrétoire – Ex: M Coeliaque et insuffisance pancréatique exocrine • Mécanismes interdépendants – Ex: diarrhée sécrétoire entraînant une accélération du transit 96

8. Conclusions • Si bilan négatif : « Diarrhées chroniques inexpliquées » « Malabsorption illégitime « Guérison svt spontanée Wait and See ! 97

8. Conclusions Merci pour votre attention 98

Références 1. 2. 3. 4. 5. 6. Traité de gastroentérologie 2ème édition, J C Rambaud Médecine sciences. Flammarion, Janvier 2005 Hépatologie Gastroentérologie Med-Line, W Berrebi, Estem, 2003 Guidelines for the investigation of chronic diarrhoea, 2 nd edition. GUT Juillet 2003, Vol. 52(7), Sup. 5. , 917 -1074 Chronic diarrhea : a review on pathophysiology and management for the clinical gastroenterologist, Clin Gastroenterol Hepatol. 2004 Mar; 2(3): 198 -206. Small intestinal bacterial overgrowth syndrome, Bures J et al, World J Gastroenterol. 2010 Jun 28; 16(24): 2978 -90. Review Iconographie : - Hépatogastro et oncologie digestive - Site SNFGE - Site CREGG 99

Annexes 1. 2. 3. 4. 5. 6. 7. 8. Maladie coeliaque Maladie de Waldmann Cycle entéro-hépatique Pellagre POIC Behcet IPSID Whipple 100

1. La maladie coeliaque • • • Malabsorption clinique et biologique Atrophie villositaire (sub)totale sur le grêle proximal Régression des s clin et histol ss régime 4 -5/1000 h, ♀ caucasienne 40 -50 a /♂ 50 -60 a Disposition génétique: 10% transmission 1 er degré dépistage Gluten (BFSOA) glutéïne + gliadine Endosc: aspect en mosaïque Histo: entérocytes aplatis et cuboïdaux, pluristratifiés, desquamés, hyperlymphocytose, hypertrophie cryptique, infiltrat lympho/plasmo/éosino Biol: Ac anti. TG 101

1. La maladie coeliaque • • Assoc : DID, TAI, déficit en Ig. A, DH, CBP Complic : LNH type T haut d° de malignité (x 40 -100/pop standard) – jéjunum>iléon, estomac et colon: 10% – Carcinomes épithéliaux oropharynnx et œsophage – adéno. C grêle, sein, testicule 102

1. La maladie coeliaque 103

1. La maladie coeliaque, sprue collagène • = variante de la maladie cœliaque • • biopsies du grêle : muqueuse émoussée et aplatie avec des amas importants de substance hyaline éosinophile dans le chorion. Dans une étude de 349 biopsies jéjunales provenant de 145 malades atteints de maladie cœliaque, 45 (31%) présentaient un épaississement de la membrane basale, souvent associé à un dépôt de collagène. Onze patients seulement présentaient un dépôt dense de collagène. Une malabsorption incurable et fatale a été observée chez 4 de ces malades. Epaississement collagène de la membrane fréquent Dépôts denses de collagène inhabituels, de mauvais pronostic. 104

2. La maladie de Waldmann • • • très rare, <30 ans, prédisposition familiale Douleurs abdominales, diarrhées, oedèmes Lymphoedème asymétrique très évocateur Transit grêle: plis épaissis et irréguliers aspect nodulaire Endosc : – aspect blanchâtre et granuleux de la muqueuse, – dépôt d’aspect chyleux ou nodules blancs épars au sein d’une muqueuse d’apparence normale • Histo : dilatation des vx lymphatiques de la ss-muqueuse et de la muqueuse atteignant l’apex des villosités 105

3. Cycle entéro-hépatique • Acides biliaires primaires (cholique et chénodésoxycholique) issus de la voie de formation des acides biliaires, sont conjugués dans le foie avec le glycocolle ou la taurine pour faire les sels biliaires primaires : – – • • • glycocholate glycochénodésoxycholate taurochénodésoxycholate excrétés dans la bile vers l’intestin par une pompe (bile salts export pump). = cofacteurs indispensables à l’action de la lipase pancréatique au cours de la digestion des lipides, dans le duodénum et le jéjunum. Dans l’iléon, sous l’action des bactéries intestinales sels biliaires sont déconjugués. L’acide cholique est partiellement transformé en acide désoxycholique (3α, 12α dihydroxy) et l’acide chénodésoxycholique en acide lithocholique (3α hydroxy). Le désoxycholique et le lithocholique sont les acides biliaires secondaires. 106

3. Cycle entéro-hépatique • • • acides biliaires primaires et secondaires sont réabsorbés dans l’iléon par un cotransporteur spécifique de sodium et d’acides biliaires (ileal sodiumdependant bile salts transporter) et transportés par la veine porte vers le foie. Une petite partie de ces acides biliaires traverse le foie et sera excrétée dans les urines. Tous les acides biliaires recaptés par le foie (sodium taurocholate cotransporting polypeptide) sont reconjugués comme les acides biliaires primaires, sauf le lithocholique qui est sulfoconjugué. Les sels biliaires primaires et secondaires qui en sont issus sont excrétés à nouveau dans la bile : cette voie métabolique est le cycle entéro-hépatique des sels biliaires. Dans l’intestin enfin, les acides biliaires primaires et secondaires déconjugués sont également excrétés dans les féces. Le sulfolithocholate n’est ni déconjugué, ni réabsorbé, donc obligatoirement excrété. Les acides biliaires sont les produits du catabolisme du cholestérol. Le cholestérol lui-même et les acides biliaires sont excrétés dans la bile vers l’intestin ; tous sont fortement réabsorbés mais une petite partie est éliminée dans les féces, en quantité aussi importante que l’apport de cholestérol 107 alimentaire et endogène (synthèse)

4. Pellagre • • Déficit en vitamine B 3 nicotinamide, niacine/ tryptophane OH, PVD, anorexie 108

5. POIC • • 1/ 1 million Stt péd, néonat Sporadique S: – – • Distension, tr transit, nô, vô, intol alimentaire S extra-digestifs Physiopathologie complexe – Inflammation des plexus myentériques gglionnite – Neurodégénérative atypies neurones ou absets – Atteinte m lisse • • Atteinte mitochondries Tjs analies grêles endoscopiques !!!Manométrie grêle dx de certitude Bx: cunéiformes 109

6. Behçet • = vasculite multisystémique rare, 13 -20/100 000 – – – • aphtes buccaux récidivants, des ulcères génitaux, atteinte inflammatoire oculaire, lésions cutanées, arthropathie. système nerveux central, tractus gastro-intestinal et les vaisseaux sont moins fréquemment touchés mais leur atteinte peut donner lieu à des complications vitales. vaisseaux de toutes tailles (artères de petit, moyen et grand calibre, veinules, veines) dans de multiples organes – Infiltration lympho et monocytaire périvasculaire, pfs neutro nécrose • • • poussées inflammatoires aiguës récurrentes retard dans le diagnostic et dans la prise en charge répercussions graves pour les patients Route de la soie: Asie de l’est, bassin méditerranéen, japon, corée, Chine, Iran 110

6. Behçet Atteinte digestive: • Les symptômes cliniques en relation avec une atteinte digestive dans la maladie de Behçet sont variés et comportent – – – • • anorexie les nausées et vomissements dyspepsie diarrhées douleurs abdominales L’endoscopie peut révéler une inflammation muqueuse segmentaire et des ulcérations aphtoïdes touchant le plus souvent l’iléon, le caecum et le colon ascendant. Les strictures sont rares, mais une inflammation transmurale et des fistules sont fréquemment observées. L’atteinte digestive de la maladie de Behçet présente donc beaucoup de similarités avec les maladies inflammatoires de l’intestin, la maladie de Crohn en particulier. 111

7. IPSID La maladie des chaînes lourdes α ou IPSID : un lymphome du MALT intestinal • = maladie immunoproliférative de l’intestin grêle » (d’où l’acronyme anglo-saxon IPSID pour immunoproliferative small intestinal disease). Cette pathologie, individualisée par B. Ramot en 1965 puis précisément décrite par M. Seligmann en 1968, constitue un sous-type de lymphome du MALT (voir encadré) • Bassin méditerranéen, Moyen-Orient (d’où le nom de lymphome méditerranéen qui lui a aussi été donné), PVD Afrique noire • = lymphome extra-ganglionnaire le plus fréquent dans ces pays, même si sa prévalence semble avoir décru ces dernières décennies • adultes jeunes • infiltration de l’intestin grêle par une population mixte de – cellules d’aspect centrocytique – plasmocytes qui sécrètent une chaîne lourde alpha d’immunoglobuline monotypique tronquée qui n’est pas associée à une chaîne légère. • entéropathie exsudative et une malabsorption. 112

7. IPSID La maladie des chaînes lourdes α ou IPSID : un lymphome du MALT intestinal • Le lymphome du MALT (mucosa-associated lymphoid tissue) est une prolifération lymphoïde B dont l’origine est la zone marginale des follicules lymphoïdes associés aux muqueuses. • L’infiltration lymphoïde désorganise le tissu épithélial en y créant des lésions pathognomoniques appelées « lésions lymphoépithéliales » . • La population lymphoïde de ce type d’infiltrat possède certaines caractéristiques cytologiques des centrocytes et les cellules sont donc appelées CCL (pour centrocyte-like cells). • Les lymphomes du MALT semblent être associés à une stimulation antigénique chronique. Les pathogènes suivants ont été impliqués : – H. pylori et lymphome du MALT gastrique – C. jejuni et lymphome du MALT intestinal (IPSID) – B. bugdorferi et lymphome du MALT cutané – C. psittaci et lymphome du MALT oculaire 113

7. IPSID • caractéristiques histologiques : – similaires à celles du lymphome gastrique du MALT – à l’exception d’une différenciation plasmocytaire plus marquée au niveau intestinal. • • • chaîne lourde alpha tronquée est en général détectable dans le sérum. prolifération initialement localisée au tube digestif évolution – décès par malabsorption sévère sans R/ ou par – transformation en lymphome de haut grade de malignité. • Au stade initial, efficacité spectaculaire des AB à large spectre est fréquente (antigène bactérien jouerait rôle ds la genèse de ce type de lymphome) Cette possibilité apparaît d’autant plus plausible que la quasi-totalité des lymphomes du MALT semble se développer dans un contexte de stimulation antigénique chronique. 114

7. Whipple • • Rare, intérêt de par sa présentation clinique variée m de système – – – – • • phase pré-digestive: polyarthrite séronégative d’évolution capricieuse et prolongée diarrhée chronique dont l’apparition peut être tardive avec malabsorption intestinale neurologiques : démence, ophtalmoplégie myoclonies cardiaques : plus rares fièvre, AEG, ADP, pigmentation cutanée. biopsie du duodénum : infiltration du chorion par des macrophages contenant des inclusions Periodic acid-Schiff (PAS), parfois une atrophie villositaire partielle. maladie infectieuse : Tropheryma whippelii, bacille gram + PCR sang et muqueuse duodénale. R/ AB au lg cours : tétracyclines ou TMP SMX pdtmin 1 an 115

9. Sprue tropicale • • • Étiologie: post-infectieuse, infection = starter efficacité des antibiotiques Déficit en acide folique: effet aggravant Endémo-épidémique en Asie du sud-est, en Inde, aux Caraïbes, en Amérique centrale et plus rarement en Afrique noire diarrhée = signe clinique essentiel tableau clinique trois étapes : – diarrhée = signe clinique essentiel – diarrhée aiguë, fébrile, avec douleurs abdominales, vomissements, anorexie, – diarrhée chronique graisseuse, témoin d’une stéatorrhée et cause d’une dénutrition 116

9. Sprue tropicale • • anémie et stomatite témoins des carences vitaminiques Examens biologiques retrouvent : – une stéatorrhée et une – anémie macrocytaire mégaloblastique. • • • Examen radiologique : transit grêle fonctionnel biopsie de l'intestin grêle : atrophie villositaire avec un infiltrat lymphoplasmocytaire du chorion. Réponse au traitement par AB et ac. folique = véritable test diagnostique AB: Cycline: Vibramycine évolution favorable en 10 à 15 jours Si -: vitamine B 12 par voie parentérale Support hydro-électrolytique et nutritionnel pfs nécessaire 117