VAI TR CA THUC GIN PH QUN TRONG

















- Slides: 56

VAI TRÒ CỦA THUỐC GIÃN PHẾ QUẢN TRONG ĐIỀU TRỊ DỰ PHÒNG ĐỢT CẤP BỆNH PHỔI TẮC NGHẼN MẠN TÍNH Ths. Bs Vũ Văn Thành Bệnh viện Phổi Trung ương

NỘI DUNG 1 2 3 4 MỤC TIÊU ĐIỆU TRỊ VAI TRÒ THUỐC GIÃN PHẾ QUẢN TRONG DỰ PHÒNG ĐỢT CẤP VẤN ĐỀ CHUYỂN ĐỔI ĐIỀU TRỊ KẾT LUẬN

Gánh nặng bệnh tật • Thế giới: – 384 trường hợp mắc – 3, 1 triệu ca tử vong/năm – Nguyên nhân đứng hàng thứ 3 tử vong bệnh tật (sau bệnh mạch vành, đột quỵ não) • Việt Nam – 4, 2% dân số trên 40 tuổi mắc bệnh – Phần lớn phát hiện giai đoạn nặng – Tuân thủ điều trị không tốt 1. Nguyên Thị Xuyên, Đinh Ngọc Sỹ, Nguyễn Viết Nhung và cs. Nghiên cứu tình dịch tễ BPTNMT ở Việt Nam. Đề tài cấp Nhà nước KC 10. 02/06 -10. Nghiệm thu năm 2009 2. WHO: Global Burden of Diseases. Update 2014

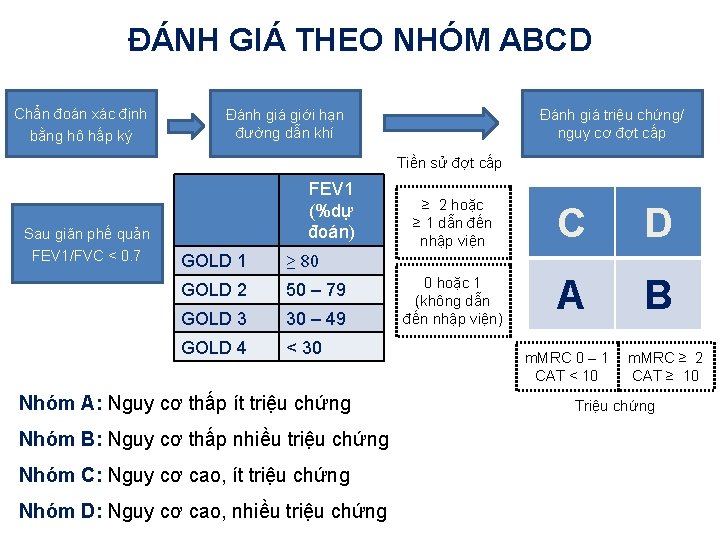
ĐÁNH GIÁ THEO NHÓM ABCD Chẩn đoán xác định bằng hô hấp ký Đánh giá giới hạn đường dẫn khí Đánh giá triệu chứng/ nguy cơ đợt cấp Tiền sử đợt cấp Sau giãn phế quản FEV 1/FVC < 0. 7 FEV 1 (%dự đoán) GOLD 1 ≥ 80 GOLD 2 50 – 79 GOLD 3 30 – 49 GOLD 4 < 30 Nhóm A: Nguy cơ thấp ít triệu chứng Nhóm B: Nguy cơ thấp nhiều triệu chứng Nhóm C: Nguy cơ cao, ít triệu chứng Nhóm D: Nguy cơ cao, nhiều triệu chứng ≥ 2 hoặc ≥ 1 dẫn đến nhập viện C D 0 hoặc 1 (không dẫn đến nhập viện) A B m. MRC 0 – 1 CAT < 10 m. MRC ≥ 2 CAT ≥ 10 Triệu chứng

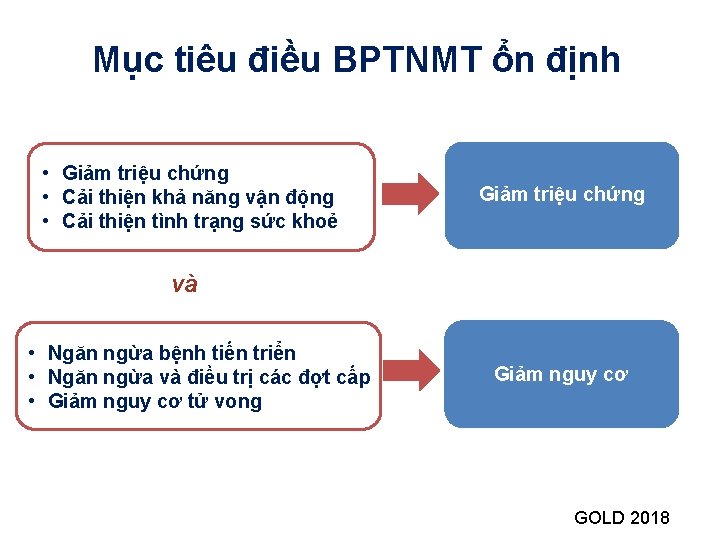
Mục tiêu điều BPTNMT ổn định • Giảm triệu chứng • Cải thiện khả năng vận động • Cải thiện tình trạng sức khoẻ Giảm triệu chứng và • Ngăn ngừa bệnh tiến triển • Ngăn ngừa và điều trị các đợt cấp • Giảm nguy cơ tử vong Giảm nguy cơ GOLD 2018

Các phương pháp điều trị 1. Ngừng tiếp xúc YTNC: cai thuốc lá, thuốc lào, khói bụi …. 2. Tiêm phòng 3. Phục hội chức năng 4. Điều trị thuốc 5. Các chăm sóc hỗ trợ khác q Thở oxy q Thở máy không xâm nhập q Theo dõi bệnh nhân, bản kế hoạch hành động 1. GOLD 2018 2. Hướng dẫn chẩn đoán và điều trị bệnh phổi tắc nghẽn mạn tính. Bộ Y tế. Bản cập nhật 2018

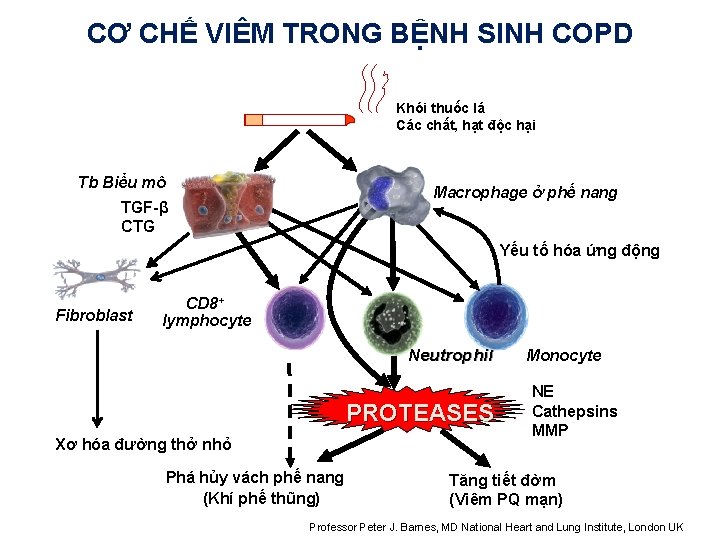
CƠ CHẾ VIÊM TRONG BỆNH SINH COPD Khói thuốc lá Các chất, hạt độc hại Tb Biểu mô Macrophage ở phế nang TGF-β CTG Yếu tố hóa ứng động Fibroblast CD 8+ lymphocyte Neutrophil PROTEASES Xơ hóa đường thở nhỏ Phá hủy vách phế nang (Khí phế thũng) Monocyte NE Cathepsins MMP Tăng tiết đờm (Viêm PQ mạn) Professor Peter J. Barnes, MD National Heart and Lung Institute, London UK

Bệnh sinh trong BPTNMT • Tái cấu trúc đường thở: – Tăng sinh và xâm nhập tế bào viêm: neutrophiles – Tăng sinh lớp tế bào nền và tế bào chế tiết – Tăng sinh mô sừng – Bất hoạt, tái cấu trúc tế bào lông chuyển • Hậu quả: – Co thắt phế quản – Tăng tiết nhầy – Xơ hóa, phá hủy, khí phế thũng – Suy giảm CNHH: RV , TLC , IC

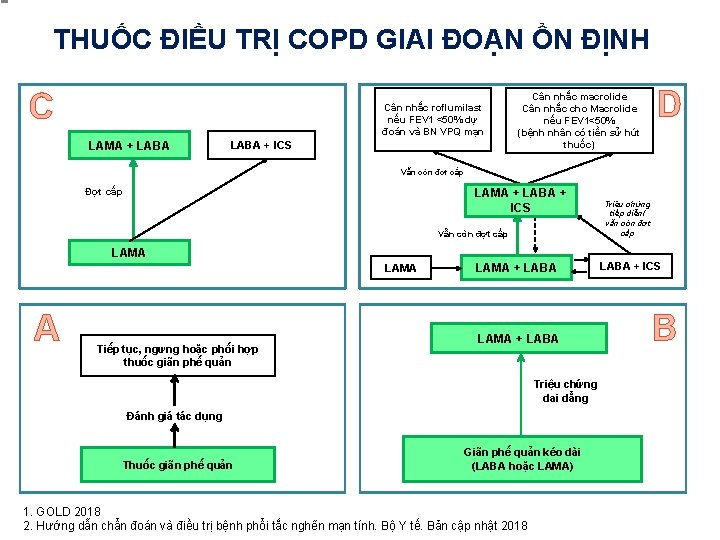
THUỐC ĐIỀU TRỊ COPD GIAI ĐOẠN ỔN ĐỊNH C Cân nhắc roflumilast nếu FEV 1 <50% dự đoán và BN VPQ mạn LAMA + LABA + ICS Cân nhắc macrolide Cân nhắc cho Macrolide nếu FEV 1<50% (bệnh nhân có tiền sử hút thuốc) D Vẫn còn đợt cấp Đợt cấp LAMA + LABA + + LAMA + LABA ICS Vẫn còn đợt cấp Triệu chứng tiếp diễn/ vẫn còn đợt cấp LAMA A Tiếp tục, ngưng hoặc phối hợp thuốc giãn phế quản LAMA + LABA Triệu chứng dai dẳng Đánh giá tác dụng Thuốc giãn phế quản Giãn phế quản kéo dài (LABA hoặc LAMA) 1. GOLD 2018 2. Hướng dẫn chẩn đoán và điều trị bệnh phổi tắc nghẽn mạn tính. Bộ Y tế. Bản cập nhật 2018 LABA + ICS B

Thuốc giãn phế quản là nền tảng điều trị BPTNMT • Cải thiện FEV 1 và giảm co thắt phế quản • Ức chế căng phồng chức năng và cải thiện khả năng vận động • • Giảm khó thở Cải thiện triệu chứng ngày và đêm Giảm việc sử dụng thuốc cắt cơn Cải thiện chất lượng cuộc sống • Giảm tần suất đợt cấp GOLD 2018


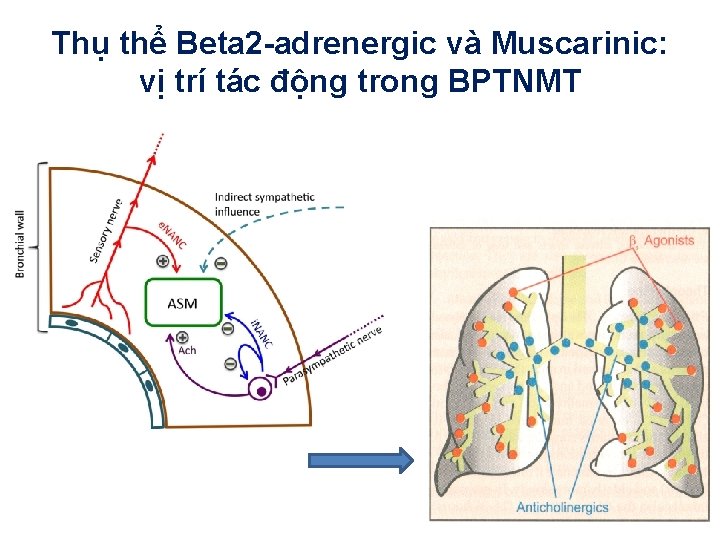
Thụ thể Beta 2 -adrenergic và Muscarinic: vị trí tác động trong BPTNMT

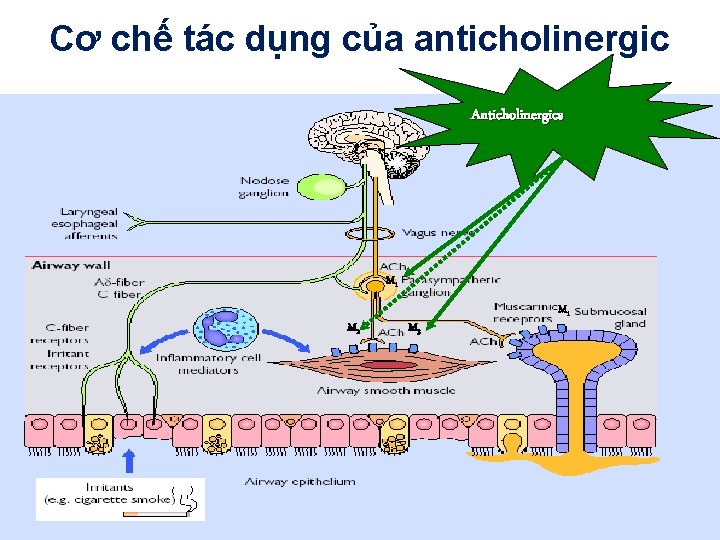
Nhóm Anti-cholinergic

Cơ chế tác dụng của anticholinergic Anticholinergics M 1 MM 1 2 M 3 M 1

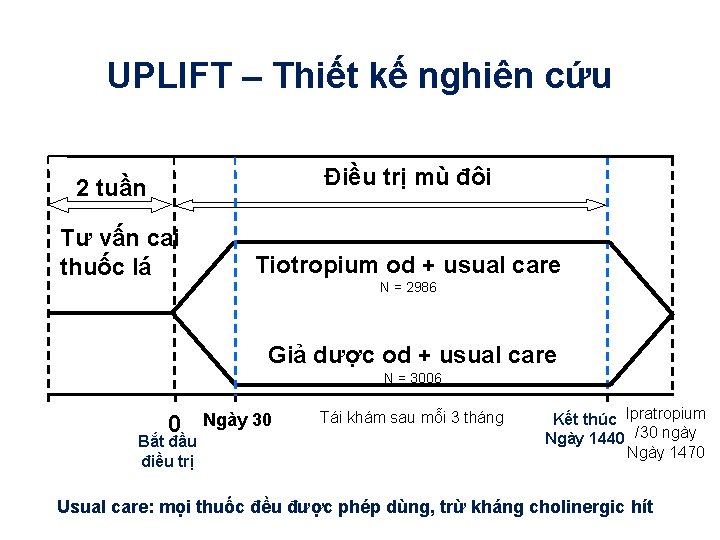
UPLIFT – Thiết kế nghiên cứu Điều trị mù đôi 2 tuần Tư vấn cai thuốc lá Tiotropium od + usual care N = 2986 Giả dược od + usual care N = 3006 0 Bắt đầu điều trị Ngày 30 Tái khám sau mỗi 3 tháng Kết thúc Ipratropium Ngày 1440 /30 ngày Ngày 1470 Usual care: mọi thuốc đều được phép dùng, trừ kháng cholinergic hít

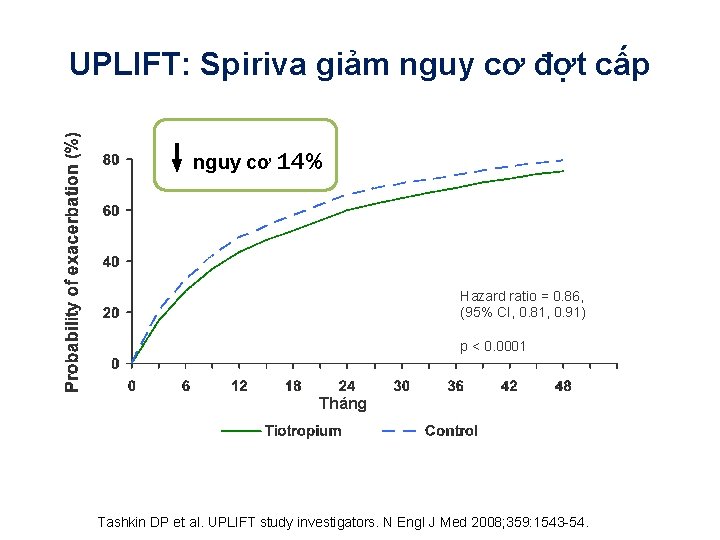
UPLIFT: Spiriva giảm nguy cơ đợt cấp ↓nguy cơ 14% Hazard ratio = 0. 86, (95% CI, 0. 81, 0. 91) p < 0. 0001 Tháng Tashkin DP et al. UPLIFT study investigators. N Engl J Med 2008; 359: 1543 -54.

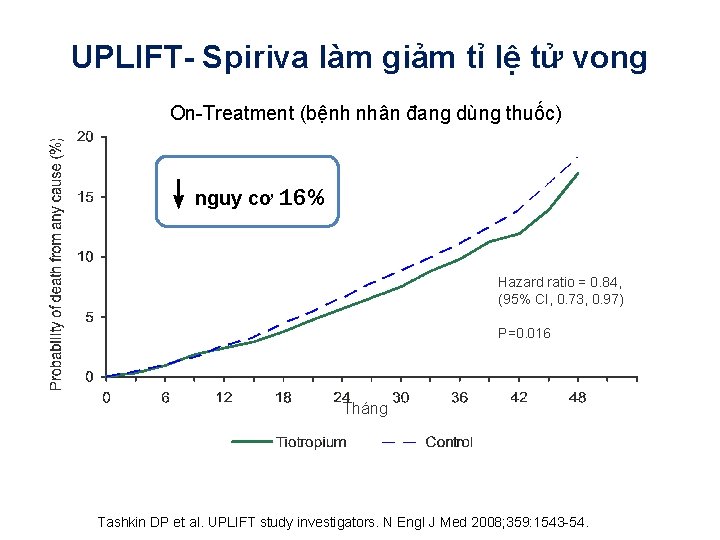
UPLIFT- Spiriva làm giảm tỉ lệ tử vong On-Treatment (bệnh nhân đang dùng thuốc) ↓nguy cơ 16% Hazard ratio = 0. 84, (95% CI, 0. 73, 0. 97) P=0. 016 Tháng Tashkin DP et al. UPLIFT study investigators. N Engl J Med 2008; 359: 1543 -54.

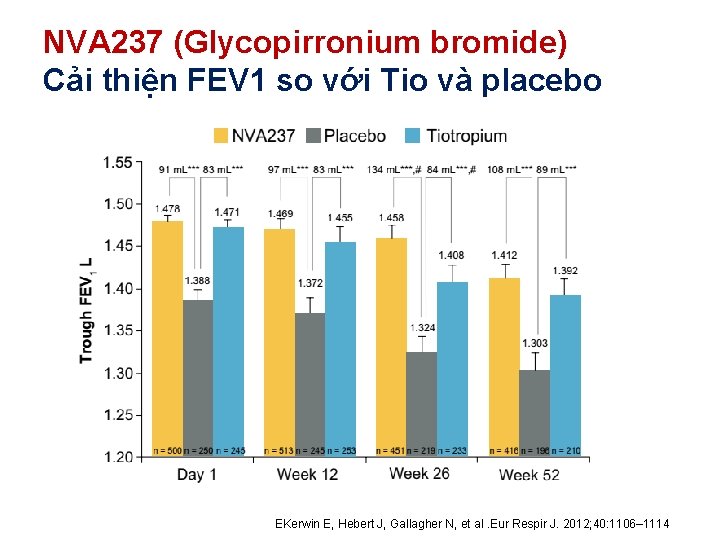
NVA 237 (Glycopirronium bromide) Cải thiện FEV 1 so với Tio và placebo EKerwin E, Hebert J, Gallagher N, et al. Eur Respir J. 2012; 40: 1106– 1114


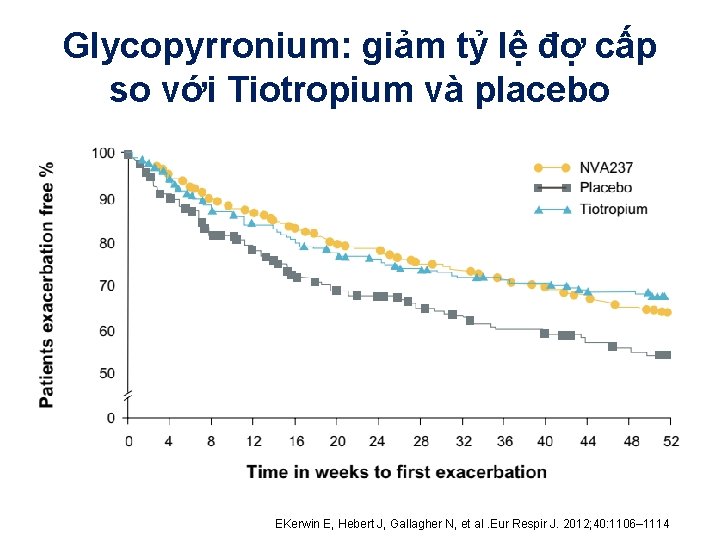
Glycopyrronium: giảm tỷ lệ đợ cấp so với Tiotropium và placebo EKerwin E, Hebert J, Gallagher N, et al. Eur Respir J. 2012; 40: 1106– 1114

Nhóm beta 2 -agonist

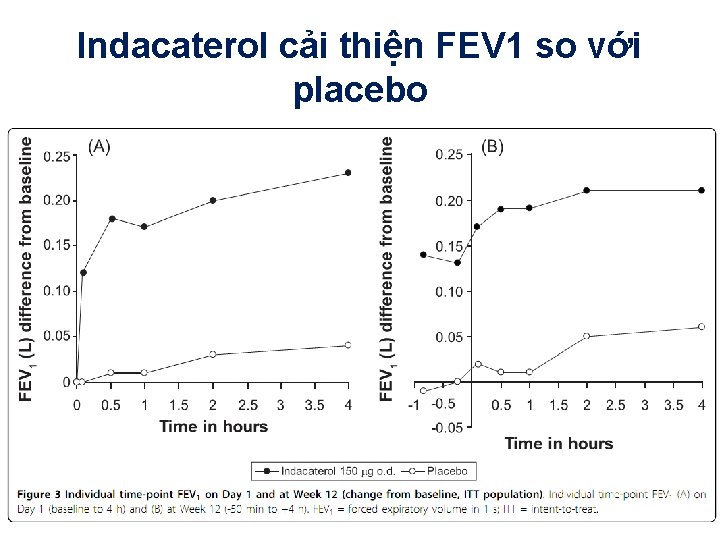
• • Nghiên cứu ngẫu nhiên, mù đôi, đối chứng Thời gian 12 tuần 416 BN COPD mức độ trung bình đến nặng Mục tiêu: đánh giá hiệu quả của indecaterol 150 mcg x 1 lần/ngày: – Chức năng hô hấp – Tính an toàn Feldman et al. BMC Pulmonary Medicine 2010, 10: 11

Indacaterol cải thiện FEV 1 so với placebo

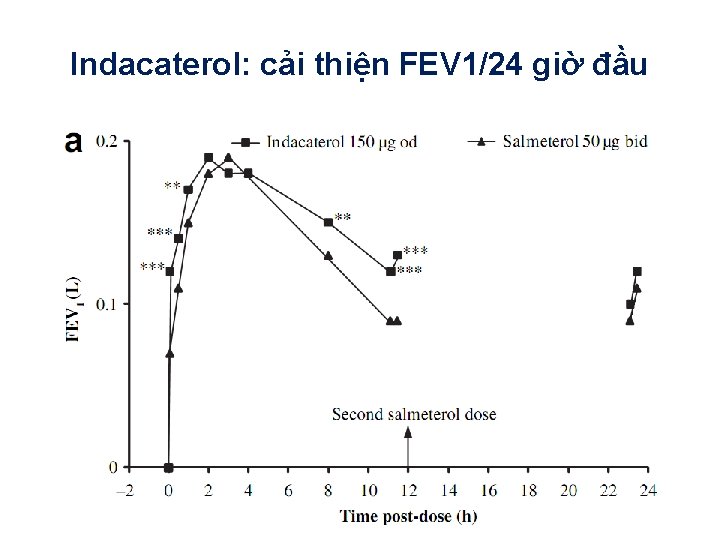
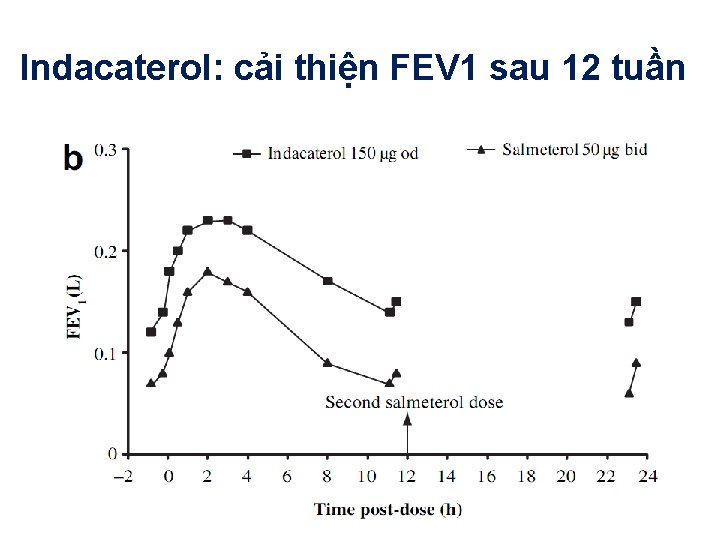
• Nghiên cứu ngẫu nhiên, đối chứng, song • Thời gian 12 tuần • 1123 BN COPD mức độ TB đến nặng • Mục tiêu: đánh giá hiệu quả của indecaterol 150 mcg 1 lần/ngày so với salmetarol 50 mcg 2 lần/ngày: – Cải thiện FEV 1 – Cải thiện tình trạng khó thở

Indacaterol: cải thiện FEV 1/24 giờ đầu

Indacaterol: cải thiện FEV 1 sau 12 tuần

PHỐI HỢP LABA+LAMA

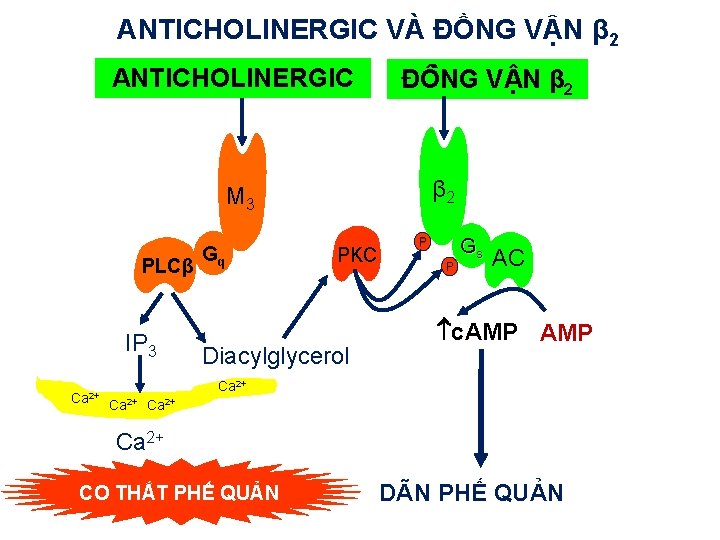
ANTICHOLINERGIC VÀ ĐỒNG VẬN β 2 ACh ANTICHOLINERGIC ĐÔ NG V N β 2 M 3 PLCβ IP 3 Ca 2+ Gq PKC Diacylglycerol P P Gs AC c. AMP Ca 2+ CO THẮT PHẾ QUẢN DÃN PHẾ QUẢN


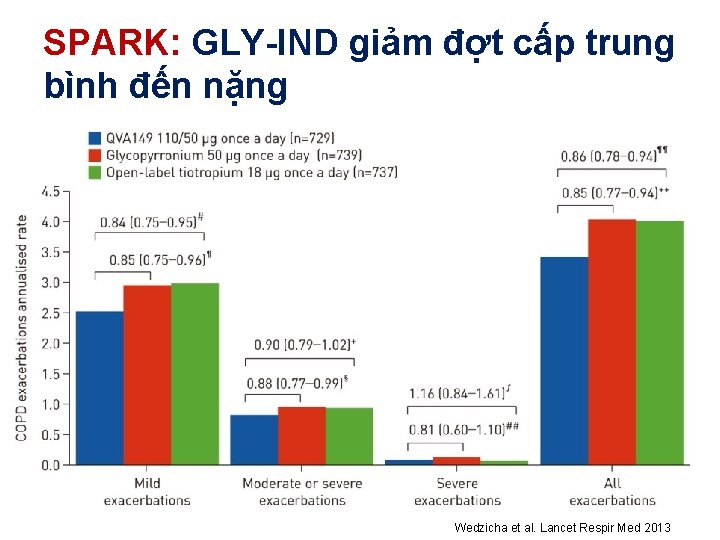
SPARK: GLY-IND giảm đợt cấp trung bình đến nặng Wedzicha et al. Lancet Respir Med 2013


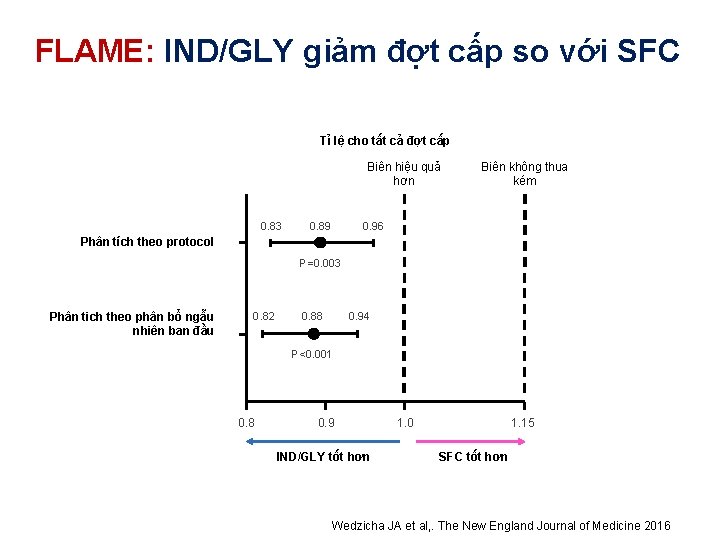
FLAME: IND/GLY giảm đợt cấp so với SFC Tỉ lệ cho tất cả đợt cấp Biên hiệu quả hơn 0. 83 0. 89 Biên không thua kém 0. 96 Phân tích theo protocol P=0. 003 Phân tich theo phân bổ ngẫu nhiên ban đầu 0. 82 0. 88 0. 94 P<0. 001 0. 8 0. 9 IND/GLY tốt hơn 1. 0 1. 15 SFC tốt hơn Wedzicha JA et al, . The New England Journal of Medicine 2016

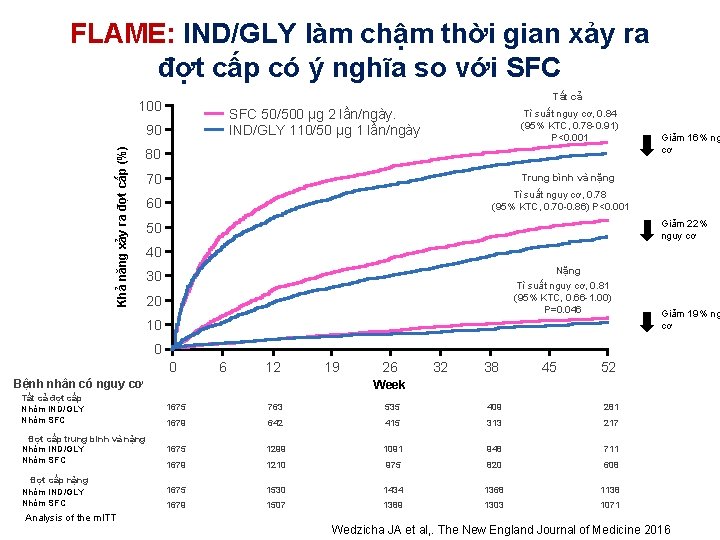
FLAME: IND/GLY làm chậm thời gian xảy ra đợt cấp có ý nghĩa so với SFC Tất cả 100 SFC 50/500 μg 2 lần/ngày. IND/GLY 110/50 μg 1 lần/ngày Khả năng xảy ra đợt cấp (%) 90 Tì suất nguy cơ, 0. 84 (95% KTC, 0. 78 -0. 91) P<0. 001 80 70 Giảm 16% ng cơ Trung bình và nặng Tì suất nguy cơ, 0. 78 (95% KTC, 0. 70 -0. 86) P<0. 001 60 Giảm 22% nguy cơ 50 40 Nặng Tì suất nguy cơ, 0. 81 (95% KTC, 0. 66 -1. 00) P=0. 046 30 20 10 Giảm 19% ng cơ 0 0 6 12 Bệnh nhân có nguy cơ 19 26 32 38 45 52 Week Tất cả đợt cấp Nhóm IND/GLY Nhóm SFC 1675 763 535 409 281 1679 642 415 313 217 Đợt cấp trung binh và nặng Nhóm IND/GLY Nhóm SFC 1675 1299 1091 948 711 1679 1210 975 820 608 Đợt cấp nặng Nhóm IND/GLY Nhóm SFC 1675 1530 1434 1368 1138 1679 1507 1389 1303 1071 Analysis of the m. ITT Wedzicha JA et al, . The New England Journal of Medicine 2016

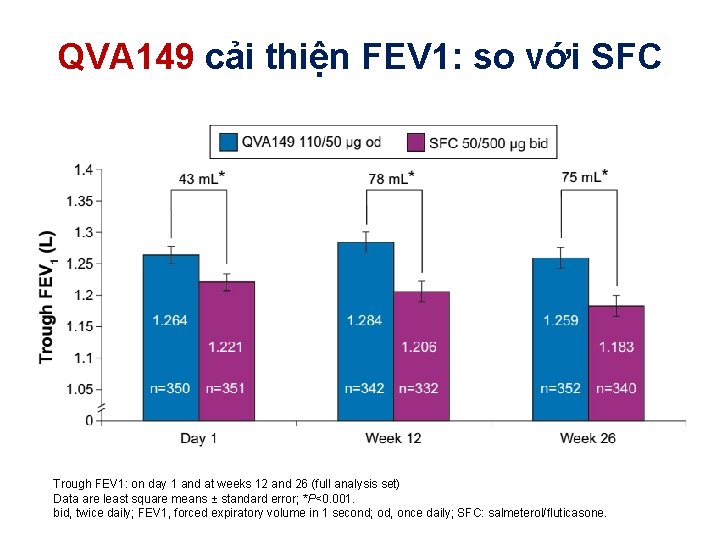
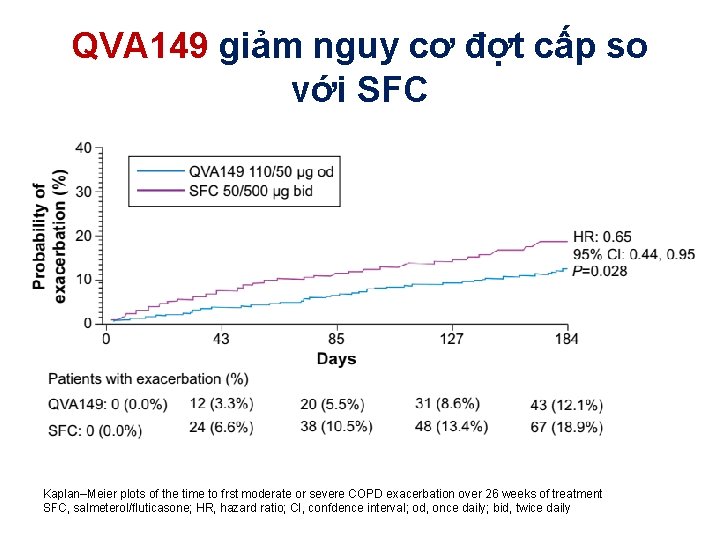
Zhong N et al, . International Journal of COPD (2015): 10 1015– 1026

QVA 149 cải thiện FEV 1: so với SFC Trough FEV 1: on day 1 and at weeks 12 and 26 (full analysis set) Data are least square means ± standard error; *P<0. 001. bid, twice daily; FEV 1, forced expiratory volume in 1 second; od, once daily; SFC: salmeterol/fluticasone.

QVA 149 giảm nguy cơ đợt cấp so với SFC Kaplan–Meier plots of the time to frst moderate or severe COPD exacerbation over 26 weeks of treatment SFC, salmeterol/fluticasone; HR, hazard ratio; CI, confdence interval; od, once daily; bid, twice daily

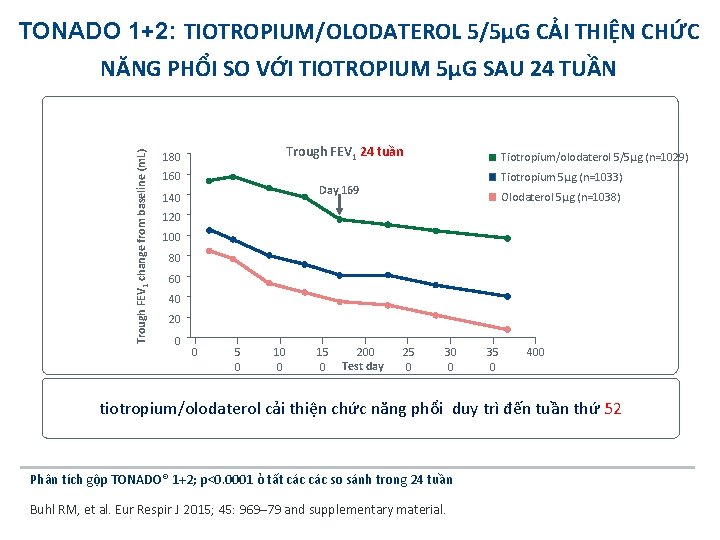
TONADO 1+2: TIOTROPIUM/OLODATEROL 5/5µG CẢI THIỆN CHỨC Trough FEV 1 change from baseline (m. L) NĂNG PHỔI SO VỚI TIOTROPIUM 5µG SAU 24 TUẦN Trough FEV 1 24 tuần 180 160 Tiotropium/olodaterol 5/5µg (n=1029) Tiotropium 5µg (n=1033) Day 169 140 Olodaterol 5µg (n=1038) 120 100 80 60 40 20 0 0 5 0 10 0 15 0 200 Test day 25 0 30 0 35 0 400 tiotropium/olodaterol cải thiện chức năng phổi duy trì đến tuần thứ 52 Phân tích gộp TONADO® 1+2; p<0. 0001 ỏ tất các so sánh trong 24 tuần Buhl RM, et al. Eur Respir J 2015; 45: 969– 79 and supplementary material.

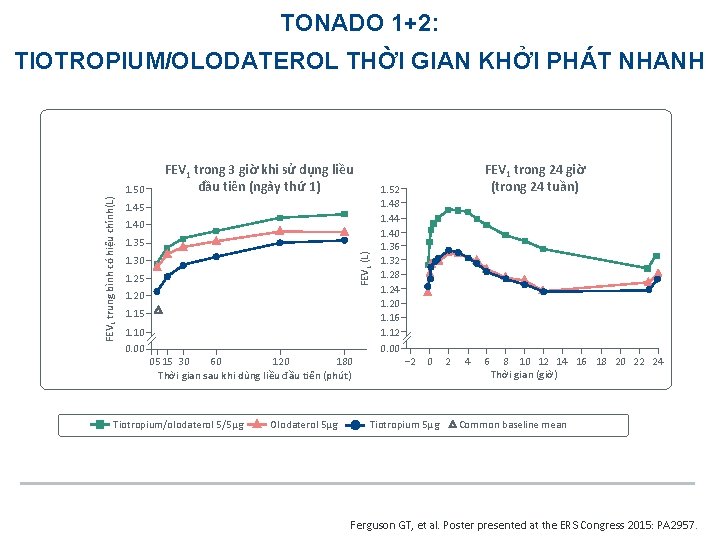
TONADO 1+2: TIOTROPIUM/OLODATEROL THỜI GIAN KHỞI PHÁT NHANH 1. 45 1. 40 1. 35 FEV 1 (L) FEV 1 trung bình có hiệu chỉnh(L) 1. 50 FEV 1 trong 3 giờ khi sử dụng liều đầu tiên (ngày thứ 1) 1. 30 1. 25 1. 20 1. 15 1. 10 0. 00 0515 30 60 120 180 Thời gian sau khi dùng liều đầu tiên (phút) Tiotropium/olodaterol 5/5µg Olodaterol 5µg FEV 1 trong 24 giờ (trong 24 tuần) 1. 52 1. 48 1. 44 1. 40 1. 36 1. 32 1. 28 1. 24 1. 20 1. 16 1. 12 0. 00 − 2 0 Tiotropium 5µg 2 4 6 8 10 12 14 16 18 20 22 24 Thời gian (giờ) Common baseline mean Ferguson GT, et al. Poster presented at the ERS Congress 2015: PA 2957.

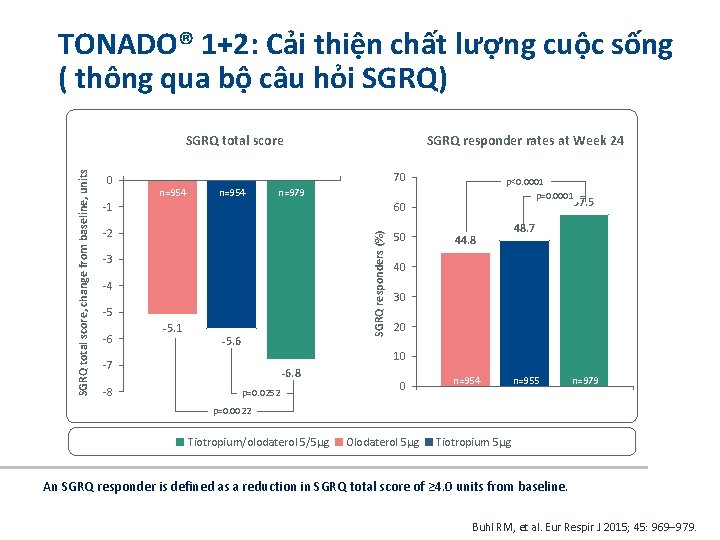
TONADO® 1+2: Cải thiện chất lượng cuộc sống ( thông qua bộ câu hỏi SGRQ) 0 SGRQ responder rates at Week 24 70 n=954 -1 60 -2 50 -3 -4 -5 -6 -5. 1 -5. 6 57. 5 44. 8 48. 7 40 30 20 10 -7 -8 p<0. 0001 p=0. 0001 n=979 SGRQ responders (%) SGRQ total score, change from baseline, units SGRQ total score -6. 8 p=0. 0252 0 n=954 n=955 n=979 p=0. 0022 Tiotropium/olodaterol 5/5µg Olodaterol 5µg Tiotropium 5µg An SGRQ responder is defined as a reduction in SGRQ total score of ≥ 4. 0 units from baseline. Buhl RM, et al. Eur Respir J 2015; 45: 969– 979.

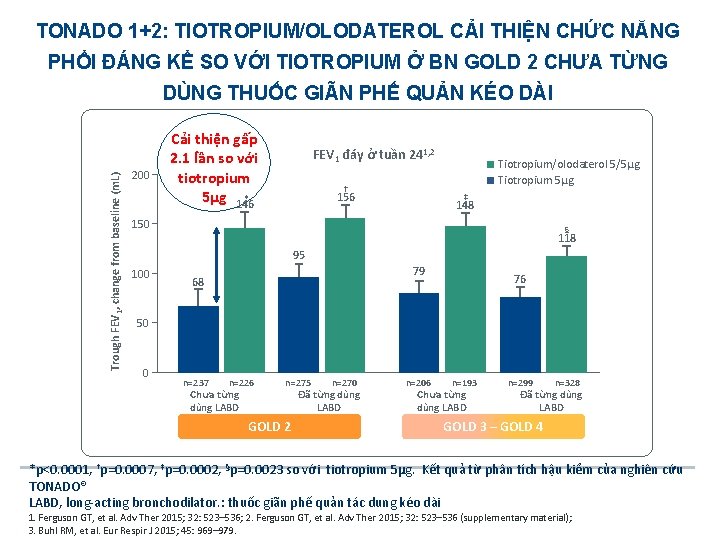
TONADO 1+2: TIOTROPIUM/OLODATEROL CẢI THIỆN CHỨC NĂNG PHỔI ĐÁNG KỂ SO VỚI TIOTROPIUM Ở BN GOLD 2 CHƯA TỪNG Trough FEV 1, change from baseline (m. L) DÙNG THUỐC GIÃN PHẾ QUẢN KÉO DÀI 200 Cải thiện gấp 2. 1 lần so với tiotropium 5µg 146 * FEV 1 đáy ở tuần 241, 2 † 156 Tiotropium/olodaterol 5/5µg Tiotropium 5µg ‡ 148 150 § 118 95 100 79 68 76 50 0 n=237 n=226 Chưa từng dùng LABD n=275 GOLD 2 n=270 Đã từng dùng LABD n=206 n=193 Chưa từng dùng LABD n=299 n=328 Đã từng dùng LABD GOLD 3 – GOLD 4 *p<0. 0001, †p=0. 0007, ‡p=0. 0002, §p=0. 0023 so với tiotropium 5µg. Kết quả từ phân tích hậu kiểm của nghiên cứu TONADO® LABD, long-acting bronchodilator. : thuốc giãn phế quản tác dung kéo dài 1. Ferguson GT, et al. Adv Ther 2015; 32: 523– 536; 2. Ferguson GT, et al. Adv Ther 2015; 32: 523– 536 (supplementary material); 3. Buhl RM, et al. Eur Respir J 2015; 45: 969– 979.

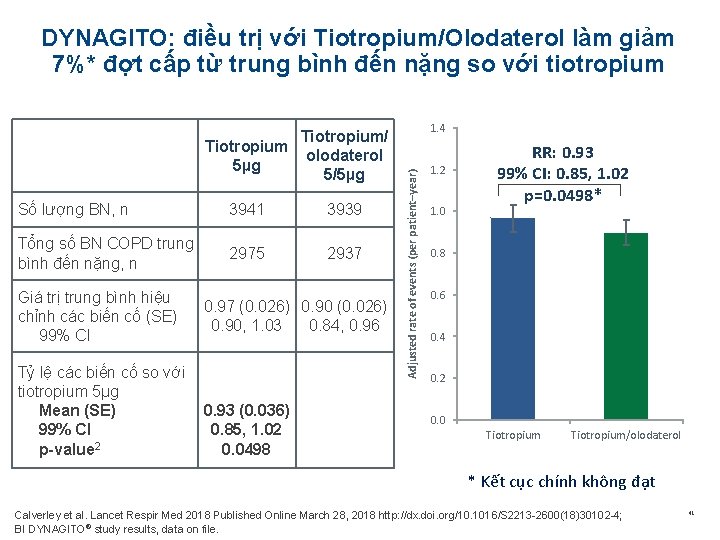
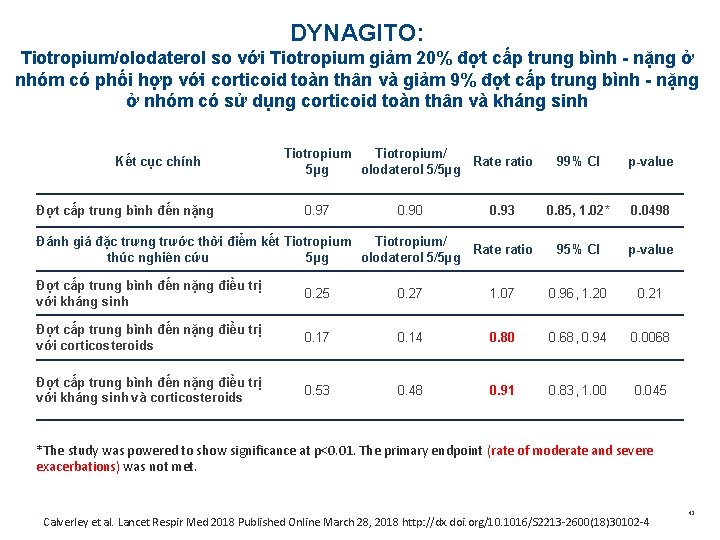
DYNAGITO: điều trị với Tiotropium/Olodaterol làm giảm 7%* đợt cấp từ trung bình đến nặng so với tiotropium Số lượng BN, n 3941 3939 Tổng số BN COPD trung bình đến nặng, n 2975 2937 Giá trị trung bình hiệu chỉnh các biến cố (SE) 99% CI Tỷ lệ các biến cố so với tiotropium 5µg Mean (SE) 99% CI p-value 2 0. 97 (0. 026) 0. 90, 1. 03 0. 84, 0. 96 0. 93 (0. 036) 0. 85, 1. 02 0. 0498 1. 4 Adjusted rate of events (per patient–year) Tiotropium/ Tiotropium olodaterol 5µg 5/5µg 1. 2 1. 0 RR: 0. 93 99% CI: 0. 85, 1. 02 p=0. 0498* 0. 8 0. 6 0. 4 0. 2 0. 0 Tiotropium/olodaterol * Kết cục chính không đạt Calverley et al. Lancet Respir Med 2018 Published Online March 28, 2018 http: //dx. doi. org/10. 1016/S 2213 -2600(18)30102 -4; BI DYNAGITO® study results, data on file. 41

DYNAGITO: Tiotropium/olodaterol so với Tiotropium giảm 20% đợt cấp trung bình - nặng ở nhóm có phối hợp với corticoid toàn thân và giảm 9% đợt cấp trung bình - nặng ở nhóm có sử dụng corticoid toàn thân và kháng sinh Kết cục chính Đợt cấp trung bình đến nặng Tiotropium/ Rate ratio 5µg olodaterol 5/5µg 0. 97 0. 90 0. 93 Đánh giá đặc trưng trước thời điểm kết Tiotropium/ Rate ratio thúc nghiên cứu 5µg olodaterol 5/5µg 99% CI p-value 0. 85, 1. 02* 0. 0498 95% CI p-value Đợt cấp trung bình đến nặng điều trị với kháng sinh 0. 25 0. 27 1. 07 0. 96, 1. 20 0. 21 Đợt cấp trung bình đến nặng điều trị với corticosteroids 0. 17 0. 14 0. 80 0. 68, 0. 94 0. 0068 Đợt cấp trung bình đến nặng điều trị với kháng sinh và corticosteroids 0. 53 0. 48 0. 91 0. 83, 1. 00 0. 045 *The study was powered to show significance at p<0. 01. The primary endpoint (rate of moderate and severe exacerbations) was not met. Calverley et al. Lancet Respir Med 2018 Published Online March 28, 2018 http: //dx. doi. org/10. 1016/S 2213 -2600(18)30102 -4 42

PHỐI HỢP ICS+LABA+LAMA

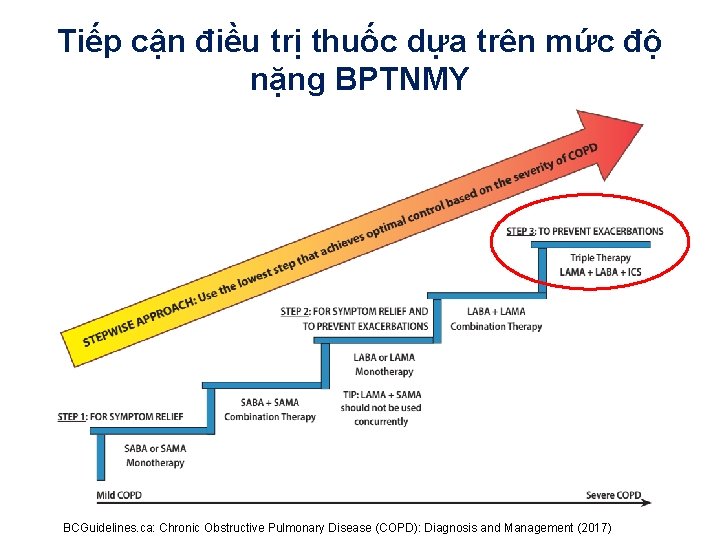
Tiếp cận điều trị thuốc dựa trên mức độ nặng BPTNMY BCGuidelines. ca: Chronic Obstructive Pulmonary Disease (COPD): Diagnosis and Management (2017)

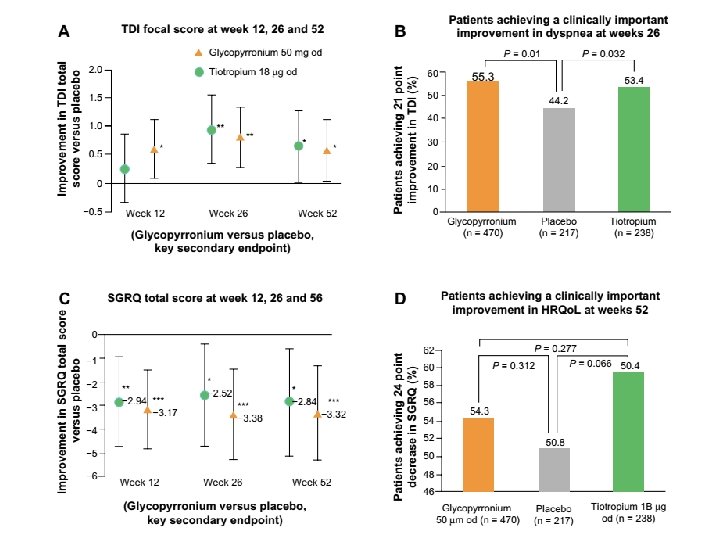
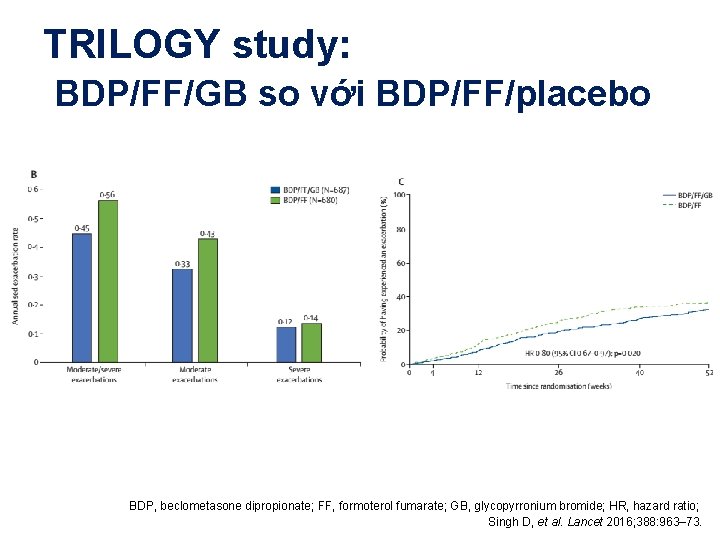
TRILOGY study: BDP/FF/GB so với BDP/FF/placebo BDP, beclometasone dipropionate; FF, formoterol fumarate; GB, glycopyrronium bromide; HR, hazard ratio; Singh D, et al. Lancet 2016; 388: 963– 73.

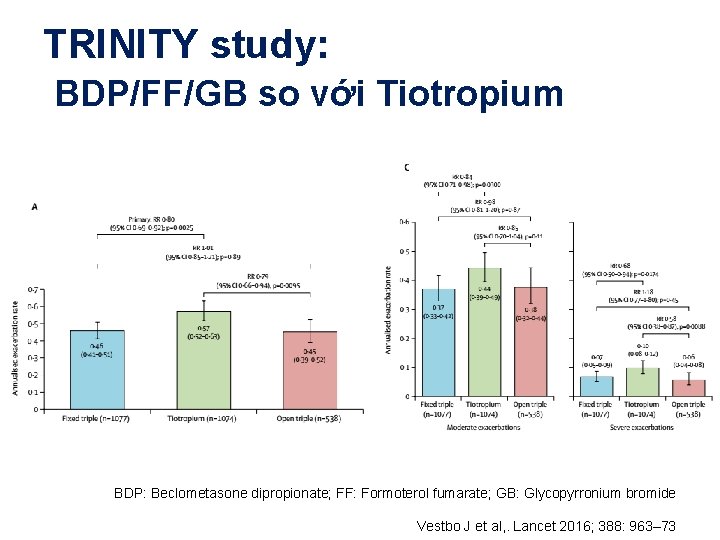
TRINITY study: BDP/FF/GB so với Tiotropium BDP: Beclometasone dipropionate; FF: Formoterol fumarate; GB: Glycopyrronium bromide Vestbo J et al, . Lancet 2016; 388: 963– 73

ICS và các nguy cơ • Pneumonia Cochrane Database of Systematic Reviews 2014, Issue 3. Art. No. : CD 010115 • Tuberculosis Chest 2013; 143(4): 1018 -1024 Am J Respir Crit Care Med 2011; 183(5): 675 -678 • Cataracts N Engl J Med 1997; 337(1): 8 -14 Eur Respir J 2006; 27(6): 1168 -1174 • Osteoporosis and fracture Thorax 2011; 66(8): 699 -708 • Glaucoma / Diabetes mellitus / Adrenal insufficiency Am J Med 2010; 123(11): 1001 -1006 Endocrinol Diabetes Metab Case Rep 2014; 2014: 130080 Eur Respir J 2015; 45(2): 525 -537

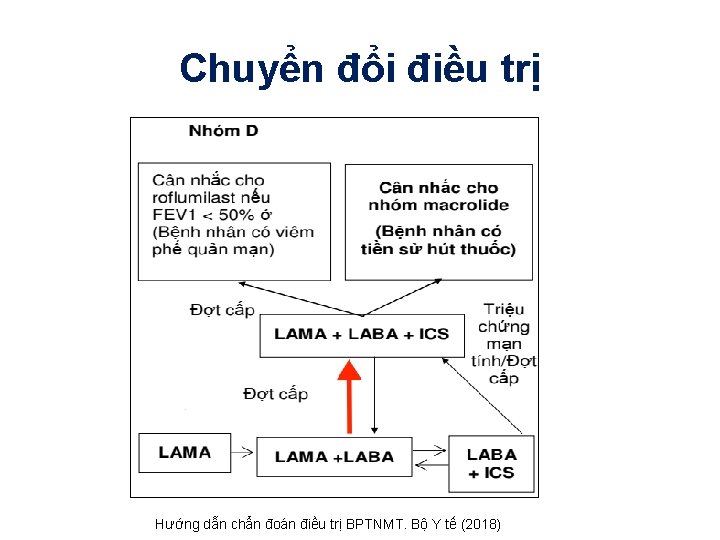
Chuyển đổi điều trị Hướng dẫn chẩn đoán điều trị BPTNMT. Bộ Y tế (2018)

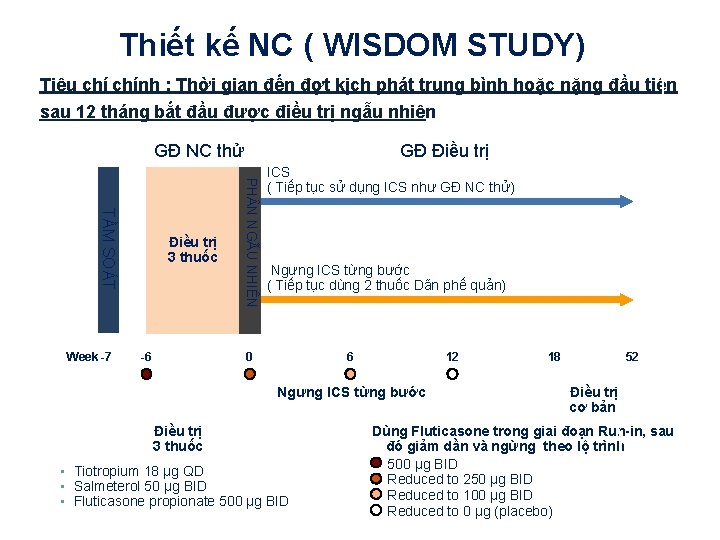
Thiết kế NC ( WISDOM STUDY) Tiêu chính : Thời gian đến đợt kịch phát trung bình hoặc nặng đầu tiên sau 12 tháng bắt đầu được điều trị ngẫu nhiên GĐ Điều trị GĐ NC thử -6 PH N NGẪU NHIÊN TẦM SOÁT Week -7 Điều trị 3 thuốc ICS ( Tiếp tục sử dụng ICS như GĐ NC thử) Ngưng ICS từng bước ( Tiếp tục dùng 2 thuốc Dãn phế quản) 0 6 12 Ngưng ICS từng bước Điều trị 3 thuốc • Tiotropium 18 µg QD • Salmeterol 50 µg BID • Fluticasone propionate 500 µg BID 18 52 Điều trị cơ bản Dùng Fluticasone trong giai đoạn Run-in, sau đó giảm dần và ngừng theo lộ trình 500 µg BID Reduced to 250 µg BID Reduced to 100 µg BID Reduced to 0 µg (placebo)

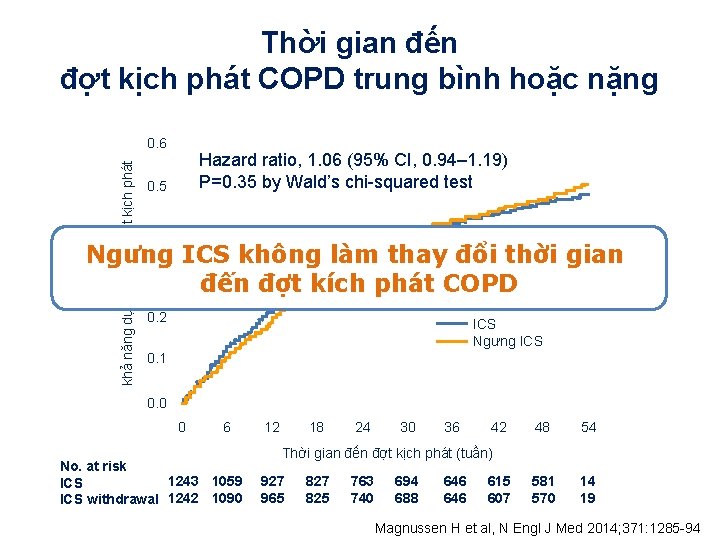
Thời gian đến đợt kịch phát COPD trung bình hoặc nặng khả năng dự đoán đến đợt kịch phát 0. 6 Hazard ratio, 1. 06 (95% CI, 0. 94– 1. 19) P=0. 35 by Wald’s chi-squared test 0. 5 0. 4 Ngưng ICS không làm thay đổi thời gian 0. 3 đến đợt kích phát COPD 0. 2 ICS Ngưng ICS 0. 1 0. 0 0 6 No. at risk 1243 1059 ICS withdrawal 1242 1090 12 18 24 30 36 42 48 54 581 570 14 19 Thời gian đến đợt kịch phát (tuần) 927 965 827 825 763 740 694 688 646 615 607 Magnussen H et al, N Engl J Med 2014; 371: 1285 -94

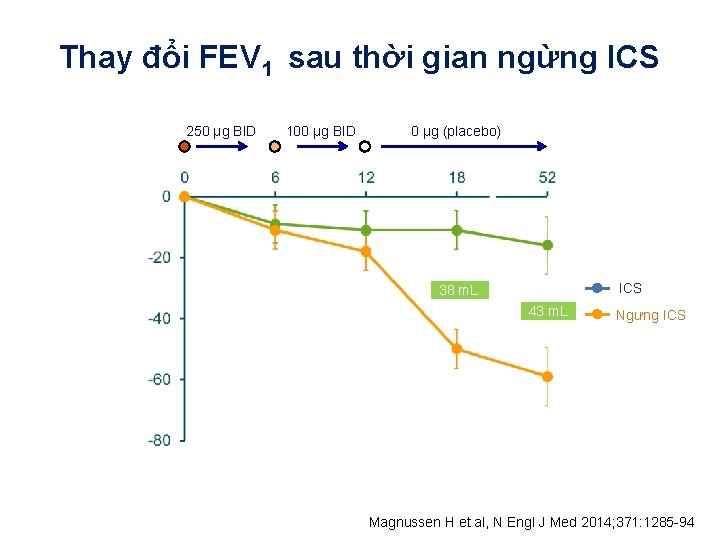
Thay đổi FEV 1 sau thời gian ngừng ICS Giảm và ngưng ICS 250 µg BID 100 µg BID 0 µg (placebo) Thay đổi FEV 1 (m. L) hiệu chỉnh so với ban đầu Tuần n ICS withdrawal ICS 38 m. L 43 m. L Ngưng ICS *** ** 1223 1218 1135 1114 1092 1077 1058 970 935 **p<0. 01; ***p<0. 0001 vs ICS; restricted maximum likelihood repeated measures model; baseline values 970 m. L for ICS, 981 m. L for ICS withdrawal Magnussen H et al, N Engl J Med 2014; 371: 1285 -94

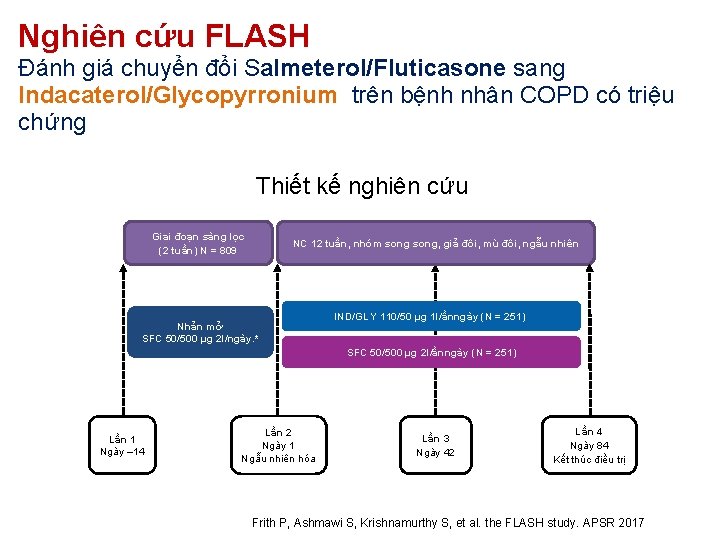
Nghiên cứu FLASH Đánh giá chuyển đổi Salmeterol/Fluticasone sang Indacaterol/Glycopyrronium trên bệnh nhân COPD có triệu chứng Thiết kế nghiên cứu Giai đoạn sàng lọc (2 tuần) N = 809 NC 12 tuần, nhóm song, giả đôi, mù đôi, ngẫu nhiên Nhản mở SFC 50/500 µg 2 l/ngày. * IND/GLY 110/50 µg 1 l/ầnngày (N = 251) SFC 50/500 µg 2 l/ầnngày (N = 251) Lần 1 Ngày – 14 Lần 2 Ngày 1 Ngẫu nhiên hóa Lần 3 Ngày 42 Lần 4 Ngày 84 Kết thúc điều trị Frith P, Ashmawi S, Krishnamurthy S, et al. the FLASH study. APSR 2017

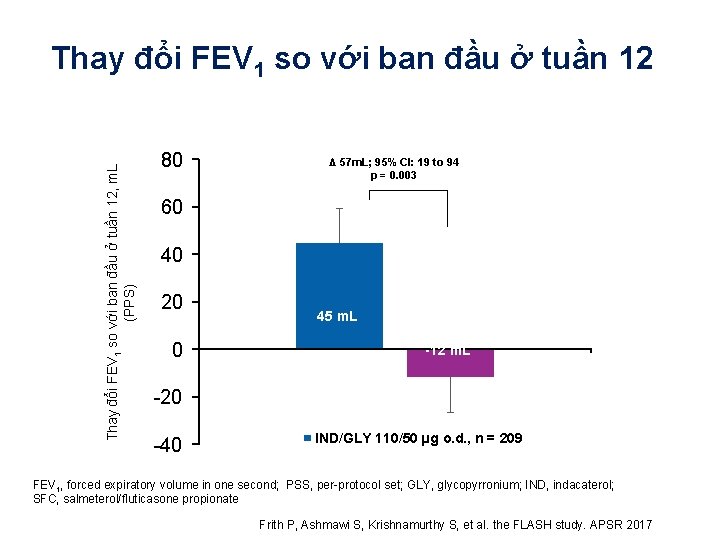
Thay đổi FEV 1 so với ban đầu ở tuần 12, m. L (PPS) Thay đổi FEV 1 so với ban đầu ở tuần 12 80 Δ 57 m. L; 95% CI: 19 to 94 p = 0. 003 60 40 20 0 45 m. L -12 m. L -20 -40 IND/GLY 110/50 µg o. d. , n = 209 FEV 1, forced expiratory volume in one second; PSS, per-protocol set; GLY, glycopyrronium; IND, indacaterol; SFC, salmeterol/fluticasone propionate Frith P, Ashmawi S, Krishnamurthy S, et al. the FLASH study. APSR 2017

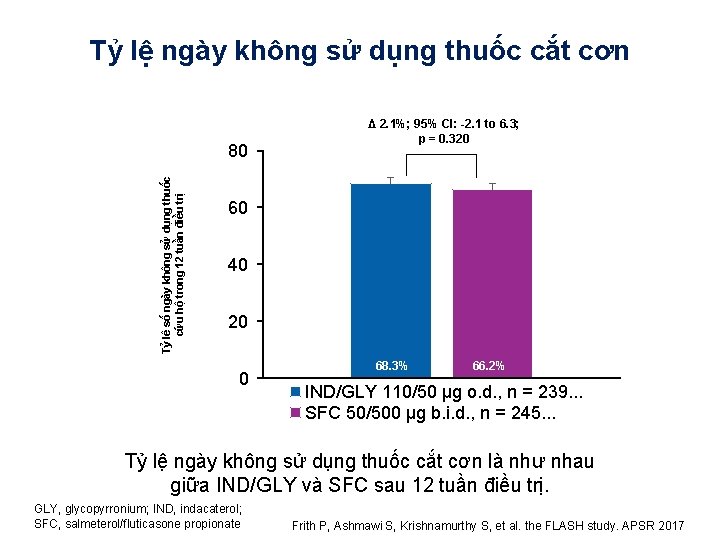
Tỷ lệ ngày không sử dụng thuốc cắt cơn Tỷ lê số ngày không sử dụng thuốc cứu hộ trong 12 tuần điều trị 80 Δ 2. 1%; 95% CI: -2. 1 to 6. 3; p = 0. 320 60 40 20 0 68. 3% 66. 2% IND/GLY 110/50 µg o. d. , n = 239. . . SFC 50/500 µg b. i. d. , n = 245. . . Tỷ lệ ngày không sử dụng thuốc cắt cơn là như nhau giữa IND/GLY và SFC sau 12 tuần điều trị. GLY, glycopyrronium; IND, indacaterol; SFC, salmeterol/fluticasone propionate Frith P, Ashmawi S, Krishnamurthy S, et al. the FLASH study. APSR 2017

KẾT LUẬN § LABA/l. AMA là thuốc nền tảng trong điều trị BPTNMT: kiểm soát triệu chứng, cải thiện CLCS và giảm tần xuất đợt cấp § Phối hợp điều trị LABA+LAMA có hiệu quả hơn rõ rệt so với dùng đơn độc § Phối với ICS có thể làm tăng nguy cơ tác dụng phụ trên một số bệnh nhân § Có nhiều bằng chứng minh an toàn khi chuyển đổi liệu pháp điều trị thuốc trên bệnh nhân BPTNMT © 2015 Global Initiative for Chronic Obstructive Lung Disease

TR N TRỌNG CẢM ƠN