Tema FARMACOLOGA DE LA COAGULACIN SANGUNEA Farmacologa 2018

























- Slides: 34

Tema: FARMACOLOGÍA DE LA COAGULACIÓN SANGUÍNEA Farmacología 2018

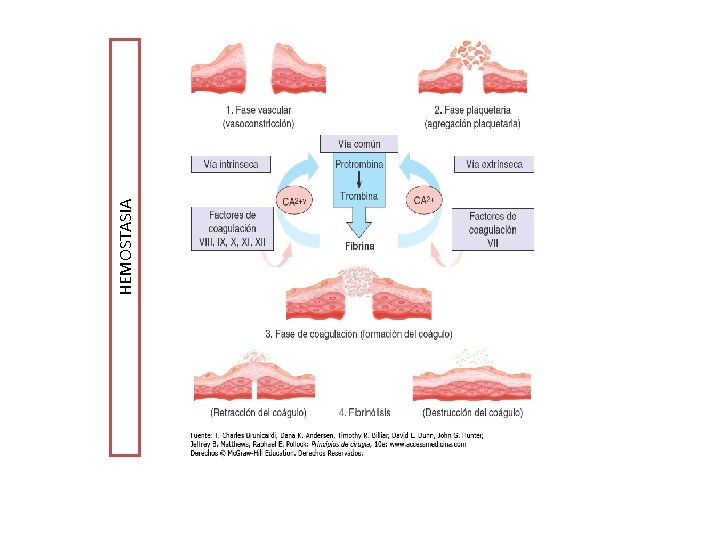
HEMOSTASIA

HEMOSTASIA Mecanismo fundamental de defensa que tiene el organismo para impedir la pérdida de sangre después de la lesión de un vaso FLUJO SANGUINEO PARED VASCULAR PLAQUETAS PROTEINAS El resultado fisiológico de esta interacción es la formación del tapón hemostático y del coágulo sanguíneo

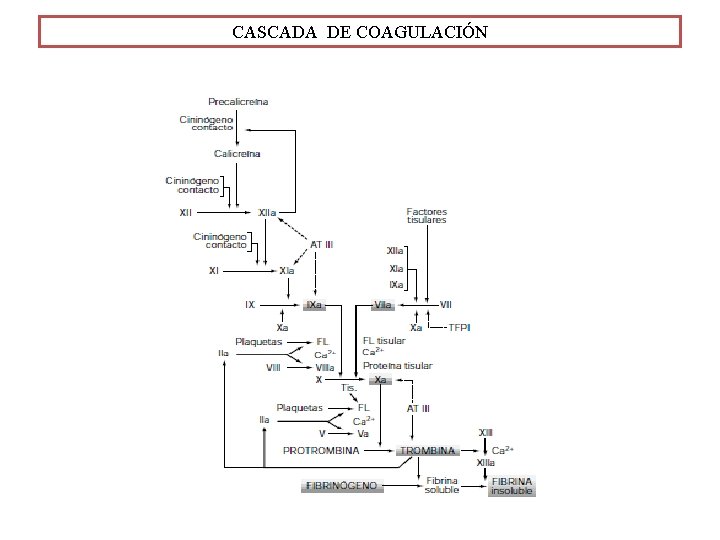
CASCADA DE COAGULACIÓN

La pérdida del equilibrio entre todos estos mecanismos significa la aparición de cuadros patológicos: Diátesis trombótica Predomina la actividad hemostática. Diátesis hemorrágica Deprimida la actividad coagulante.

FÁRMACOS ANTIPLAQUETARIOS CLASIFICACIÓN Interferencia en la vía del ácido araquidónico: Inhibición de la ciclooxigenasa (COX-1) AAS Inhibición de la tromboxano-sintasa Bloqueo de receptores PGH 2/TXA 2 Mecanismos duales Interferencia con la función del complejo GP IIb/IIIa: Inhibición de mecanismos ADP-dependientes Antagonistas del complejo: — Anticuerpos monoclonales de naturaleza quimérica — Péptidos naturales que impiden la fijación de proteína — Péptidos sintéticos que contienen la secuencia GRD e inhibidores no peptídicos. Modulación de mecanismos relacionados con el AMPc y el GMPc: Modulación de las ciclasas Inhibición de fosfodiesterasas

ACIDO ACETILSALICÍLICO Es un analgésico y antiinflamatorio no esteroideo Inhibe la agregación provocada por ADP y colágeno. Produce una inhibición irreversible de las COX, por acetilación. Las plaquetas no tienen capacidad de sintetizar las COX, a diferencia de las células del endotelio vascular. La inhibición de TXA 2 producida por una dosis llega a durar varios días. A pesar de que la semivida del AAS es corta y su nivel en plasma dura muy poco, su capacidad inhibidora de la COX-1 es grande y prolongada, por lo que basta administrar una sola dosis al día.

La coagulación de la sangre es un proceso caracterizado por una cascada de reacciones proteolíticas que terminan por convertir el fibrinógeno, proteína soluble del plasma, en fibrina insoluble. Para ello es preciso que actúe la enzima crítica: Trombina o Factor II

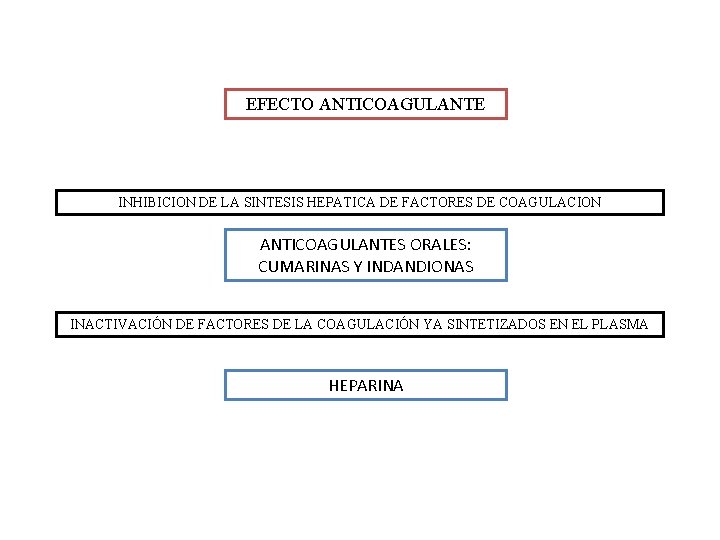
EFECTO ANTICOAGULANTE INHIBICION DE LA SINTESIS HEPATICA DE FACTORES DE COAGULACION ANTICOAGULANTES ORALES: CUMARINAS Y INDANDIONAS INACTIVACIÓN DE FACTORES DE LA COAGULACIÓN YA SINTETIZADOS EN EL PLASMA HEPARINA

HEPARINA Pertenece a la familia de los glucosaminoglucanos. Está formada por unidades repetitivas de un disacárido que contiene un derivado de aminoazúcar y al menos uno de los azúcares tiene un grupo carboxilo o sulfato cargado negativamente Carácter marcadamente ácido. Clasificación: HEPARINA NO FRACCIONADA (HNF) Se encuentra en las células cebadas y abunda en particular en el hígado, el pulmón y el intestino. La HNF comercial se obtiene y purifica del intestino de cerdo y de buey, presentando ambas similar actividad. HEPARINA FRACCIONADA (HF) o DE BAJO PESO MOLECULAR (HBPM) Contienen la estructura básica para fijarse a la antitrombina III sin necesidad de fijarse a la trombina.

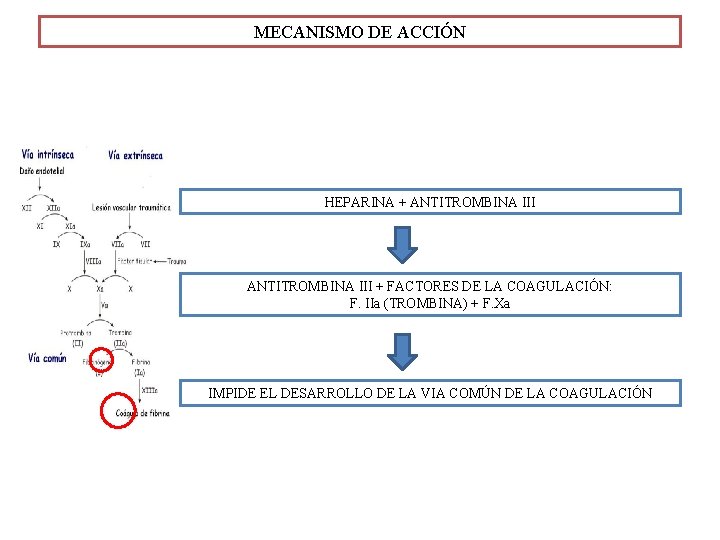
MECANISMO DE ACCIÓN HEPARINA + ANTITROMBINA III + FACTORES DE LA COAGULACIÓN: F. IIa (TROMBINA) + F. Xa IMPIDE EL DESARROLLO DE LA VIA COMÚN DE LA COAGULACIÓN

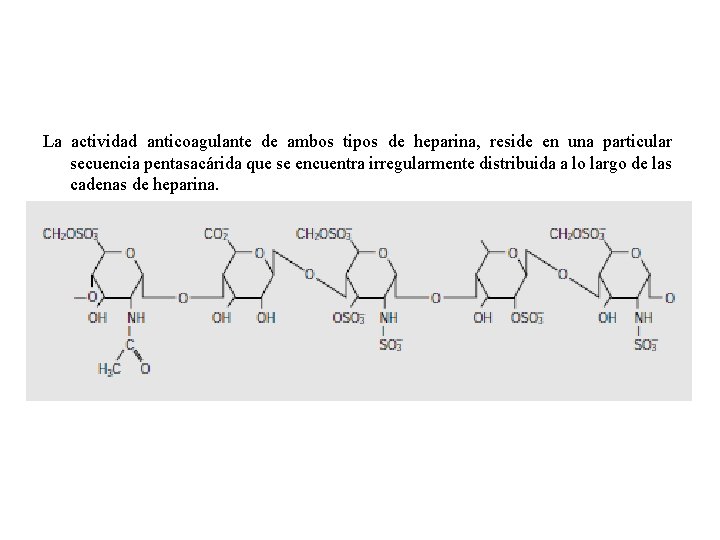
La actividad anticoagulante de ambos tipos de heparina, reside en una particular secuencia pentasacárida que se encuentra irregularmente distribuida a lo largo de las cadenas de heparina.

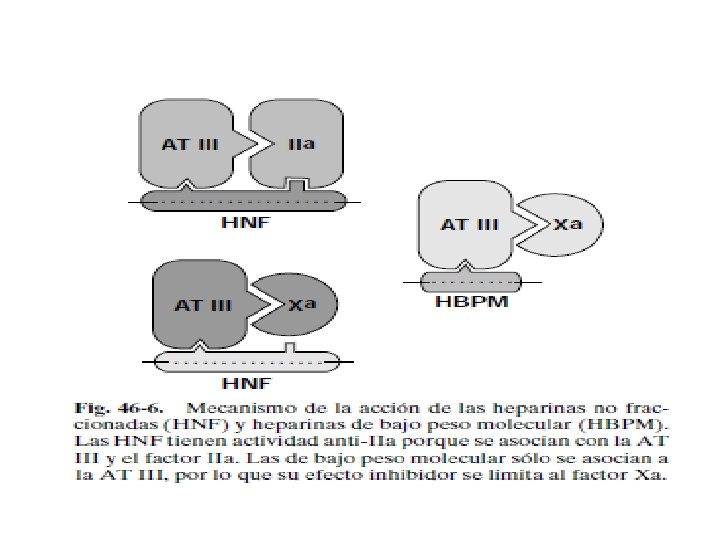
La principal diferencia entre la HNF y HBPM consiste en su comportamiento frente al factor Xa y la trombina. Cualquier heparina que contenga la secuencia de pentasacárido inactiva el factor Xa mediante simple asociación con la AT III, provocando así la aceleración de la interacción entre ésta y el factor Xa. En cambio, para que la heparina inactive la trombina es preciso que la heparina se asocie no sólo a la AT III sino también a la propia trombina, formándose un complejo ternario. Para que se pueda formar este complejo, las cadenas de heparina han de tener una longitud al menos de 18 unidades de sacárido

La mayoría de las moléculas de HNF tienen esta longitud, mientras que muy pocas de las HBPMla tienen. En consecuencia, la HNF presenta una actividad inhibitoria equivalente frente a la trombina y el factor Xa (> KPTT), mientras que las HF inactivan el factor Xa en mucho mayor grado que el IIa. Además de fijarse a la AT III y a la trombina, la HNF ejerce otras acciones que coadyuvan a su actividad antitrombótica y anticoagulante.


VENTAJAS HBPM Continúan inactivando el factor Xa aunque éste permanezca unido a las plaquetas y resisten la inactivación del factor 4 plaquetario liberado durante la coagulación Causan menos complicaciones hemorrágicas, quizás a causa de una actividad menor sobre la función plaquetaria y la permeabilidad vascular.

FARMACOCINÉTICA • HNF • No se absorbe por la mucosa GI Vías de elección: • - SC (BD: 22 al 40 %. Permanece distribuida en el espacio intravascular, pasando a los tejidos en proporción muy escasa// La semivida es tanto dosis-dependiente como tiempo-dependiente, aumentando tanto si se aumenta la dosis como la duración de la administración. Este aumento de la semivida es debido al hecho de que, conforme aumenta la dosis de heparina, disminuye su aclaramiento. Los valores de semivida oscilan entre 30 min y 2 horas) • IV (En 1 o 2 horas, se consigue un nivel estable)

FARMACOCINÉTICA • HBPM • > BD por vía SC, alcanzando sus máximos niveles plasmáticos entre 2 y 4 horas. • Se fijan mucho menos a las proteínas plasmáticas y al endotelio vascular y, en cambio, pasan a los tejidos a cuyas proteínas se fijan, aumentando así su VD • La cinética de eliminación no es saturable, dependiendo principalmente de la excreción renal. Las semividas varían según el preparado utilizado, pero en su conjunto son superiores a las de la HNF

SITUACIONES ESPECIALES • Ninguna heparina atraviesa la barrera placentaria, por lo que cualquiera de ellas es el tratamiento de elección durante el embarazo. • El factor que más modifica la cinética de las heparinas es la insuficiencia renal (especialmente la de las HBPM).

CONTROL DE DOSIFICACIÓN • El control se realiza mediante el test del tiempo de tromboplastina parcial activada (KPTT). • Este test es sensible al efecto inhibidor de la heparina sobre la trombina (anti-IIa) y factores Xa y IXa (anti-Xa y anti-IXa), fundamentalmente.

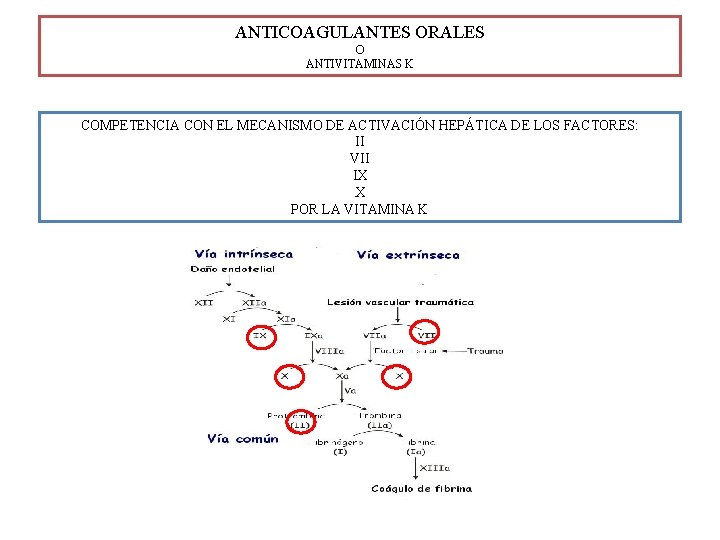
ANTICOAGULANTES ORALES O ANTIVITAMINAS K COMPETENCIA CON EL MECANISMO DE ACTIVACIÓN HEPÁTICA DE LOS FACTORES: II VII IX X POR LA VITAMINA K

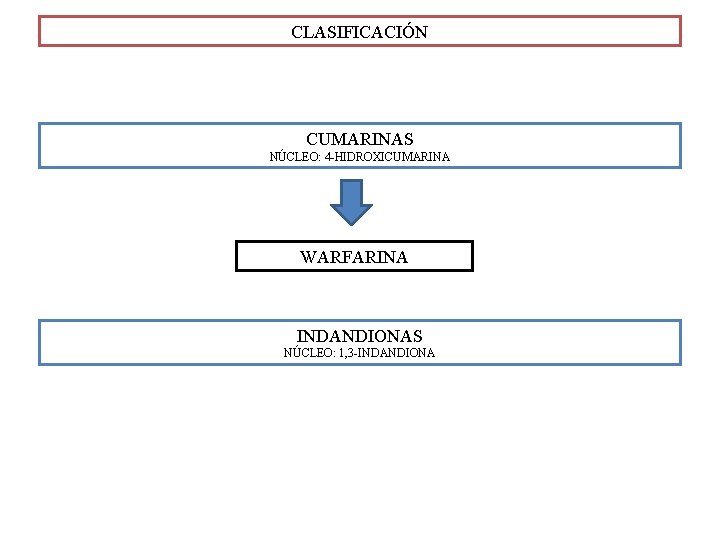
CLASIFICACIÓN CUMARINAS NÚCLEO: 4 -HIDROXICUMARINA WARFARINA INDANDIONAS NÚCLEO: 1, 3 -INDANDIONA

MECANISMO DE ACCIÓN • La acción anticoagulante sólo se produce in vivo, requiriendo un período de latencia que oscila entre 12 y 24 horas. • Su mecanismo fundamental es alterar la acción de la vitamina K, elemento esencial para terminar de sintetizar en el hígado cuatro proenzimas factores de la coagulación: II, VII, IX y X. • Para que la vitamina K pueda actuar como cofactor de la g-glutamilcarboxilasa, necesita estar en forma reducida como hidroquinona, lo que se consigue mediante una serie de quinona-reductasas

• Los fármacos cumarínicos tienen la capacidad de inhibir las quinona-reductasas y la vitamina K-epóxido-reductasa. • Por lo tanto, en su presencia se va consumiendo la cantidad existente de hidroxiquinona (activa) hasta que se agota y las proteínas dependientes de vitamina K van saliendo al plasma en forma sólo parcialmente carboxilada, es decir, inactivas.

FARMACOCINÉTICA • Existe un retraso entre el momento en que se alcanza la Cp máxima y la respuesta terapéutica medida en tiempo de protrombina. • Este retraso se debe a dos factores: a) al tiempo necesario para que se alcancen los niveles estables, de acuerdo con su semivida, y b) al tiempo que debe transcurrir hasta que se agoten los factores de coagulación, cuyas semividas son de 6 horas para el F. VII, 24 horas para el F. IX, 40 horas para el F. X y 60 horas para el F. II.

• Aunque todos se absorben bien por vía oral, su velocidad es variable según el preparado y según el paciente; Ej. Warfarina de 3 -9 horas • Se unen intensamente a proteínas (> 95 %) • Atraviesan la barrera placentaria y están presentes en la leche materna. • Se eliminan principalmente por metabolización. • La warfarina se administra como mezcla racémica, siendo su semivida de unas 40 horas.

INTERACCIONES • De carácter farmacodinámico se refieren a modificaciones en el estado de la vitamina K y de los factores endógenos dependientes de ella, a modificaciones provocadas por fármacos sobre las funciones cardíaca, hepática y renal, con la consiguiente repercusión sobre la síntesis de estos elementos, o a modificaciones provocadas sobre otros parámetros de la hemostasia y la coagulación (cambios en la función plaquetaria o en la fibrinólisis). • De carácter farmacocinético tienen que ver con cambios inducidos sobre la absorción, la unión a proteínas y la excreción del anticoagulante, con especial importancia en los cambios del metabolismo (inducción o inhibición).


REACCIONES ADVERSAS • HEMORRAGIAS

CONTROL DE DOSIFICACIÓN • La terapéutica anticoagulante oral precisa un cuidadoso control analítico ya que hay una gran variabilidad individual en la respuesta, no predecible por peso, edad, etc. , y porque es muy estrecho el margen entre dosis • ineficaz, adecuada y excesiva (bajo índice terapéutico). • El test más comúnmente empleado es el tiempo de protrombina (TP) • Su oscilación responde a los cambios en los F. II, VII y X en proporción a sus semividas respectivas. • El reactivo utilizado para su dosificación es una tromboplastina.

• Es imprescindible conocer la sensibilidad del reactivo a utilizar (ISI) en relación con una tromboplastina de referencia internacional estándar de la OMS (ISI: 1), para expresar los resultados en forma de razón normalizada internacional (RIN): es el resultado teórico que se habría obtenido de haber valorado la muestra con la tromboplastina de referencia. • El RIN es la forma correcta de expresar los resultados del tiempo de protrombina en pacientes sometidos a terapéutica anticoagulante de forma estable

• Antídoto de los anticoagulantes orales: Vitamina K por vía SC o IV. • Su efecto comienza a las 3 -4 horas y el tiempo de protrombina se normaliza aproximadamente a las 8 horas.

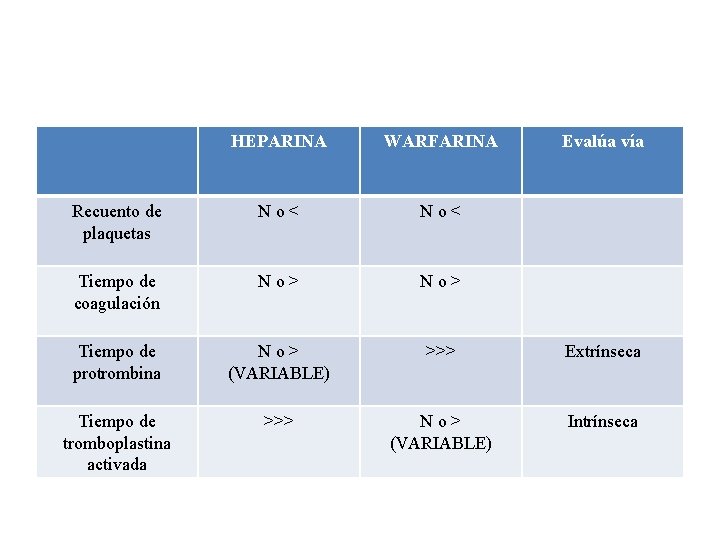
COAGULOGRAMA • Determinaciones de rutina: v Recuento de plaquetas v Tiempo de coagulación v Tiempo de trombina (TT) v Tiempo de protrombina (TP) Evalúa vía extrínseca v RIN (Pacientes con terapia anticoagulante) v Tiempo de tromboplastina activada (KPTT) Evalúa la vía intrínseca • Muestra: Plasma con anticoagulante (Citrato de sodio 9+1)

HEPARINA WARFARINA Evalúa vía Recuento de plaquetas No< Tiempo de coagulación No> Tiempo de protrombina No> (VARIABLE) >>> Extrínseca Tiempo de tromboplastina activada >>> No> (VARIABLE) Intrínseca
 Paquete globular animado
Paquete globular animado Farmacología
Farmacología B a f c j e
B a f c j e Estilo de entrevista
Estilo de entrevista Aliran seni lukis tertua di dunia adalah
Aliran seni lukis tertua di dunia adalah Tema-tema teologi perjanjian lama
Tema-tema teologi perjanjian lama Ejemplos de delimitación de la investigación
Ejemplos de delimitación de la investigación El tema y sub tema
El tema y sub tema Piet veerman goin home
Piet veerman goin home Colorado children's book award
Colorado children's book award Gartner cio agenda 2018
Gartner cio agenda 2018 Hyra mjukglassmaskin malmö
Hyra mjukglassmaskin malmö American academy of allergy asthma and immunology 2018
American academy of allergy asthma and immunology 2018 Easl 2018 decompensated cirrhosis
Easl 2018 decompensated cirrhosis Uni cei en iso 50001:2018
Uni cei en iso 50001:2018 Profile 2018
Profile 2018 Cfla conference 2018
Cfla conference 2018 Gallup employee engagement 2015
Gallup employee engagement 2015 2018html?title=
2018html?title= D.m. n. 769 del 2018
D.m. n. 769 del 2018 Anne 2018
Anne 2018 Pisa 2018 results
Pisa 2018 results Zondag vervolgde kerk 2018
Zondag vervolgde kerk 2018 Saepe 2018 gabarito
Saepe 2018 gabarito Abnt 6023:2018
Abnt 6023:2018 Anc 2018
Anc 2018 Harga satuan bangunan gedung negara (hsbgn) ta 2021
Harga satuan bangunan gedung negara (hsbgn) ta 2021 Iecc 2018 commercial
Iecc 2018 commercial Ucas login 2019
Ucas login 2019 Conest 2018-2019
Conest 2018-2019 8/2018. (vi. 29.) am rendelet melléklet
8/2018. (vi. 29.) am rendelet melléklet Com(2018) 375 final
Com(2018) 375 final Saasta astro quiz 2018 round 1 answers
Saasta astro quiz 2018 round 1 answers 2018 jcids manual
2018 jcids manual Südwestdeutscher archivtag 2018
Südwestdeutscher archivtag 2018