Llectrophorse des protines plasmatiques Martin Michaud Mdecine Interne






















- Slides: 45

L’électrophorèse des protéines plasmatiques Martin Michaud Médecine Interne - Hôpital Joseph Ducuing

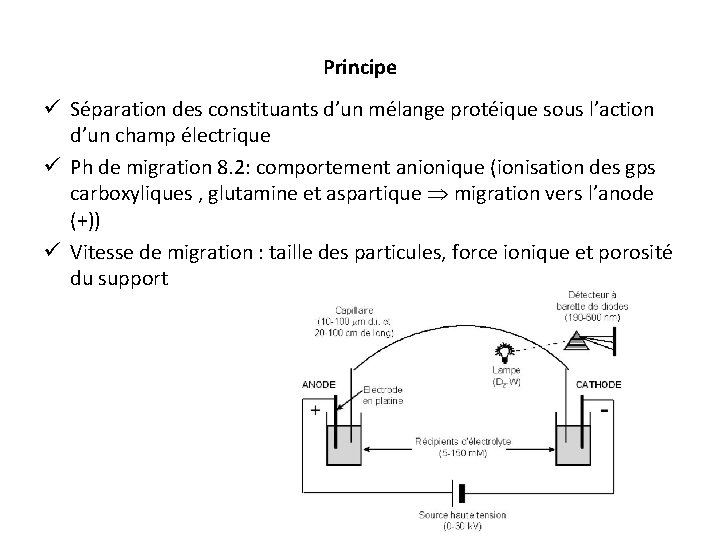
Principe ü Séparation des constituants d’un mélange protéique sous l’action d’un champ électrique ü Ph de migration 8. 2: comportement anionique (ionisation des gps carboxyliques , glutamine et aspartique migration vers l’anode (+)) ü Vitesse de migration : taille des particules, force ionique et porosité du support

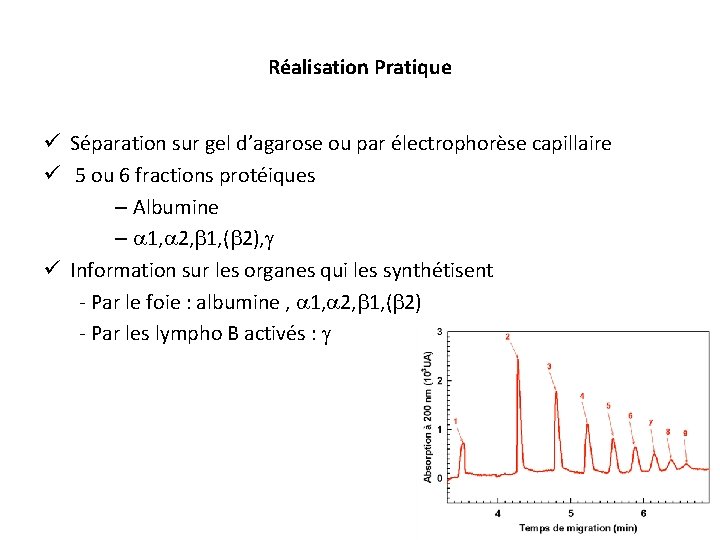
Réalisation Pratique ü Séparation sur gel d’agarose ou par électrophorèse capillaire ü 5 ou 6 fractions protéiques – Albumine – 1, 2, 1, ( 2), ü Information sur les organes qui les synthétisent - Par le foie : albumine , 1, 2, 1, ( 2) - Par les lympho B activés :

Quand demandez vous une EPP ? Que recherchez vous quand vous faites une EPP ?

Que recherchez vous quand vous faites une EPP ? Syndrome néphrotique Syndrome inflammatoire aigu Syndrome inflammatoire chronique Connectivite Maladie auto-immune Problème hépatique Dénutrition Carence martiale Déficit en α 1 -anti-trypsine Pic monoclonal


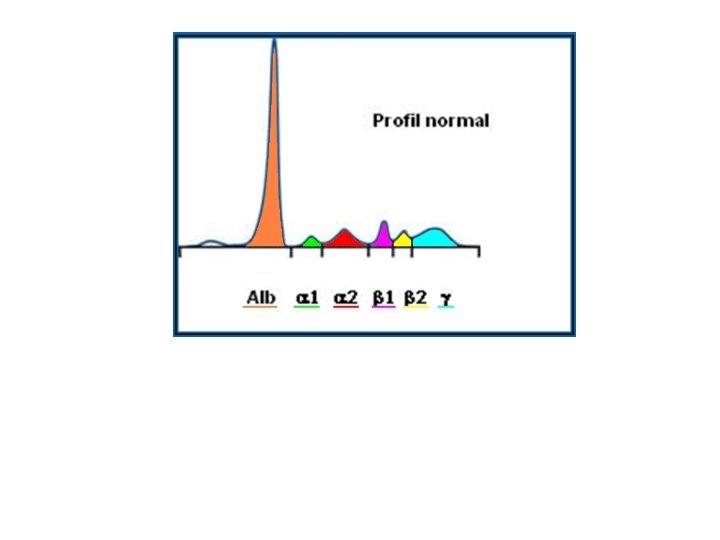
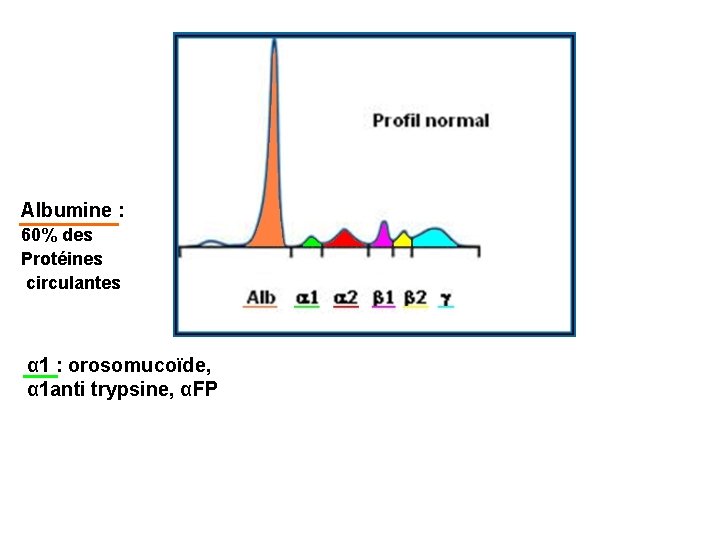
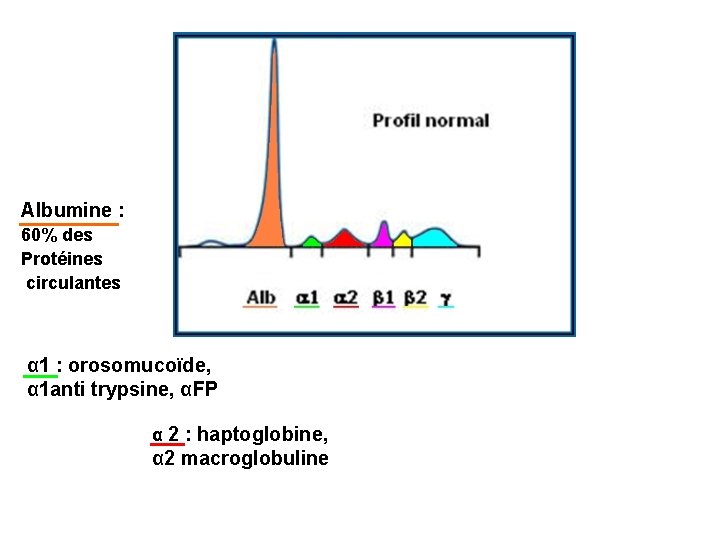
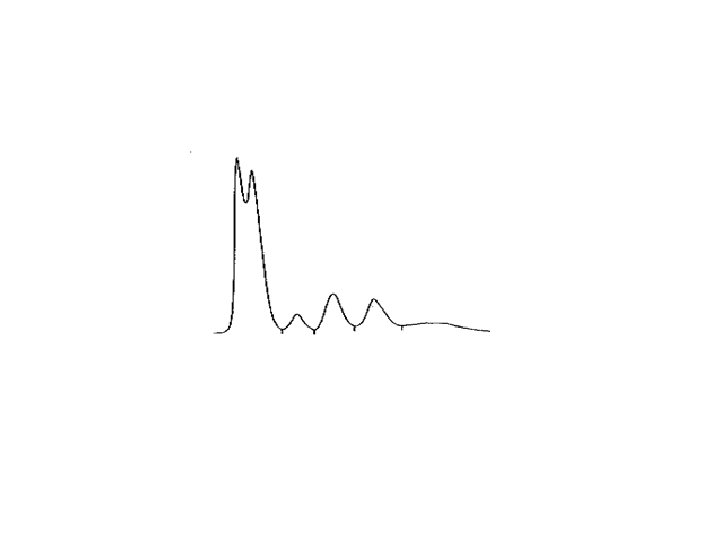
Albumine : 60% des Protéines circulantes α 1 : orosomucoïde, α 1 anti trypsine, αFP

Albumine : 60% des Protéines circulantes α 1 : orosomucoïde, α 1 anti trypsine, αFP α 2 : haptoglobine, α 2 macroglobuline

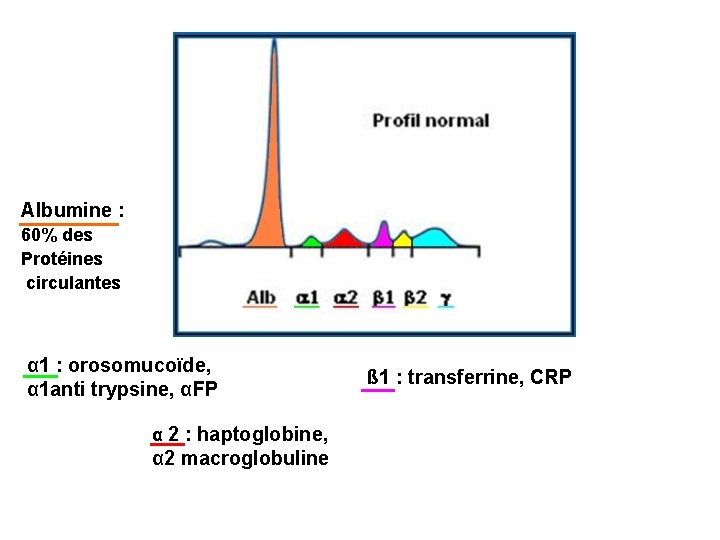
Albumine : 60% des Protéines circulantes α 1 : orosomucoïde, α 1 anti trypsine, αFP α 2 : haptoglobine, α 2 macroglobuline ß 1 : transferrine, CRP

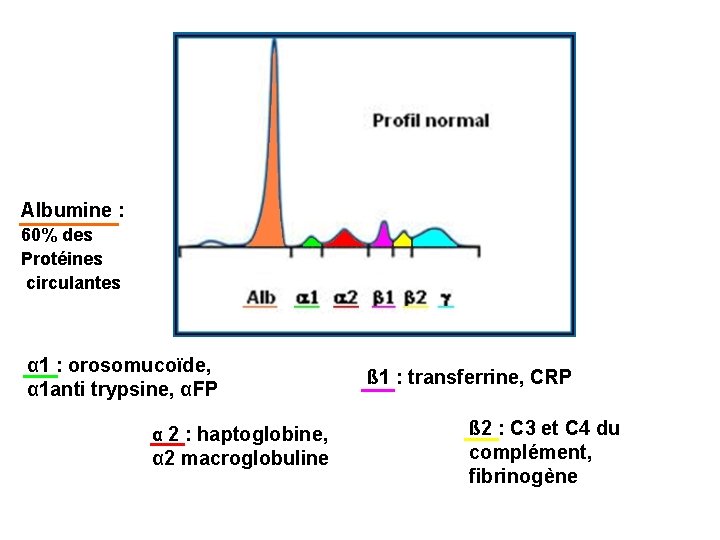
Albumine : 60% des Protéines circulantes α 1 : orosomucoïde, α 1 anti trypsine, αFP α 2 : haptoglobine, α 2 macroglobuline ß 1 : transferrine, CRP ß 2 : C 3 et C 4 du complément, fibrinogène

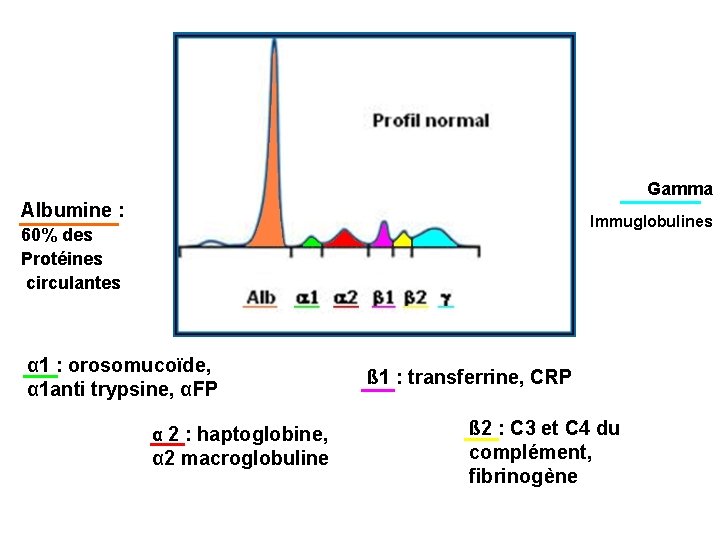
Gamma Albumine : Immuglobulines 60% des Protéines circulantes α 1 : orosomucoïde, α 1 anti trypsine, αFP α 2 : haptoglobine, α 2 macroglobuline ß 1 : transferrine, CRP ß 2 : C 3 et C 4 du complément, fibrinogène

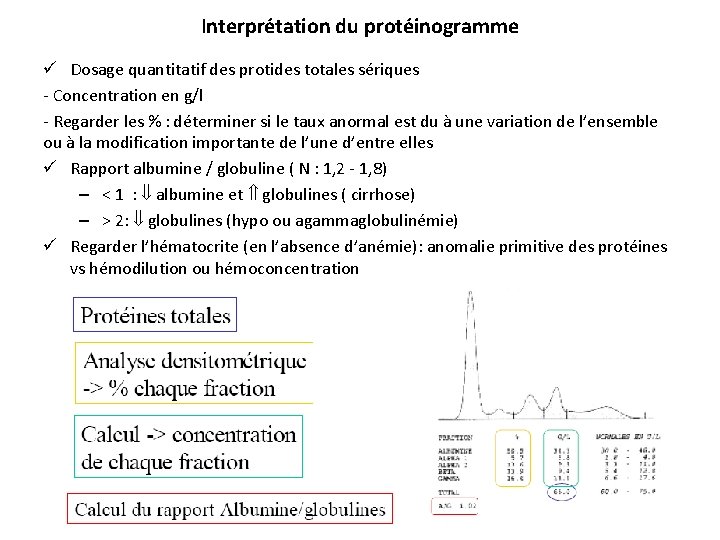
Interprétation du protéinogramme ü Dosage quantitatif des protides totales sériques - Concentration en g/l - Regarder les % : déterminer si le taux anormal est du à une variation de l’ensemble ou à la modification importante de l’une d’entre elles ü Rapport albumine / globuline ( N : 1, 2 - 1, 8) – < 1 : albumine et globulines ( cirrhose) – > 2: globulines (hypo ou agammaglobulinémie) ü Regarder l’hématocrite (en l’absence d’anémie): anomalie primitive des protéines vs hémodilution ou hémoconcentration


Modification de la fraction albumine ü Dédoublement du pic: Bisalbuminémie – Mutation héréditaire – Antibiotiques : Béta-lactamines - Glycopeptide – Fistule pancréatique ü Absence d’albumine: Analbuminémie congénitale ü Hypoalbuminémie : – – – Dénutrition ou malnutrition protéique Cirrhose Syndrome inflammatoire Syndrome de malabsorption Syndrome néphrotique

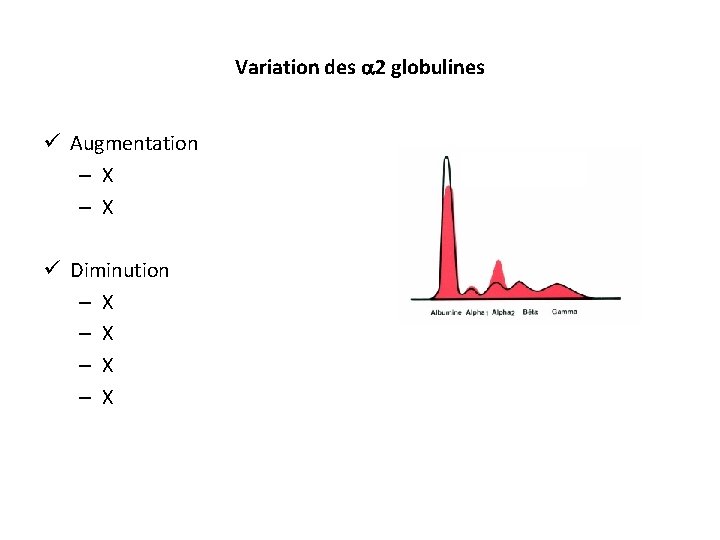
Variations de l’ 1 globuline ü Diminution – X – X ü Augmentation – X

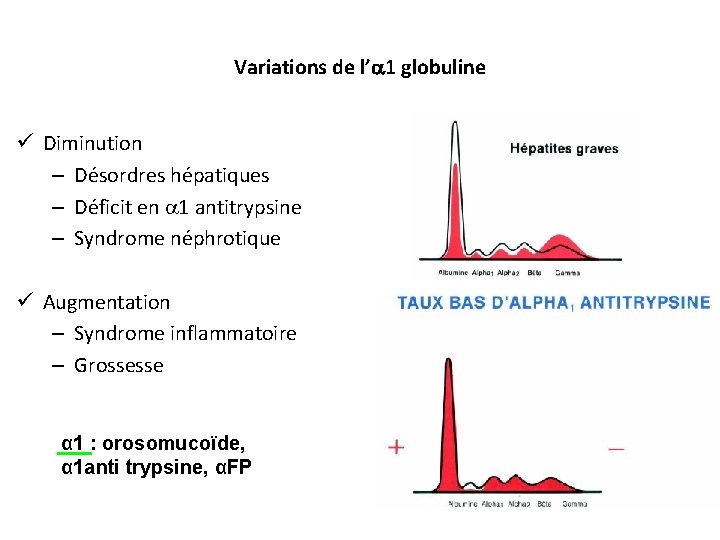
Variations de l’ 1 globuline ü Diminution – Désordres hépatiques – Déficit en 1 antitrypsine – Syndrome néphrotique ü Augmentation – Syndrome inflammatoire – Grossesse α 1 : orosomucoïde, α 1 anti trypsine, αFP

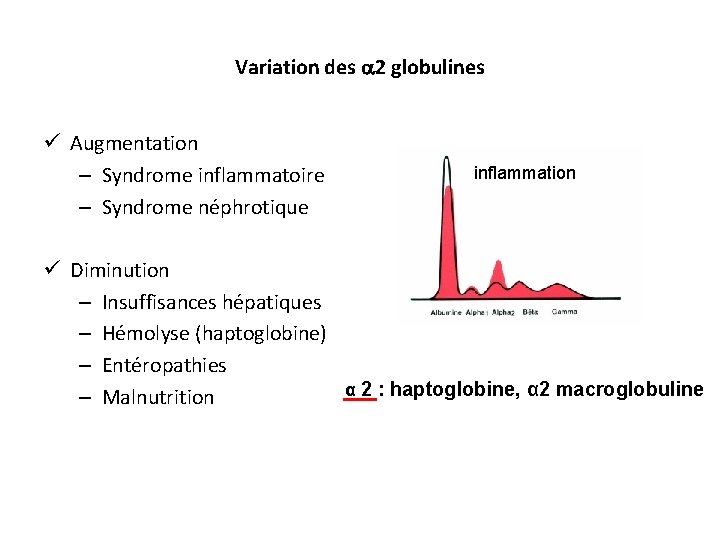
Variation des 2 globulines ü Augmentation – X ü Diminution – X – X inflammation

Variation des 2 globulines ü Augmentation – Syndrome inflammatoire – Syndrome néphrotique ü Diminution – Insuffisances hépatiques – Hémolyse (haptoglobine) – Entéropathies – Malnutrition inflammation α 2 : haptoglobine, α 2 macroglobuline

Variation des globulines ü Augmentation – X – X ü Diminution – X – X

Variation des globulines ü Augmentation – Carence martiale – Hypothyroïdie – Obstruction biliaire (CBP): défaut de catabolisme hépatique du C 3 – Pics Ig. A ou Ig. M très importants ü Diminution – Insuffisance hépatique – Entéropathies ß 1 : transferrine, CRP – Syndrome néphrotique ß 2 : C 3 et C 4 du – Malnutrition complément, fibrinogène

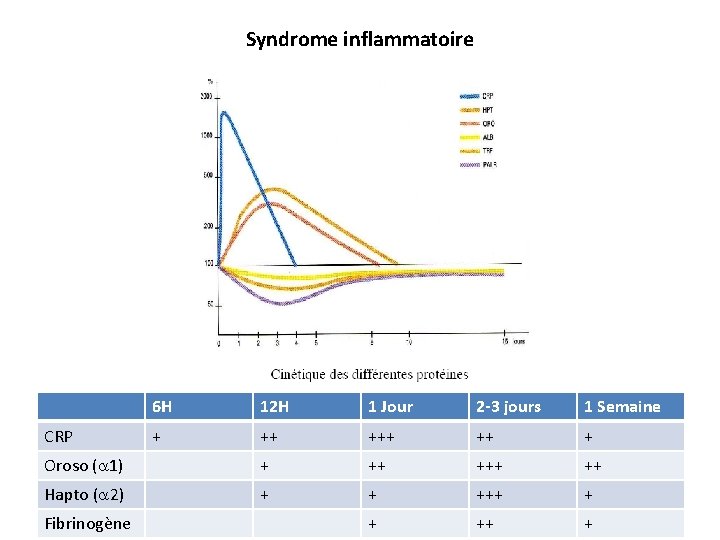
Syndrome inflammatoire 6 H 12 H 1 Jour 2 -3 jours 1 Semaine + ++ ++ + Oroso ( 1) + ++ ++ Hapto ( 2) + + +++ + + ++ + CRP Fibrinogène

Syndrome néphrotique • • Diminution de certaines fractions par fuite glomérulaire des molécules de petite taille - fuite de l’albumine (70 k. Da) - fuite de l’α 1 antitrypsine (53 k. Da) migrant en α 1 - fuite de l’orosomucoïde (α 1 glycoprotéine acide : 44 k. Da) migrant en α 1 - fuite de la transferrine (90 k. Da) migrant en β - fuite des Ig. G migrant en γ Augmentation de la synthèse hépatique de macroprotéine pour limiter la diminution de la pression oncotique : - augmentation de la synthèse d’α 2 -macroglobuline (725 k. Da) - augmentation de la synthèse de LDL (VLDL transformés par la lipase hépatique en LDL ) migrant en α 2 (la diminution de l’orosomucoïde (cofacteur de la LPL) favorise l’augmentation des lipoprotéines par diminution de leur épuration). - augmentation de l’haptoglobine migrant en α 2

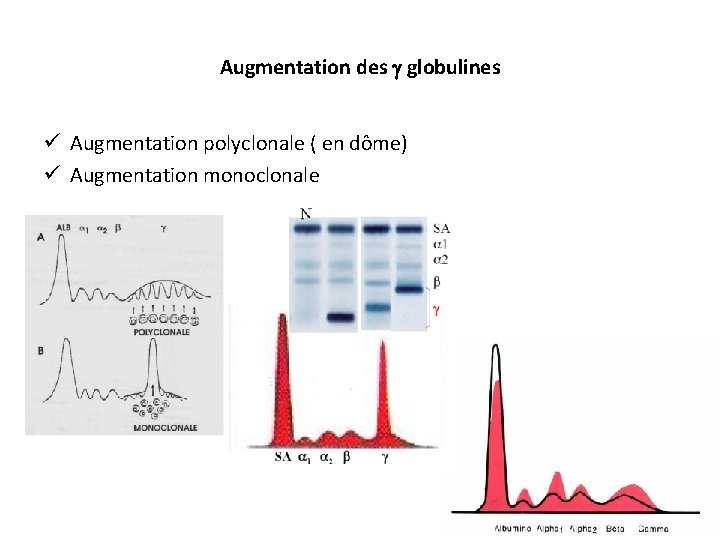
Augmentation des globulines ü Augmentation polyclonale ( en dôme) ü Augmentation monoclonale

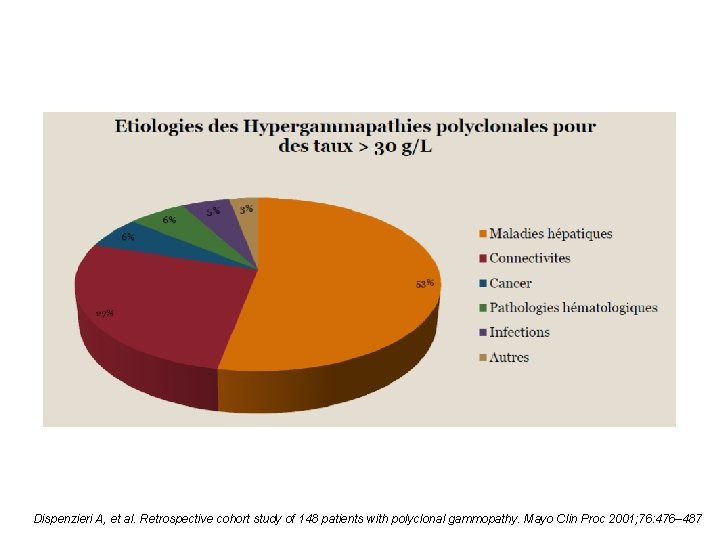
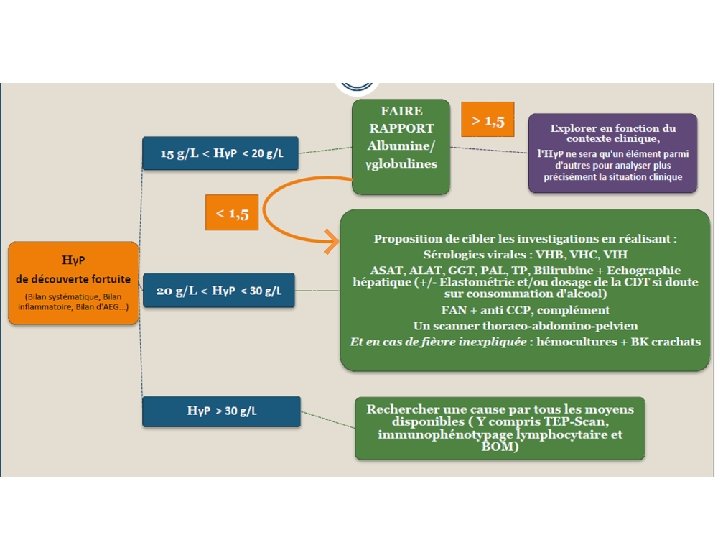
Pour vous, quel est le taux d’hypergammaglobuline polyclonale mérite d’être exploré ? 12 g/l 15 g/l 20 g/l 30 g/l

Quelles sont les principales causes d’hypergammaglobulinémie ? Quel bilan faites vous en 1ère intention ?

Hépatique - Hépatopathie chronique - VHC - Hépatite Auto-Immune - Cirrhose biliaire primitive – Cholangite sclérosante Connectivite Lupus Gougerot Sharp Autre maladie auto immune MICI Pancréatite AI Sarcoidose Infection VIH Foyer profond : endocardite, DDB, ostéomyélite Palu Leishmaniose Cancer solide (poumon, ovaire, CHC …)

Dispenzieri A, et al. Retrospective cohort study of 148 patients with polyclonal gammopathy. Mayo Clin Proc 2001; 76: 476– 487

Ratio Albumine / Gammaglobulines Ratio « non officiel » • Diminution de l’albumine : maladie hépatique, pathologie responsable de dénutrition (cancer, infection chronique…) • Augmentation du taux de gammaglobulines : MAI et inflammatoires


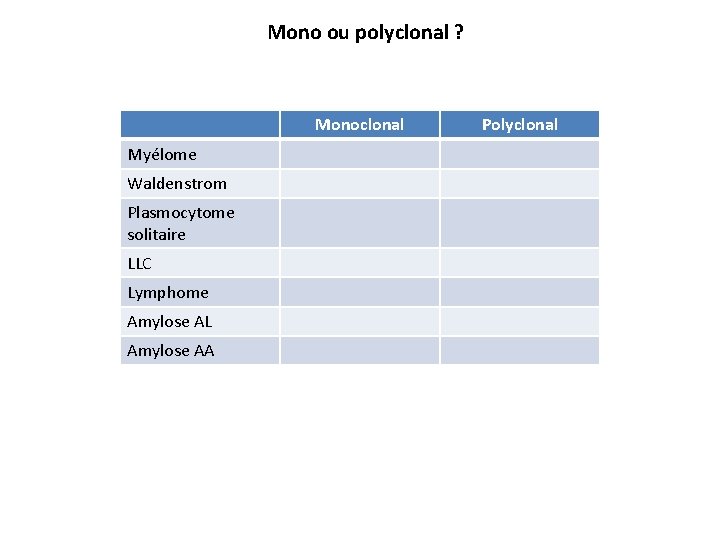
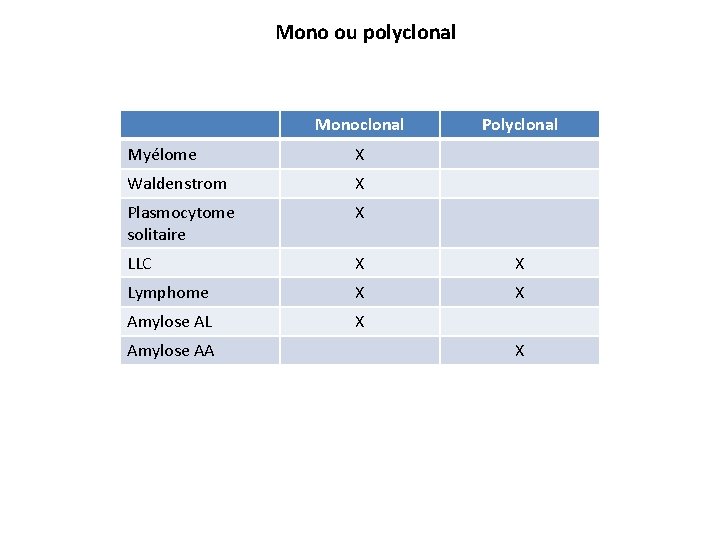
Mono ou polyclonal ? Monoclonal Myélome Waldenstrom Plasmocytome solitaire LLC Lymphome Amylose AL Amylose AA Polyclonal

Mono ou polyclonal Monoclonal Polyclonal Myélome X Waldenstrom X Plasmocytome solitaire X LLC X X Lymphome X X Amylose AL X Amylose AA X

Pic monoclonal • Patient de 60 ans HTA sous Esidrex • Bilan annuel systématique -> Découverte pic monoclonal de 10 g/l

Pic monoclonal : quels éléments prenez vous en compte ? • Taille du pic ? 5 g/l 10 g/l 15 g/l 20 g/l 30 g/l • • Autre marqueur ? Nature du pic ? Chaines légères plasmatiques ? Chaines légères urinaires ? Rythme de surveillance ?

Pic monoclonal • Taille du pic 5 g/l 10 g/l 15 g/l 20 g/l 30 g/l • • Critères CRAB associés : Calcémie – Rein – Anémie – Bone Nature du pic Chaines légères plasmatiques Chaines légères urinaires (Rajkumar S et al. International Myeloma Working Group updated criteria for the diagnosis of multiple myeloma. Lancet Oncol, 2014)

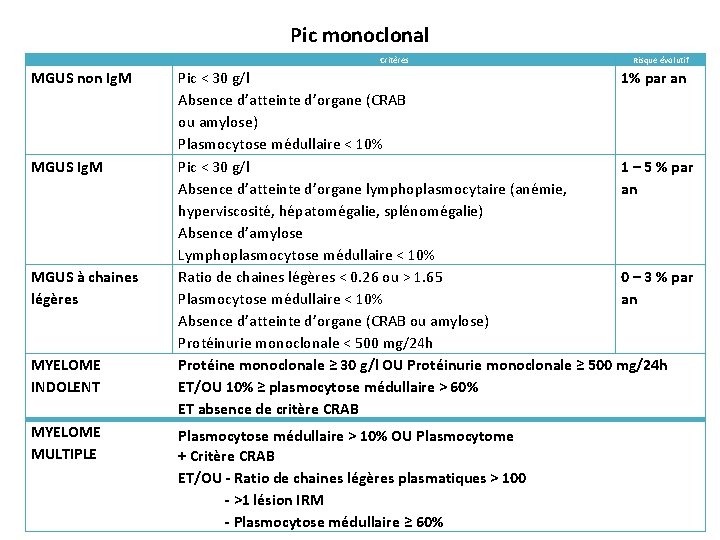
Pic monoclonal MGUS non Ig. M MGUS à chaines légères MYELOME INDOLENT MYELOME MULTIPLE Critères Risque évolutif Pic < 30 g/l 1% par an Absence d’atteinte d’organe (CRAB ou amylose) Plasmocytose médullaire < 10% Pic < 30 g/l 1 – 5 % par Absence d’atteinte d’organe lymphoplasmocytaire (anémie, an hyperviscosité, hépatomégalie, splénomégalie) Absence d’amylose Lymphoplasmocytose médullaire < 10% Ratio de chaines légères < 0. 26 ou > 1. 65 0 – 3 % par Plasmocytose médullaire < 10% an Absence d’atteinte d’organe (CRAB ou amylose) Protéinurie monoclonale < 500 mg/24 h Protéine monoclonale ≥ 30 g/l OU Protéinurie monoclonale ≥ 500 mg/24 h ET/OU 10% ≥ plasmocytose médullaire > 60% ET absence de critère CRAB Plasmocytose médullaire > 10% OU Plasmocytome + Critère CRAB ET/OU - Ratio de chaines légères plasmatiques > 100 - >1 lésion IRM - Plasmocytose médullaire ≥ 60%

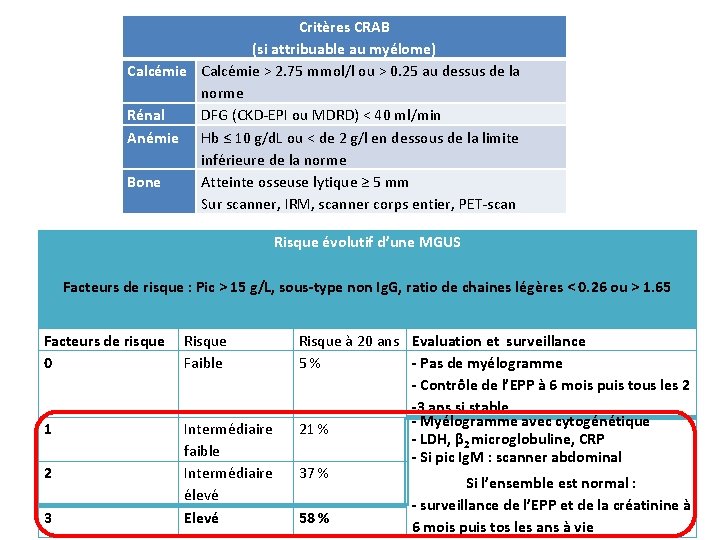
Critères CRAB Pic monoclonal (si attribuable au myélome) Calcémie > 2. 75 mmol/l ou > 0. 25 au dessus de la norme Rénal DFG (CKD-EPI ou MDRD) < 40 ml/min Anémie Hb ≤ 10 g/d. L ou < de 2 g/l en dessous de la limite inférieure de la norme Bone Atteinte osseuse lytique ≥ 5 mm Sur scanner, IRM, scanner corps entier, PET-scan Risque évolutif d’une MGUS Facteurs de risque : Pic > 15 g/L, sous-type non Ig. G, ratio de chaines légères < 0. 26 ou > 1. 65 Facteurs de risque Risque 0 Faible 1 2 3 Intermédiaire faible Intermédiaire élevé Elevé Risque à 20 ans Evaluation et surveillance 5 % - Pas de myélogramme - Contrôle de l’EPP à 6 mois puis tous les 2 -3 ans si stable - Myélogramme avec cytogénétique 21 % - LDH, β 2 microglobuline, CRP - Si pic Ig. M : scanner abdominal 37 % Si l’ensemble est normal : - surveillance de l’EPP et de la créatinine à 58 % 6 mois puis tos les ans à vie

Affections associées aux gammapathies monoclonales • Neuropathies : POEMS: Ig. G ou Ig. A Neuropathie à Ac anti-MAG : Ig. M • Hyperperméabilité capillaire: Ig. G • Dermatoses neutrophiliques • Xanthomatose • Mucinose papuleuse • Xanthogranulomatose nécrobiotique • Syndrome de Schnitzler • Agglutinines froides • Cryoglobulinémie: purpura, livedo, arthralgies, neuropathies, GNMP

Hypogammaglobulinémie • Patient de 25 ans • Diarrhées depuis 6 mois Bilan : • EPP : hypogammaglobulinémie 4 g/l

Hypogammaglobulinémie • - Quel seuil ? En dessous du seuil du laboratoire Dépend si découverte fortuite ou non 7 g/l 6 g/l 5 g/l 4 g/l • Que demandez vous au patient ? • Que faites vous ?

- Prise médicamenteuse ? A pour conséquence des infections à répétition ? A pour cause des infections à répétition ? Peut être un signe de myélome ? Peut être un signe de lymphome ?

Hypogammaglobulinémie

Manifestations associées au DICV (déficit immunitaire commun variable) • Infections Récidivantes des voies aériennes (Haemophilus, pneumocoques), Bronchites récidivantes, Dilatations de bronches, Pneumopathies, sinusites, otites Tube digestif (Giardia, Campylobacter) Septicémie - Méningites • Syndromes lymphoprolifératifs bénins ou malins Hyperplasie lymphoïde ganglionnaire ou splénique • Granulomatose : « pseudo-sarcoïdose » • Lymphomes B • Atteinte digestive : Atrophie villositaire, Gastrite atrophique pseudo-Biermer, Crohn-like • Maladies auto-immunes : Anémie hémolytique auto-immune, Thrombopénique immunologique, Neutropénie auto-immune, Thyroïdite • Thymome

Manifestations associées au DICV (déficit immunitaire commun variable) • • • Taux d’immunoglobulines sériques faibles -> infections Cause exacte généralement inconnue. Facteurs génétiques, Le degré et le type de déficit en immunoglobulines sériques varient d’un patient à l’autre Peut débuter par une baisse isolée des Ig. A puis se compléter Peut être un déficit en sous classe d’Ig. G Diagnostic : 3ème - 4ème décade habituellement mais diagnostics précoces et tardifs possibles Diagnostic d’élimination Traitement spécifique EPP, dosage pondéral des Ig : y penser devant des infections à répétition, diarrhées chroniques ….

Merci pour votre attention

Médecine Interne Hôpital J. Ducuing www. medecine-interne-toulouse. fr Ligne directe avec un interniste : 05 81 91 86 86 Avis téléphonique Hospitalisation directe – programmée RDV d’urgence