LACCOMPAGNEMENT DITTIQUE LA CHIRURGIE BARIATRIQUE Lamia ZINA DitticienneNutritionniste

L’ACCOMPAGNEMENT DIÉTÉTIQUE À LA CHIRURGIE BARIATRIQUE Lamia ZINAÏ Diététicienne-Nutritionniste au COPAix

Définitions Obésité : excès de masse grasse entrainant des effets néfastes pour la santé (OMS 1997). IMC : Index de Masse Corporelle ou Body Mass Index (BMI)= Poids (Kg) / taille 2(m 2) Normalité : 18, 5< IMC< 24, 9 Surpoids : 24, 9< IMC< 29, 9 Obésité : >30

3 classes d’obésité Classe I : entre 30 et 34, 9 kg/m 2 * Classe II : entre 35 et 39, 9 kg/m 2* Classe III : > à 40 kg/m 2* Obésité morbide: IMC > 40 kg/m 2 dans tous les cas Ou IMC > 35 kg/m 2 avec co-morbidités (diabète, hypertension, apnées du sommeil…

Une opération pour maigrir, n’est-ce pas exagéré ? Prise en charge médicale souvent difficile et source d’échecs (15% à 1 an et à peine 5 % après 2 ans). q Parcours jalonné de régimes pertes et reprises : yoyo q Au delà d’une certaine surcharge, une La chirurgie bariatrique constitue le seul traitement de pérennisation pondérale, seule la chirurgie est l’obésité morbide ce actuellement capable de casser cycle! reconnu comme q véritablement efficace : + Modifications des habitudes alimentaires + Activité physique régulière
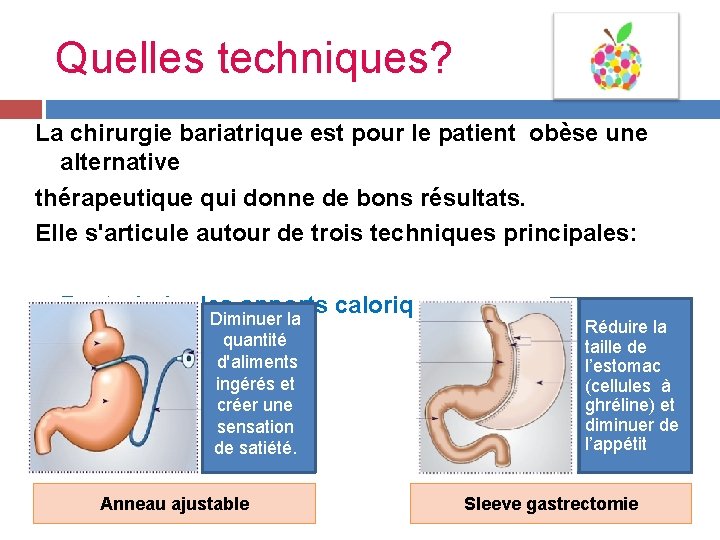
Quelles techniques? La chirurgie bariatrique est pour le patient obèse une alternative thérapeutique qui donne de bons résultats. Elle s'articule autour de trois techniques principales: Ø Restreindre les apports caloriques: Diminuerlala quantité d'aliments ingérésetet créerune sensation de desatiété. Anneau ajustable On Réduire la taille de l’estomac (cellules à ghréline) et diminuer de l’appétit Sleeve gastrectomie

Ø et faire en sorte que ces calories ne soient pas assimilées par l'organisme: Diminuer à la fois la quantité d’aliments ingérés (la taille de l’estomac est réduite à une petite poche) et l’assimilation de ces aliments par l’organisme (court-circuit) Le bypass gastrique
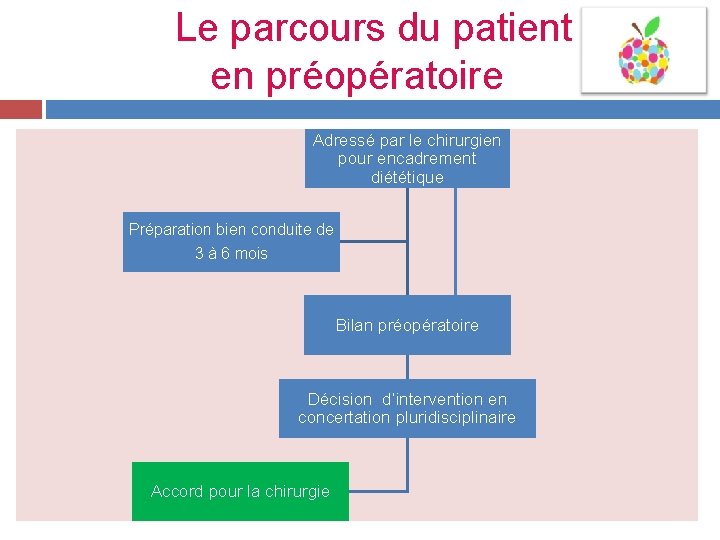
Le parcours du patient en préopératoire Adressé par le chirurgien pour encadrement diététique Préparation bien conduite de 3 à 6 mois Bilan préopératoire Décision d’intervention en concertation pluridisciplinaire Accord pour la chirurgie

L’accompagnement diététique en préopératoire Le diagnostic éducatif: analyse des besoins et des attentes du patient +++ Apprendre à connaître le patient; Établir l’histoire pondérale; Faire le point sur ses connaissances diététiques et les idées reçues; Connaître les raisons et motivations de cette démarche.

Ø Ø Ø Les compétences les plus utiles à acquérir (la définition d’un programme personnalisé) : Equilibrage alimentaire et modification des habitudes (relevé alimentaire+ration ); Stabilisation voire perte de poids afin d’améliorer la chirurgie; Travail sur la mastication et l’allongement de la durée du repas (couple mastication/satiété); Tester le fractionnement si contraintes; Engager le patient à la pratique d’une activité

Le bilan diététique Evaluation des ingesta par le biais d’une enquête alimentaire; Identifier les erreurs alimentaires actuelles Repérer les grignotages, hyperphagie … Exclure la présence de TCA q q Réitérer les bases de l’équilibre alimentaire; Evaluer la motivation et la compliance ; Fixer 2 ou 3 objectifs simples et réalistes; Aborder le postopératoire (aliments à prévoir, organisation…) Présentation en RCP
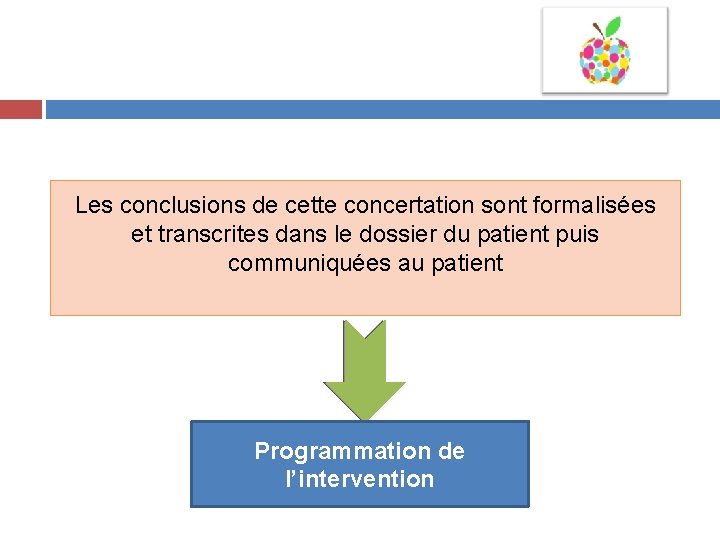
Les conclusions de cette concertation sont formalisées et transcrites dans le dossier du patient puis communiquées au patient Programmation de l’intervention
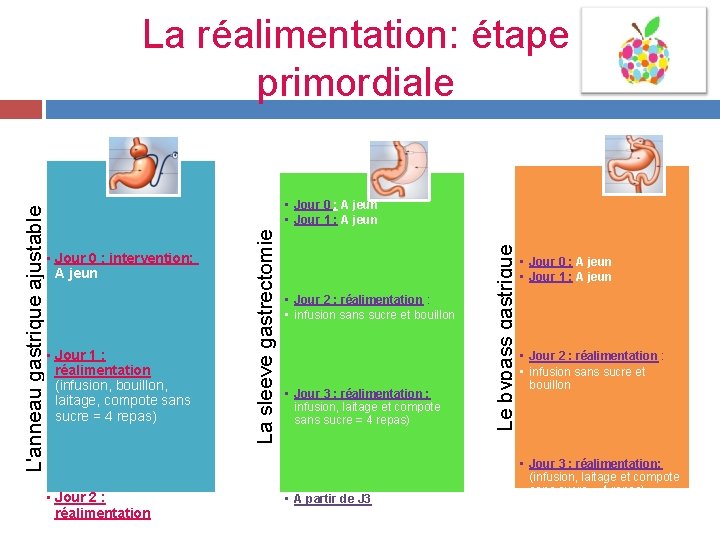
• Jour 0 : intervention: A jeun • Jour 1 : réalimentation (infusion, bouillon, laitage, compote sans sucre = 4 repas) • Jour 2 : réalimentation (idem + viande mixée purée de • Jour 2 : réalimentation : • infusion sans sucre et bouillon • Jour 3 : réalimentation : infusion, laitage et compote sans sucre = 4 repas) • A partir de J 3 : Respecter 2 heures d’intervalle minimum entre chaque prise Le bypass gastrique • Jour 0 : A jeun • Jour 1 : A jeun La sleeve gastrectomie L'anneau gastrique ajustable La réalimentation: étape primordiale • Jour 0 : A jeun • Jour 1 : A jeun • Jour 2 : réalimentation : • infusion sans sucre et bouillon • Jour 3 : réalimentation: (infusion, laitage et compote sans sucre = 4 repas)

La consultation en postopératoire immédiat Se déroule au chevet du patient q Prendre des nouvelles du patient ; q Explication du régime de sortie (protocole à 2 semaines) Ø Régime pauvre en fibres, limité en graisses et en sucres. Ø Texture mixée homogène. Ø Répartition journalière ( +liste des aliments autorisés). q Insister sur la prise des CNO q Prise du RDV suivant.

Conseils généraux Manger au calme, lentement et bien mastiquer; Fractionner son alimentation ( 6 petits repas)≠ Grignoter Boire en dehors des repas; Arrêter de manger dès les premiers signes de satiété; Manger équilibré et varié ( [!]carences) Eviter les boissons gazeuses et l’alcool ([!]dilatation

La consultation à 15 jours Au cabinet: q Evaluation de la cinétique de perte de poids, nv IMC, relevé alimentaire précis (transcrit ds dossier patient) q Aborder les difficultés rencontrées: tolérance alimentaire, aversions, blocages, vomissements et propositions correctives; q Évolution progressive des quantités et textures; Passage aux morceaux avec introduction progressive des aliments des plus tendres les plus durs. Couper les aliments entre les branches de la fourchette

La consultation à 30 jours Au cabinet: Evaluation de la cinétique de perte de poids, nv IMC, relevé alimentaire précis (transcrit ds dossier patient); q Evaluation des apports protéiques : [!] CNO, l’enrichissement ( fromage, poudre de lait, œuf, jambon mixé) q Hydratation +++ q Désagréments: blocages, dumping + solutions correctives q S’assurer de la présence d’une activité physique au

Mes conseils pratiques Eviter d’augmenter les portions Aller progressivement vers une alimentation classique et équilibrée Pour éviter la dénutrition Maintenir un apport en protéines adéquat (70 -80 g/j ) pr 1200 kcal/j -Pdj : 1 produit céréalier + 1 boisson -10 h 00 : 1 produit laitier + 1 fruit -Déjeuner : 80 – 100 g VPO +100 g de légumes + 100 g féculents. -Goûter: idem 10 h 00 -Dîner = déjeuner -Coucher : 1 produit laitier

Mes conseils pratiques Pour éviter les blocages progression dans la texture, éviter les aliments fibreux, élastiques… Pour éviter le dumping syndrome éviter les aliments sucrés, gras ( gâteaux, sirops, bonbons…); Soyez vigilent sur les modifications alimentaires (désintérêt, perte d’appétit/ pulsions)

Les consultations au long cours… Contribuent à la réussite de l’intervention Fixées à la demande du patient ; But : motiver et encadrer le patient pour atteindre ses objectifs ; Réitérer les conseils diététiques ; Recher des signes cliniques de dénutrition ou de carence vitaminique ; Evaluer l’hydratation ; Renforcer le message de l’activité physique.

Le COPAix c’est aussi: Ø Ø Ø Des groupes de paroles Offrir un espace de parole aux patients; Informer le patient; Permettre aux patients de partager leurs expériences et leurs difficultés. Des randonnées pédagogiques (les beaux jours!)

Conclusion Le suivi et la prise en charge diététique du patient après l’intervention doivent être assurés la vie durant, l’obésité étant une maladie chronique et en raison du risque de complications tardives. Le suivi éducatif établi en préopératoire au plan diététique et de l’activité physique doit être poursuivi.

Je vous remercie de votre attention
- Slides: 22