Diagnstico de Pneumonia Comunitria Pneumologia Quadro Clnico Sinais

























- Slides: 31

Diagnóstico de Pneumonia Comunitária Pneumologia

Quadro Clínico Sinais e sintomas Febre agudo ou subagudo 78% Tosse com ou sem expectoração – 82% Dispneia – 40 a 90% Dor torácica Dor pleurítica Hemoptise Mialgia Anorexia Fadiga

Quadro Clínico Exame físico Acúmulo de leucócitos, fluidos e proteínas no espaço alveolar • Taquipnéia • aumento do trabalho respiratório • Ruídos adventícios: estertores/crepitações e roncos • O frêmito tátil, • Egofonia • Embotamento à percussão

Quadro clínico Manifestações sutis • Idade avançada • Alterações no estado mental • Não apresentam febre ou leucocitose • Comprometimento do sistema imunológico • Infiltrados pulmonares podem não ser detectáveis nos Rx de tórax, e sim na TC

Quadro clínico • A PAC é uma das principais causas de sepse • Hipotensão • Estado mental alterado • Outros sinais de disfunção orgânica: disfunção renal, disfunção hepática e/ou trombocitopenia

Apresentação Típica Atípica Quadro clássico Quadro “gripal”/arra stado Geralmente por agentes típicos Geralmente germes atípicos Respondem bem aos Blactâmicos Respondem mal aos Blactâmicos

Apresentação Critérios para descompensação em pacientes com DPOC • Dispneia nova • Aumento do volume do escarro • Mudança do aspecto do escarro (purulento)

Apresentação Obrigatoriedade do início da antibioticoterapia: • Mudança do aspecto do escarro(purulento) • Intubação orotraqueal • Necessidade ventilação não-invasiva Se caso grave ou uso de ATB recente risco de Pseudomonas aeruginosa

Peculiaridades dos Agentes Típicos Streptococcus pneumoniae (Pneumococo) • Gram +/diplococo • Considerar como mais comum • Geralmente causa broncopneumonia, mas é a mais comum de causar PNM lobar – “PNM Redonda” ou “psudotumoral” • Podem causar derrame pleural Pseudomonas aeruginosa • Gram -/bacilo • Grave, fibrose cística, bronquiectasia, imunocomprometidos • Mais comum em PNM nosocomial

Peculiaridades dos Agentes Típicos H. influenzae e Moraxella: • Cocobacilo gram – • Diplococo gram – • Principais etiologias, juntamente com o Pneumococo, do DPOC Klebsiella pneumoniae • Gram -/ bacilo • “PNM do lobo pesado” • PNM grave em DM e Etilistas

Peculiaridades dos Agentes Típicos S. Aureus • Gram +/Coco • Grave/ lactentes, pós-influenza, fibrose cística, bronquiectasia e principalmente Usuários de drogas endovenosas • Podem causar Pneumatoceles (que complicam com piopneumotórax), derrame pleural, PNM necrosante (<2 cm) ou abcesso (>2 cm)

Peculiaridades dos Agentes Atípicos Mycoplasma pneumoniae • 5 -20 anos • Sindrome gripal, arrastada, miringite bolhosa, anemia hemolítica, aumento de Ig. M (crioglobulinas), sd de Stevens-Johnson, Raynauds e Guillain-Barré

Peculiaridades dos Agentes Atípicos Vírus influenza • Sindrome gripal, febre + tosse ou odinofagia + algias • Sindrome respiratória aguda grave (SRAG) • Sd. gripal + dispneia, So 2<95%, FR aumentada ou desconforto respiratório/hipotensão/piora das doenças de base • Diagnóstico: secreção nasofaríngea + PCR + sorologias • Alto risco: idosos>60, crianças>5, imunodeficientes, indígenas, IMC>40, gestante ou puérpera

Peculiaridades dos Agentes Atípicos Legionella • Gram – • Quadro grave típico, sinal de Faget (febre com FC baixa) • Diarréia, dor abdominal, hiponatremia e aumento de TGO e TGP • Se suspeita: Antígeno urinário • Fumantes, aquartelados, presídios, contato com ar condicionado

Peculiaridades dos Agentes Atípicos Anaeróbios • Geralmente polimicrobiana • Dentes em mau estado + macroaspiração • (etilistas, usuários de drogas, rebaixamento do nível de consciência, distúrbios da deglutição) • Evolução arrastada • Forma abcesso (outros que também formam: S. aureus e Pneumococo sorotipo 3) Macroaspiração • Em horas desenvolve Pneumonite não tratar • Em dias pode desenvolver PNM necrotizante tratar com Clindamicina ou Amoxi+Clavulanato

Diagnóstico Exame clíni co Obrigatóri os Rx de tórax

Diagnósticos Anamnese • Presença de sintomas respiratórios • Febre de aparecimento súbito • Avaliar fatores de risco • Extremos de idade • Comorbidades • Epidemiologia • História de uma infecção de vias aéreas superiores precedente

Diagnóstico Exame físico • Auscultar o paciente • Avaliar a presença de febre no momento do exame • Observar a orofaringe

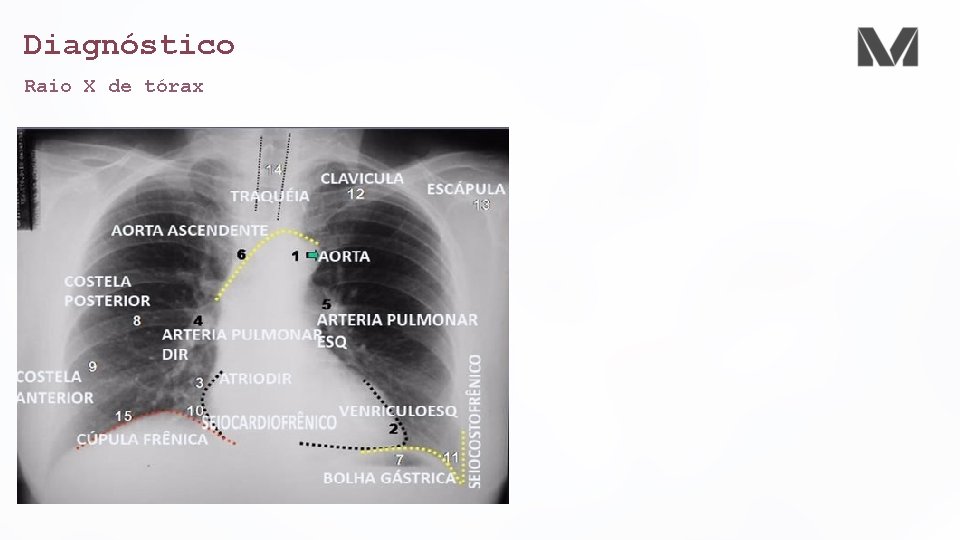
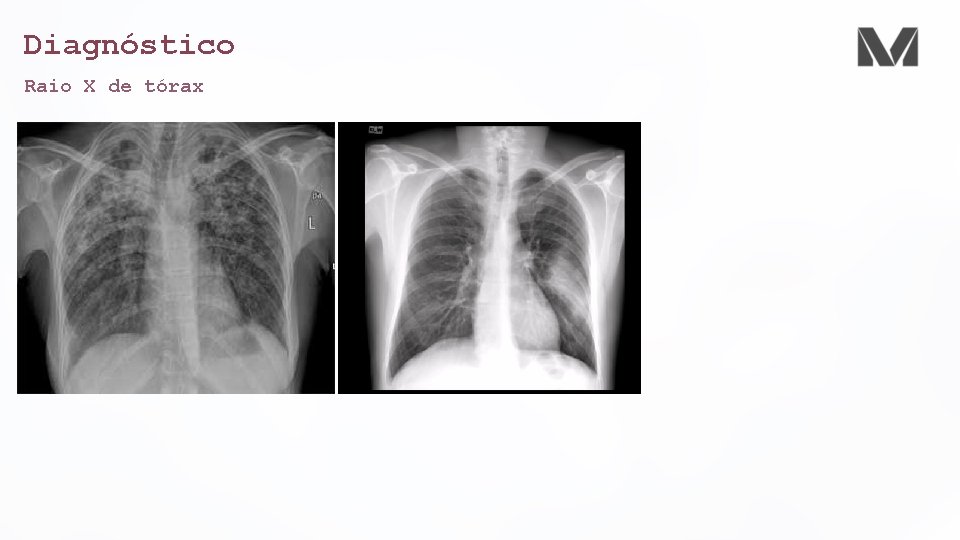
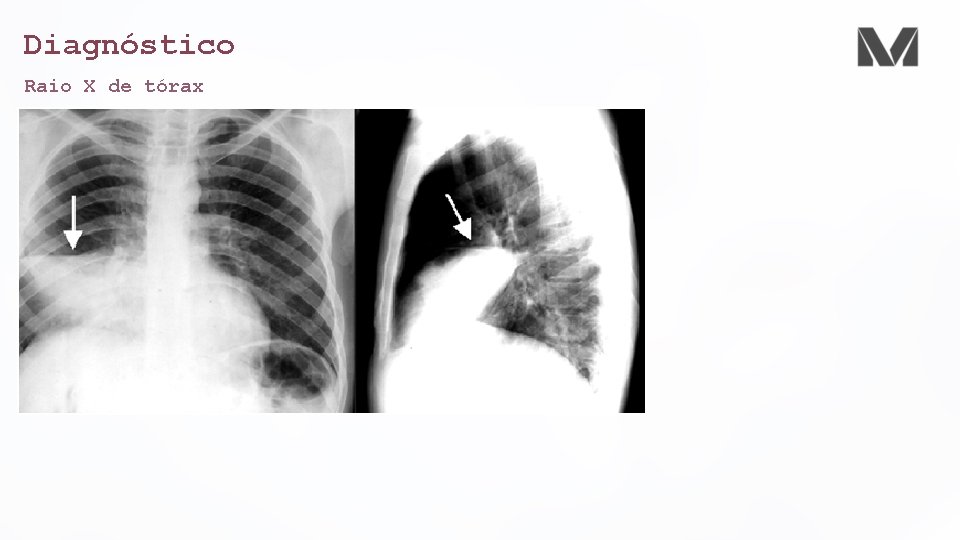
Diagnóstico Raio X de tórax • Obrigatório • Uma consolidação só se torna auscultável quando há menos de 5 cm da pleura visceral • Diagnosticar complicações • Derrames pleurais • Empiemas • Abcessos • Pneumatoceles • Cavitações • Avaliar o padrão • Broncopneumonia • Lobar • Infiltrado intersticial difuso (atípico)

Diagnóstico Raio X de tórax

Diagnóstico Raio X de tórax

Diagnóstico Raio X de tórax

Diagnóstico Raio X controle • Não recomendado • Se utilizado esperar pelo menos 4 -6 semanas após a resolução do quadro UTI’s: • diagnosticar complicações • Não utiliza-se para avaliar a evolução do quadro

Diagnóstico Se tratamento ambulatorial Não procurar agentes Se tratamento hospitalar Procurar agentes • Hemoculturas • PCR • Antígeno urinário Pacientes internados: • Colhidas amostras de sangue venoso de dois locais de punção diferentes • Colher amostras do início da primeira dose do ATB • PCR: capaz de identificar diversos tipos de vírus • Análise de antígeno urinário: intuito de identificar infecções por Legionella sp. ou Pneumococo sorotipo 3 Sempre avaliar Gravidade e a possibilidade de Sepse

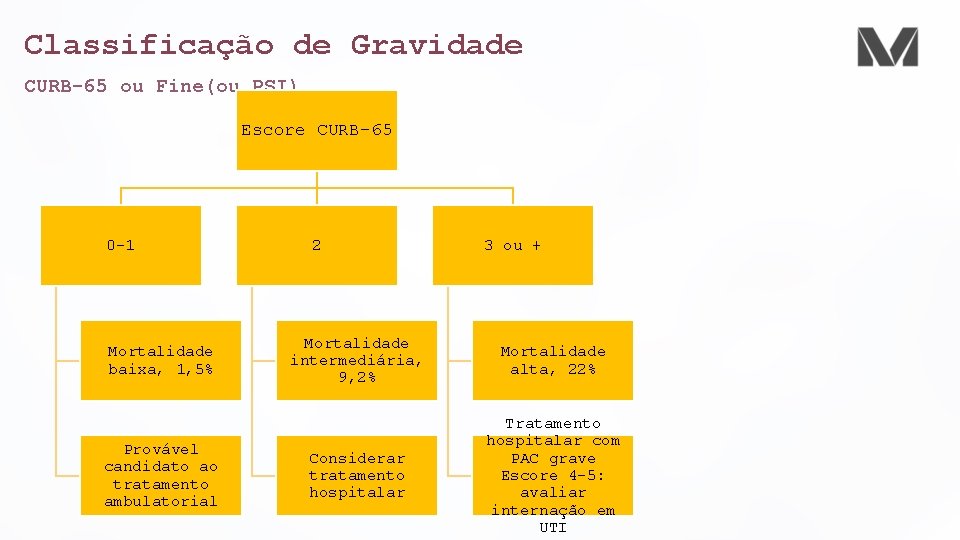
Classificação de Gravidade CURB-65 ou Fine(ou PSI) Escore CURB-65 0 -1 Mortalidade baixa, 1, 5% Provável candidato ao tratamento ambulatorial 2 3 ou + Mortalidade intermediária, 9, 2% Mortalidade alta, 22% Considerar tratamento hospitalar Tratamento hospitalar com PAC grave Escore 4 -5: avaliar internação em UTI

Classificação de Gravidade CURB-65 > 3: Enfermaria ou UTI? • Critérios maiores • Ventilação mecânica • Choque • Critérios menores • P/F<250 • PNM multilobar • PAS<90 e/ou PAD<60 UTI se 1 maior ou 2 menores

Complicações Derrame pleural • Raio X de tórax • Puncionar se: • >20% do hemitórax • >5 cm no perfil • >1 cm na incidência de Lawrell • Não “correr” fazer USG, depois pleuroscopia + Dreno

Complicações Derrame Parapneumônico • Exsudato que não tem pus • Simples ou complicado (bactérias gram+; glicose<40 -60; p. H <7, 2; DHL>1000; loculado; pleura espessa; >50% hemitórax) • Empiema: presença de pus • Tratamento • Simples – mantem ATB normalmente • Complicado ou empiema – ATB + dreno, se não melhora: pleuroscopia com lise de aderências • Retirar dreno: melhora sintomática, drenando < 50 ml/dia, reexpansão completa no Raio X • Abcesso: adicionar Clindamicina ou Amoxilina + clavulanato ou Oxacilina e drenar se não melhorar em 5 dias ou > 6 -8 cm

Prognóstico Mau prognóstico • Pneumococo • Mais de um lobo • Leucócitos <5000 • <1 ou >60 anos • Comorbidades associadas • Imunodepressão • Hemocultura positiva • Complicações extrapulmonares

Diagnóstico Diferencial • Resfriado comum • Gripe • Alergia • Faringoamigdalite

Obrigado