Az infekcikontroll helyzete Magyarorszgon DR OROSZI BEATRIX PROJEKT

Az infekciókontroll helyzete Magyarországon DR. OROSZI BEATRIX – PROJEKT SZAKMAI VEZETŐ Az infekciókontroll gyakorlati fejlesztése: hazai és nemzetközi irányok és lehetőségek 2019. március 6. Budapest

Témáink • Infekciókontroll helyzetértékelés • Infekciókontroll tevékenység Magyarországon • Fejlesztendő területek, célok, stratégiák • Az infekciókontroll fejlesztése multimodális stratégia szerint

Kórházcentrikus egészségügyi ellátórendszer, vulnerábilis lakosság 2016 2015 -ben Magyarországon • A kórházi elbocsátások száma 2, 2 millió fő • 78 ezer fő* kapott egészségügyi ellátással összefüggő fertőzést (EÁF) • mintegy 340 ezer többlet ápolási nap 2016 68 ezer bejelentett fertőző megbetegedés * Becsült adat Forrás: OECD (2019), Life expectancy at birth , alcohol consumption, overweight and obesity, daily smoking (indicators). doi: 10. 1787/27 e 0 fc 9 d-en (Accessed on 03 February 2019) Suetens C, Latour K, Kärki T et al. the Healthcare-Associated Infections Prevalence Study Group 11 Prevalence of healthcare-associated infections, estimated incidence and composite antimicrobial resistance index in acute care hospitals and long-term care facilities: results from two European point prevalence surveys, 2016 to 2017. Euro Surveill. 2018; 23(46)

Forrás: Mengxin Li, The New York Times, 07. 28. 2017 Az egészségügyi ellátórendszer komplexitása nagyfokú

Nagyobb komplexitás – növekvő kockázat! Az egészségügyi ellátással összefüggő nem kívánt hatások nem küszöbölhetők ki teljes mértékben, de előfordulási gyakoriságuk hatékony módszerekkel jelentősen csökkenthető

Szereplők, feladatok • Fekvő- és járóbeteg ellátás, alapellátás (egészségügyi dolgozók, kiszolgáló személyzet, beteg, látogató stb. ) • Támogató, kiszolgáló funkciók (takarítás, laboratórium, hulladék kezelés, étkeztetés, sterilizálás stb. ) L L O TR E N KO SSÉG • Fenntartó (állami, magán, egyházi stb. ) N O ELŐ I C K L E E F F • Finanszírozó (NEAK) N I I K Z N A E D • Országos tisztifőorvos, kormányhivatalok MIN
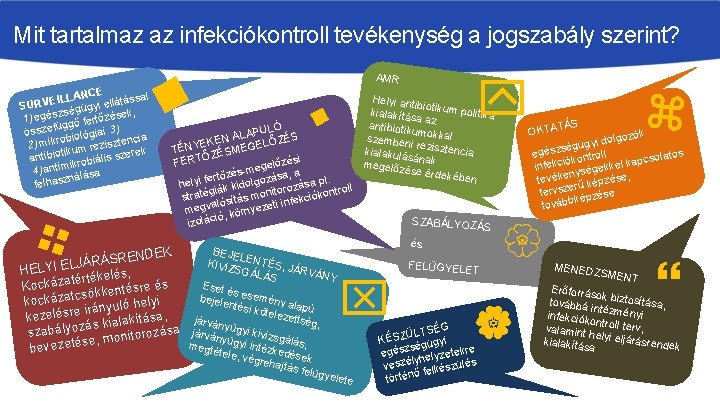
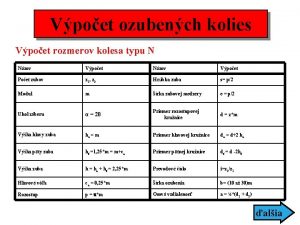
Mit tartalmaz az infekciókontroll tevékenység a jogszabály szerint? CE ILLAN ellátással E V R SU gyi k, szségü 1) egé gő fertőzése üg összef iológiai 3) cia rob 2) mik um reziszten k ik t re antibio robiális sze ik 4) antim álása n z s felha AMR LÓ LAPU ZÉS A N LŐ EKE TÉNY ZÉSMEGE Ő ési FERT gelőz e m s a é fertőz zása, helyi ák kidolgo orozása pl. oll tr it gi straté ósítás mon infekciókon l i t a megv , környeze ó i c á izol BEJE LE ENDEK R S Á R Á K J IVIZS NTÉS, JÁR GÁLÁ HELYI EL VÁNY kelés, S té r té a z á k s E é s Koc e r e s t és sökkenté bejele esemény kockázatc nyuló helyi a ntési á kötele lapú ir e r s lé e , zettsé kez ása g, ás kialakít ása. járványügyi k z o ly á b a j z á sz i o v r r v i o z ány sgá se, monit megté ügyi intézk lás, bevezeté edése tele, v k égre hajtás felügy Helyi anti bio kialakítás tikum politika a az antibiotik um szemben okkal i reziszte ncia kialakulá sának megelőz ése érde kében SZABÁLYOZÁ S és elete FELÜGYELET ók dolgoz i égügy egészs ontroll tos k pcsola infekció ségekkel ka ny , tevéke épzése k ű r e tervsz e képzés tovább G ÜLTSÉ KÉSZ gügyi sé egész elyzetekre lyh veszé elkészülés f történő TÁS OKTA MENED ZSMENT Erőforrá sok bizto sítá továbbá intézmén sa, yi infekciók on valamint troll terv, helyi eljá rásrende kialakítá k sa
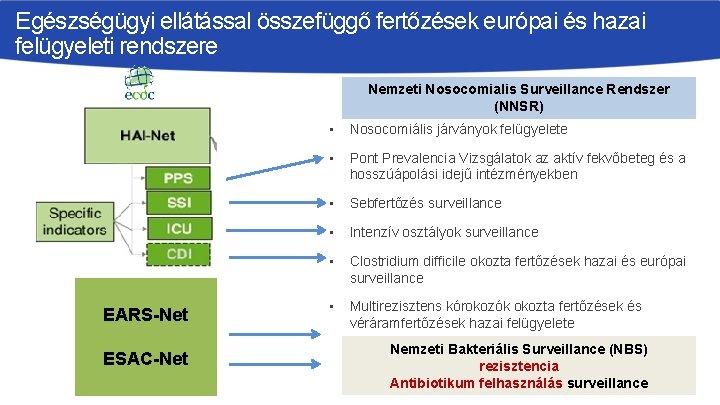
Egészségügyi ellátással összefüggő fertőzések európai és hazai felügyeleti rendszere Nemzeti Nosocomialis Surveillance Rendszer (NNSR) EARS-Net ESAC-Net • Nosocomiális járványok felügyelete • Pont Prevalencia Vizsgálatok az aktív fekvőbeteg és a hosszúápolási idejű intézményekben • Sebfertőzés surveillance • Intenzív osztályok surveillance • Clostridium difficile okozta fertőzések hazai és európai surveillance • Multirezisztens kórokozók okozta fertőzések és véráramfertőzések hazai felügyelete Nemzeti Bakteriális Surveillance (NBS) rezisztencia Antibiotikum felhasználás surveillance
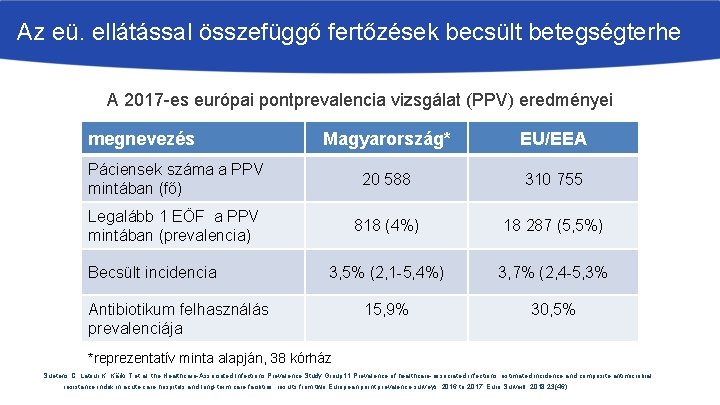
Az eü. ellátással összefüggő fertőzések becsült betegségterhe A 2017 -es európai pontprevalencia vizsgálat (PPV) eredményei megnevezés Magyarország* EU/EEA Páciensek száma a PPV mintában (fő) 20 588 310 755 Legalább 1 EÖF a PPV mintában (prevalencia) 818 (4%) 18 287 (5, 5%) 3, 5% (2, 1 -5, 4%) 3, 7% (2, 4 -5, 3% 15, 9% 30, 5% Becsült incidencia Antibiotikum felhasználás prevalenciája *reprezentatív minta alapján, 38 kórház Suetens C, Latour K, Kärki T et al. the Healthcare-Associated Infections Prevalence Study Group 11 Prevalence of healthcare-associated infections, estimated incidence and composite antimicrobial resistance index in acute care hospitals and long-term care facilities: results from two European point prevalence surveys, 2016 to 2017. Euro Surveill. 2018; 23(46)
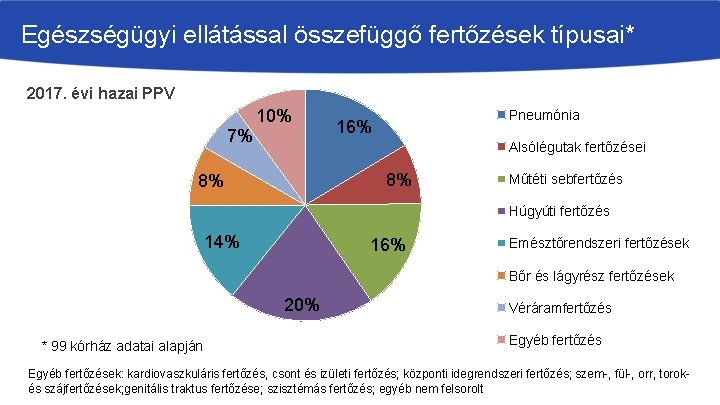
Egészségügyi ellátással összefüggő fertőzések típusai* 2017. évi hazai PPV 7% 10% Pneumónia 16% Alsólégutak fertőzései 8% 8% Műtéti sebfertőzés Húgyúti fertőzés 14% 16% Emésztőrendszeri fertőzések Bőr és lágyrész fertőzések 20% * 99 kórház adatai alapján Véráramfertőzés Egyéb fertőzések: kardiovaszkuláris fertőzés, csont és izületi fertőzés; központi idegrendszeri fertőzés; szem-, fül-, orr, torokés szájfertőzések; genitális traktus fertőzése; szisztémás fertőzés; egyéb nem felsorolt
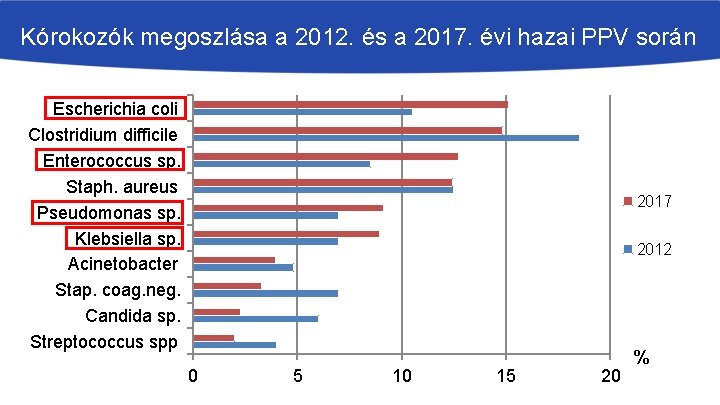
Kórokozók megoszlása a 2012. és a 2017. évi hazai PPV során Escherichia coli Clostridium difficile Enterococcus sp. Staph. aureus Pseudomonas sp. Klebsiella sp. Acinetobacter Stap. coag. neg. Candida sp. Streptococcus spp 2017 2012 0 5 10 15 20 %
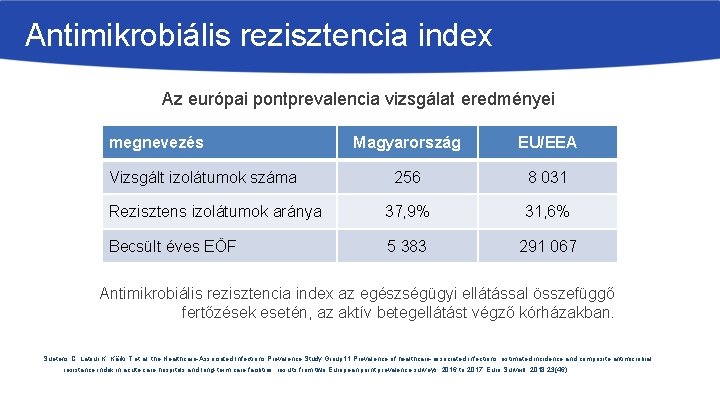
Antimikrobiális rezisztencia index Az európai pontprevalencia vizsgálat eredményei megnevezés Magyarország EU/EEA 256 8 031 Rezisztens izolátumok aránya 37, 9% 31, 6% Becsült éves EÖF 5 383 291 067 Vizsgált izolátumok száma Antimikrobiális rezisztencia index az egészségügyi ellátással összefüggő fertőzések esetén, az aktív betegellátást végző kórházakban. Suetens C, Latour K, Kärki T et al. the Healthcare-Associated Infections Prevalence Study Group 11 Prevalence of healthcare-associated infections, estimated incidence and composite antimicrobial resistance index in acute care hospitals and long-term care facilities: results from two European point prevalence surveys, 2016 to 2017. Euro Surveill. 2018; 23(46)

Kórházi IC struktúra indikátorok Alkoholos kézfertőtlenítő szer felhasználás (medián) • Mo. 2012 -ben 6 l/1000 ápolási nap • EU 2012 -ben 24 l/1000 ápolási nap • Mo. 2017 -ben 8, 1 l/1000 ápolási nap WC-vel és kézmosóval felszerelt egyágyas kórtermek aránya (medián) • Mo. 2012 -ben 6, 5% • EU 2012 -ben 24% • Mo. 2017 -ben 6%

MELYEK A FEJLESZTENDŐ TERÜLETEK?
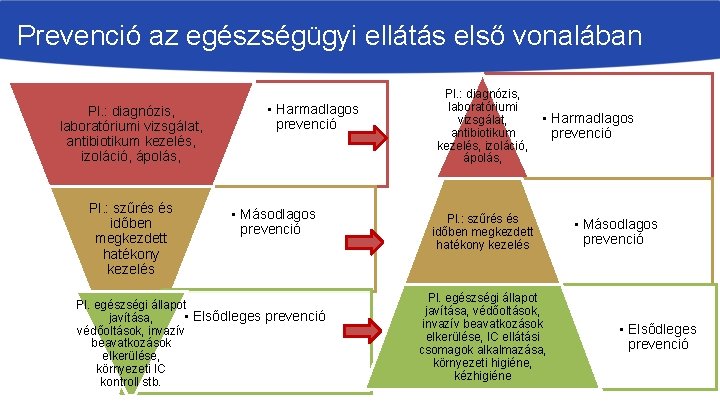
Prevenció az egészségügyi ellátás első vonalában Pl. : diagnózis, laboratóriumi vizsgálat, antibiotikum kezelés, izoláció, ápolás, Pl. : szűrés és időben megkezdett hatékony kezelés • Harmadlagos prevenció • Másodlagos prevenció Pl. egészségi állapot • Elsődleges prevenció javítása, védőoltások, invazív beavatkozások elkerülése, környezeti IC kontroll stb. Pl. : diagnózis, laboratóriumi vizsgálat, antibiotikum kezelés, izoláció, ápolás, • Harmadlagos prevenció Pl. : szűrés és időben megkezdett hatékony kezelés Pl. egészségi állapot javítása, védőoltások, invazív beavatkozások elkerülése, IC ellátási csomagok alkalmazása, környezeti higiéne, kézhigiéne • Másodlagos prevenció • Elsődleges prevenció

Célok és fejlesztendő területek • Cél a betegek, egészségügyi dolgozók és látogatók egészségügyi ellátással összefüggő fertőzésektől való védelme • Fejlesztési stratégia – Átfogó, multimodális • Fejlesztési sarokpontok – Páciens központúság – Ellátási folyamatok középpontba állítása – Támogató funkciók fejlesztése – Szervezeti kultúra fejlesztése

Legfontosabb fejlesztendő területek Az egészségügyi ellátással összefüggő fertőzések mintegy 30 -50%-a megelőzhető az alábbi 5 területre irányuló intézkedéscsomaggal: • Megfelelő kézhigiéné és izoláció alkalmazása • Infekciókontroll ellátási csomagok következetes alkalmazása 1. Húgyúti katéterek használatakor 2. Lélegeztetéssel összefüggésben 3. Érkatéterek alkalmazásakor 4. Műtéti sebfertőzések megelőzésére

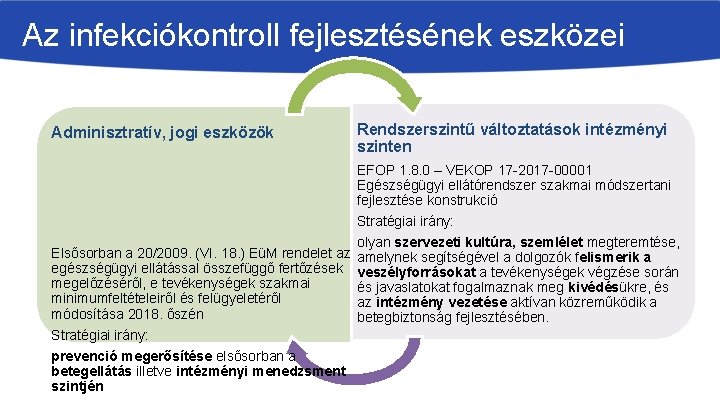
Az infekciókontroll fejlesztésének eszközei Adminisztratív, jogi eszközök Rendszerszintű változtatások intézményi szinten EFOP 1. 8. 0 – VEKOP 17 -2017 -00001 Egészségügyi ellátórendszer szakmai módszertani fejlesztése konstrukció Stratégiai irány: olyan szervezeti kultúra, szemlélet megteremtése, Elsősorban a 20/2009. (VI. 18. ) EüM rendelet az amelynek segítségével a dolgozók felismerik a egészségügyi ellátással összefüggő fertőzések veszélyforrásokat a tevékenységek végzése során megelőzéséről, e tevékenységek szakmai és javaslatokat fogalmaznak meg kivédésükre, és minimumfeltételeiről és felügyeletéről az intézmény vezetése aktívan közreműködik a módosítása 2018. őszén betegbiztonság fejlesztésében. Stratégiai irány: prevenció megerősítése elsősorban a betegellátás illetve intézményi menedzsment szintjén

Az EFOP 1. 8. 0 – VEKOP 17 -2017 -00001 projekt betegbiztonsági alprojektjének megvalósítói • Nemzeti Népegészségügyi Központ - konzorciumvezető • Semmelweis Egyetem (Egészségügyi Menedzserképző Központ) • Állami Egészségügyi Ellátó Központ • Nemzeti Egészségbiztosítási Alapkezelő
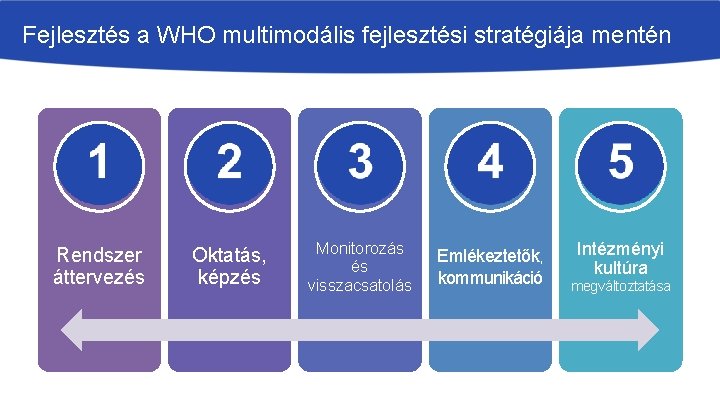
Fejlesztés a WHO multimodális fejlesztési stratégiája mentén Rendszer áttervezés Oktatás, képzés Monitorozás és visszacsatolás Emlékeztetők, kommunikáció Intézményi kultúra megváltoztatása

1. A rendszer megváltoztatása (erőforrás áttervezés) Gyakorlati példák (2018. 10. 01 -től) • Alkoholos kézfertőtlenítő szer, kézfertőtlenítő elérhetővé tétele minden betegellátási ponton és a látogatói belépési pontokon; • IC kapcsolattartó nővér kijelölése minden osztályon, akinek dedikált időt kell fordítania a meghatározott IC tevékenységekre; • Egyéni kockázatértékelés és rizikóbesorolás; – minden beteg esetén, felvételkor (72 órán belül), új kockázati tényező megjelenésekor (pl. műtét, katéter), áthelyezéskor A kockázatértékelés alapján: – kockázat lehetőség szerint csökkentése (eszközös beavatkozások, antibiotikum átgondolása) – beteg/hozzátartozó tájékoztatása – Indokolt esetben felvételi szűrés

1. A rendszer megváltoztatása (erőforrás áttervezés) ELLÁTÁSI CSOMAG („CARE BUNDLE”) BEVEZETÉSE: – bizonyítékokon alapuló, – röviden megfogalmazott intézkedések (általában 3 -5), – jó gyakorlatok összessége, – együttesen, megbízhatóan és átfogóan alkalmazva igazoltan javítja a betegellátás folyamatait és segít az egészségügyi ellátással összefüggő fertőzések megelőzésében, – formálisan elfogadott kórházi program részeként

2. Oktatás, képzés Kiket kell képezni? Milyen képzést kell tartani annak érdekében, hogy a jogszabályban és a módszertani levelekben foglaltak megvalósuljanak? Milyen gyakran? Ki nyújtja a képzést? Van elég felkészült szakember? Gyakorlati példák: • Infekciókontroll TTT képzések (EFOP 1. 8. 0) • Infekciókontroll E-learning képzések (EFOP 1. 8. 0) • Intézményi szinten megszervezett IC kapcsolattartó képzések

Új országos tisztifőorvosi módszertani levelek 2018. novemberétől Az egészségügyi ellátással összefüggő fertőzések megelőzésének és felügyeletének megerősítésére az intézményi és egyéni kockázatértékelésen keresztül Az érkatéterrel összefüggő véráramfertőzések megelőzésére szolgáló ellátási csomagról A műtéti sebfertőzések megelőzésére szolgáló ellátási csomagról A lélegeztetéssel összefüggő pneumónia megelőzésére szolgáló ellátási csomagról A húgyúti katéterrel összefüggő húgyúti fertőzések megelőzésére szolgáló ellátási csomagról

3. Monitorozás és visszacsatolás Menedzsment szinten hogyan lehet meghatározni a fejlesztendő területeket? Hogyan lehet követni az intézkedések megvalósulását? Gyakorlati példák: • Az ellátási csomagokhoz ellenőrző lista • Intézményi IC kockázatértékelés – országos tisztifőorvosi módszertani levél szerinti standardizált adatlap – WHO infekciókontroll-program kulcselemeire épül – évente legalább egyszer dokumentáltan el kell végezni – erősségek, hiányosságok, fejlesztendő területek azonosítása – besorolás: elégtelen/alap/közepes/haladó – kockázatértékelés alapján cselekvési terv kidolgozása Sokkal több visszacsatolás szükséges!

4. Emlékeztetők, kommunikáció Hogyan lehet az üzeneteket időről- időre megerősíteni az egészségügyi dolgozók és a betegek felé? Van- e lehetőség promóciós anyagok, tájékoztatók, szóróanyagok készítésére? Gyakorlati példák: • Infekciókontroll módszertani levelekhez jó gyakorlat fejlesztés, gyakorlati útmutató készítés (EFOP 1. 8. 0) • Az új tevékenység beépülésének segítése a napi rutin tevékenységbe, • Emlékeztetők, vizuális jelek, folyamatábrák használata

Rendszertámogató funkciók Ösztönzők rendszerbe állítása, összehangolása, elkülönült intézményi IC finanszírozás Kompetens, elkötelezett munkatársak biztosítása Innovatív technológiák alkalmazása, IT támogatás Változásmenedzsment – kliensközpontú megközelítés, a változások implementálása, fenntarthatóság biztosítása Felelősségi körök lehatárolása, szabályozása, transzparens működés

5. Intézményi kultúra megváltoztatása a biztonságosabb betegellátásért • Megvalósul-e a biztonságos betegellátás érdemi támogatása az egészségügyi rendszer minden szintjén? • Vannak-e jó gyakorlatok, elkötelezett, példamutató munkatársak? • Részt vesz-e a betegellátó team az infekciókontroll intézkedések tervezésében, adaptálásában? • Éreznek-e felelősséget, belátják-e az elszámoltathatóság szükségességét? • Értékként tekintenek-e a betegbiztonságra, és azon belül a fertőzés megelőzésre? Mérés és értékelés, SURVEILLANCE Jogi szabályozás, visszacsatolás Rendszerszintű változtatások a biztonság kultúrájának létrehozásához Oktatás és szakmai fejlődés Információ és kommunikáció

Összefoglaló • Napjainkban az egészségügyi ellátással összefüggő fertőzések jelentik az egyik legfontosabb betegbiztonsági kockázatot; • Fejlett surveillance rendszerek biztosítják a folyamatos helyzetértékelést, melyekre alapozva tervezhetők az intézkedések; • A fertőzések elleni védekezés szakmai alapelvei jól ismertek; • Ha következetesen és szigorúan alkalmazzuk azokat, akkor kevesebb EÖF fordul majd elő! • Az implementáció azonban nehéz; • vannak ugyanis gátló tényezők, amelyek gyakran a tények és szakmai alapelvek figyelmen kívül hagyását eredményezik; • ha hagyjuk…! • A régi jó módszereket hatékonyabban kell megvalósítani, a bizonyítottan eredményes új módszereket bátrabban és következetesebben kell bevezetni; • Nincsenek bizonyítékokon alapuló csodamódszerek. Multimodális stratégiák alkalmazásával lehetséges csak változást elérni.

t! e m l e y g öm a fi Köszön https: //efop 180. antsz. hu/

KÖSZÖNÖM A MEGTISZTELŐ FIGYELMET!

SWOT - Magyarországi infekciókontroll Erősségek Gyengeségek Tudományos evidenciák Jogszabályi háttér Átfogó surveillance rendszerek (fertőzések, /rezisztencia/AB felhasználás) Nemzetközi együttműködés (ECDC, WHO) Képzett infekciókontroll szakemberek az eü. intézményekben Az országos tisztifőorvoshoz köthető módszertani irányítás Lehetőségek Egészségpolitikában folyamatosan napirenden WHO, EU programokban, projektekben való részvétel Módszertani fejlesztés iránti szakmai elkötelezettség Infekciókontroll Elkülönített intézményi IC finanszírozás hiánya Jogszabály végrehajtása változó Kevés az egészségügyi dolgozó Kevés az IC szakember Megelőző irányelvek hiánya Hiányzó Módszertani levelek Továbbképzések IC gyakorlatok monitorozása/compilance mérés Veszélyek AMR, új MRK-k, CDI, egyéb kórokozók Nő a betegek vulnerabilitása (immunszupresszió, idősödés, koraszülés) Szakember elvándorlás Mikrobiológiai kapacitás 33

EGÉSZSÉGÜGYI ÁGAZATI Intézkedéscsomag az egészségügyi ellátással összefüggő fertőzések megelőzésére FELADAT: prevenció megerősítése elsősorban a betegellátás illetve intézményi menedzsment szintjén Jogi eszközök: Elsősorban a 20/2009. (VI. 18. ) EüM rendelet az egészségügyi ellátással összefüggő fertőzések megelőzéséről, e tevékenységek szakmai minimumfeltételeiről és felügyeletéről módosítása

Fejlett országokban átlagosan a kórházban ápolt betegek 7%-a kap el kórházi fertőzést • ami Európában - csak a közvetlen költségeket figyelembe véve: 16 millió többlet ápolási nappal 37 ezer közvetlenül és további 110 ezer közvetetten az infekcióhoz köthető halálozással 7 milliárd euró plusz költséggel jár Forrás: Guidelines on core components of infection prevention and control programmes at the national and acute health care facility level. Geneva: World Health Organization; 2016. http: //www. who. int/infection-prevention/publications/ipc-components-guidelines/en/. Accessed 24 Jan 2018.

1. A rendszer megváltoztatása (Erőforrás áttervezés) AMR koordinációs mechanizmusok újratervezése: Országos Infekciókontroll és Antibiotikum Bizottság • A miniszter javaslattevő, véleményező, tanácsadó testülete, az országos tisztifőorvos működteti • Feladata az EÁF és antimikrobiális rezisztencia és AMR helyzet értékelése és javaslattétel kockázat csökkenthető, és AMR-t visszaszorítható intézkedésekre Megyei Infekciókontroll és Antibiotikum Bizottság • A megyei tisztifőorvos működteti, • Feladata az egészségügyi ellátással összefüggő fertőzések megelőzése megyei stratégiájának, akciótervének beleértve a megyei antibiotikum politikát is - kialakítása és eredményeinek elemzése. Intézményi infekciókontroll és Antibiotikum Bizottság • A fekvőbeteg-ellátó intézmény vezetőjének javaslattételi, véleményezési jogú szakmai tanácsadó testülete. • Feladata az EÁF előfordulásának és az AMR helyzetet és AB-felhasználás gyakorlatának értékelése; • Javaslat infekciókontroll intézkedések bevezetésére, monitorozza a bevezetett intézkedések eredményességét, hatékonyságát; • Kijelöli azon AB körét, amelyek csak infektológus jóváhagyásával adhatók az intézményen belül (intézményi eljárásrend); • Ellenőrzi az engedélyhez kötött AB felhasználás rendjének betartását, értékeli az intézményen belül az antimikrobiális kezelések megfelelőségét, együttműködve a Gyógyszerterápiás Bizottsággal;
- Slides: 36