RCP peditrica Docentes EU Marianela Prez UAC Paro












































- Slides: 58

RCP pediátrica Docentes EU: Marianela Pérez UAC

Paro cardio-respiratorio en el niño El PCR se define como la brusca interrupción de la capacidad del corazón para bombear sangre suficiente para mantener una adecuada circulación cerebral. Generalmente inesperado y potencialmente reversible. El PCR puede debutar como una parada respiratoria y posteriormente producirse la parada cardiaca (lo más frecuente en el niño), o bien, como una parada cardiaca inicial.

Generalidades PCR en el niño Niño diferente al adulto Rara vez es súbito Causa cardiaca 5%-15% Paro respiratorio precede al Paro circulatorio

Causas de PCR en el niño • Insuficiencia respiratoria aguda • Accidentes: -OVACE (obstrucción de VA por cuerpo extraño) -Asfixia por inmersión -TMT • Depresión respiratoria: - Intoxicación - Convulsión prolongada - PIC aumentada • Sepsis • Quemaduras, hemorragias

Diferencias adulto-niño En el niño se observa: • Alto consumo de O 2 • Miocito inmaduro • GC depende de la FC • Inervación Simpática incompleta • Inervación Parasimpática completa Respuesta vagotónica predominante

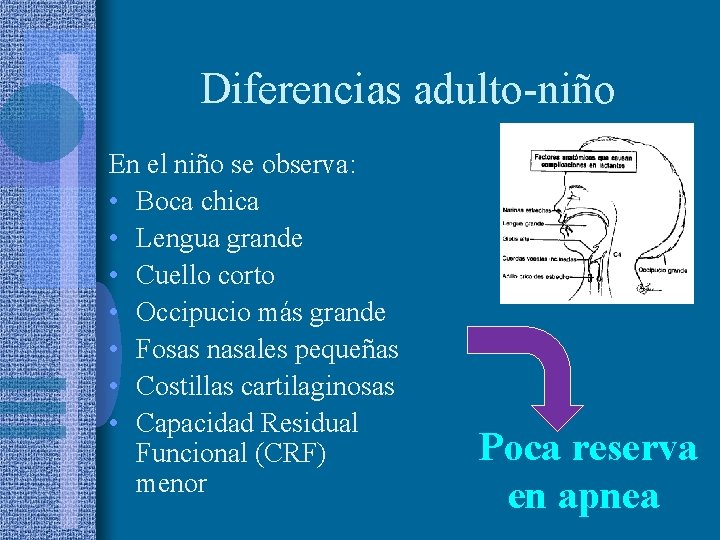
Diferencias adulto-niño En el niño se observa: • Boca chica • Lengua grande • Cuello corto • Occipucio más grande • Fosas nasales pequeñas • Costillas cartilaginosas • Capacidad Residual Funcional (CRF) menor Poca reserva en apnea

Diferencias adulto-niño En el niño se observa: • Mala contractilidad – mala distensibilidad • Mala respuesta a depresores y sobrecargas Mala respuesta compensadora

Cadena de la Supervivencia

Cadena de supervivencia • Conjunto de acciones sucesivas y coordinadas que permiten salvar la vida y mejorar la sobrevida de la persona que es víctima de una emergencia cardiorrespiratoria. • Requiere de eslabones sólidos (acciones adecuadas) unidos con firmeza (acciones inmediatas y coordinadas). ”

Cadena de supervivencia: • Prevención El primer eslabón de la RCP pediátrica es la prevención. La primera causa de muerte en niños de 1 a 14 años es por traumatismos, envenenamiento y violencia, todos prevenibles.

Cadena de supervivencia: • Reanimación Cardio-Pulmonar

Cadena de supervivencia: • Activar los Servicios de Emergencia

Cadena de Supervivencia • Reanimación Avanzada Pediátrica

Cadena de supervivencia • Cuidados Post-reanimación

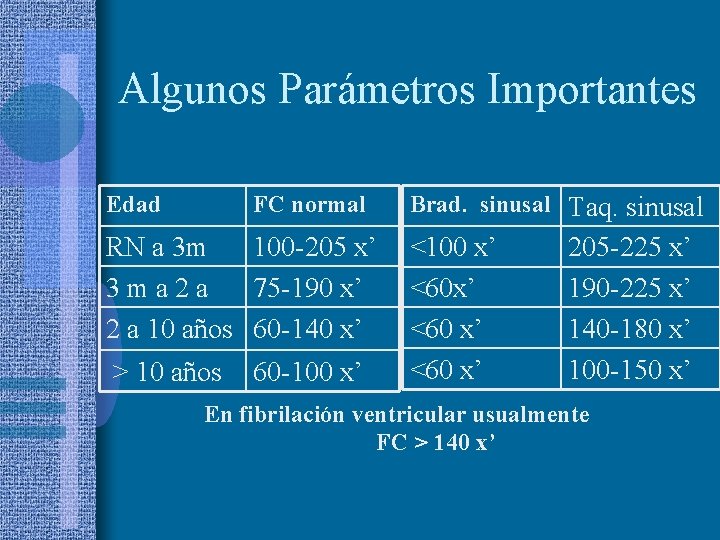
Algunos Parámetros Importantes Edad FC normal RN a 3 m 100 -205 x’ 3 ma 2 a 75 -190 x’ 2 a 10 años 60 -140 x’ > 10 años 60 -100 x’ Brad. sinusal Taq. sinusal <100 x’ <60 x’ 205 -225 x’ 190 -225 x’ 140 -180 x’ 100 -150 x’ En fibrilación ventricular usualmente FC > 140 x’

Algunos Parámetros Importantes Frecuencia respiratoria normal según edad Edad FR normal RN 20 -50 resp x’ Lactante y preescolar adolecente 20 -40 resp x’ 12 -20 resp x’

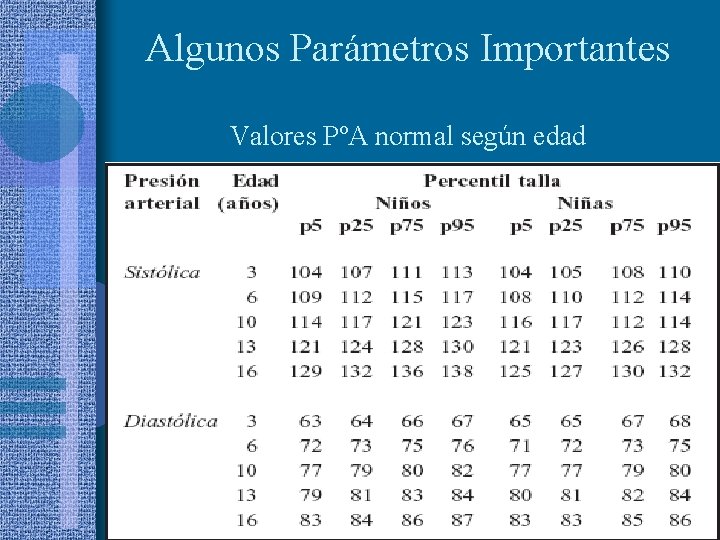
Algunos Parámetros Importantes Valores PºA normal según edad

Algunos Parámetros Importantes Definición de hipotensión sistólica según edad Edad PºA sistolica RN- 28 dias 1 -12 meses 1 -10 años (p 5) < 60 mm. Hg <70+(edad en años x 2)mm. Hg Niños > 10 años < 90 mm. Hg

RCP BASICA

Secuencia Soporte Vital Básico del niño: • • Reconocimiento del Paro Cardiocirculatorio Realización de Compresiones torácicas. Apertura de la vía aérea y ventilación. Realización de secuencia compresionesventilaciones. • Uso de desfibrilador automático.

Reconocimiento PCR • Paciente no responde, no respira pulso ausente Paso clave para la activación del sistema de emergencias y el inicio precoz del tratamiento

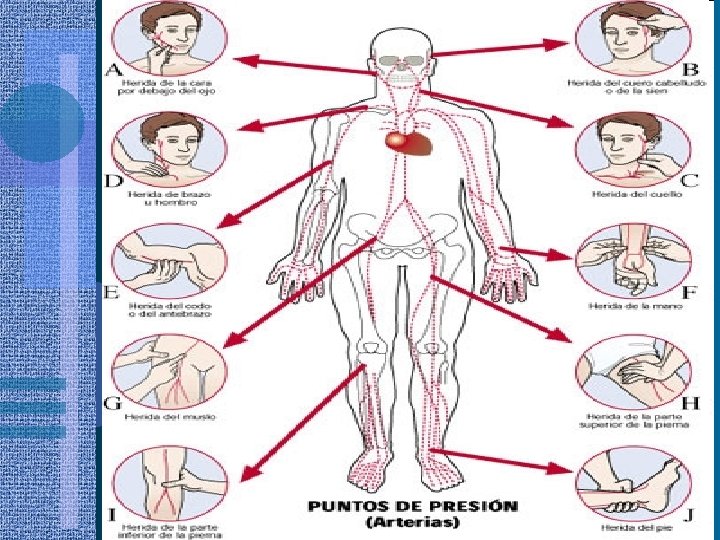
Reconocimiento PCR Chequear pulso • centrales: – Femoral – Carotídeo – Axilar • Pulsos periféricos: – – 10 segundos Braquial Radial Pedio Tibial posterior Si a los 10 segundos no han encontrado el pulso o no están seguros de ello, deben comenzar las compresiones torácicas.

Reconocimiento PCR Chequear pulso


Compresiones Torácicas • Nivel esternal • 100 por minuto • 1/3 del diámetro AP del tórax: – 4 cm en lactantes – 5 cm en niños • Evitar interrupciones (10 segundos) • Turnos cada 2 minutos • Superficie firme

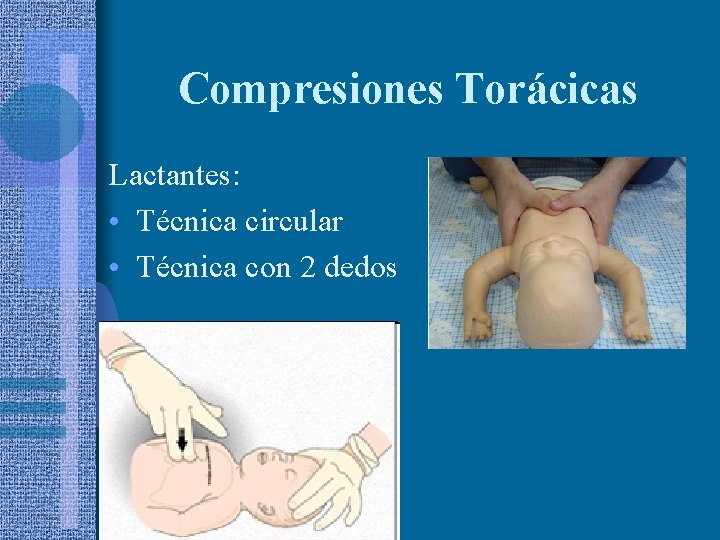
Compresiones Torácicas Lactantes: • Técnica circular • Técnica con 2 dedos

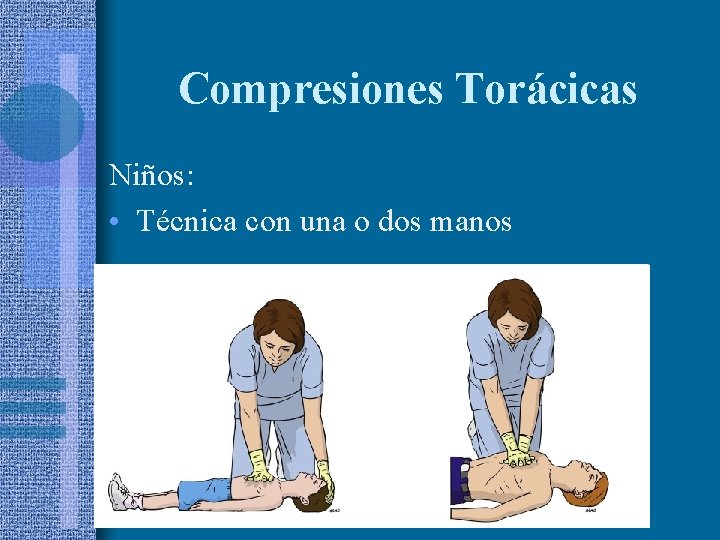
Compresiones Torácicas Niños: • Técnica con una o dos manos

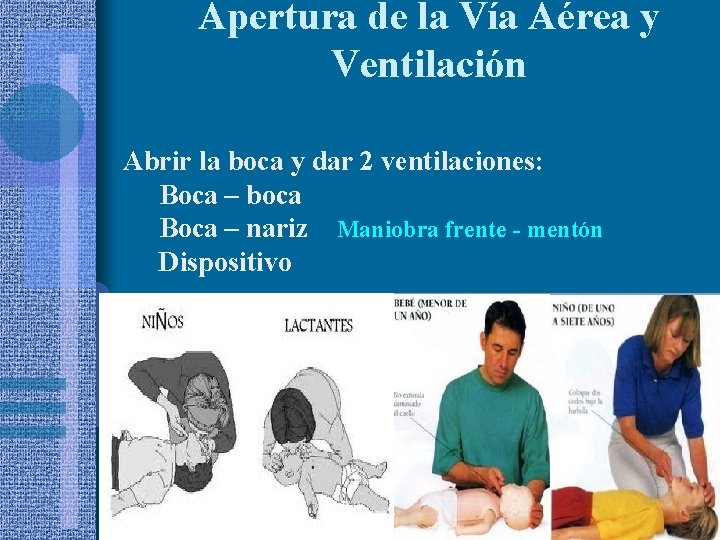
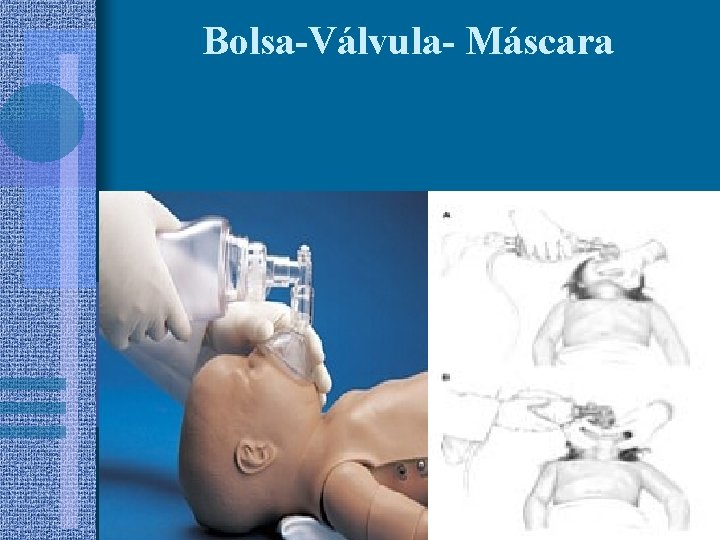
Apertura de la Vía Aérea y Ventilación Abrir la boca y dar 2 ventilaciones: Boca – boca Boca – nariz Maniobra frente - mentón Dispositivo

Apertura de la Vía Aérea y Ventilación • Evite excesiva ventilación • Elevación de tórax por 1 segundo NO Reposicionar VA Descartar cuerpo extraño

Bolsa-Válvula- Máscara

Secuencia de compresiones-ventilaciones • 30: 2 1 reanimador • 15: 2 2 reanimadores • En lactantes y niños, comenzar la RCP con compresiones torácicas en lugar de ventilación de rescate • Las ventilaciones son de 8 a 10 por minuto

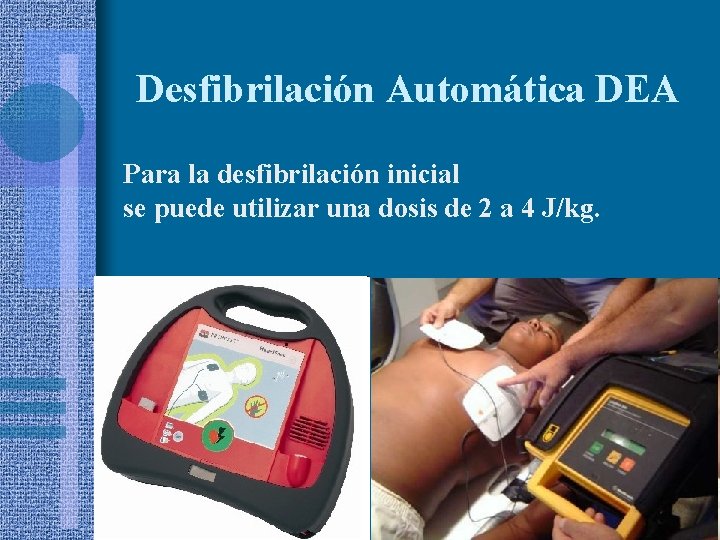
Desfibrilación Automática DEA • Descarga de corriente que transforma un ritmo irregular en ritmo cardiaco normal • En mayores de 8 años uso inmediato • En niños menores primero: 5 ciclos de RCP + llamada de emergencia

Desfibrilación Automática DEA Modo de uso: 1. Abrir y encender el equipo 2. Parches en superficie torácica 3. Conectar parches al equipo 4. Aislar al paciente 5. Requerimiento y descarga 6. 5 ciclos de RCP post descarga 7. No sacar los parches

Desfibrilación Automática DEA Para la desfibrilación inicial se puede utilizar una dosis de 2 a 4 J/kg.

RCP AVANZADA

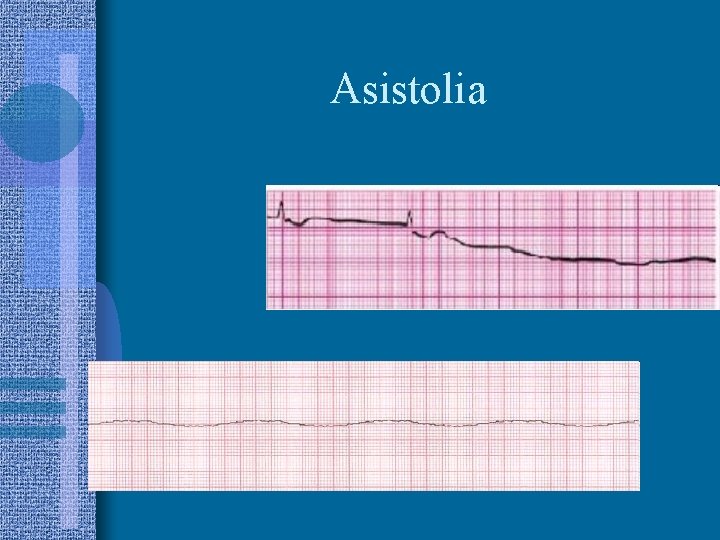
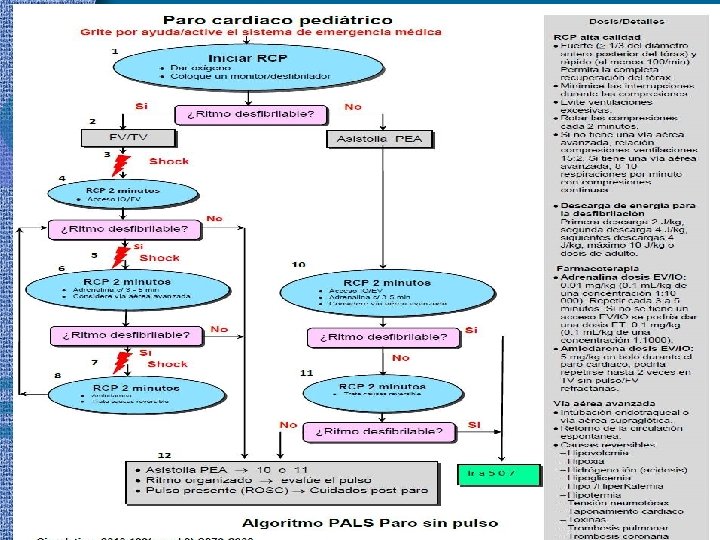
EVALUACIÓN DEL RITMO • Determinar si el ritmo es desfibrilable o no algoritmo • Ritmos asociados a PC: – Asistolia – Actividad eléctrica sin pulso (AESP) – Fibrilación ventricular – TV sin pulso

Asistolia

AESP (Actividad electrica sin pulso) • Ritmo en ECG sin actividad mecánica útil • No hay pulso central

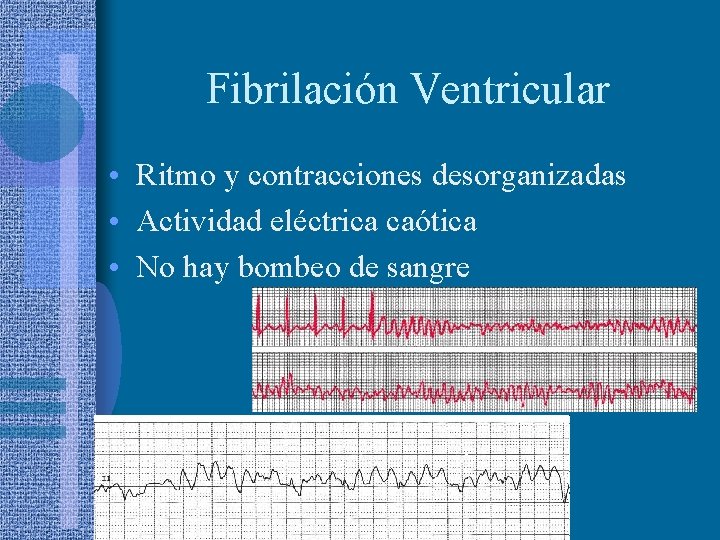
Fibrilación Ventricular • Ritmo y contracciones desorganizadas • Actividad eléctrica caótica • No hay bombeo de sangre

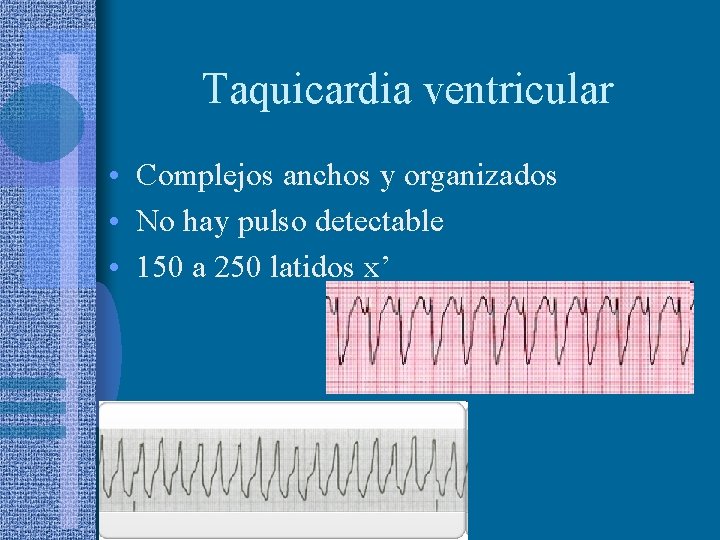
Taquicardia ventricular • Complejos anchos y organizados • No hay pulso detectable • 150 a 250 latidos x’

DISPOSITIVO DE VIA AEREA • Intubación orotraqueal, uso de mascara laringea. • La intubación endotraqueal, es un procedimiento difícil, que puede salvar la vida de un niño. Debe ser realizado por personal entrenado, con práctica permanente. Se debe actuar con calma y seguridad. • El uso de mascara laringea es limitado en RCP pediatrico

ACCESO VASCULAR • Vía ev: – Bolo – Durante las compresiones – Empujar con SF • Vía endotraqueal: – Lidocaína, atropina, adrenalina – Absorción no determinada – 2 a 3 veces la dosis ev

TRATAMIENTO FARMACOLOGICO • Aumentar presión de perfusión y flujo sanguíneo de las arterias coronarias y cerebrales • Estimular contractilidad miocárdica • Aumentar la FC • Tratar arritmias

TRATAMIENTO FARMACOLOGICO • Adrenalina: – PC, bradicardia sintomática – 0. 01 mg/kg ev, vo c/ 3 a 5 min – 0. 1 mg/kg endotraqueal c/ 3 a 5 min • Lidocaína: – FV / TV – 1 mg/kg ev, vo – 2 -3 mg/kg endotraqueal

TRATAMIENTO FARMACOLOGICO • Sulfato de magnesio: – TV – 20 -50 mg/kg ev, vo • Bicarbonato de sodio: – 1 meq/kg ev, vo, bolo lento • Cloruro de calcio 10%: – 20 mg/kg ev, vo, lento – Repetir según sea necesario • Amiodarona: – 5 mg/kg ev, vo – Repetir hasta máximo 15 mg/kg

DESFIBRILADOR MANUAL • Dosis inicial 2 – 4 J/Kg • Ritmo alterado perciste aumentar a 4 J/Kg • Máximo 10 J/Kg • Se pueden usar paletas o parches • Uso de gel en las paletas • Ubicación determinada

DESFIBRILADOR MANUAL • • • > 10 kg paletas grandes (8 -13 cm) < 10 kg paletas pequeñas (4. 5 cm) Control visual del equipo y paciente Avisar la descarga Reanudar RCP post descarga


Organización del equipo de salud en la atención del PCR MEDICO LIDER ( Pediatra) El Médico 1, es el que lidera y regula el funcionamiento óptimo del equipo en el RCP • Designa funciones al equipo • Dirige y/o maneja vía aérea y columna cervical • Intuba al paciente e indica aporte de oxigeno si es necesario. Detecta necesidades del paciente • Realiza indicaciones de fluidos y drogas • Realiza la desfibrilación y/o cardioversión. Acompaña al paciente en traslado a UPCP

Organización del equipo de salud en la atención del PCR MEDICO PEDIATRA 2 • Evalúa monitorización cardiaca no invasiva • Realiza el masaje cardíaco externo • Realizar la ventilación asistida con resucitador manual. Coopera con pediatra 1 • Realiza procedimientos Médicos requeridos • Realiza los registro correspondientes • Solicita la evaluación del médico de UPC, si corresponde

Organización del equipo de salud en la atención del PCR ENFERMERA 1 • • • Asiste en la vía aerea Instala vía venosa izquierda Administra fluidos y drogas Instala monitor cardiaco Gradúa voltaje de desfibrilador, prepara las paletas SOS • Instala SNG • Registra hoja de enfermería • Traslada a paciente a UPCP junto a medico

Organización del equipo de salud en la atención del PCR Enfermera 2 • Instala vía venosa derecha • Prepara drogas y fluidos • Toma muestras de exámenes • Instala s foley • Controla Glasgow • Releva a pediatra en masaje cardiaco externo

Organización del equipo de salud en la atención del PCR TÉCNICO PARAMÉDICO: (1 a 2) El T. Paramédico 1 y 2 se distribuyen en igual manera que la Enfermera • Colabora en procedimientos Médicos o Enfermería • Controla y registra signos vitales • Instala el monitor cardiaco • Ayuda a desvestir al paciente • Mantiene fija la columna cervical en el paciente con trauma

Organización del equipo de salud en la atención del PCR TÉCNICO PARAMÉDICO: (1 a 2) • Apoya en masaje cardiaco externo • Apoya en ventilación asistida con resucitador manual • Prepara y etiqueta tubos de exámenes • Colabora con el traslada del paciente, si lo requiere. Registra en hoja de enfermeria

Organización del equipo de salud en la atención del PCR AUXILIAR DE SERVICIO (1 ) • Colabora en acciones solicitadas por el equipo de reanimación. • Acerca al paciente los elementos requeridos para la RCP • Efectúa llamadas telefónicas, para diferentes solicitudes según indicación • Lleva las muestras de exámenes al laboratorio • Colabora en el traslado del paciente

Recomendaciones de AHA en RCP • Constante énfasis en practicar la RCP de alta calidad. • Ya no se hace hincapié en que los profesionales de la salud comprueben el pulso, ya que los datos adicionales sugieren que no pueden determinar de forma rápida y fiable la presencia o ausencia de pulso. • Se ha eliminado de la secuencia la indicación de “Observar, escuchar y sentir” para valorar la respiración después de abrir la vía aérea.

Recomendaciones de AHA en RCP • Se recomienda de nuevo monitorizar la capnografía/ capnometría para confirmar que la posición del tubo endotraqueal es correcta, y puede resultar útil durante la RCP para evaluar y optimizar la calidad de las compresiones torácicas. • Se han revisado varias recomendaciones relativas a las medicaciones. Entre ellas, se incluyen la recomendación de no administrar calcio (excepto en circunstancias muy concretas) y la de limitar el uso de etomidato en caso de shock séptico.

GRACIAS