EMBARAZO Y ENFERMEDADES CARDIOVASCULARES DR ALBERTO J PREZ

EMBARAZO Y ENFERMEDADES CARDIOVASCULARES DR. ALBERTO J. PÉREZ. MIR CARDIOLOGÍA TUTOR: DR. GUILLERMO ALDAMA LÓPEZ COMPLEJO HOSPITALARIO UNIVERSITARIO DE A CORUÑA

CAMBIOS FISIOLÓGICOS EN EMBARAZO Y POSTPARTO 1 • ↑ VOLEMIA (30 -50%) – Hiperactivación sistema RAAs – Anemia fisiológica del embarazo → ↑↑ plasma vs ↑ hematíes • ↑ DEL GASTO CARDIACO 2 – ↑↑ volumen latido 3 – ↑ frecuencia cardiaca • ↓ DE LAS RESISTENCIAS PERIFÉRICAS (30%) – Placenta = circuito de alto flujo y baja resistencia – Aumento de secrección de PG, PNAs… 1. Elkayam U. Braunwald’s heart disease 7ª ed. Philadelphia: Elsevier Saunders 2. Poppas A et al. Circulation. 1997; 95: 2407 -15. 3. Robson SC et al. Am J Physiol 1989; 256: h 1060 -5.

Síntomas y signos cardiacos durante el embarazo normal 1 • Síntomas – ↓ capacidad de ejercicio – Disnea – Ortopnea – Palpitaciones – Síncope • Datos físicos – Inspección • • Hiperventilación Edema periférico Venas del cuello distendidas Capilares pulsátiles – Auscultación • Estertores en bases pulmonares • Desdoblamiento excesivo 1 R y 2 R • Soplo mesosistólico de eyección en BEI • Murmullo venoso cervical y soplo mamario 1. Elkayam U. Braunwald’s heart disease 7ª ed. Philadelphia: Elsevier Saunders

Exploraciones complementarias durante embarazo 1 • Datos ECG – – – • Desviación eje QRS Onda Q pequeña y onda P invertida en III (abolida por inspiración) Taquicardia sinusal frecuente Mayor incidencia de arritmias: EV y ESV ↑ Relación R/S V 1 y V 2 Eco doppler – – – ↑ VTD y VTS del VI FSVI igual o ↑dadas las condiciones de precarga y poscarga 2 ↑ Auriculas y VD ↑ Diametro raíz Ao 3 IT, IM e IP funcionales 4 Pequeño derrame pericárdico 1. Elkayam U. Braunwald’s heart disease 7ª ed. Philadelphia: Elsevier Saunders 2. Campos O, Echocardiography. 1996; 13: 135 -46. 3. Meijboom LJ et al. Eur Heart J. 2005; 26: 914 -20. 4. Campos O et al. Int J Cardiol. 19923; 40: 265 -72.

Condiciones preexistentes que implican alto riesgo materno • HTAP de cualquier causa • Restricción al flujo de llenado o vaciado de VI – EAo o EM – MCH obstructiva • • Aorta frágil (p. ej. Marfan o Coartación) Prótesis valvulares que requieren ACO Cualquier paciente con NYHA III o IV durante el embarazo Cardiopatía congénita cianótica severa European Heart Journal (2003) 24, 761 -781

Condiciones maternas que implican alto riesgo fetal • • • NYHA III o IV Inestabilidad hemodinámica Necesidad de warfarina > 5 mg/día Pre-eclamsia y eclampsia Cardiopatía congénita cianótica severa La presencia de CF NYHA III o IV durante el embarazo requiere hospitalización inmediata y tratamiento urgente Si no se logra mejorar el estado hemodinámico debe considerarse la interrupción del embarazo o la inducción del parto. European Heart Journal (2003) 24, 761 -781

EN TODA GESTANTE CON CARDIOPATÍA… • Pruebas materno-fetales importantes – Grosor nucal a las 13 semanas – Ecocardiografía fetal – Realizar biometría fetal • Fd. R • HTA durante el embarazo • Tratamiento betabloqueante • Considerar la hospitalización en el 3º trimestre de embarazo en algunos casos (p. ej cardiopatías cianóticas) • Remitir a centro de referencia de embarazo y cardiopatía

EL PARTO • Espontáneo y por vía vaginal • Analgesia epidural • Fórceps siempre que sea posible • Oxitocina en perfusión continúa INDICACIONES DE CESÁREA (APARTE DE LAS OBSTÉTRICAS) Marfan con Ao > 45 mm Dicumarínicos Deterioro hemodinámico rápido HTAP severa Pijuan A, Gatzoulis MA. Rev Esp Cardiol. 2006; 59(9): 971 -84

Fármacos y embarazo • Casi todos los fármacos cardiacos: – – atraviesan la placenta y se secretan en la leche materna. La información sobre todos ellos es incompleta Si posible evitar su administración Solo usarlos si necesarios para la seguridad materna • Durante el embarazo las propiedades farmacocinéticas se modifican → reajustar dósis Mc. Anulty Jh et al. Hurst’s the Heart, 11 th ed. New York: Mc. Graw-Hill 2004.

Farmacos y embarazo • Fármacos no seguros – – IECA ARA 2 ESPIRONOLACTONA AMIODARONA – ACENOCUMARÍNICOS – DIPIRIDAMOL ¿TIENOPIRIDINAS? ¿EPLERENONA? ¿ANTIGPIIb. IIIa? • Fármacos seguros – – – AAS Diuréticos Betabloqueantes Digoxina ACA Adenosina Quinidina Procainamida Lidocaina Flecainida Sotalol Inotrópicos / vasopresores (salvo inhibidores PDE)

CARDIOPATÍAS VALVULARES Y EMBARAZO. CONSIDERACIONES GENERALES • Baja prevalencia de valvulopatías durante el embarazo (probablemente < 1%)1 • Su presencia ↑ el riesgo de eventos materno-fetales y neonatales. 2 • El tipo de valvulopatía y la clase NYHA son los principales predictores de la incidencia de complicaciones 3 1. 2. 3. Siu SC, Sermer M, Colman JM, et al. Circulation 2001; 104: 51521. Siu SC, Colman JM, Sorensen S, et al. Circulation 2002; 105: 2179 -84. Bonow et al. ACC/AHA Guidelines for the management of patients with valvular heart disease: Executive Summary Circulation 2006; 114: 450 -527.

EVALUACIÓN DE LA EMBARAZADA CON VALVULOPATÍA • Enfocar historia en: – Capacidad funcional → ergometría con SVO 2 si necesario 1 – episodios IC – arrítmias • Parámetros hemodinámicos PAP y grado disfunción valvular → ecocardiografía • Evaluar trimestralmente o si cambio sintomático si existe deterioro en el “status” cardiaco materno. 2 1. American Thoracic Society/American College of Chest Physicians. Am J Respir Crit Care Med 2003; 167: 211– 77. 2. Lao T et al. Am J Obstet Gynecol 1993; 169: 540 -5

Valvulopatías de alto riesgo • EAo severa con o sin síntomas • Estenosis Mitral en clase NYHA ≥ II • Enfermedad valvular aórtica, mitral o ambas con HTAP secundaria severa (PA pulmonar > 75% de la PA sistémica) • Enfermedad valvular aórtica, mitral o ambas con disfunción ventricular sístolica (FEVI < 40%) • Cianosis materna • Mala clase funcional (NYHA clase III o IV) • IAo en el síndrome de Marfan Siu SC, Sermer M, Colman JM, et al. Circulation 2001; 104: 515 -21. Siu SC, Colman JM, Sorensen S, et al. Circulation 2002; 105: 2179 -84. Bonow et al. Circulation 2006; 114: 450 -527. Gonzalez I et al. Rev Esp Cardiol 2000; 53: 1474 -1495.

ESTENOSIS MITRAL • Valvulopatía más común del embarazo 1, 2, 3, 4 • Origen fundamentalmente reumático • Severidad valvulopatía y CF previas → mejores predictores de eventos 5 – – IC Necesidad de Cx valvular/Valvuloplastia Muerte Tromboembolismo 1. 2. 3. 4. 5. Hameed A et al. . J Am Coll Cardiol 2001; 37: 893– 9 Silversides CK et al. Am J Cardiol 2003; 91: 1382– 5. Sawhney H. Int J Gynaecol Obstet 2003; 80: 9 – 1 Bhatla N et al. Int J Gynaecol Obstet 2003; 82: 153– 9. Barbosa PF et al. Arq Bras Cardiol 2000; 75: 215– 24.

ESTENOSIS MITRAL • ↑ PAI secundario al ↑ volumen latido y ↓ diástole • Seguimiento exhaustivo con ecocardio seriadas (2º y 3º trimestres) • Un AVM < 1, 5 cm 2 implica ↑ riesgo – BB cardioselectivos en pacientes con disnea para controlar la FC – Diuréticos si existen signos de congestión pulmonar • La valvuloplastia con balón no se recomienda salvo: – Congestión pulmonar persistente – HTAP sistólica > 50 mm. Hg a pesar de tto. médico European Heart Journal (2003) 24, 761 -781

ESTENOSIS AÓRTICA • Origen fundamentalmente congénito • Dificil manejo durante el embarazo – Reposo + O 2 + tto. Factores desencadenantes+ BB+ Ajuste de diuréticos (deplección volumen peligrosa) • EAo sintomáticas o GIMA > 50 mm. Hg → Intervención previa al embarazo • Si inestabilidad hemodinámica – Valvuloplastia con balón si la morfología es adecuada – Cirugía si riesgo vital materno J Am Coll Cardiol 1998; 32; 1486 -588. Myerson SG et al. J Heart Valve Dis 2005; 14: 147 -50. European Heart Journal (2003) 24, 761 -781

Otras Valvulopatías Insuficiencia mitral / aórtica Estenosis pulmonar • Bien toleradas durante el embarazo → ↓ poscarga • Diuréticos en el periodo periparto • Fcos. ↓ poscarga 24 -48 h postparto • Aislada o como parte de c. congénitas • Bien tolerada generalmente • Valvuloplastia con balón si necesario Veldtman GR et al. J Am Coll Cardiol 2004; 44: 174 -80. Meijer JM et al. Heart 2005; 14: 147 -50. European Heart Journal (2003) 24, 761 -781 European Heart Journal (2007) 28, 230 -268 Insuficiencia pulmonar • • Pacientes sometidas a cir. Cardiaca previa ( T. de Fallot) En general bien toleradas si VD normal ↑ riesgo de arritmias Si síntomas: diuréticos y / o antiarrítmicos 1, 2

Cardiopatías congénitas. Generalidades • • Prevalencia de CC en población general (0, 8%) 85 % actualmente sobreviven 1, 2 ( 50 % mujeres en edad fértil) 250. 000 adultos en UK tiene CHD y ↑↑ 3 Las cardiopatías (una gran parte CHD) son la segunda causa de muerte materna (tras el suicidio)4 1. 2. 3. 4. Nieminen HP et al. Circulation 2001; 104: 570 -5. Thorne S, Deanfield J. Arch Dis Child 1996; 75: 6 -8. Wren C, O’Sullivan JJ. Heart 2001; 85: 438 -43. Lewis G, Drife JO. London: RCOG Press, 2004.

Cardiopatías congénitas: alto riesgo • Eisenmenger o HTAP severa (30 -50 % mortalidad) – Desaconsejar embarazo – En embarazadas que no contemplen interrupción: • Ingreso durante el 2 trimestre para oxigeno, reposo, monitorización fetal, HBPM • Evitar vasodilatadores durante el parto y mantener una buena hidratación • Obstrucción severa TSVI – Taquicardia, angina o disnea → BB, reposo y valvuloplastia /SVAo si necesario – Parto por cesárea previo a cirugía • Cianosis materna severa: – Maximizar SAO 2 → Oxigeno y reposo – Administrar HBPM profiláctica • S. Marfan con raiz Ao > 40 mm → Reemplazo previo CVD in pregnancy guidelines. Eur Heart J 2003; 24: 761 -81
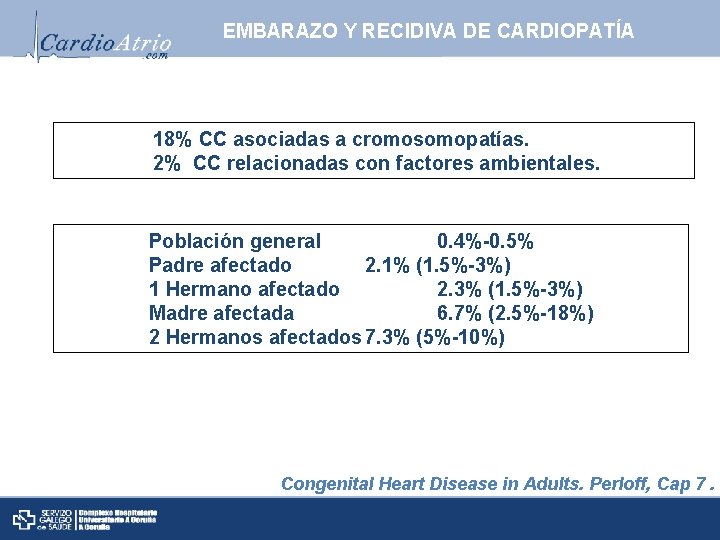
EMBARAZO Y RECIDIVA DE CARDIOPATÍA 18% CC asociadas a cromosomopatías. 2% CC relacionadas con factores ambientales. Población general 0. 4%-0. 5% Padre afectado 2. 1% (1. 5%-3%) 1 Hermano afectado 2. 3% (1. 5%-3%) Madre afectada 6. 7% (2. 5%-18%) 2 Hermanos afectados 7. 3% (5%-10%) Congenital Heart Disease in Adults. Perloff, Cap 7.

Anticoagulación y embarazo • Embarazo: situación de trombogenicidad 1 • Los AVK pueden causar embriopatía – Incidencia 5 % - semanas 6 a 122 – El riesgo de embriopatía o aborto es muy bajo si se usan < 5 mg warfarina al día 3 • El riesgo de TE materno es menor si se utiliza AVK durante todo el embarazo 2, 4 • HBPM menor efectividad (solo se ha probado en un pequeño número de mujeres con protesis valvulares)5, 6, 7 1. De Boer K et al. Am J Obstet Gynecol 1989; 160: 95 -100. 2. Chan WS et al. Arch Intern Med 2000; 160: 191 -6. 3. Vitale N et al. J Am Coll Cardiol 1999; 33: 1637 -41 4. Sbarouni et al. Br Heart J 1994; 71: 196 -201 5. Montalescot G et al. Circulation 2000; 101: 1083 -6 6. Lee LH. Thromb Haemost 1996; 76: 628 -9 7. Tenconi el al. Thromb Haemost 1997; 79: 733.

Anticoagulación y embarazo • Calcular riesgo de TE materno – Alto riesgo: • Alta seguridad materna: AVK hasta 36 semanas • Alta seguridad fetal: HBMP hasta semana 12 y luego HBPM – Bajo riesgo • Alta seguridad materna: HBMP hasta semana 12 y luego HBPM • Alta seguridad fetal: HBMP todo el embarazo Los AVK deben ser remplazados por HNF o HBPM en la semana 36 para evitar el riesgo de hemorragia intracraneal fetal durante el parto Saleri P et al. Am J Cardiol 1989; 63: 1462 -5.

Estados hipertensivos del embarazo • HTA Preexistente: HTA < 20 s. (20 -25 % eclampsia) • HTA gestacional: HTA > 20 s. inducida por gestación • Preeclampsia: – HTA gestacional + proteinuria – Complicación más frecuente del embarazo – Riesgo de complicaciones materno-fetales: abruptio placentae. • Eclampsia: Preeclamsia + convulsiones • Tratamiento de la preeclampsia • Farmaco de elección: metildopa / 8 h (max 3 -4 g/día) • Otros fcos seguros: labetalol, nifedipino, clonidina e hidralazina • Tratamiento de crisis HTA • Hidralazina iv 5 mg lenta (puede repetirse) • Otros: Labetalol, nifedipino, NTG y nitroprusiato (toxicidad) • Mg. SO 4 eficaz en profilaxis de eclampsia Pijuan A, Gatzoulis MA. Rev Esp Cardiol. 2006; 59(9): 971 -84

MIOCARDIOPATIA HIPERTROFICA • • Bien tolerada- bajo riesgo Insuficiencia cardiaca (2%)1 Mantener BB durante el embarazo Parto vaginal evitando vasodilatadores 1. Thaman R et al. Heart 2003; 89: 752 -6

MIOCARDIOPATÍA DILATADA • Muy rara antes del embarazo • Si presente embarazo contraindicado • Riesgo de muerte materna 7 % y ↑↑ incidencia IC y pérdida fetal • Normalmente requiere hospitalización Thorne SA. Heart 2004; 90: 450– 456. Pijuan A, Gatzoulis MA. Rev Esp Cardiol. 2006; 59(9): 971 -84

MIOCARDIOPATÍA PERIPARTO • “Disfunción sistólica VI que se desarrolla en el último mes de gestación o en los 5 meses posteriores al parto” • Ausencia de causa identificable de IC • Ausencia de cardiopatía previa al embarazo • Disfunción sistólica VI demostrada con los criterios ecocardiográficos clásicos 4 • Incidencia – – • • Variable 1/4000 – 1/15000 embarazos Mayor en Haiti y en zonas de África 1, Etiología no clara: ¿miocarditis autoinmune? Clinicamente: IC severa en los primeros días postparto FACTORES DE RIESGO • 60 % casos en 1º o 2º embarazo • Edad > 30 años • HTA gestacional • Embarazo Gemelar • Uso de tocolíticos.

MIOCARDIOPATÍA PERIPARTO • Tratamiento – – – • Similar al de cuarquiera MC descompensada Inotrópicos Dispositivos de asistencia ventricular Transplante en casos seleccionados Antiacoagulación: ↑↑ riesgo de embolia sistémica Pronóstico – Mortalidad y recuperación completa → relación directa con gravedad – Recurrencia en embarazos posteriores 20 % Lang RM et al. Cardiac problems in pregnancy. 3 rd ed. New York, wiley-liss 1998. pp 87 -110 Pearson GD et al. JAMA; 283: 1183 -8 Fett JD. Minn Med 85: 46, 2002. Akther WM et al. J Am Coll Cardiol 41: 1136, 2003 Elkayan U. Braunwald’s Heart Disease 7ª ed Elsevier Inc. 2005 pp 1965 -1981.

Enfermedad coronaria en el embarazo • Muy poco frecuente (0, 0062 % en US) • Factores de riesgo – Clásicos – Edad maternal avanzada – Anemia severa – Necesidad de transfusión posparto

IAM durante el embarazo • Etiología más frecuente: Disección coronaria espontánea 1 (80 % DA) • Mortalidad 5, 7 -37 %2 (retraso diagnóstico y abstención terapéutica 3) • Tratamiento – Primera elección ACTP + STENT (unico tratamiento eficaz para la disección coronaria 4, 5) – Fibrinolisis en lugares sin HD • No teratogenia • ↑↑ Riesgo de hemorragia materna 1. 2. 3. 4. 5. Bac DJ et al. Eur Heart J 1995; 16: 136 -8 Ladner H et al. Obstet Gynecol. 2005: 105: 480 -4. Nallamothu B et al. N Engl J MEd 2005; 353: 75 -80 Dwyer B et al. Obstet Gynecol. 2005: 106: 1162 -4 Khoul A et al. Catheterization and cardiovascular interventions. 2001; 52: 88 -94

Arritmias en el embarazo • El embarazo es un estado proarrítmico • Tratar de la forma mas conservadora posible 1 • Si inestabilidad hemodinámica → CVE • Ablación de TSV o implantación de MP – posibles si necesario – Proteger al feto con manto plomado – Guia ecocardiográfica • DCI no contraindica embarazo 2 Farmacos antiarrítmicos seguros • Digoxina y adenosina: muy seguros si bien empleados • Clase I: Quinidina, lidocaína • Clase II: 1 -selectivos (elección en profilaxis) • Clase III: Sotalol • Clase IV: Verapamilo (riesgo de BAV fetal, hipo. TA, bradicardia…) • FDA clase B: Sotalol, Lidocaína y Acebutolol 1. Joglar JA et al. Drug Saf 1999; 20: 85 -94. 2. Natale A et al. Circulation 1997; 96: 2808 -12

Cirugía cardiaca durante el embarazo • Mortalidad materna variable 1, 5 - 5 % • Mortalidad fetal / neonatal elevada 1635 % • En general evitarla FACTORES QUE MEJORAN EL PRONÓSTICO • Evitar hipotensión (PAM durante CEC > 70 mm. Hg) • Mantener equilibrio ácido-base • Segundo trimestre del embarazo • Conservación valvular y evitar TAO • CEC • Normotérmica • Pulsátil • Alto flujo (> 2, 5 L/m 2/min. ) • Mínima duración Talwar et al. IJTCVS 2003; 19: 184 -185.
- Slides: 31