Nuovi Protocolli per la Diagnosi rapida della sepsi




























- Slides: 32

Nuovi Protocolli per la Diagnosi rapida della sepsi Gestione della sepsi nel paziente critico Dr. Rita Belfiori Azienda Ospedaliera-Universitaria di Perugia Unità di Terapia Intensiva Perugia, 28 Febbraio 2018

Sepsi: una nuova definizione Sepsi: una disfunzione d’organo che mette in pericolo la vita del paziente causata da un’alterata risposta dell’ospite ad un processo infettivo (Jama February 23, 2016 Vol 315, N 8) • Scompare la distinzione tra sepsi e sepsi severa • Si focalizza sulla disfunzione d’organo piuttosto che sui segni e sintomi dell’infezione. Partendo dalla fisiopatologia della sepsi che coinvolge risposta infiammatoria e antiinfiammatoria, alterazioni della coagulazione, metaboliche e ormonali. Disfunzione d’organo

Shock settico: nuovi criteri clinici • Shock settico: sepsi + disfunzione circolatoria associata ad alterazioni cellulari/metaboliche comportano un alto rischio di mortalità • Clinicamente: - necessità di utilizzare vasopressori per ottenere una MAP di 65 mm. Hg - Lattato >2 mmol/l (Jama February 23, 2016 Vol 315, N 8)

SOFA SCORE Respiratory System Pa. O 2/Fi. O 2 (mm. Hg) Nervous System Glasgow coma scale Cardio Vascular System Mean Arterial Pressure OR administration of vasopressor required Liver Bilirubin (mg/dl) [μmol/L] Coagulation Platelets× 103/µl Renal System Creatinine (mg/dl) [μmol/L] (or urine output)

q. SOFA • Frequenza respiratoria≥ 22 atti/min • Alterazione dello stato di coscienza (GCS≤ 13) • Pas≤ 100 mmhg Il q. Sofa è positivo se presenti due dei seguenti criteri (mortalità del 20% se il punteggio è 3)

Procedura adottata nel reparto UTI dell’Azienda Ospedaliera di Perugia Surviving sepsis Campaign Guidelines 2016

Monitoraggio e target • • • PVC 8 -12 mm. Hg PAM > 65 mm. Hg Diuresi > 0. 5 ml/kg/h Hb tra 7 -9 gr/dl Sat venosa centrale (VCS) > 70% o venosa mista > 65% Glicemia compresa 110 -170 mg/dl Tidal Volume basso 6 ml/kg Normalizzazione dei lattati Piastrine tra 20 -50. 000/mmc

Diagnosi eziologica Indagini (prima dell’inizio della terapia antibiotica)

Indagini Emocolture: percutanea + accesso venoso disponibile Urine Secrezioni respiratorie Liquor Drenaggi Tamponi ferite 1 -3 beta glucano, mannano e anti-mannano se possibile Studio delle immagini per evidenziare una potenziale fonte di infezione • Procalcitonina • •

Terapia antibiotica • Terapia empirica ad ampio spettro (entro 1 h dal ricovero) adeguandola alla patologia del pz e al possibile focolaio di partenza • Terapia empirica che copra verso tutti i possibili patogeni (batteri/funghi/virus) considerando copertura verso patogeni multi drug resistant da proseguire fino a max 3 -5 gg • Lo schema terapeutico deve essere rivalutato giornalmente con eventuale descalation anche in base alla riduzione del livelli di procalcitonina, clinica e/o colture • Usare Clorexidina gluconato per decontaminazione orale (riduce VAP)

Bonifica sito infetto (se presente) • Drenaggi ascessi, interventi chirugici, sbrigliamento ferite…

Fluido Terapia • Usare cristalloidi (fluidi di prima scelta, evitare colloidi) • Associare albumina nei pz che richiedono eccessivo uso di cristalloidi (200 -300 ml in 2 -6 h) • Cristalloidi: 30 ml/Kg in 3 ore • La fluido terapia “aggressiva” va mantenuta per le prime 24 h

Vasopressori • Monitorare pressione arteriosa cruenta • Noradrenalina secondo schema • Dopamina solo in pz selezionati con basso rischio di tachiaritmie o bradicardia assoluta o relativa

Inotropi • Dobutamina (20 mcg/Kg/min) in associazione a vasopressori o da sola se disfunzioni miocardiche o segni di ipoperfusione nonostante buona PAM o PVC

Corticosteroidi • Idrocortisone in pz che non rispondono a fluido terapia o vasopressori (200 mg/die ev in infusione continua)

Emoderivati • GR concentrati se Hb<7 mg/dl • Plasma: non raccomandato per correggere anomalie presenti negli esami in assenza di sanguinamento o se non programmate procedure invasive • Piastrine: trasfondere se < 10. 000/mmc anche in assenza di sanguinamento < 20. 000/mmc ma con alto rischio di sanguinamento > 50. 000/mmc ma sanguinamento attivo o procedure invasive o chirurgiche

Ventilazione meccanica • Tidal volume 6 ml/Kg con plateau di pressione >30 cm H 2 O • PEEP variabile da 5 a 18 • Considerare posizione prona nei pz con Pa. O 2/Fi. O 2 <100 mm. Hg • Posizione semiseduta con testa sollevata dai 30 ai 45°C • Applicare protocolli di svezzamento respiratorio nei pz in miglioramento • In assenza di specifiche indicazioni (es. broncospasmo) non usare Beta 2 agonisti per il trattamento dell’ARDS indotta da sepsi

Sedazione e analgesia • Protocollo di sedazione: Midazolam da 0. 05 a 0. 1 mg/Kg/h, Remifentanil a partire da 0. 025 gamma/Kg/min • Non utilizzare curarizzazione se non strettamente necessaria solo in pz con rapporto <150 e per non più di 48 h

Controllo glicemia • Mantenere glicemia tra 110 -180 mg/dl (grado A 1) • Insulina in infusione continua con monitoraggio ogni 1 -2 h fino alla stabilizzazione poi ogni 4 h con prelievo arterioso • La strategia di controllo della glicemia deve includere un protocollo nutrizionale con uso preferenziale della via enterale

Supporto renale • L’emofiltrazione e la dialisi intermittente sono equivalenti: la continua è vantaggiosa per il bilancio idrico e per non alterare l’equilibrio pressorio

Terapia con bicarbonati • Non raccomandata: solo se Ph ≤ 7. 15

Profilassi TVP • Profilassi con eparina basso peso molecolare se presenti controindicazioni si raccomandano sistemi di compressione intermittenti o l’utilizzo di calze a compressione graduata • Se clearance <30 usare deltaparina o eparina frazionata

Profilassi ulcera da stress • Farmaci di scelta: inibitori della pompa protonica • In pz senza fattori di rischio, non andrebbe usata profilassi

Da eseguire entro 3 ore • Misura dei livelli dei lattati • Emocolture prima della somministrazione degli antibiotici • Somministrazione antibiotici a ampio spettro • Somministrazione 30 ml/Kg di cristalloidi per l’ipotensione o con lattati > 2 mmol/l

Da eseguire entro 6 ore • Applicare vasopressori (per ipotensione non responsiva al carico di fluidi) • Misurazione Pressione Venosa Centrale (PVC) • Misurazione Saturazione Venosa Centrale (Scvo 2) • Controllo livello dei lattati

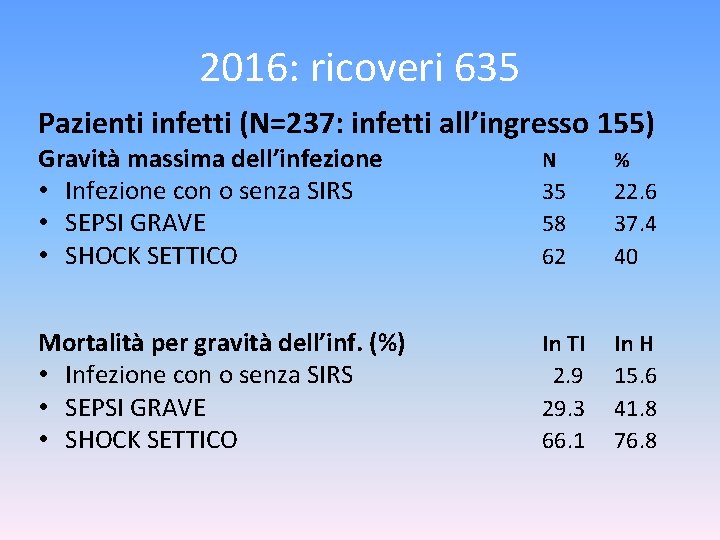
2016: ricoveri 635 Pazienti infetti (N=237: infetti all’ingresso 155) Gravità massima dell’infezione • Infezione con o senza SIRS • SEPSI GRAVE • SHOCK SETTICO N % 35 58 62 22. 6 37. 4 40 Mortalità per gravità dell’inf. (%) • Infezione con o senza SIRS • SEPSI GRAVE • SHOCK SETTICO In TI 2. 9 29. 3 66. 1 In H 15. 6 41. 8 76. 8

155 pazienti infetti all’ingresso Reparto di provenienza • • • Medico Chirurgico Pronto Soccorso Altra TI Terapia sub intensiva • Missing N % 50 71 17 12 2 32. 9 46. 7 11. 9 7. 9 1. 3 3

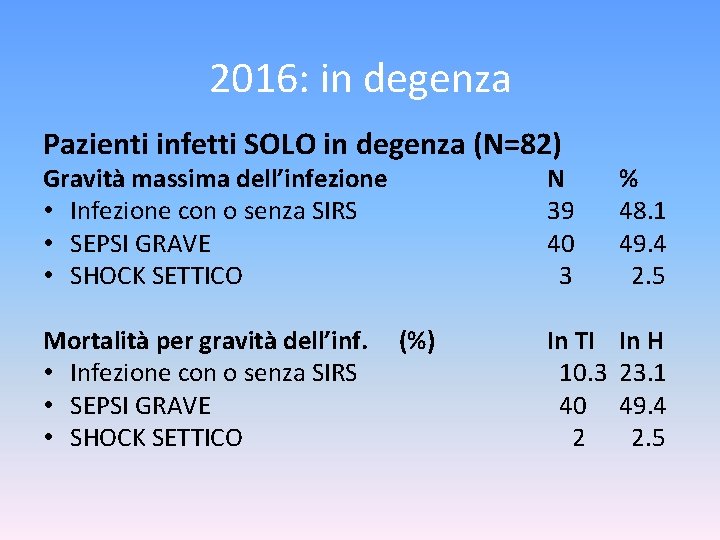
2016: in degenza Pazienti infetti SOLO in degenza (N=82) Gravità massima dell’infezione • Infezione con o senza SIRS • SEPSI GRAVE • SHOCK SETTICO Mortalità per gravità dell’inf. • Infezione con o senza SIRS • SEPSI GRAVE • SHOCK SETTICO (%) N 39 40 3 % 48. 1 49. 4 2. 5 In TI 10. 3 40 2 In H 23. 1 49. 4 2. 5

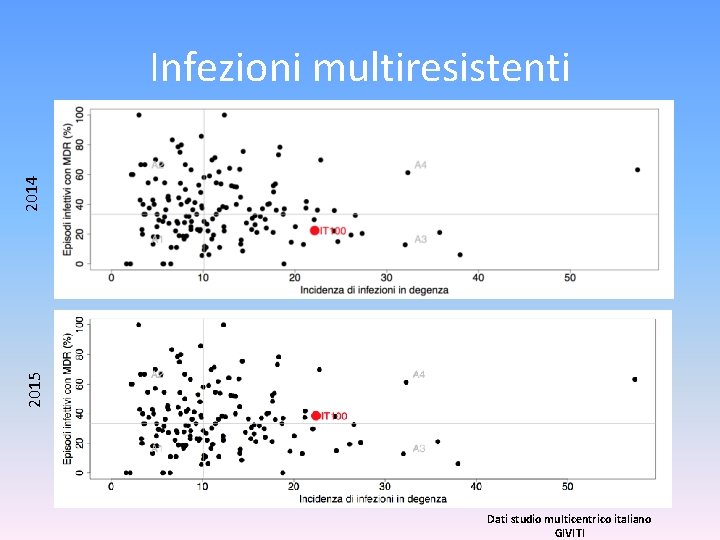
2015 2014 Infezioni multiresistenti Dati studio multicentrico italiano GIVITI

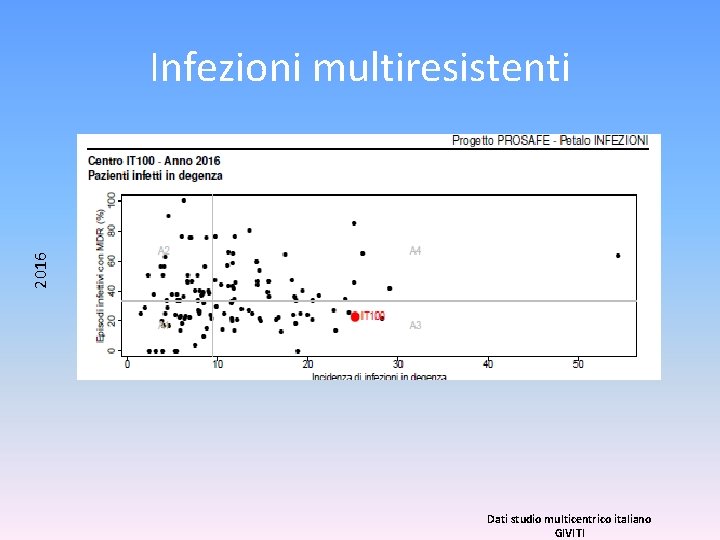
2016 Infezioni multiresistenti Dati studio multicentrico italiano GIVITI

Misure adottate per il controllo nei pz a rischio infezioni MDR • Decontaminazione cavo orale 3/die (tobramicina -polimixina B - amfotericina B) • Nursing completo giornaliero a base di clorexidina • Tampone nasale e rettale all’ingresso ripetuto dopo 5 gg • Revisione delle misure di isolamento

Grazie della attenzione Perugia 28/02/2018