Kritik Hasta Bakmnda Antibiyotik Kullanm lkeleri Dr Mehmet

Kritik Hasta Bakımında Antibiyotik Kullanım İlkeleri Dr. Mehmet Demirbağ 15. 04. 2014

sunum planı giriş genel ilkeler uygun antimikrobial seçimi mikrobiyal faktörler konakçı faktörleri ilaca ait faktörler antimikrobial tedavide ilk seçim antimikrobiyal kombinasyon kritik hastada antimikrobiyal direnç cerrahi prosedürler için antimikrobiyal proflaksi kritik hastada antiviral ve antifungal tedavi

giriş • • Genel hasta grubuna göre kritik hastalarda ciddi enfeksiyon riski 5 -10 kat fazladır Kritik hastalarda normal konakçı mekanizmalarında çok sayıda hasar vardır • • • Periferik ve santral girişimlerle cilt bütünlüğü bozulur, immünsupresif tedaviler immün sistemi baskılar, diyabet malnutrisyon ve böbrek yetmezliği gibi altta yatan durumlar enfeksiyöz komplikasyonlara maruziyeti arttırır.

Kritik hastada antibiotik kullanımı genel ilkeleri � Ateş ve lökositoz her zaman enfeksiyon nedenli olmaz… SIRS birçok nonenfeksiyoz nedene bağlı olabilir, ampirik antibiyoterapi her zaman endike değildir � Kesin tanı saptanana kadar hem enfeksiyöz hem de nonenfeksiyöz nedenler için tanısal çalışmalar yapılmalı

Kritik hastada antibiyotik kullanımı genel ilkeleri � Her zaman karşılan sendromu bir tanıya bağlamak için çalışılmalı � Bir tanıya varıldığında ve uygun tedavi uygulandığında klinik sonuçlar iyileştirilmiştir � Ayırıcı tanı ve öngörülen mortaliteye dayalı bir ampirik tedavi geliştirilmeli Sepsis hastalarına ampirik geniş spektrumlu tedaviler uygulanmalı � Etken izole edildiğinde antimikrobiyal tedavi ajanı en dar spektrumlu ile değiştirilmeli � Optimal bakım için kaynak kontrolü gereklidir �

Kritik hastada antibiyotik kullanımı genel ilkeleri � Yeterli dozaj elde etmek ve toksisitesini en aza indirmek için uygun dozda antimikrobyal kullanılmalı � Sepsis durumunda erken ve uygun yönetim sağ kalımı arttırmak için gereklidir � Renal ve kc yetmezlik durumunda doz modifikasyonu gereklidir � Kullanılan diğer ilaçlarla etkileşimi bilinmelidir

Kritik hastada antibiyotik kullanımı genel ilkeleri � Antimikrobiyal tedavinin süresi belirlenmeli � Uygun tedavinin temeli mikrobiyolojik sonuçlar ve klinik yanıta dayanmaktadır � Non-enfeksiyöz etyoloji saptandığında antimikrobiyal tedavi sonlandırılmalı � Tedavinin temel süresi açıkça belirlenmiş standartlarda olmalı � Antibiyotik direnç gözetimi

Uygun antimikrobiyal ilaç seçimi � Belirli bir enfeksiyon için uygun antibiyotik seçiminde bir dizi faktöre dikkat etmek gerekir � Bunlar üç ana gruba ayrılır � Mikrobiyal faktörler � Konakçıya ait faktörler � İlaca ait faktörler

� Mikrobiyal � faktörler Sağlık profesyonelleri etken hakkında bazı bilgilere sahip ya da en azından mevcut verilerle makul bir tahmin yapması çok önemlidir Belirli yoğun bakımlarda enfeksiyonlarda sık izole edilen etkeni bilmek faydalıdır � Örn. yanık birimlerinde en sık rastlanan enfeksiyon etkeni S. aureus ve P. aeruginosa dır. � Mikrobiyoloji laboratuarında düzenli olarak antibiyogram yayınlanması antibiyotik seçimi için yararlı olabilir � Sağlık uygulayıcıları streptokoklar stafilokoklar clostridia gibi toksin üreten suşların önemli ve özelliklikleri hakkında yeterince bilgi sahibi olmalıdır. Örneğin hızlı bir selülit tablosu başlamış sağlıklı bir kişide büyük olasılıkla toksin üreten stafililokok veya streptokok suşlarının etken olduğu bir enfeksiyon tablosu vardır �

Konakçıya ait nedenler � Konağa ait bir dizi faktör antimikrobiyal etkinlik, toksisite antibiyotik seçimini etkiler � Antibiyotik ilaçlara allerji öyküsü � Yaş � Böbrek karaciğer bozuklukları � Gebelik � Genetik ve metabolik anomaliler � Enfeksiyon bölgesi

İlaca ait faktörler � Antibakteriyel ilaçlar iki gruba ayrılır � Bakteriyostatik � Bakteriyosidal � Bakteriyostatik ilaçlar enfekte dokuların temizlenmesinde konak savunma mekanizmalarına yardımcı olur. Fakat immün sistemin baskılandığı durumlarda veya menenjit, endokardit gibi enfeksiyonlarda bakteriyostatik ilaçlar bakteri çoğalmasını durduramaz. Bu durumlar dışında bir çok enfeksiyonda bakteriyostatik ilaçlar yetrelidir.

� Son yıllarda antimikrobiyal ilaçların farmakokinetik(PK) ve farmakodinamik(PD) özellikleri in vivo etkinliğinin temel belirleyici faktörleri olduğu aşikar hale gelmiştir

Farmakodinamik özellikler � Farmakodinami; ilacın mikrobiyolojik ve klinik etkilerini ölçme � Bazı antibiyotiklerin öldürme oranı ilaç konsantrasyonun MIC değerinin üstünde olduğu zaman miktarıyla ilgiliyken (zaman bağımlı aktivite) bazıları serum pik konsantrasyonuyla ilgilidir(konsantrasyon bağımlı aktivite) � Bir çok antibiyotik kandaki konsantrasyonu MIC değerinin altına düşmüş olsa bile bakteri üstünde baskılayıcı etkinliklerini devam ettirmektedir buna postantibiyotik etki denir(PAE)

Farmakodinamik özellikler � Antibiyotikler PK /PD özelliklerine göre üç büyük sınıfa ayrılırlar � Zaman bağımlı aktivite ve PAE orta-düşük antibiyotikler : beta laktamlar � Zaman bağımlı aktivite ve PAE uzun antibiyotikler � Linezolid , vankomisin, tigesiklinin, kinupristin/dalforistin � Konsantrasyon bağımlı aktivite ve uzun PAE antibiyotikler � Aminoglikozidler, florokinolonlar, metronidazol

Farmokokinetik özellikler ve kritik hastalıklar � Farmokokinetik; vücutta ilacın emilim, dağılım ve atılım süreci � Kritik hasta ilacın farmakokinetiğini etkileyecek çeşitli patofizyolojik şartlara sahiptir

Dağılım hacmi ve ilaç konsantrasyonları � Kritik � hastada dağılım hacmi genellikle daha büyüktür Endotel hasarı, hipoalbuminemi, vasküler geçirgenlikte artış nedeniyle � Hidrofilik antibiyotiklerde, interstisyel ekstravazasyon sonucu plazma seviyeleri düşerek klinik başarısızlık meydana gelebilir. � B-laktamlar, aminoglikozitler, vankomisin, � Vücutta ödem durumunda hidrofilik ilaç kullanırken yüksek dozlarda kullanmak ve ilaç konsantrasyonlarını izlemek önemlidir � Kinolon gibi büyük dağılım hacmine sahip lipofilik antibiyotiklerde interstisyel sıvı hacmindeki değişiklikler

Renal disfonksiyon ve ilaç konsantrasyonları � Çoğu antibiyotik büyük ölçüde böbrek yoluyla vücuttan temizlenir � Kritik hastalık durumunda, birçok hastada kolayca ilaç birikimine bağlı böbrek yetmezliği gelişir. � Renal replasman tedavisi alan, hemodiyaliz, gfr 35 ml/dk altında � Vankomisin ve aminoglikozitlerin seviyeleri ölçülebilir iken diğer birçok ilacın seviyesini ölçmek zordur
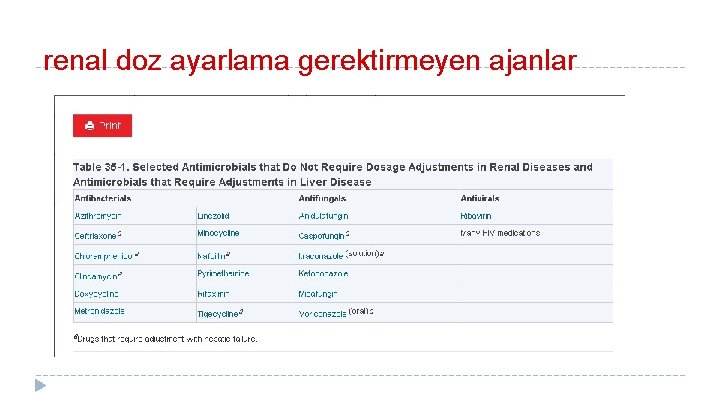
renal doz ayarlama gerektirmeyen ajanlar

Hepatik disfonksiyon ve ilaç konsantrasyonları Çoğu antibiyotik ilacın karaciğer üzerine iyi tanımlanmış etkileri vardır � Genellikle bunlar eş zamanlı kullanılan ilaçlarda indüktör veya inhibitör etki şeklinde kategorize edilir. � � eritromisin ve siprofloksasin CYPA 12 enzimini inhibe ederek teofilin metabolizmasını inhibe ederek toksisiteye neden olabilir Rifampin CY P 450 enzimini indükleyerek coumadin seviyesinin düşmesine neden olabilir Antibiyotiklerin çoğu karaciğer metabolizmasına etkileri çok sınırlıdır � Bu nedenle, karaciğer fonksiyon bozukluğu olan kritik hastada birçok antibiyotiğe doz ayarlaması yapmak için genellikle herhangi bir ihtiyaç yoktur

Antibiyotik seçimi � Enfeksiyon şüphesi olan kritik hastada zamanında, etkin ve amaca yönelik antimikrobiyal tedavi çok önemlidir � Yüksek mortalite uygun olmayan veya gecikmiş tedavi ile ilişkilidir � Kritik hastada SIRS sendromu mevcut olup enfeksiyoz ya da non-enfeksiyöz nedenlerle olabilir � SIRS etyolojisi araştırılmalı � Kritik hastada infeksiyoz etyolojiden şüpheleniliyorsa ampirik antimikrobik tedavi bir dizi faktöre dayalı olarak başlatılmalı
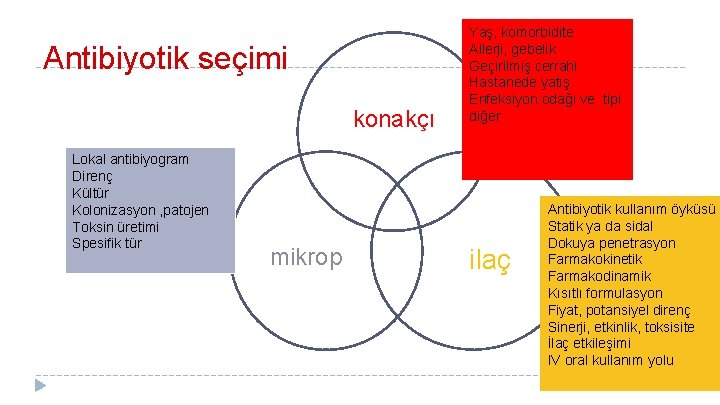
Antibiyotik seçimi konakçı Lokal antibiyogram Direnç Kültür Kolonizasyon , patojen Toksin üretimi Spesifik tür mikrop Yaş, komorbidite Allerji, gebelik Geçirilmiş cerrahi Hastanede yatış Enfeksiyon odağı ve tipi diğer ilaç Antibiyotik kullanım öyküsü Statik ya da sidal Dokuya penetrasyon Farmakokinetik Farmakodinamik Kısıtlı formulasyon Fiyat, potansiyel direnç Sinerji, etkinlik, toksisite İlaç etkileşimi IV oral kullanım yolu

Antibiyotik seçimi � Ampirik tedavi başlandıktan sonra hastayı günlük değerlendirmek gerekir � Değerlendirilirken şunlara bakılır 1. SIRS nedeni enfeksiyoz mü non-enfeksiyöz mü? � 2. enfeksiyöz ise odak neresi ve hangi tip mikroorganizmalar ? � 3. yeterli kaynak kontrolü var mı? � 4. tedaviye klinik yanıt var mı? � 5. Klinik veriler ve hastanın yanıtına göre tedavi modifikasyonu � 6. antimikrobiyal tedavinin süresini belirleme � 7. hasta stabilse antimikrobiyal tedaviyi durdur, ama iyileşme gözlenmiyor ve non-enfeksiyoz SIRS nedeni saptanmıyorsa devam et �
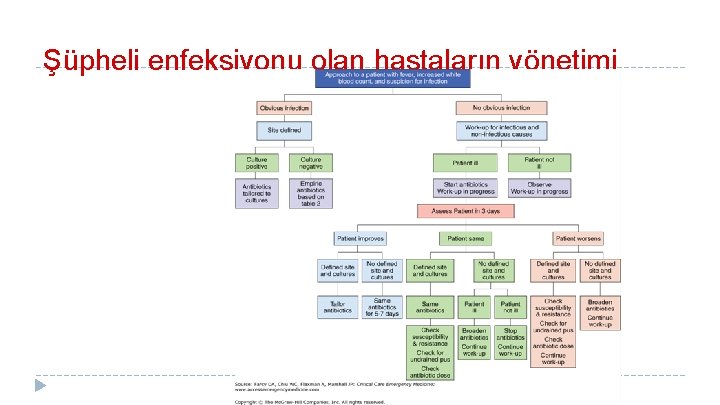
Şüpheli enfeksiyonu olan hastaların yönetimi
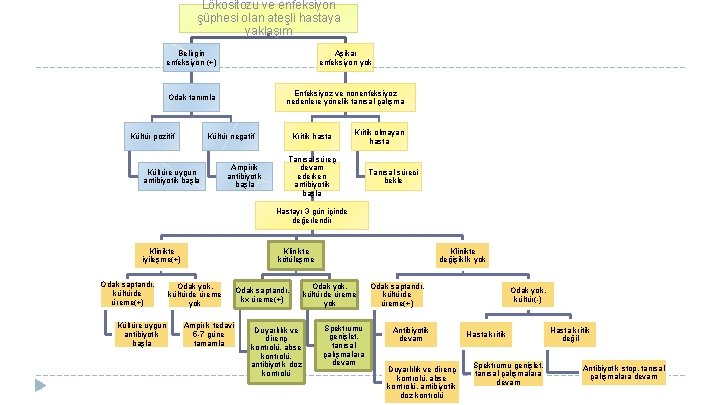
Lökositozu ve enfeksiyon şüphesi olan ateşli hastaya yaklaşım Belirgin enfeksiyon (+) Aşikar enfeksiyon yok Odak tanımla Enfeksiyoz ve nonenfeksiyoz nedenlere yönelik tanısal çalışma Kültür pozitif Kültür negatif Kültüre uygun antibiyotik başla Ampirik antibiyotik başla Kritik hasta Kritik olmayan hasta Tanısal süreç devam ederken antibiyotik başla Tanısal süreci bekle Hastayı 3 gün içinde değerlendir Klinikte iyileşme(+) Odak saptandı, kültürde üreme(+) Kültüre uygun antibiyotik başla Klinikte kötüleşme Odak yok, kültürde üreme yok Ampirik tedavi 5 -7 güne tamamla Odak saptandı, kx üreme(+) Duyarlılık ve direnç kontrolü, abse kontrolü, antibiyotik doz kontrolü Klinikte değişiklik yok Odak yok, kültürde üreme yok Spektrumu genişlet, tanısal çalışmalara devam Odak saptandı, kültürde üreme(+) Antibiyotik devam Duyarlılık ve direnç kontrolü, abse kontrolü, antibiyotik doz kontrolü Odak yok, kültür(-) Hasta kritik Spektrumu genişlet, tanısal çalışmalara devam Hasta kritik değil Antibiyotik stop, tanısal çalışmalara devam

Antibiyotik seçimi � Enfeksiyon odağı ve neden olan organizma tespit edildikten sonra antimikrobik tedavi optimize edilmelidir
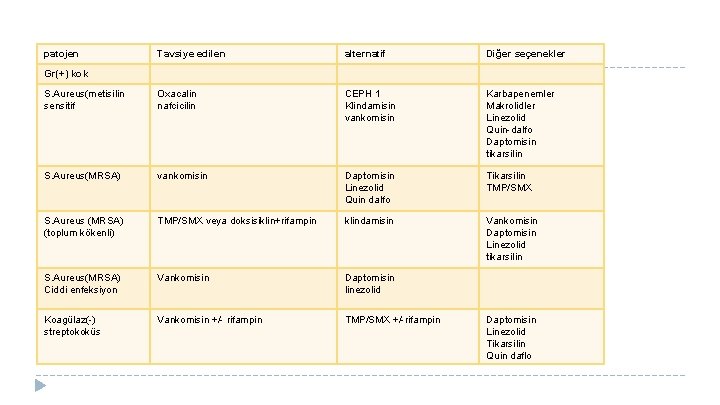
patojen Tavsiye edilen alternatif Diğer seçenekler S. Aureus(metisilin sensitif Oxacalin nafcicilin CEPH 1 Klindamisin vankomisin Karbapenemler Makrolidler Linezolid Quin-dalfo Daptomisin tikarsilin S. Aureus(MRSA) vankomisin Daptomisin Linezolid Quin dalfo Tikarsilin TMP/SMX S. Aureus (MRSA) (toplum kökenli) TMP/SMX veya doksisiklin+rifampin klindamisin Vankomisin Daptomisin Linezolid tikarsilin S. Aureus(MRSA) Ciddi enfeksiyon Vankomisin Daptomisin linezolid Koagülaz(-) streptokoküs Vankomisin +/- rifampin TMP/SMX +/-rifampin Gr(+) kok Daptomisin Linezolid Tikarsilin Quin daflo
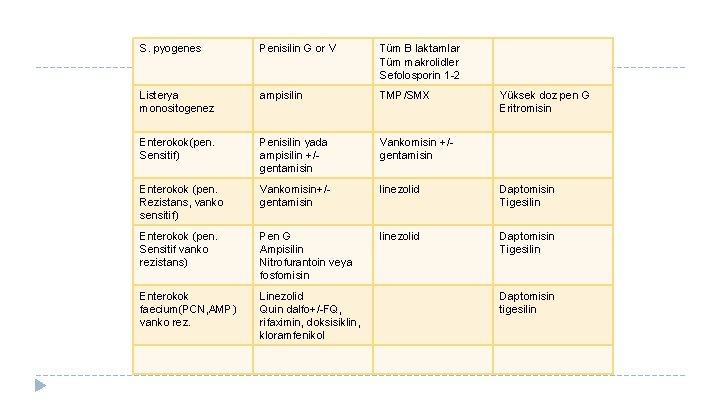
S. pyogenes Penisilin G or V Tüm B laktamlar Tüm makrolidler Sefolosporin 1 -2 Listerya monositogenez ampisilin TMP/SMX Enterokok(pen. Sensitif) Penisilin yada ampisilin +/gentamisin Vankomisin +/gentamisin Enterokok (pen. Rezistans, vanko sensitif) Vankomisin+/gentamisin linezolid Daptomisin Tigesilin Enterokok (pen. Sensitif vanko rezistans) Pen G Ampisilin Nitrofurantoin veya fosfomisin linezolid Daptomisin Tigesilin Enterokok faecium(PCN, AMP) vanko rez. Linezolid Quin dalfo+/-FQ, rifaximin, doksisiklin, kloramfenikol Yüksek doz pen G Eritromisin Daptomisin tigesilin
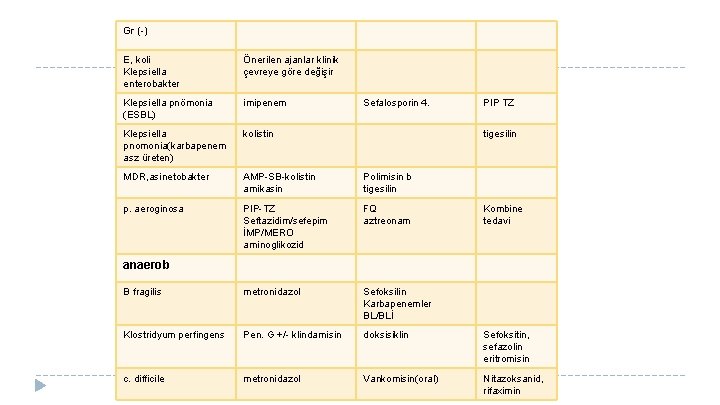
Gr (-) E, koli Klepsiella enterobakter Önerilen ajanlar klinik çevreye göre değişir Klepsiella pnömonia (ESBL) imipenem Klepsiella pnomonia(karbapenem asz üreten) kolistin MDR, asinetobakter AMP-SB-kolistin amikasin Polimisin b tigesilin p. aeroginosa PIP-TZ Seftazidim/sefepim İMP/MERO aminoglikozid FQ aztreonam B fragilis metronidazol Sefoksilin Karbapenemler BL/BLİ Klostridyum perfingens Pen. G +/- klindamisin doksisiklin Sefoksitin, sefazolin eritromisin c. difficile metronidazol Vankomisin(oral) Nitazoksanid, rifaximin Sefalosporin 4. PIP TZ tigesilin Kombine tedavi anaerob

Antimikrobiyal kombinasyon � Çoğu zaman enfeksiyonlar tekli rejimle tedavi edilebilirken bazı durumlarda kombine rejim düşünülebilir

Antimikrobiyal kombinasyon � Şu durumlarda kombine tedavi düşünülebilir � İmmünsuprese/kritik hasta ilk başlangıç tedavisinde � � � Odak belli olmayan kritik sepsis hastasında MRSA, dirençli gr(-) basiller ve olası aneorobları kapsayacak şekilde geniş spektrumlu tedavi rejimi polimikrobik enfeksiyonlar: intraabdominal pelvik ve diyabetik ayak enfeksiyonları � � � Sıklıkla aerob ve aneorob etkenler birliktedir Karbapenemler, β-laktamaz ve β-laktamaz inhibitörleri monoterapi olarak kullanılabilir geniş bir kapsama sağlar. Sinerjizm � � � Örn. Odak belli olmayan nötropenik ateş Klinik olarak sınırlıdır Örn: endokarditte penisilin+aminoglikozit Antimikrobiyal kombinasyonların kullanımı yararlı olabilir, ancak uygunsuz kullanımı antagonizmayı, artan maliyeti, yan etkileri ve dirençli organizmaların ortaya çıkması gibi durumlarla sonuçlanabilir.

Kritik hastada antimikrobiyal direnç � Antimikrobiyal ilaç gelişiminin durgun olduğu şu zamanlarda göreceli olarak antimikrobiyal direnç gelişimi daha yaygın hale gelmektedir � Bu durum artmış mortalite ve morbidite, şiddetli enfeksiyonlar, daha uzun hastanede kalış, artan maliyetlere neden olmaktadır � Bu yüzden sağlık uygulayıcıları daha fazla klinik etkinlik elde etmek için mevcut ajanları etkin kullanabilmeyi

Kritik hastada antimikrobiyal direnç � Bakteriyel direnç temelde 4 mekanizmayla oluşur � � � Azalmış geçirgenlik nedeniyle değişmiş alım Artmış dışaakış(Sızıntı) Hedef modifikasyonu Hidroliz ya da antibiyotik ajan modifikasyonu (en baskın mekanizma) Yoğun bakım birimlerinde dirençli mikroorganizmalar ortaya çıkması ve yayılması birçok nedene bağlıdır � � � � Mikroorganizmanın direnç geliştirme eğilimi İnsan ve cansız rezervuarlar içinde dirençli mikroorganizmaların hayatını idame ettirebildiği Kurumların mevcut antimikrobiyal ajan kullanım stratejileri Uzun hastanede kalış İnvaziv cihazların kullanımı Önceki antibiyotik kullanımı Yoğun bakımlarda kronik hasta sayısındaki artış

Kritik hastada antimikrobiyal direnç Bunlara ek olarak uzun süre bakım evlerinde yaşayan yaşlı ve debil hastalar dirençli mikroorganizmaları birbirlerine iletirler. Kolonize olan bu hastalar sık yoğun bakım ünitesine yattıklarından dirençli mikroorganizma yaygınlığında daha fazla payları olduğu düşünülmektedir � Dirençli mikroorganizma yayılmasını önlemek için çeşitli stratejiler kullanılır � � � El yıkama, koruyucu bariyerler, sağlık çalışanları eğitimi Hasta izolasyonu ve dirençli m. o. Taşıyan hastalarda özel ekipman kullanımı Sürveyans kültürleri ve antimikrobial direnç sürveyans kullanımı Yerel antibiyogramlar ışığında uygun ve hedefe yönelik ampirik antibiyotik kullanımı Direnç ortaya çıkmasını azaltmak için antimikrobiyal yönetim

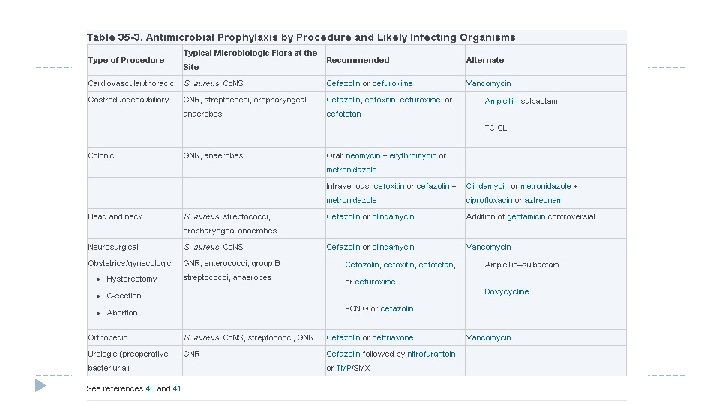
Cerrahi prosedürler için profilaktik antibiyoterapi � Cerrahi profilaksi maksimum etkili olabilmesi için, � � � işlemin riskleri bilgisi, büyük olasılıkla enfekte organizma, antimikrobiyal dozlama ve dirençli organizmaların hastalık öncesi öyküsü önemlidir. İnsizyondan 2 saat önce antibiyotiğin başlanması önerilmektedir Uygun profilaktik tedavi seçiminde kilit noktalar � � � İşlem tipi Beklenen floraya yı kapsaması Yerel direnç kalıpları Allerjiler Hedef dokuya antibiyotiğin penetrasyonu Dirençli patojen taşıyıcısı açısından risk faktörleri

Kritik bakımda antiviraller � Viral enfeksiyonlar daha sık immun suprese ve kazanılmış immün yetmezlik(AİDS) hastalarında görülür � Kış aylarında grip slgınları ciddi solunum yetmezliğine sebep olabilirve bu hastalar YB ünitesine yatırılması gerekebilir � 1970 öncesi viral hastalıklarda sadece destekleyici tedavi uygulanırken son dekatlarda antiviral tedavilerde dikkate değer gelişmeler olmuştur � Bugün bazı viral enfeksiyonlar için çeşitli tedavi alternatifleri vardır
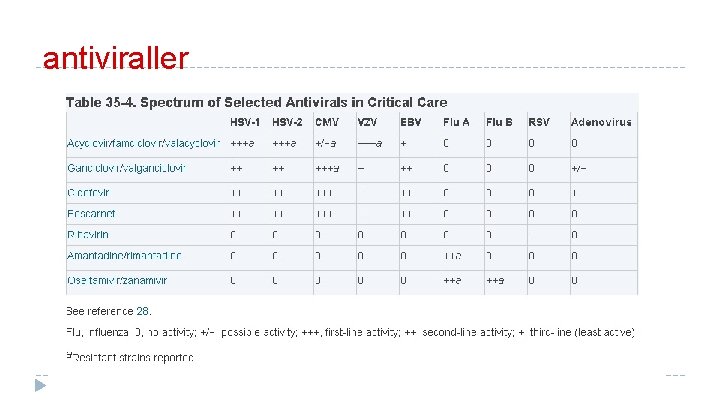
antiviraller

Kritik bakımda antifungal tedavi � Son 20 yılda mantar enfeksiyonları kritik hastalrada giderek daha önemli hale gelmiştir � Ciddi mantar enfeksiyonları bağışıklığı baskılanmış hastalarda sıklıkla yoğun bakım gerektirir ve yoğun bakım ortamlarında hastalar genellikle bu enfeksiyonlara yatkındırlar. � Geçtiğimiz on yılda, hastane kökenli mantar enfeksiyonu oranı kritik cerrahi hastalarda büyük artış ile yaklaşık ikiye katlandı.

Kritik bakımda antifungal tedavi � Çeşitli faktörler kritik hastalık sırasında invaziv fungal komplikasyonlar için bağımsız risk faktörleri olarak tespit edilmiştir. Bunlar; � � � YBÜ bakım ve invaziv mekanik ventilasyon süresi Diabetes mellitus nötropeni Organ nakli ve immunsupresyon Solid ve hematolojik habis tümörler Santral venöz kateter ve üriner katetelerin uzun süreli kullanımı Candida kolonizasyonu Geniş spektrumlu antibiyotik kullanımı Kortikosteroidlerin kullanımı Total parenteral beslenme (TPN) Yanıklar Gastrointestinal cerrahi

Kritik bakımda antifungal tedavi � Yoğun bakımda karşılan fungal ajanlar � � � Candida albicans (%59) Candida glabrata Diğer non-albicans candida türleri Aspergillus Zycomyces YB da mantar tedavisi dört formda olur � � Profilaktik Öncelikli Ampirik Kesin nötropenik ateş, transplantasyon, kemik iliği hastaları nadiren kullanılır, klinik ya da lab. olarak derin candida enf. şüpheli derin kandida enf (laboratuar bulgusu olmadan) kanıtlanmış derin candida enfeksiyonu
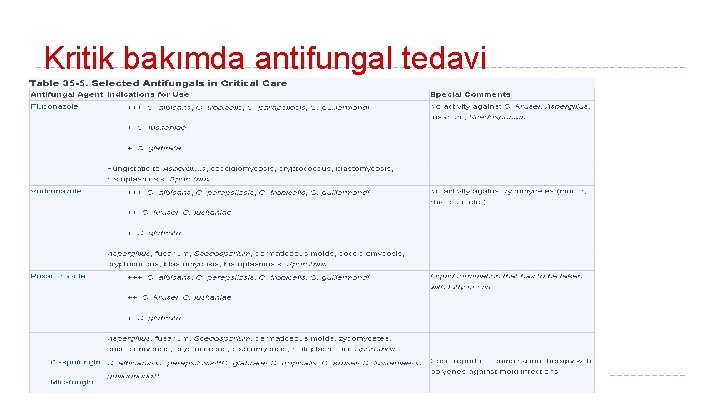
Kritik bakımda antifungal tedavi

Kritik bakımda antifungal tedavi

� Özetle , antimikrobikler kritik hastalarda tedavinin önemli bir parçası olmaya devam etmektedir. � Bu ilaçların akılcı kullanımı sadece iyi hasta sonuçları için değil antimikrobiyal direnç önlenmesi için de gereklidir.
- Slides: 43