Inwazyjna choroba meningokokowa Pastwowy Powiatowy Inspektor Sanitarny w

Inwazyjna choroba meningokokowa Państwowy Powiatowy Inspektor Sanitarny w Wałbrzychu Lek med. Małgorzata Bąk
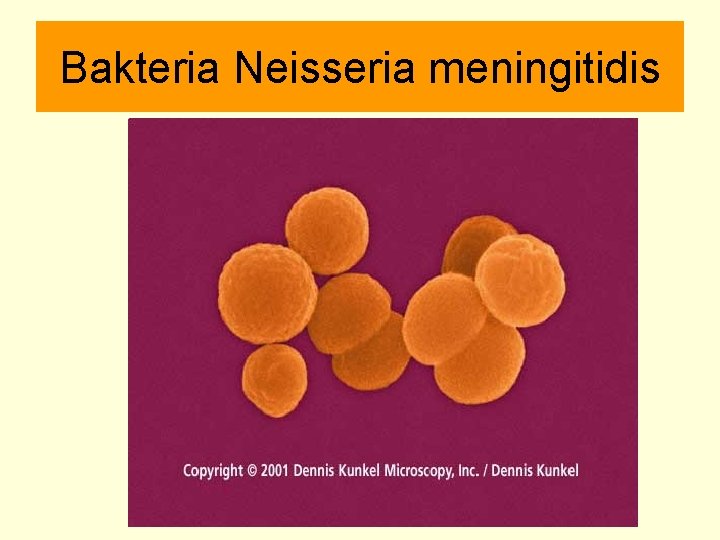
Bakteria Neisseria meningitidis

Dwoinka zapalenia opon mózgowordzeniowych Naturalnym miejscem występowania meningokoków jest: § Jama ustna § Jama nosowo-gardłowa Nosicielstwo jest bezobjawowe, występuje częściej w okresie zimy. W ostatnich latach szczepy N. meningitidis coraz częściej izolowane są z cewki moczowej i odbytu, dotyczy to głównie mężczyzn homoseksualnych.

Sposób zakażania się § Wyłączny rezerwuar: człowiek § Źródło zakażenia: nosiciel lub chory § Kolonizacja: jama nosowo-gardłowa § Przenoszenie: bliski, bezpośredni kontakt lub drogą kropelkową z wydzieliną dróg oddechowych § Okres wylęgania: 2 - 10 dni, na ogół 3 - 4 dni § Bakteria jest wrażliwa na wysychanie, szybko ginie poza organizmem człowieka

Inwazyjna choroba meningokokowa to Sepsa = posocznica ( 5 -20 % ) i / lub Zapalenie opon mózgowo-rdzeniowych

Może im towarzyszyć § zapalenie płuc § ropne zapalenie stawów § zapalenie osierdzia § zapalenie kości, szpiku kostnego § zapalenie ucha środkowego, gardła, § zapalenie spojówek

Objawy zapalenia opon mózgowordzeniowych § Ból głowy § Sztywność karku i wzmożone napięcie mięśni przykręgosłupowych § Nudności i wymioty § Światłowstręt § U niemowląt – tętniące ciemiączko, dziwny płacz, wymioty, drgawki, wygięcie ciała w łuk ku tyłowi / opistotonus /

Objawy posocznicy meningokokowej § Szybkie oddechy i szybkie bicie serca ( bradykardia jest późnym objawem) § bladość powłok § gorączka, dreszcze § wymioty, bóle brzucha, biegunka § wysypka o charakterze purpury, petechii, czasem pęcherzowa może być nieobecna § bóle stawów, mięśni, kończyn § drgawki § zaburzenia stanu świadomości Posocznica meningokokowa bez objawów zapalenia opon mózgowo-rdzeniowych może szybciej przejść w fazę wstrząsu septycznego i zakończyć się zgonem niż samo zapalenie opon mózgowo-rdzeniowych. O rokowaniu decyduje szybkość rozpoznania choroby i wdrożenia leczenia. Opóźnienie rozpoczęcia leczenia nawet o kilkadziesiąt minut może mieć fatalne skutki. Lekarz pierwszego kontaktu jest zobowiązany do niezwłocznego wdrożenia postępowania medycznego.






Nosicielstwo Odsetek nosicieli w populacji ogólnej wynosi 2 -25% § u starszych dzieci i młodzieży - 20 - 40%; § wyższy u bliskich kontaktów, podczas epidemii i w środowiskach zamkniętych; § długotrwałe nosicielstwo zmniejsza ryzyko zachorowania na ICh. M ( tylko u nosiciela ); § gdy nosicielstwo w danym środowisku osiągnie 20%, rośnie ryzyko wystąpienia zakażeń o charakterze epidemicznym.

Dlaczego Neisseria meningitidis jest taka groźna? § Posiada otoczkę polisacharydową § Wytwarza proteazy aktywne wobec Ig. A § Dobrze przylega do komórek gospodarza ( pile ) § Ma dużą zmienność antygenową § Wytwarza endotoksynę § Białka błony zewnętrznej § Wykorzystuje żelazo z komórek gospodarza

Neisseria meningitidis Klasyfikacja Jest 13 grup serologicznych - wielocukry otoczkowe (A, B, C, D, H, I, K, L, X, Y, Z, W 135, 29 E) 90% zakażeń wywołują grupy A, B, C, Y, W 135 § Typy serologiczne - OMP klasy 2 i 3 (11 typów, Por. B) § Podtypy serologiczne - OMP klasy 1 (16 podtypów Por. A) § § Immunotypy - 11 klas LPS MLST – typy ST oraz kompleksy klonalne (5811 ST i 38 CC)

Zapadalność § Kraje rozwinięte - 1 - 3 / 100 tys. § Kraje rozwijające się - 25 / 100 tys. § Epidemie w Afryce - 100 -1000 / 100 tys. (co 8 -12 lat) § Europa - 1, 1 / 100 tys. § Polska - 0, 3 / 100 tys. (2004 r. ) meningitis § Polska - 0, 54 / 100 tys. (2005 r. ) ICh. M

Zapadalność § Zachorowania najczęściej występują u dzieci w wieku od 3 do 12 miesięcy § Młodzieży w wieku od 16 do 24 lat § Częściej chorują mężczyźni.
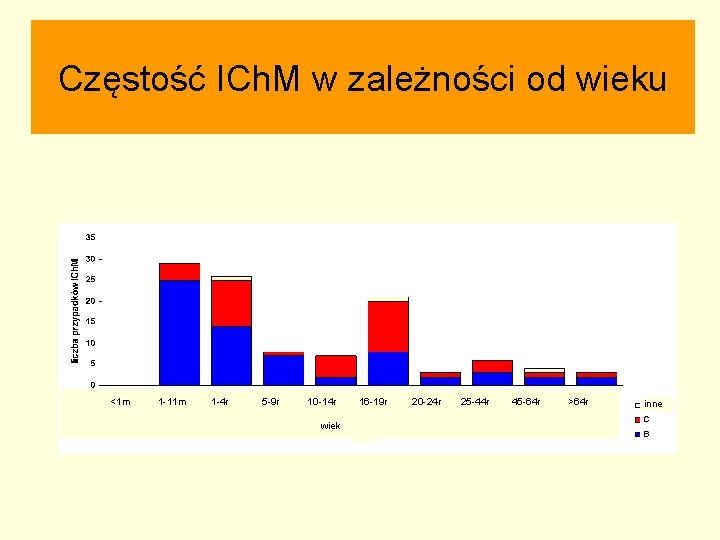
Częstość ICh. M w zależności od wieku <1 m 1 -11 m 1 -4 r 5 -9 r 10 -14 r wiek 16 -19 r 20 -24 r 25 -44 r 45 -64 r >64 r inne
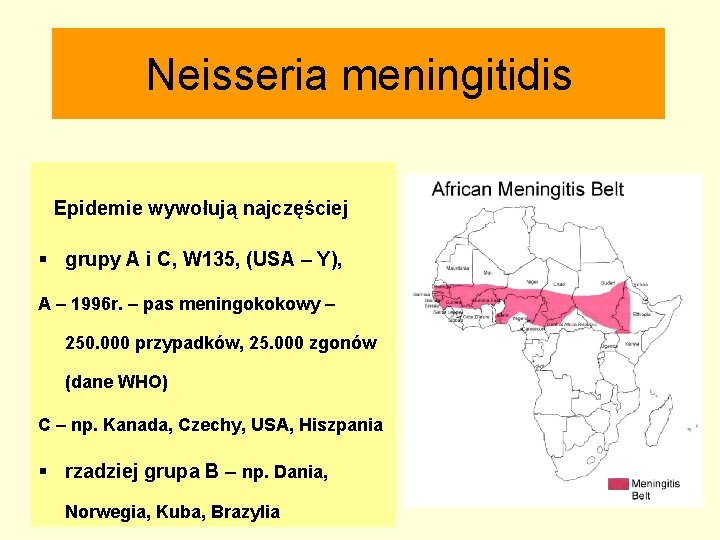
Neisseria meningitidis Epidemie wywołują najczęściej § grupy A i C, W 135, (USA – Y), A – 1996 r. – pas meningokokowy – 250. 000 przypadków, 25. 000 zgonów (dane WHO) C – np. Kanada, Czechy, USA, Hiszpania § rzadziej grupa B – np. Dania, Norwegia, Kuba, Brazylia

Neisseria meningitidis § Polska – serogrupy B i C § Czechy – serogrupa C § Region Moskiewski – serogrupa A § USA – serogrupa Y
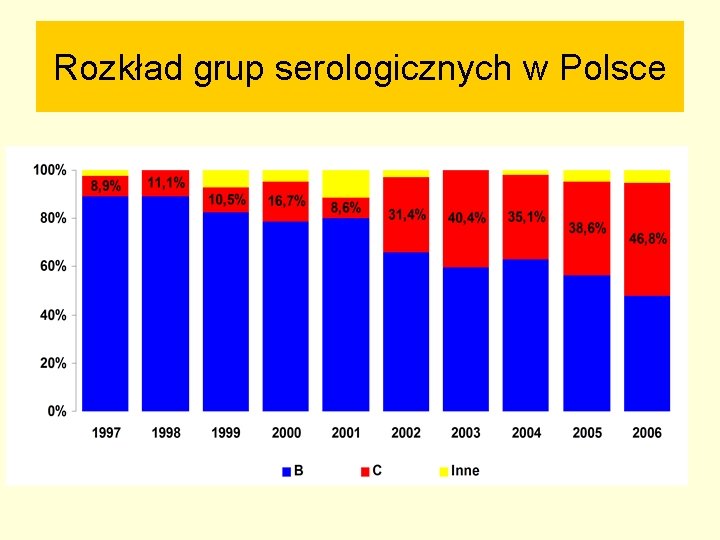
Rozkład grup serologicznych w Polsce

Neisseria meningitidis grupy C Od 2002 roku obserwujemy wyraźny wzrost zakażeń wywoływanych przez tę serogrupę

Zmiana sytuacji epidemiologicznej w 2006 roku § W 2006 roku zaobserwowano dramatyczny wzrost zakażeń wywoływanych przez N. meningitidis grupy C, należącej do kompleksu klonalnego ST-11/ET-37 § W bieżącym roku ten kompleks klonalny wyraźnie dominuje wśród izolatów grupy serologicznej C odpowiedzialnych za przypadki ICh. M

Inwazyjna choroba meningokokowa § W 97% zachorowania mają charakter sporadyczny § Niska zakaźność - podczas epidemii tylko u 1 na 1000 - 5000 skolonizowanych osób rozwija się zakażenie § Śmiertelność 9 -12% (posocznica: 20 -80%) § Powikłania (głuchota) - 10% ozdrowieńców § Inne powikłania, także psychologiczne – ponad 50% ozdrowieńców

Co sprzyja zakażeniu? Czynniki podwyższonego ryzyka: § Niedobory immunologiczne § Uszkodzenie lub brak śledziony § Czynne bądź bierne palenie § Zakażenia wirusowe § Zachorowanie w środowisku (800 -1000 ryzyka) § Środowiska zamknięte ( internaty, koszary, dyskoteki) § Złe warunki socjalne

Ognisko epidemiczne Jest to wystąpienie 3 lub więcej potwierdzonych lub prawdopodobnych przypadków zakażeń meningokokami tej samej grupy serologicznej w czasie ≤ 3 miesiące, gdy zapadalność wynosi co najmniej 10 / 100 000 i kiedy między chorymi istnieje powiązanie epidemiologiczne

Definicje ICh. M wg ECDC Przypadek prawdopodobny to taki, gdy stwierdza się objawy kliniczne i związek epidemiologiczny z potwierdzonym przypadkiem zachorowania. Przypadek możliwy gdy stwierdza się 1 z 5 objawów : objawy oponowe, wysypka plamisto-rumieniowa, wstrząs septyczny, tętniące ciemiączko, ropne zapalenie stawów. Przypadki potwierdzone lub prawdopodobne powinny być zgłaszane do UE (ECDC).

Definicja ICh. M wg ECDC Wymagane jest potwierdzenie : § mikrobiologiczne zakażenia jako dodatni wynik preparatu barwionego metodą Grama z płynu mózgowo-rdzeniowego lub § dodatni test lateksowy z płynu mózgowo- rdzeniowego lub § izolacja meningokoka z materiału z miejsc naturalnie jałowych lub § wykrycie specyficznych dla N. meningitidis sekwencji DNA (metoda PCR) z materiału pobranego z miejsc naturalnie jałowych

Ognisko w jednostce wojskowej w Skwierzynie, marzec 2006 rok § Cztery przypadki w ciągu trzech dni w jednostce – zapadalność 266/100 000 § Trzy przypadki posocznicy § Jeden – ostre zapalenie opon mózgowo-rdzeniowych § Wiek chorych to 20 i 21 lat § Wszyscy przeżyli § Jeden przypadek ciężko powikłany (przeszczepy skóry, amputacja palców) – 7 miesięcy hospitalizacji

Ognisko w jednostce wojskowej w Skwierzynie § Pierwsze wyniki badań dotyczące ogniska (identyfikacja drobnoustroju, wstępne typowanie molekularne) wydane przez KOROUN już 7 godzin od otrzymania próbek § Wygaszenie ogniska dzięki ścisłej współpracy Państwowej i Wojskowej Inspekcji Sanitarnej z KOROUN

Drugie ognisko – Bytom czerwiec 2006 § W ciągu miesiąca na zomr zapadło troje nastolatków – dwie dziewczyny i chłopak – bliskie koleżeństwo § Brak izolatów od chorych, ale wszystkie izolaty z bliskiego kontaktu to N. meningitidis grupy C, ST-11/ET-37

Inne przypadki z 2006 roku § Wyłącznie w Południowej Polsce § (Górny Śląsk, Opolskie, Świętokrzyskie) § Mimo braku powiązań epidemiologicznych pomiędzy poszczególnymi przypadkami ustalono związek między ogniskiem śląskim, a jednostką wojskową § Szczep najprawdopodobniej trafił do JW ze Śląska

Ognisko w Bazie Lotniczej w Warszawie –styczeń 2007 § Jeden domniemany przypadek – zapalenie stawów – 29. 12. 2006. (Przemyśl) § Dwa kolejne przypadki – purpura fulminans – 05. 01. 2007. (Warszawa) § Kolejny przypadek – posocznica – 09. 01. 2007. (Biała Podlaska) § Ponad 40 osób z JW hospitalizowanych i leczonych z powodu gorączki lub innych niepokojących objawów
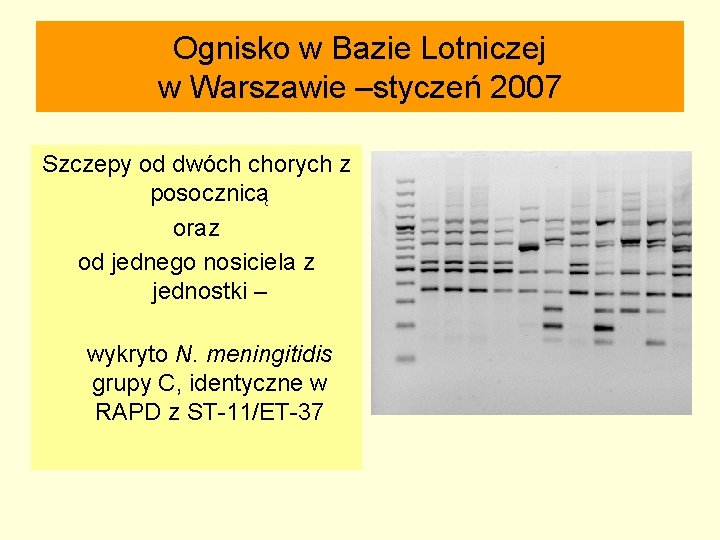
Ognisko w Bazie Lotniczej w Warszawie –styczeń 2007 Szczepy od dwóch chorych z posocznicą oraz od jednego nosiciela z jednostki – wykryto N. meningitidis grupy C, identyczne w RAPD z ST-11/ET-37
Ognisko w Bazie Lotniczej w Warszawie –styczeń 2007 § KOROUN otrzymuje blisko 50 próbek krwi od osób „podejrzanych” § Czternaście próbek dodatnich w testach serologicznych lub genetycznych § Badanie MLST przeprowadzone na trzech próbkach – ST-11/ET-37 § Obydwaj chorzy z ciężką posocznicą umierają po kilkunastu dniach leczenia

Inne ogniska i klony epidemiczne § Podejrzenie „pełzającej epidemii” na Pomorzu ST-32/ET-5 (B: 15: P 1. 7, 16) – pierwsze zachorowania na Pomorzu (2004), potem rozprzestrzenienie w całym kraju. § Najczęstszy w grupie serologicznej B § Epidemiczny klon norweski § Aktualnie opracowywane jest podejrzenie wystąpienia ogniska na Opolszczyźnie. § Trzech chorych chłopców – dwaj bracia i ich kolega § Zachorowania w ciągu pięciu dni § Badania w toku…
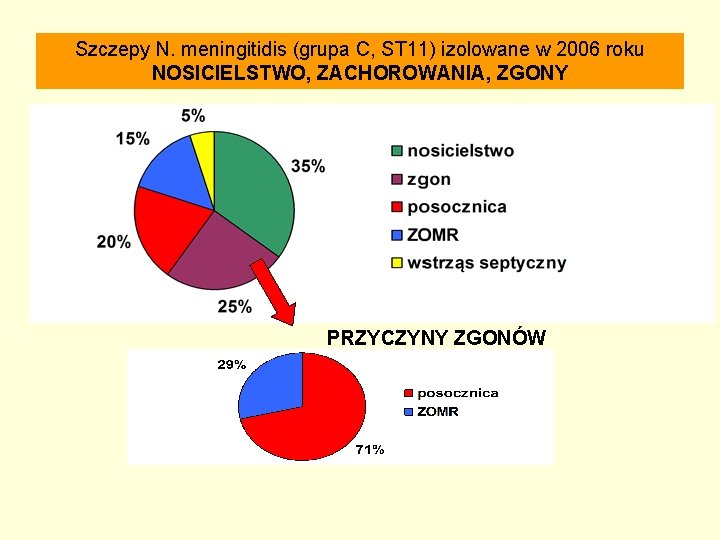
Szczepy N. meningitidis (grupa C, ST 11) izolowane w 2006 roku NOSICIELSTWO, ZACHOROWANIA, ZGONY PRZYCZYNY ZGONÓW

Przypadki, które wystąpiły w 2006 roku § Na 15 przypadków w 2006 roku 9 to posocznice (60%) § Cztery przypadki zakończone zgonem § Śmiertelność - 26, 7% § Ośmiu chorych (53, 3%) to mężczyźni § Średnia wieku około 21 lat

Podsumowanie § Przypadki ICh. M w Polsce coraz częściej wywoływane są przez epidemiczne klony meningokoków, zarówno w grupie C jak i B § Coraz częściej zakażenia mają charakter ognisk epidemicznych § Śmiertelność w ICh. M w Polsce znacznie przewyższa średnią europejską § Nadzieja w szczepieniach

Profilaktyka zakażeń meningokokowych § Chemioprofilaktyka § Immunoprofilaktyka

Chemioprofilaktyka § Zapobiega pojawianiu się dalszych przypadków ICh. M § Identyfikacja kontaktów powinna być prowadzona w sposób zdecydowany (agresywny) § Ma na celu przerwanie rozprzestrzeniania się szczepu, który spowodował zachorowanie § Powinna być podawana wyłącznie osobom z bliskiego kontaktu z chorym, a także choremu bowiem nie każde leczenie eliminuje nosicielstwo nosogardłowe

W każdym przypadku zakażenia meningokokowego § Bezwzględnie rozpocząć chemioprofilaktykę (najlepiej w ciągu 24 godz. ) § Nie czekać na pobranie lub wynik wymazu § Podanie chemioprofilaktyki wydaje się uzasadnione jedynie do 10 -14 dni od wystąpienia zachorowania

Chemioprofilaktyka jest zalecana Osobom, które w ciągu 7 dni poprzedzających zachorowanie, miały kontakt z chorym: § Domownikom zamieszkującym / śpiącym razem z chorym § Osobom będącym w kontakcie intymnym z chorym (głębokie pocałunki) § Uczniom / studentom / osobom śpiącym w tej samej sali sypialnej, co chory § Studentom dzielącym kuchnię z chorym w jednym akademiku § Skoszarowanym żołnierzom i funkcjonariuszom § Osobom mającym krótki kontakt z chorym, jeśli miały one bezpośredni kontakt z wydzielinami chorego z dróg oddechowych tuż przed i w czasie przyjmowania chorego do szpitala. § Osobom przeprowadzającym resuscytację usta-usta, odsysanie i intubację.

Chemioprofilaktyka Rifampicyna: 600 mg co 12 godz, 2 dni, dorośli 10 mg/kg (maks. 600 mg) dzieci ≥ 1 m-ca ż 5 mg/kg dzieci <1 m-ca ż Ciprofloksacyna: 1 (jedna( dawka) 500 mg (>18 r. ż) Ceftriakson: jednorazowo 250 mg i. m - dorośli 125 mg i. m. - dzieci< 15 r. ż

W przypadku wystąpienia pojedynczego zachorowania, ryzyko kolejnego zakażenia wśród osób mających kontakt z chorym, poza osobami mieszkającymi razem z chorym, jest niskie. W takiej sytuacji nie zaleca się chemioprofilaktyki osobom stykającym się z chorym w przedszkolu, szkole, miejscu pracy itp.

Immunoprofilaktyka § Podawana w ramach powszechnych szczepień ochronnych § Podawana w wybranych rejonach § Podawana wybranym grupom § Podawana w przypadku wystąpienia ogniska/epidemii

Szczepionki Polisacharydowe - czterowalentna - A, C, Y, W 135 - dwuwalentna - A, C - monowalentna - C słabo immunogenne u dzieci poniżej 2 r. ż. zalecane u osób z grup ryzyka Koniugowane p/C p/A, C, Y, W 135 (wiek 11 - 55) –dostępna tylko w USA Brak szczepionki p/B

Sytuacja epidemiologiczna w Europie § Większość krajów wprowadziła masowe szczepienia przeciwko C § W Hiszpanii po wprowadzeniu szczepień zaobserwowano wzrost liczby zakażeń wywoływanych przez ST-11/ET- 37 grupy serologicznej B § Brak szczepionki przeciwko grupie B , w wielu krajach najczęstsza serogrupa § Szczepionka koniugowana C okazała się skuteczna u 90% dzieci < 5 r. ż, a 82% >5 r. ż. Zapobiega nosicielstwu § W Anglii i Walii zaszczepiono 12 mln < 18 r. ż

Szczepionki w Polsce § Zarejestrowana szczepionka polisacharydowa A+C (stosowana u wyjeżdżających w tereny endemiczne/epidemiczne np. w Afryce) § Zarejestrowana szczepionka koniugowana przeciwko zakażeniom gr C (dwóch producentów). W kalendarzu szczepień ma status „rekomendowana”

W sytuacji wystąpienia zakażenia meningokokowego szczepionka jest zalecana § Osobom mającym bezpośredni kontakt z chorym potwierdzonym ( typ C ) - podać szczepionkę koniugowaną pomimo wcześniejszej chemioprofilaktyki § Osobom > 2 mies. mającym bezpośredni kontakt z chorym potwierdzonym (typ A ) - podać szczepionkę polisacharydową A +C. § Osobom > 2 lat, mającym bezpośredni kontakt z chorym potwierdzonym ( typ W 135 lub Y) - podać czterowalentną szczepionkę polisacharydową A, C, W 135, Y.

W przypadku wystąpienia 2 lub więcej zakażeń meningokokowych w tym samym przedszkolu, szkole, uczelni, rodzinie itp. § Jeśli można ustalić, że zachorowania dotyczą określonej grupy osób / klasy to chemio- i immunoprofilaktyka powinna objąć tę właśnie grupę. § W przypadku, gdy nie jest to możliwe, zależnie od wielkości instytucji i różnicy wieku osób chorych, należy zastanowić się nad decyzją podania profilaktyki wszystkim osobom w danej placówce. § Zamykanie instytucji, a zwłaszcza dezynfekcja obiektu (meningokoki nie utrzymują się w środowisku) nie wpływa na zmniejszenie ryzyka zachorowań.

Jak ograniczyć zagrożenie zakażeniami meningokokowymi? § Jak najszybsze podać właściwy antybiotyk § Pobrać materiał do badania mikrobiologicznego (krew, płyn m-rdz. , materiał ze zmian skórnych, wymaz z nosogardła, inne materiały) § Jak najszybciej powiadomić inspekcję sanitarną o przypadku, celem przeprowadzenia dochodzenia epidemiologicznego.

Działalność Krajowego Ośrodka Referencyjnego ds. zakażeń w ośrodkowym układzie nerwowym (KOROUN) Monitorowanie czynników etiologicznych bakteryjnych zakażeń OUN i ich charakterystyka: § tworzenie kolekcji polskich szczepów § określanie lekowrażliwości metodami ilościowymi i oznaczanie mechanizmów oporności § grupowanie, typowanie i subtypowanie serologiczne § molekularne typowanie dla celów epidemiologicznych (RFLP, § MLST) niezbędne gdy zachodzi podejrzenie ogniska (interwencje) § wykrywanie swoistych sekwencji DNA Neisseria meningitidis w płynach ustrojowych i materiale post mortem

Działalność KOROUN Działania te są niezbędne do: § Prowadzenia prawidłowej polityki szczepień § Oceny skuteczności szczepień § Śledzenia zmian w populacji bakterii po szczepieniach - wolna nisza, zmiany serologiczne § Śledzenie szczepów niebezpiecznych (tworzenie bazy danych do systemów wczesnego ostrzegania)

KOROUN 00 -725 Warszawa ul. Chełmska 30/34 tel. 0 -22 851 46 70; 0 -22 841 33 67 fax 0 -22 841 29 49 email: koroun@cls. edu. pl
- Slides: 56