INSUFFISANCE RESPIRATOIRE AGUE tiologie signes cliniques biologiques et

INSUFFISANCE RESPIRATOIRE AÏGUE Étiologie, signes cliniques, biologiques et radiologiques Principes de Ventilation Mécanique Enseignement étudiants hospitaliers 2006 Renaud Michaeli CCA Dpt Anesthésie-Réa Hôpital Neurologique P. Wertheimer GHE, Lyon

PLAN 1 - IRA: ÉTIOLOGIES ET CLINIQUE 2 - RADIOGRAPHIE PULMONAIRE: Examen clé du diagnostic 3 - GAZOMÉTRIE ARTÉRIELLE: interprétation 4 - ASSISTANCE RESPIRATOIRE, PRINCIPES DE VM 5 - EXEMPLES RADIOGRAPHIQUES

1 - IRA Étiologies Et Signes cliniques
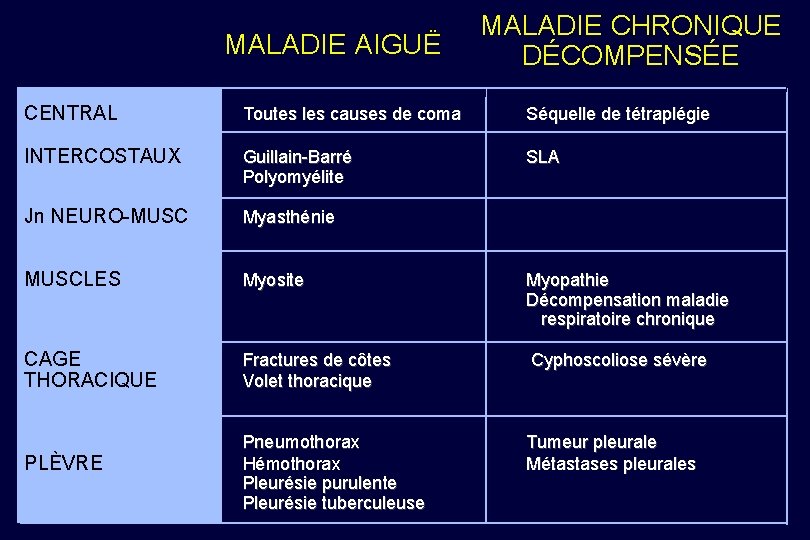
MALADIE AIGUË MALADIE CHRONIQUE DÉCOMPENSÉE CENTRAL Toutes les causes de coma Séquelle de tétraplégie INTERCOSTAUX Guillain-Barré Polyomyélite SLA Jn NEURO-MUSC Myasthénie MUSCLES Myosite Myopathie Décompensation maladie respiratoire chronique CAGE THORACIQUE Fractures de côtes Volet thoracique Cyphoscoliose sévère Pneumothorax Hémothorax Pleurésie purulente Pleurésie tuberculeuse Tumeur pleurale Métastases pleurales PLÈVRE

MALADIE AIGUË MALADIE CHRONIQUE DÉCOMPENSÉE VAS ET TRACHÉE Oedème de Quincke Trauma laryngé Epiglottite Inhalation corps étranger Tumeur laryngée BRONCHES Asthme aigu Atélectasie BPCO DDB Asthme à dyspnée continu Mucoviscidose CIRCULATION PULMONAIRE Embolie pulmonaire Embolie graisseuse Embolie gazeuse Embolie amniotique INTERSTITIUM Pneumopathie interstitielle Emphysème pan-lobulaire Fibrose idiopathique diffuse
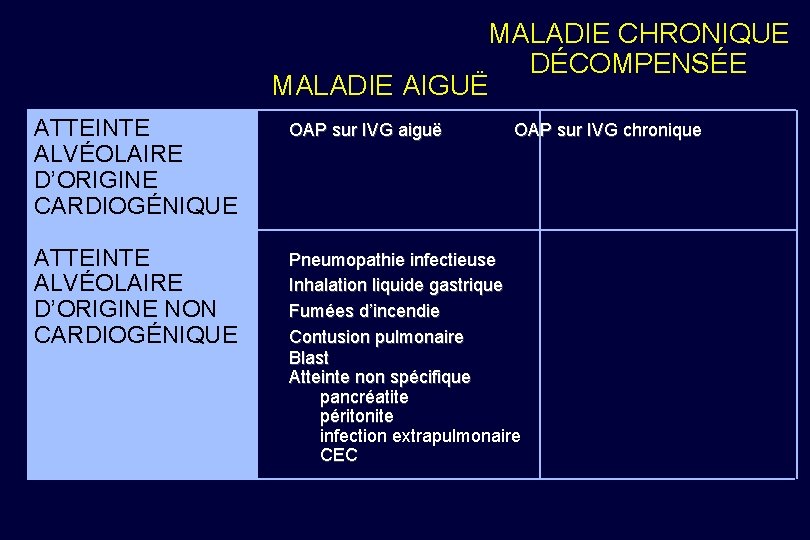
MALADIE CHRONIQUE DÉCOMPENSÉE MALADIE AIGUË ATTEINTE ALVÉOLAIRE D’ORIGINE CARDIOGÉNIQUE OAP sur IVG aiguë ATTEINTE ALVÉOLAIRE D’ORIGINE NON CARDIOGÉNIQUE Pneumopathie infectieuse Inhalation liquide gastrique Fumées d’incendie Contusion pulmonaire Blast Atteinte non spécifique pancréatite péritonite infection extrapulmonaire CEC OAP sur IVG chronique

DÉTERMINER UNE ORIENTATION ÉTIOLOGIQUE • Interrogatoire du patient ou dossier - antécédents - anamnèse • Examen clinique standard • Radiographie pulmonaire au lit • Gaz du sang • NFS, iono Sg • ECG

EXAMEN CLINIQUE • Température, FC, PA, FR • Inspection signes de gravité recherche distension thoracique • Palpation • Auscultation • Recherche de signes d’insuffisance cardiaque • Percussion

SIGNES RESPIRATOIRES - INSPECTION DYSPNÉE : anomalie ventilatoire ressentie par le malade comme une sensation pénible d'essoufflement. Tachypnée ou bradypnée. Signes évocateurs d'hypercapnie : sueurs, tachycardie, hypertension érythrose du visage et des téguments. Signes évocateurs d'hypoxémie : cyanose. Elle signe un taux d'hémoglobine réduit (désoxygénée) > 5 g/100 ml. Le plus souvent absente en cas d'anémie. Mouvements respiratoires anormaux : Tirage inspiratoire Balancement thoraco-abdominal Battement des ailes du nez

SIGNES AUSCULTATOIRES Diminution du murmure vésiculaire : faisant évoquer un pneumothorax, un épanchement pleural, une atélectasie, ou une consolidation pulmonaire Râles crépitants : fines crépitations de fin d'inspiration qui signent la présence d'un œdème alvéolaire Ronchus : gros râles inspiratoires suggèrant une pathologie bronchique Souffle tubaire : survient aux 2 temps de la respiration mais plus net durant la phase inspiratoire. Il indique une consolidation pulmonaire (pneumonie, atélectasie, infarctus). Souffle pleurétique : moins intense que le souffle tubaire, plus net à l'expiration. Il signe l'existence d'un épanchement pleural de faible abondance.

SIGNES NEUROLOGIQUES Perturbation de l'humeur et du comportement avec état d'agitation, inversion du rythme nycthéméral, et au maximum coma. L'astérixis est également un signe que l'on peut rencontrer. SIGNES CIRCULATOIRES Signes d'insuffisance cardiaque droite Présence d'un pouls paradoxal Troubles du rythme SIGNES DIGESTIFS Il peut s'agir de troubles du transit associés ou non à des douleurs abdominales.

2 - LA RADIOGRAPHIE PULMONAIRE Examen clé du diagnostic

INTERPRÉTATION DE L’IMAGE • Qualité de l’image: Coopération du patient, position, artéfacts (tuyaux, PM, agrafes, superposition, seins, prothèses valvulaires. . ) • Pénétration des Rayons X Clarté, opacité • Anatomie : A droite 3 lobes et à gauche 2 lobes + lingula, BSD = verticale (inhalation++, intubation sélective), Silhouette cardiaque, ligne pleurale…

PRINCIPAUX SIGNES RADIOLOGIQUES • Atteinte pleurale -Pneumothorax -Épanchement pleural • Atteinte parenchymateuse -Atélectasie -Distension pulmonaire -Syndrôme alvéolaire

SIGNES RADIOLOGIQUES ATTEINTES PLEURALES Pneumothorax : hyperclarté entre la paroi thoracique et le parenchyme pulmonaire délimitée par une ligne bordante, associée ou non à une déviation opposée du médiastin en fonction du caractère compressif ou non compressif du pneumothorax. Epanchement liquidien : c'est une hyperdensité diffuse, homogène et déclive, délimitée par une ligne bordante, qui s'accompagne d'un effacement de la coupole et d'une hyperdensité entre la paroi thoracique et le parenchyme pulmonaire. Parfois, il ne s'agit que d'une hyperdensité diffuse d'un des deux poumons chez un patient en position allongée.


SIGNES RADIOLOGIQUES ATTEINTES PLEURALES Pneumothorax : hyperclarté entre la paroi thoracique et le parenchyme pulmonaire délimitée par une ligne bordante, associée ou non à une déviation opposée du médiastin en fonction du caractère compressif ou non compressif du pneumothorax. Epanchement liquidien : c'est une hyperdensité diffuse, homogène et déclive, délimitée par une ligne bordante, qui s'accompagne d'un effacement de la coupole et d'une hyperdensité entre la paroi thoracique et le parenchyme pulmonaire. Parfois, il ne s'agit que d'une hyperdensité diffuse d'un des deux poumons chez un patient en position allongée.




SIGNES RADIOLOGIQUES ATTEINTES PARENCHYMATEUSES Atélectasie C'est une opacité homogène rétractée à limites nettes et concaves qui s'accompagne d'un pincement intercostal et d'une déviation homolatérale des structures médiastinales. Distension pulmonaire - une augmentation du nombre d’espaces intercostaux visibles - une augmentation de la clarté rétrosternale - un aplatissement des coupoles diaphragmatiques - une augmentation de la taille des espaces intercostaux


SIGNES RADIOLOGIQUES ATTEINTES PARENCHYMATEUSES Atélectasie C'est une opacité homogène rétractée à limites nettes et concaves qui s'accompagne d'un pincement intercostal et d'une déviation homolatérale des structures médiastinales. Distension pulmonaire - une augmentation du nombre d’espaces intercostaux - une augmentation de la clarté rétrosternale - un aplatissement des coupoles diaphragmatiques - une augmentation de la taille des espaces intercostaux



SIGNES RADIOLOGIQUES ATTEINTES PARENCHYMATEUSES Syndrome alvéolaire : C'est l'ensemble des signes radiologiques indiquant une lésion du parenchyme pulmonaire : Il est caractérisé par des opacités: - à limites floues, - ayant une tendance à la confluence, - ayant une évolution rapide dans le temps, - associées à la présence d'un bronchogramme aérique. Leur répartition peut être : - Systématisée : lobaire ou segmentaire. Tout effacement du bord médiastinal traduit une localisation antérieure de l’atteinte alvéolaire (signe de la silhouette) - Non systématisée en ailes de papillon.




3 - BIOLOGIE Interprétation de la gazométrie

Gazométrie normale

Définition biologique de l’IRA Pa. O 2<60 mm. Hg

ALTERATIONS GAZOMETRIQUES : LE SYNDROME HYPOXÉMIE-HYPERCAPNIE L’hypoxémie : Elle est due à l’hypercapnie. Elle est modérée et facilement corrigée par un faible enrichissement de l’air en oxygène. L'hypercapnie : Elle traduit une hypoventilation alvéolaire. Elle peut résulter : • d’une baisse de la ventilation minute : altérations de la commande centrale ou lors des atteintes neuro-musculaires. • d’une augmentation de l’espace mort physiologique : BPCO, les emphysèmes ou le syndrome de détresse respiratoire aigu. Le taux de bicarbonates sanguins permet de distinguer les hypercapnies aiguës (datant de moins de 24 heures) et les hypercapnies chroniques (datant de plus de 24 heures). Il n’existe pas de “ surcompensation ” rénale : en cas d’acidose respiratoire, le p. H sera toujours légèrement acide (p. H < 7, 38) si le patient n’est pas ventilé et ne reçoit pas de bicarbonates.

HYPOVENTILATION ALVÉOLAIRE =>Acidose respiratoire p. H bas <7, 38 PCO 2 haute >40 mm. Hg Bicarbonates élevés >24 mmol/l


ALTERATIONS GAZOMETRIQUES : LE SYNDROME HYPOXÉMIE-HYPOCAPNIE On distingue deux grandes causes d'hypoxémies Hypoxémie par effet shunt • mauvaise diffusion de l’oxygène dans l’alvéole du fait d’un obstacle bronchique. • crises d’asthme, encombrements bronchiques, embolie pulmonaire et emphysème centro-lobulaire. • Correction après une épreuve d’hyperoxie de 20 minutes. Hypoxémie par shunt vrai • territoires alvéolaires perfusés mais non ventilés. • mélange de sang désoxygéné provenant de ces territoires, avec du sang bien oxygéné provenant des territoires bien ventilés. • Pas de correction en oxygène pur.

HYPERVENTILATION ALVÉOLAIRE HYPOXIQUE =>Alcalose respiratoire p. H haut >7, 42 PCO 2 basse < 40 mm. Hg Bicarbonates diminués < 23 mmol/l

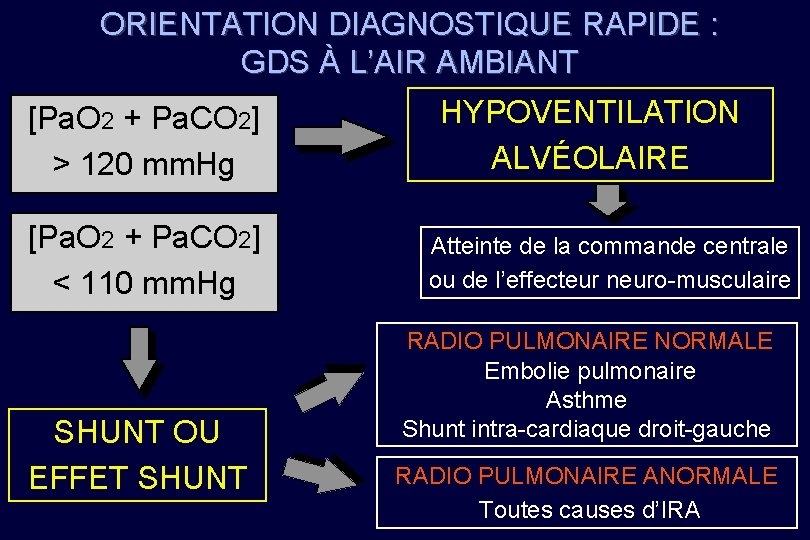
ORIENTATION DIAGNOSTIQUE RAPIDE : GDS À L’AIR AMBIANT [Pa. O 2 + Pa. CO 2] > 120 mm. Hg [Pa. O 2 + Pa. CO 2] < 110 mm. Hg SHUNT OU EFFET SHUNT HYPOVENTILATION ALVÉOLAIRE Atteinte de la commande centrale ou de l’effecteur neuro-musculaire RADIO PULMONAIRE NORMALE Embolie pulmonaire Asthme Shunt intra-cardiaque droit-gauche RADIO PULMONAIRE ANORMALE Toutes causes d’IRA

LA RAPIDITE DE MISE EN ROUTE DU TRAITEMENT DÉPEND DE L’EXISTENCE DE SIGNES DE GRAVITÉ Sueurs (stress sympathique lié à l’ hypercapnie) Cyanose (moindre si anémie, augmentée si polyglobulie) Tachypnée ou bradypnée Mouvements respiratoires anormaux Tirage inspiratoire Balancement thoraco-abdominal Battement des ailes du nez Signes neurologiques (de l’agitation au coma) Signes d’insuffisance ventriculaire droite

4 - CONDUITE A TENIR Assistance respiratoire Et Principes de VM

PREMIERS RÉFLEXES 1 - AUSCULTATION cardio-pulmonaire 2 - Position semi-assise du patient 3 - Oxygénation 4 - Retentissement (bradycardie, neuro) 5 - Gaz du sang artériel

GRAVITÉ • URGENCE MÉDICALE • Le bilan étiologique ne doit pas retarder la prise en charge (en 1 er : GDSA, RP et ECG) • Risque vital si Pa. O 2<50 mm. Hg
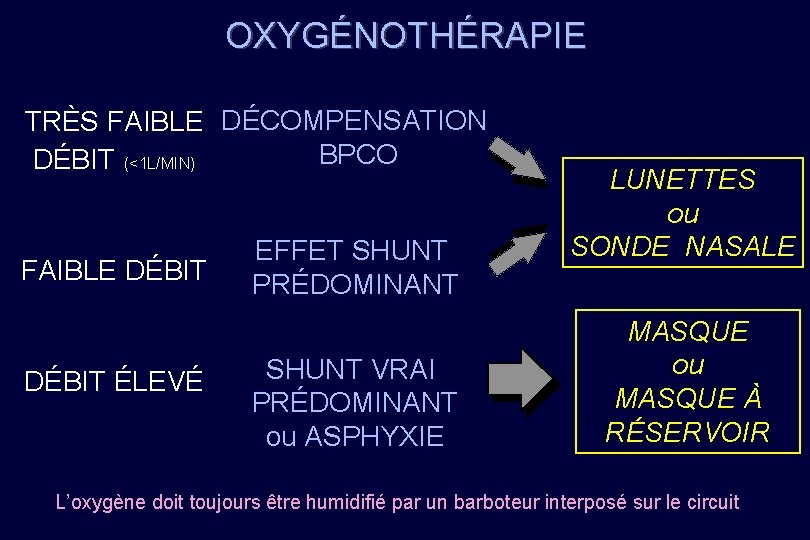
OXYGÉNOTHÉRAPIE TRÈS FAIBLE DÉCOMPENSATION BPCO DÉBIT (<1 L/MIN) FAIBLE DÉBIT ÉLEVÉ EFFET SHUNT PRÉDOMINANT SHUNT VRAI PRÉDOMINANT ou ASPHYXIE LUNETTES ou SONDE NASALE MASQUE ou MASQUE À RÉSERVOIR L’oxygène doit toujours être humidifié par un barboteur interposé sur le circuit
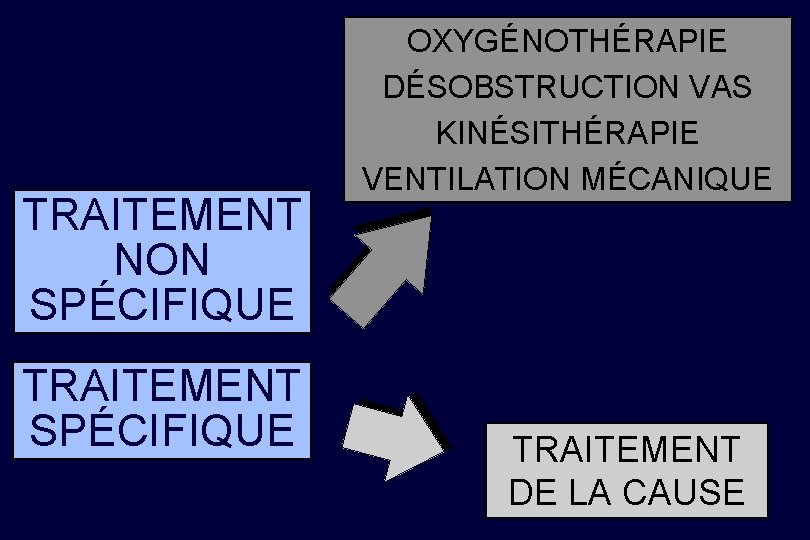
TRAITEMENT NON SPÉCIFIQUE TRAITEMENT SPÉCIFIQUE OXYGÉNOTHÉRAPIE DÉSOBSTRUCTION VAS KINÉSITHÉRAPIE VENTILATION MÉCANIQUE TRAITEMENT DE LA CAUSE

CONDUITE À TENIR (1) RÉUNIR L’ÉQUIPE PARA-MÉDICALE PRÉPARER Le matériel pour une voie veineuse Le détendeur à oxygène L’aspiration Le plateau d’intubation (laryngoscope, Magil, guide) Les drogues sédatives + curares

CONDUITE À TENIR (2) FAIRE Installer la voie veineuse Installer le monitoring ECG (scope) Installer dynamap et saturomètre Enlever le matériel dentaire

CONDUITE À TENIR (3) FAIRE Préoxygénation de 4 minutes Sédation Ventilation manuelle au ballon Intubation oro-trachéale Vérification du bon positionnement de la sonde Ventilation mécanique Mettre en place d ’une sonde gastrique

VENTILATION MÉCANIQUE SES INDICATIONS SONT ESSENTIELLEMENT CLINIQUES Epuisement du patient bradypnée, voire apnée Agitation extrême ou coma altération de l ’état de conscience Encombrement majeur Marbrures, état de choc ou bradycardie qui précédera de quelques minutes l'arrêt cardiaque Hypoxémie sévère persistant malgré l ’oxygène à fort débit Autre pathologie justifiant la ventilation

RISQUES RELATIFS DE LA VM • BPCO : risque de sevrage difficile • OAP : efficacité rapide du ttt médical, possibilité d’hypotension lors de la mise en route de la VM (collapsus de « reventilation » ) • AAG : majoration du bronchospasme, laryngospasme, intubation difficile… • Obstruction des VAS, inhalation : atteinte distale, CE enclavé
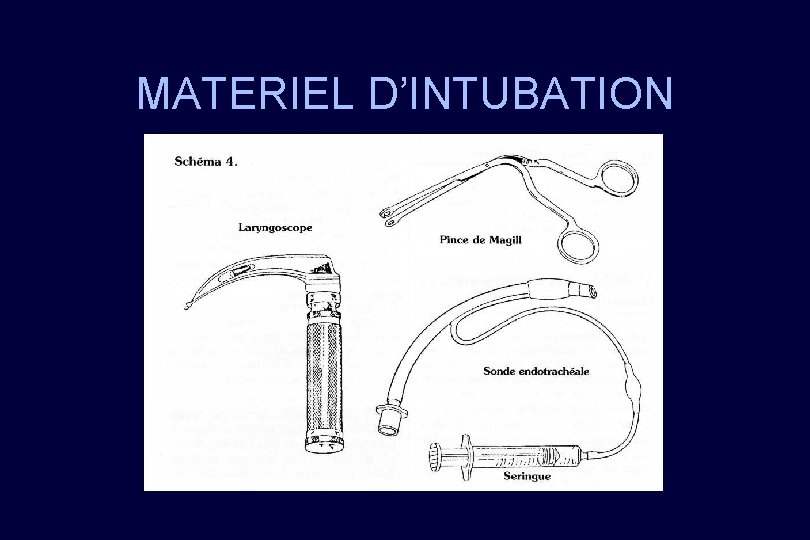
MATERIEL D’INTUBATION

INTUBATION • • • Pré-oygénation prudente au masque Sondes non armées avec ballonnet Taille 6 à 8, 5 chez l’adulte, 3 à 5 chez l’enfant Oro-trachéale sauf cas particuliers Sous sédation adaptée Non traumatique de préférence (passer la main si difficultés) • Contrôle radiographique
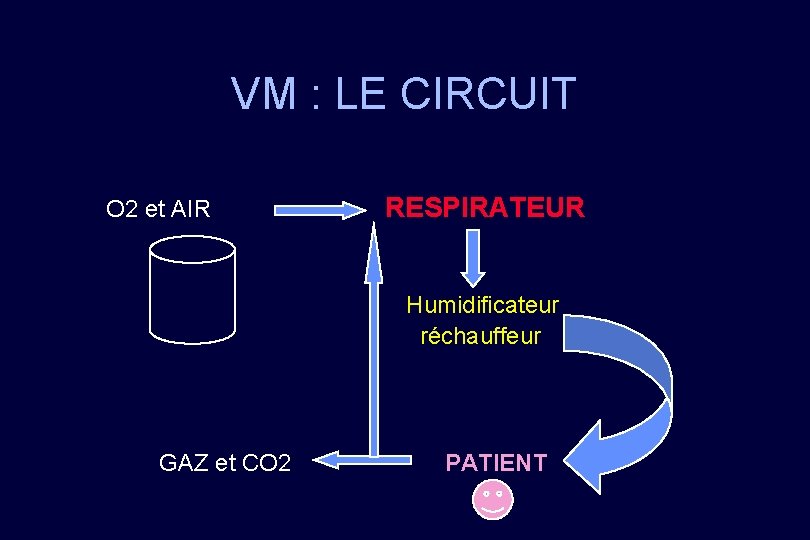
VM : LE CIRCUIT O 2 et AIR RESPIRATEUR Humidificateur réchauffeur GAZ et CO 2 PATIENT

LE RESPIRATEUR • Réglages standard initiaux: Fi. O 2 100% Volume courant = 7 -10 ml/kg Fréquence respiratoire = 12 -15/min PEP nulle ou <3

DIFFÉRENTS MODES DE VM • VC, VAC = volume contrôlé • VPC = pression contrôlée ou assistée • VSAI, VACI, VSAD = Ventilation assistée (support partiel) en pression ou en volume à part : VNI si patient non intubé (pression assistée)
RESPIRATEUR DE TRANSPORT

RESPIRATEUR • Ancienne génération • Volume contrôlé • Inconfortable pour le patient si VM prolongée • Fiable (mécanique) et économique

RESPIRATEUR • De + en + performant • Nombreux modes de VM • + confortable pour le patient • Cher et complexe (électronique++)

RÉGLAGES VM Principaux paramètres modifiables: Fi. O 2 PEP FR Vt temps inspiratoire I/E

HYPOXIE PERSISTANTE Causes: - Effet shunt, hypoventilation alvéolaire ou tb de la diffusion de l’O 2 - Penser à PNP, EP, OAP, PNO, SDRA… - Vérifier de principe le circuit de VM Réglages VM : Augmenter l’apport d’O 2 au sang pulmonaire : - Augmenter Fi. O 2 (concentration d’O 2) - Augmenter PEP (recrutement d’alvéoles) - Allonger temps inspiratoire

RÉGLAGES VM Principaux paramètres modifiables: Fi. O 2 FR PEP Vt temps inspiratoire I/E

PRESSIONS PULMONAIRES ÉLEVÉES Causes: - Résistance externe (paroi rigide, trauma…) - Cause parenchymateuse (élastance pulm. SDRA) - Cause bronchique (asthme, . . ), volume/min trop important Réglages VM : - Diminuer le Vt (compenser avec FR) - Allonger le temps inspiratoire (inversion I/E) - PEP haute à diminuer si possible

RÉGLAGES VM Principaux paramètres modifiables: Fi. O 2 PEP FR Vt temps inspiratoire I/E

HYPERCAPNIE EN VM Causes: - BPCO décompensée (sevrage difficile) - Circuit de VM: fuite, coudure, intubation sélective, volume/min insuffisant - Hyperthermie maligne Réglages VM: Augmenter le volume minute d’air insufflé - Augmenter Vt - Augmenter FR

MONITORING RESPIRATOIRE • • Auscultation et ex. clinique itératifs FR : fréquence respiratoire mesurée Sp. O 2 : saturométrie (> 92%) ETCO 2 ou capnométrie : mesure continue du CO 2 expiré par le patient (mm. Hg ou %)

CAPNOGRAMME • ABC = EXPIRATION • CDA = INSUFFLATION • AB = rinçage des grosses bronches • BC = rinçage des gaz bronchiolo-alvéolaires • C = valeur approchée du gaz alvéolaire • DA = plateau inspiratoire

5 - EXEMPLES RADIOGRAPHIQUES Quelques situations fréquentes….
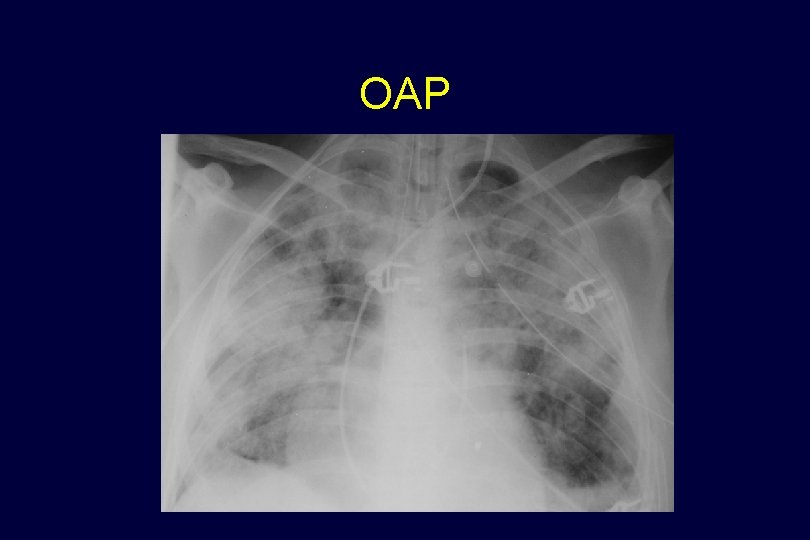
OAP
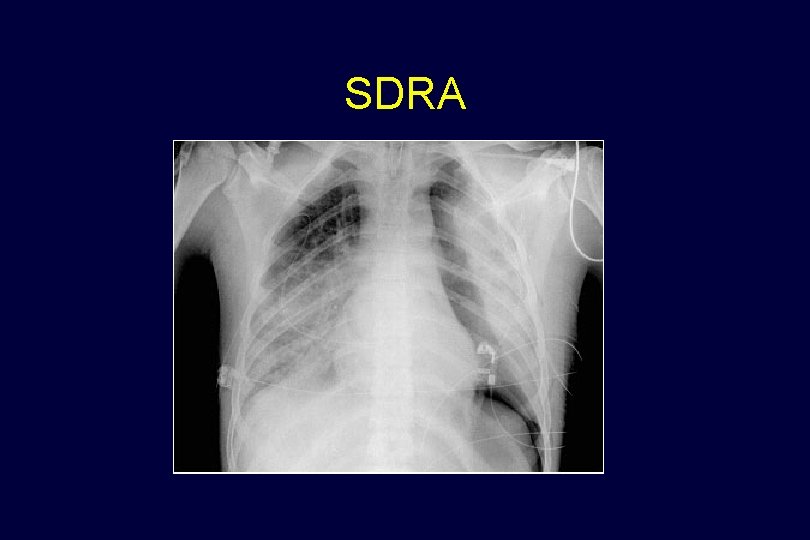
SDRA
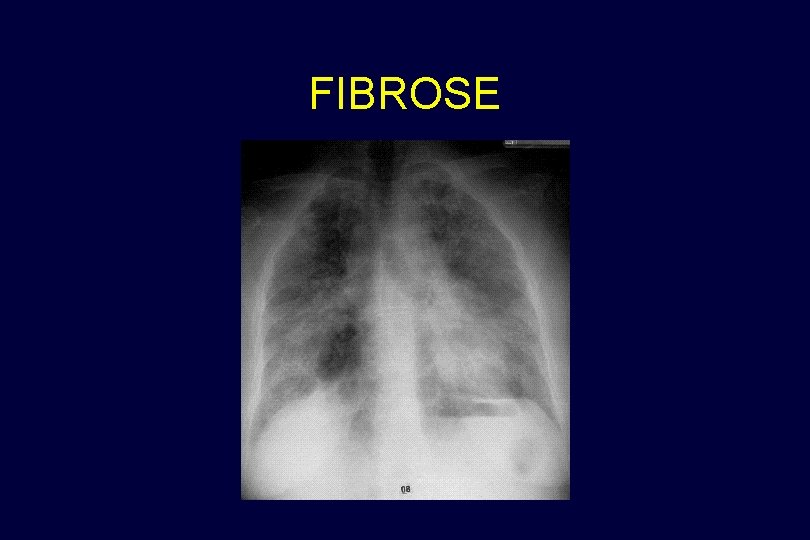
FIBROSE
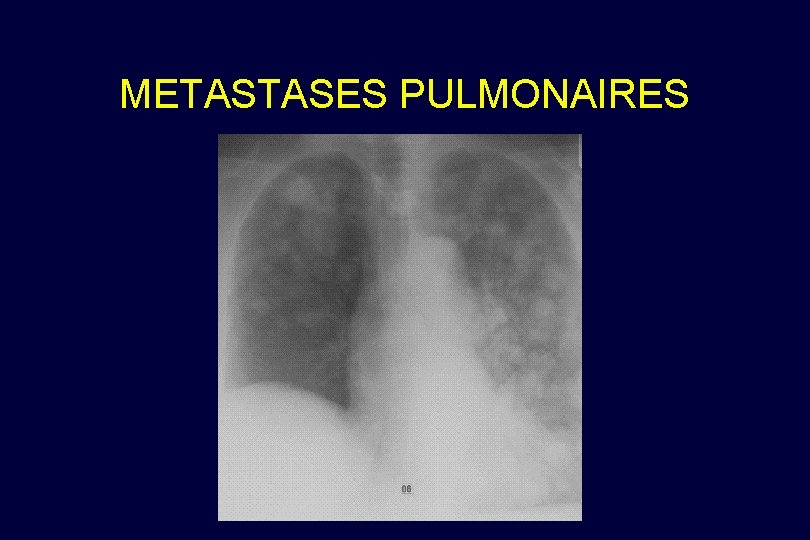
METASTASES PULMONAIRES
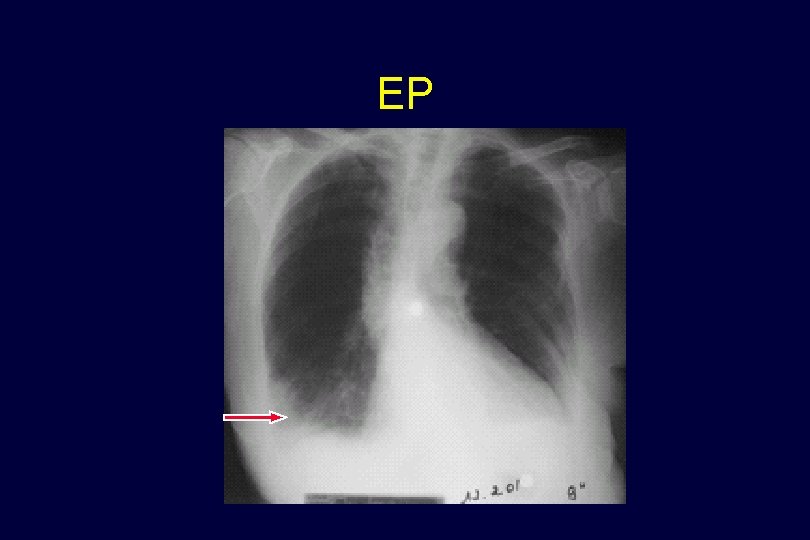
EP
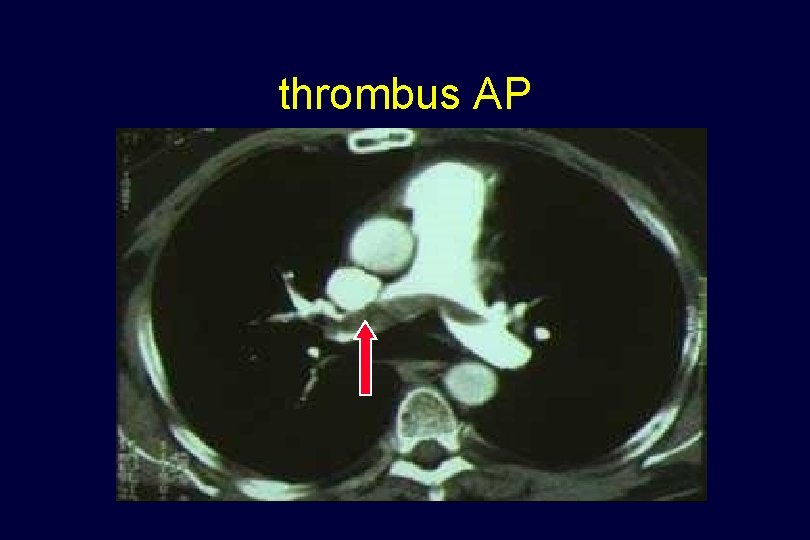
thrombus AP
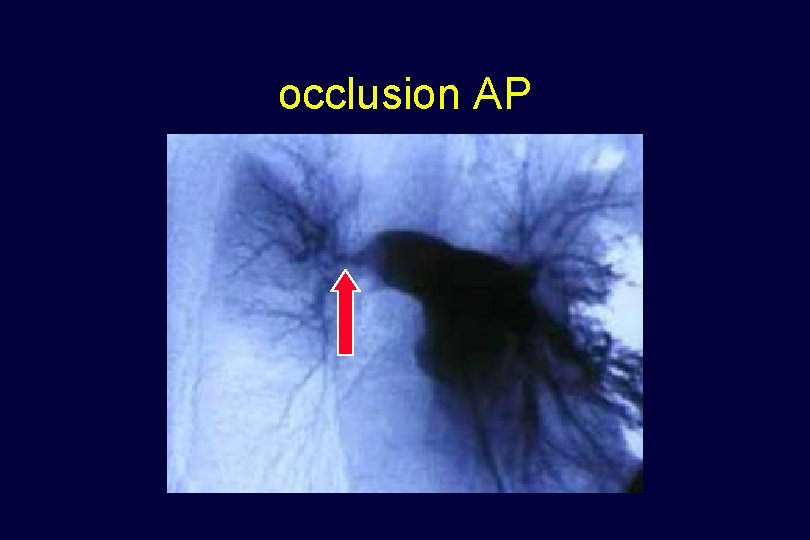
occlusion AP
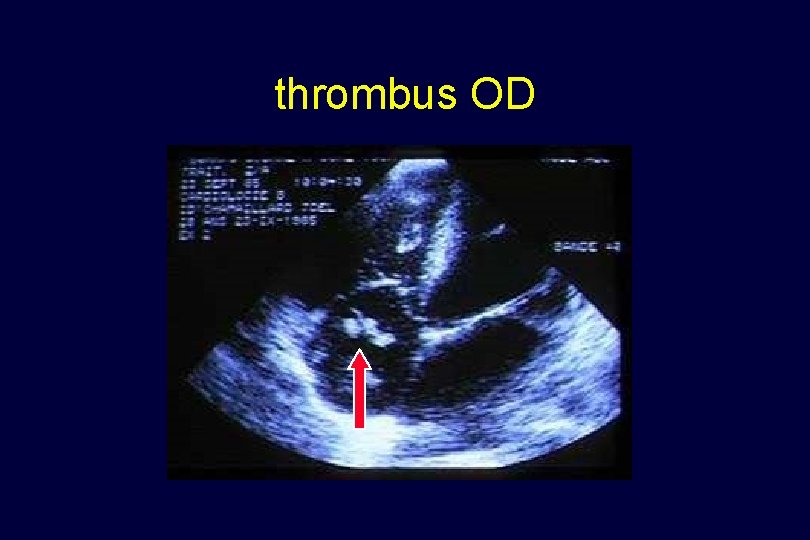
thrombus OD
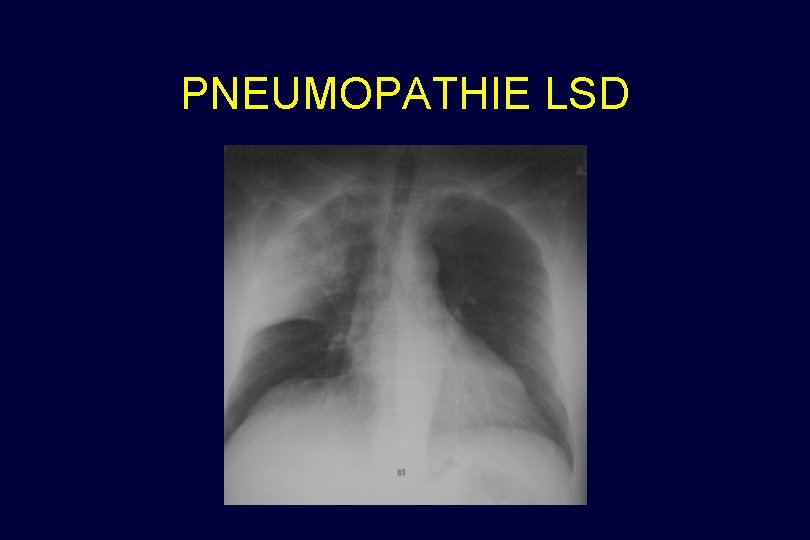
PNEUMOPATHIE LSD
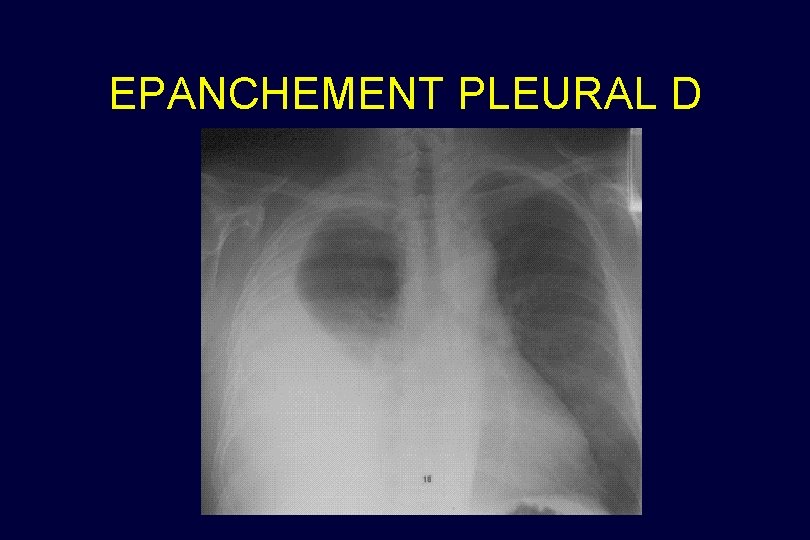
EPANCHEMENT PLEURAL D
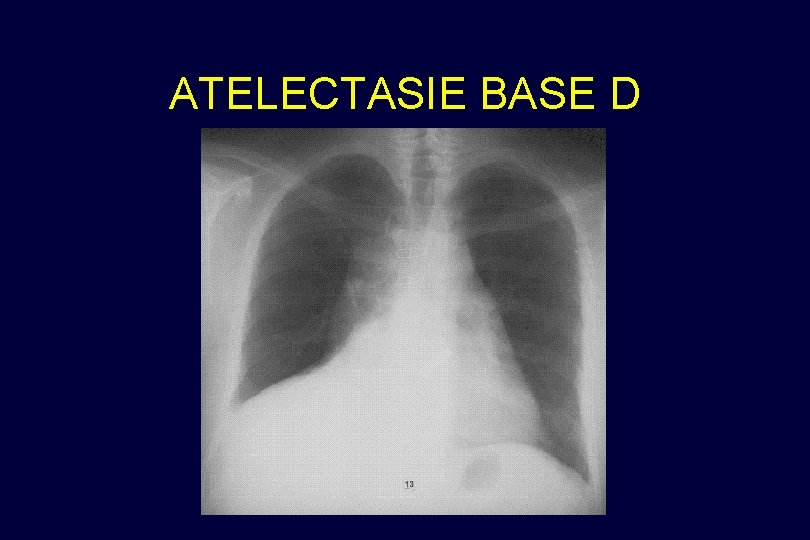
ATELECTASIE BASE D
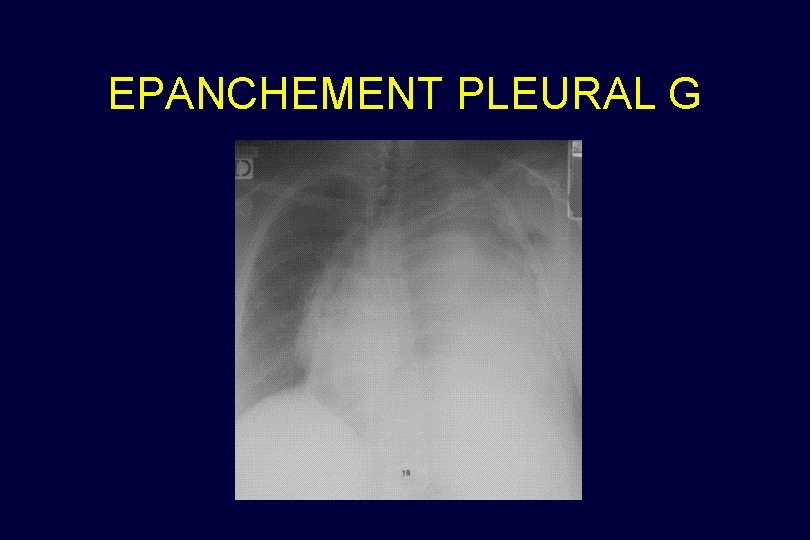
EPANCHEMENT PLEURAL G
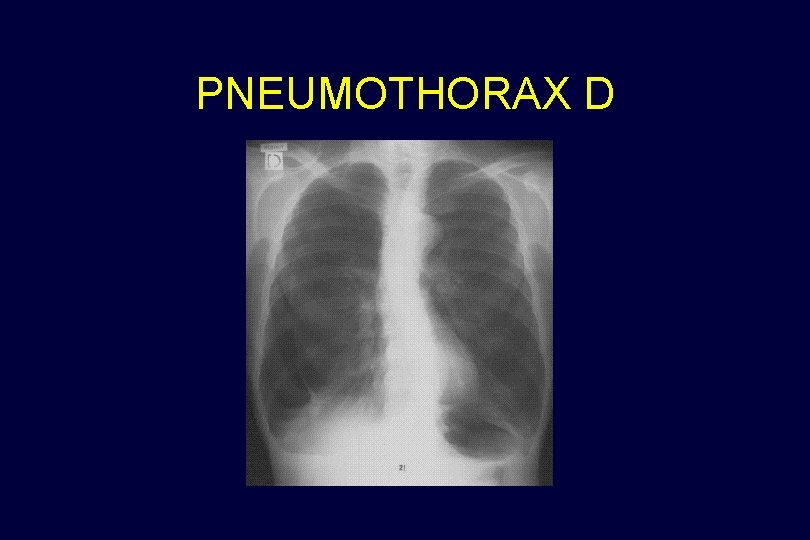
PNEUMOTHORAX D
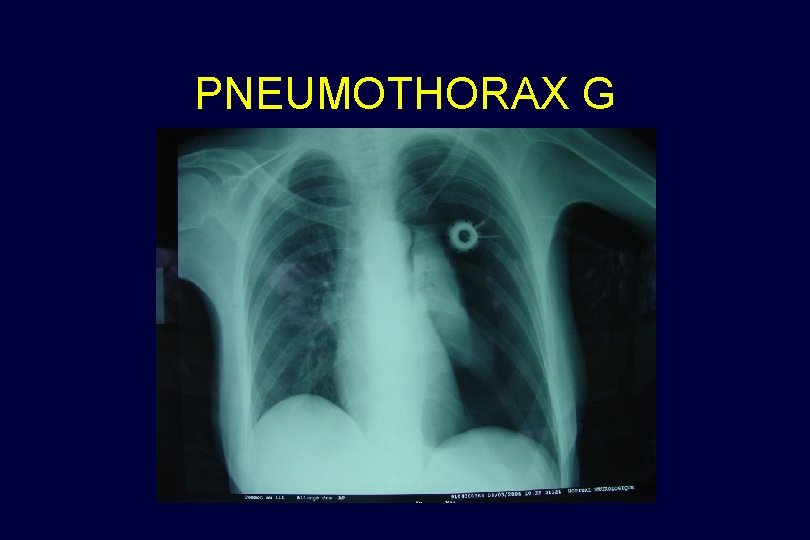
PNEUMOTHORAX G
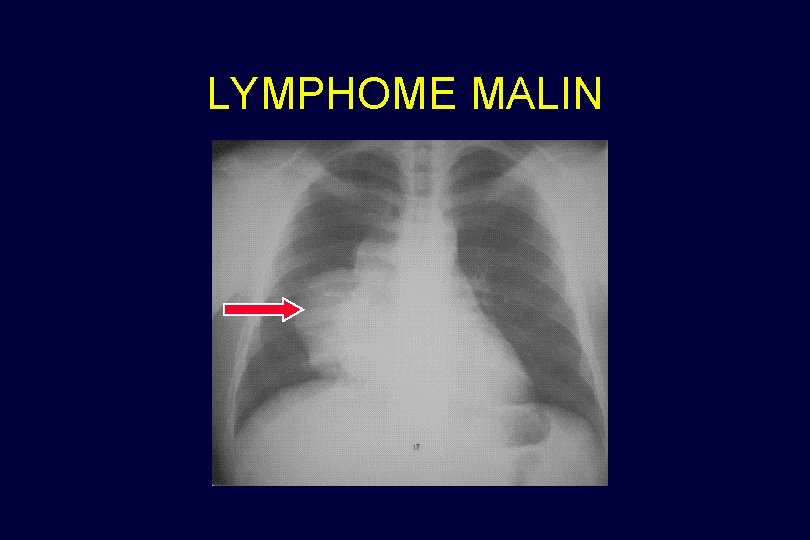
LYMPHOME MALIN
CANCER PULMONAIRE
- Slides: 83