INSUFFISANCE CARDIAQUE ET VALVULOPATHIES INSUFFISANCE VENTRICULAIRE GAUCHE Dfinition

















































- Slides: 83

INSUFFISANCE CARDIAQUE ET VALVULOPATHIES

INSUFFISANCE VENTRICULAIRE GAUCHE • Définition : Incapacité du VG à assurer le débit sanguin nécessaire aux besoins métaboliques et fonctionnels des différents organes. • L’IVG se complique au terme de son évolution d’insuffisance cardiaque droite. • IVG+IVD=Insuffisance Cardiaque Globale. • Prévalence en Europe : entre 0. 4 et 2% de la population

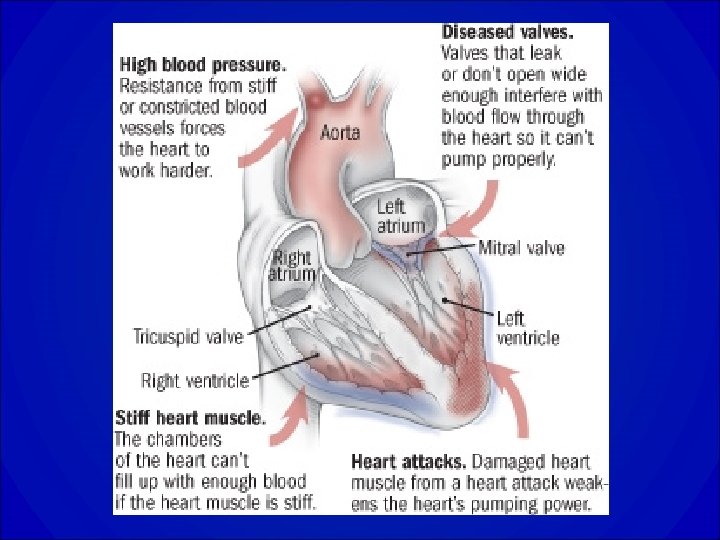
ETIOLOGIE 1. CARDIOPATHIES ISCHEMIQUES 2. CARDIOPATHIES VALVULAIRES 1. 2. 3. 4. Rétrécissement aortique Insuffisance mitrale Insuffisance aortique Rétrécissement mitral 3. CARDIOPATHIE HYPERTENSIVE 4. MYOCARDITES 5. CARDIOPATHIES TOXIQUES 1. Anthracyclines 2. Alcool 6. CARDIOPATHIES CONGENITALES 7. CARDIOPATHIES INFILTRATIVES 1. Amylose 2. Sarcoïdose 3. hémochromatose


PHYSIOPATHOLOGIE • DC (l/min) = FC X VES • IC (l/min/m 2) = DC/SC • Le volume d’éjection systolique dépend de – La précharge (loi de Starling) – La postcharge – L’inotropisme

• Mécanismes d’adaptation cardiaque à l’IVG – Hypertrophie ventriculaire gauche – Dilatation cardiaque – Stimulation noradrénergique – Sécrétion de facteur natriurétique auriculaire • Mécanismes d’adaptation périphérique – Stimulation du système rénine-angiotensinealdostérone (SRAA) rétention hydrosodée oedèmes périphériques et pulmonaire. – Vasoconstriction artériolaire périphérique (perfusion du cerveau, et du cœur au détriment des perfusions rénale, musculaire et cutanée.

DIAGNOSTIC • Signes fonctionnels – Dyspnée d’effort – Orthopnée – OAP (état asphyxique brutal, nocturne, précédé d’une sensation de grésillement laryngé, avec expectoration mousseuse rosée. Patient assis au bord du lit, en sueurs polypnéique, oppression thoracique. – Toux/hémoptysie – asthénie

• CLASSIFICATION DE LA NEW YORK HEART ASSOCIATION (NYHA) – Stade 1 : patient asymptomatique – Stade 2 : patient essoufflé ou fatigué pour des efforts inhabituels – Stade 3 : essoufflement ou fatigue pour des efforts de la vie quotidienne – Stade 4 : dyspnée permanente de repos et s’aggravant au moindre effort

• EXAMEN CLINIQUE – Choc de pointe – Tachycardie, – galop (B 3 protodiastolique, B 4 présystolique), – souffle systolique d’IM fonctionnelle – Eclat du B 2 au foyer pulmonaire signe d’HTAP – Epanchement pleural – Crépitants pulmonaires – Pincement des chiffres tensionnels

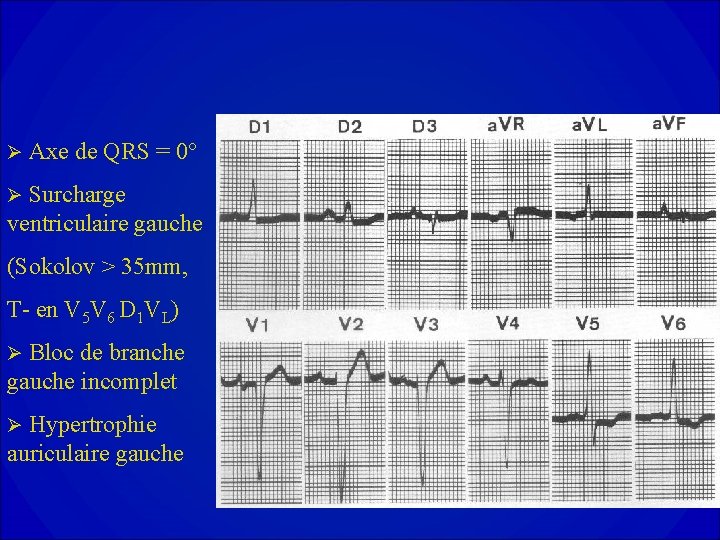
Electrocardiogramme • Absence de signes spécifiques * bloc de branche gauche * surcharge ventriculaire gauche • Dépistage des troubles du rythme. • Un ECG normal possède une grande valeur prédictive négative ( >95% ) et doit en pratique faire remettre en cause le diagnostic.

Ø Axe de QRS = 0° Surcharge ventriculaire gauche Ø (Sokolov > 35 mm, T- en V 5 V 6 D 1 VL) Bloc de branche gauche incomplet Ø Hypertrophie auriculaire gauche Ø


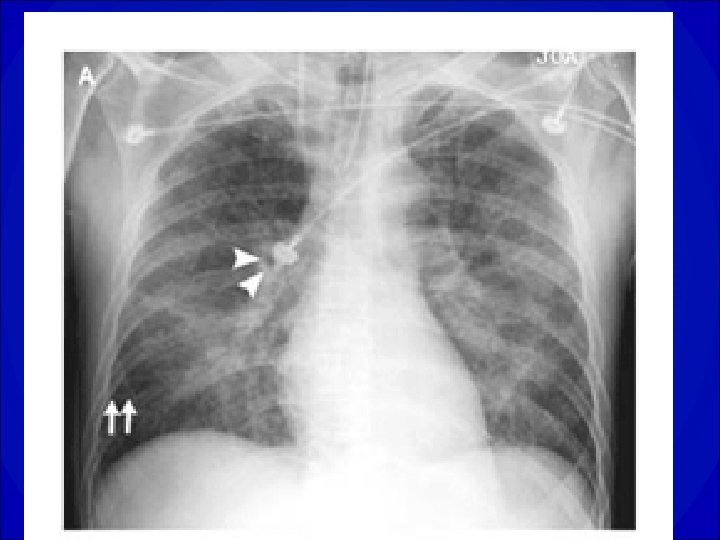
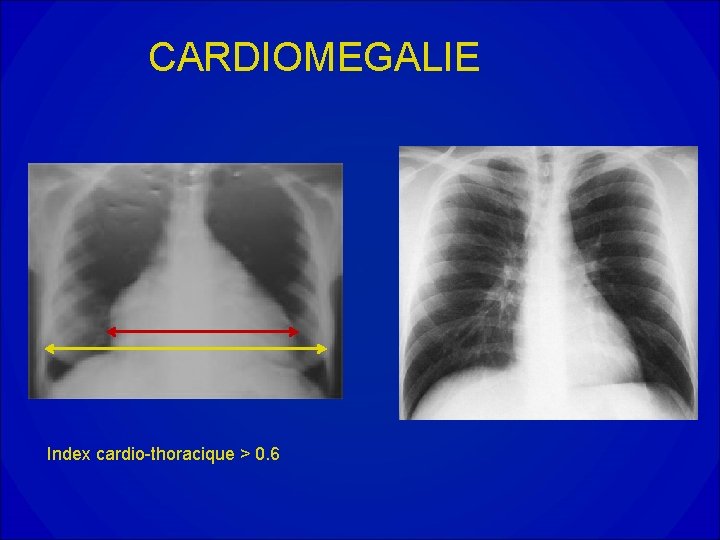
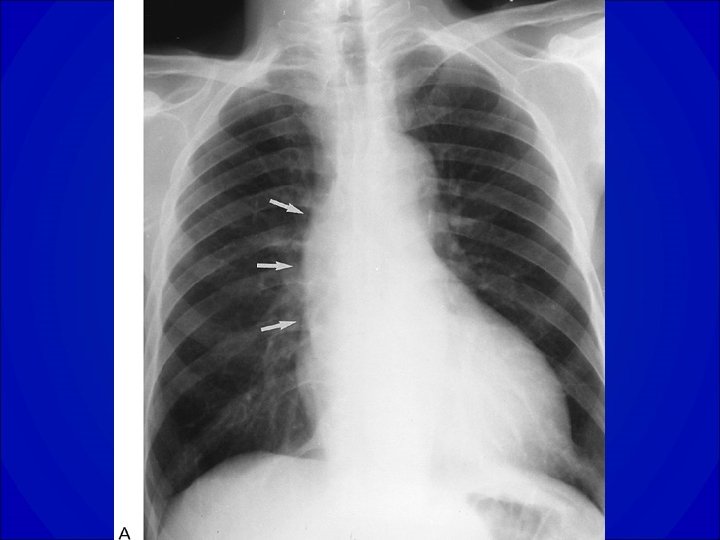
CARDIOMEGALIE Index cardio-thoracique > 0. 6

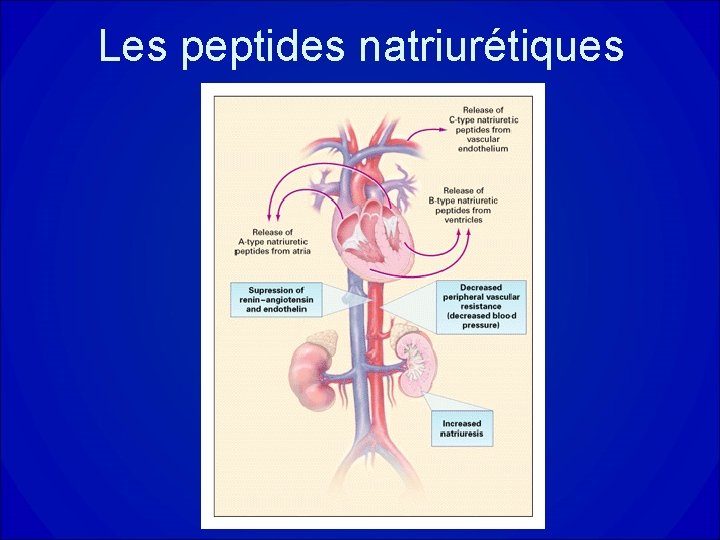
Le peptide natriurétique B • Initialement mis en évidence dans le cerveau , d’où son nom: Brain Natriuretic Peptide. • Secrété quasi exclusivement par les myocytes ventriculaires sous forme d’un précurseur: le pro. BNP clivé secondairement en BNP et séquence N-terminale. • Le principal stimulus de synthèse puis de sécrétion est l’étirement des myocytes. • Bonne corrélation entre le taux de BNP et la sévérité clinique de l’insuffisance cardiaque.

Les peptides natriurétiques

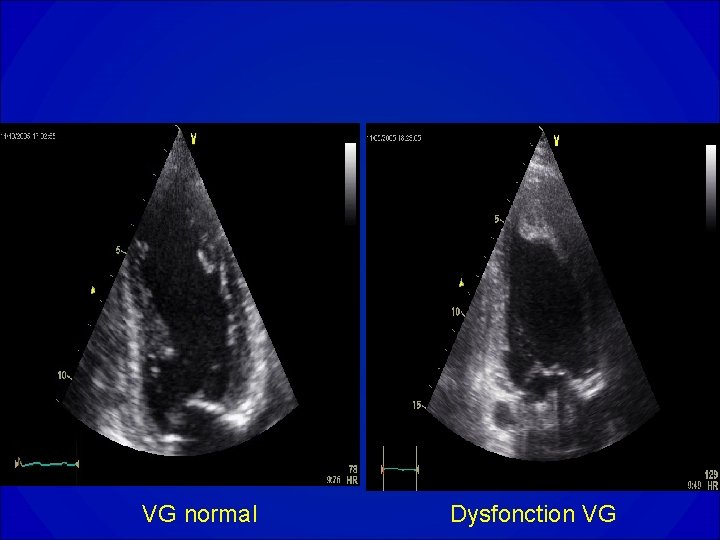
ECHOCARDIOGRAPHIE • Orientation étiologique et bilan de sévérité de la maladie • Evaluation de la fonction VG globale (dilatation ? Hypertrophie ? Fraction de raccourcissement, fraction d’éjection), cinétique segmentaire • Recherche d’une valvulopathie et évaluation de sa sévérité • Evaluation de la PAPS

Estimation des diamètres VG

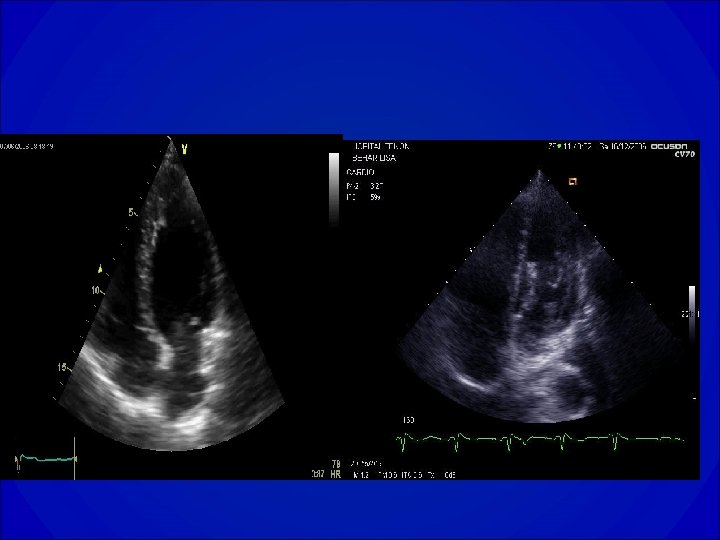
VG normal Dysfonction VG

INSUFFISANCE CARDIAQUE DROITE • SIGNES CLINIQUES : – – – Turgescence jugulaire RHJ OMI Hépatalgie d’effort Hépatomégalie • ETIOLOGIES : – – – Insuffisance cardiaque gauche+++ Cœur pulmonaire chronique post-embolique/EP Tamponnade (aigu) Insuffisance respiratoire chronique Valvulopathies isolées du cœur droit Cardiopathies congénitales.

Traitement non médicamenteux • • • Surveillance du poids : peser les patients +++ Restriction hydro sodée. Arrêt alcool et tabac. Activité physique / entraînement à l’effort. Compliance thérapeutique. Médicaments déconseillés: AINS, antiarythmiques de classe I, anticalciques, corticoïdes, lithium, antidépresseurs tricycliques.

TRAITEMENT MEDICAMENTEUX 1 • Inhibiteurs de l’enzyme de conversion de l’angiotensine (IEC) – Chez tous les patients avec FEVG<45% – A doses croissantes – Effets indésirables : Toux sèche, hypotension, insuffisance rénale, hyperkaliémie, angiooedème – CI : sténose bilatérale des artères rénales, ATCD d’œdème de Quincke sous IEC

TRAITEMENT MEDICAMENTEUX 2 • Diurétiques – Ils sont indispensables dans le traitement de la rétention hydro sodée. – Ils doivent être administrés en association aux IEC à la posologie minimale efficace. – Les diurétiques de l’anse sont les plus efficaces et gardent leur efficacité en cas d’insuffisance rénale. – Les thiazidiques ont un effet synergique et peuvent être associés dans les formes sévères

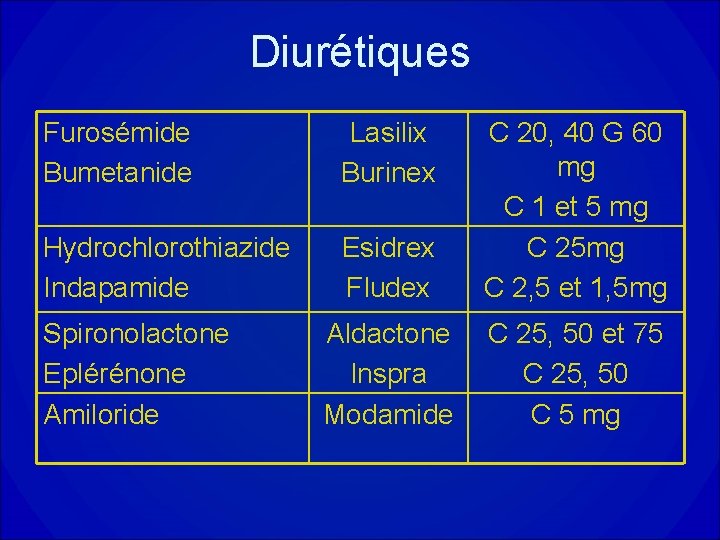
Diurétiques Furosémide Bumetanide Lasilix Burinex Hydrochlorothiazide Indapamide Esidrex Fludex C 20, 40 G 60 mg C 1 et 5 mg C 25 mg C 2, 5 et 1, 5 mg Aldactone Inspra Modamide C 25, 50 et 75 C 25, 50 C 5 mg Spironolactone Eplérénone Amiloride

TRAITEMENT MEDICAMENTEUX 3 • Les bêta bloquants sont recommandés chez tous les patients (classe II à IV de la NYHA) en insuffisance cardiaque stable légère, modérée ou sévère, ischémique ou non, avec FEVG diminuée. • En association avec diurétiques et IEC. • Bisoprolol (Soprol®, Cardensiel®), carvédilol (Kredex®), succinate de métoprolol (Selozok®), nébivolol (Témérit®, Nébilox®)

TRAITEMENT MEDICAMENTEUX 4 • Antagonistes des récepteurs de l’angiotensine II – Ils constituent une alternative aux IEC. – En association avec les IEC, ils semblent avoir un effet synergique. – Comme pour les IEC, les doses s’étant montrées efficaces dans les essais thérapeutiques doivent être utilisées. – Candésartan (Atacand®), valsartan (Tareg®)

TRAITEMENT MEDICAMENTEUX 5 • Les digitaliques ont un effet neutre sur la mortalité de l’insuffisance cardiaque. • Ils peuvent être utilisés en cas de fibrillation auriculaire pour ralentir la cadence ventriculaire. • L’association de digitaliques et de bêtabloquants serait plus efficaces que chaque agent isolément.

RESYNCHRONISATION

ASSISTANCES CIRCULATOIRES

TRANSPLANTATION

TRAITEMENT DE L’OAP • Hospitalisation en USIC • Oxygénothérapie nasale au masque HC +/- VNI • Monitoring cardio-tensionnel • Pose d’une ou plusieurs VVP • Diurétiques de l’anse type Lasilix® ou Burinex® IV +/- Soludactone ® • Dérivés nitrés type Risordan ® IVSE • Surveillance : Saturation en O 2, diurèse des 24 H, poids, PA, FC, kaliémie, créatininémie GDS, RP.

VALVULOPATHIES 1. RETRECISSEMENT AORTIQUE 2. INSUFFISANCE AORTIQUE 3. INSUFFISANCE MITRALE 4. RETRECISSEMENT MITRAL

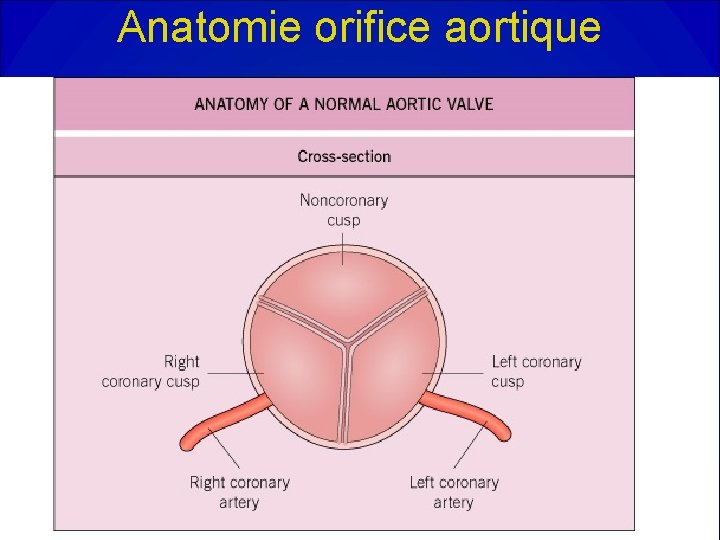
Anatomie orifice aortique

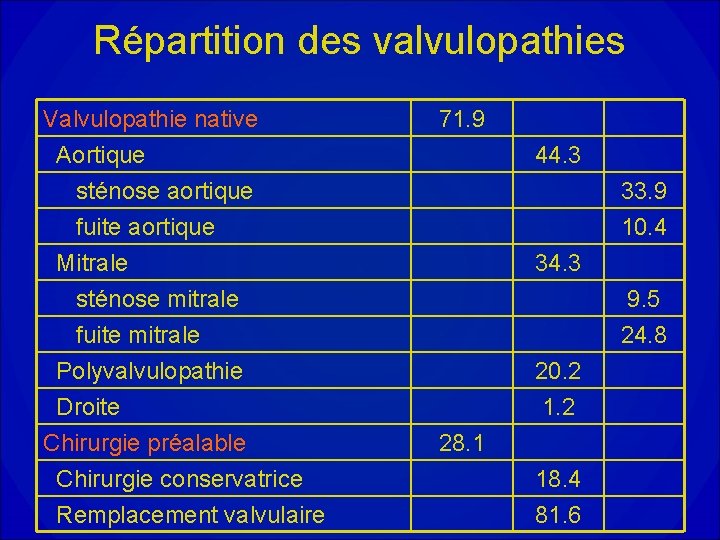
Répartition des valvulopathies Valvulopathie native Aortique sténose aortique fuite aortique Mitrale sténose mitrale fuite mitrale Polyvalvulopathie Droite Chirurgie préalable Chirurgie conservatrice Remplacement valvulaire 71. 9 44. 3 33. 9 10. 4 34. 3 9. 5 24. 8 20. 2 1. 2 28. 1 18. 4 81. 6

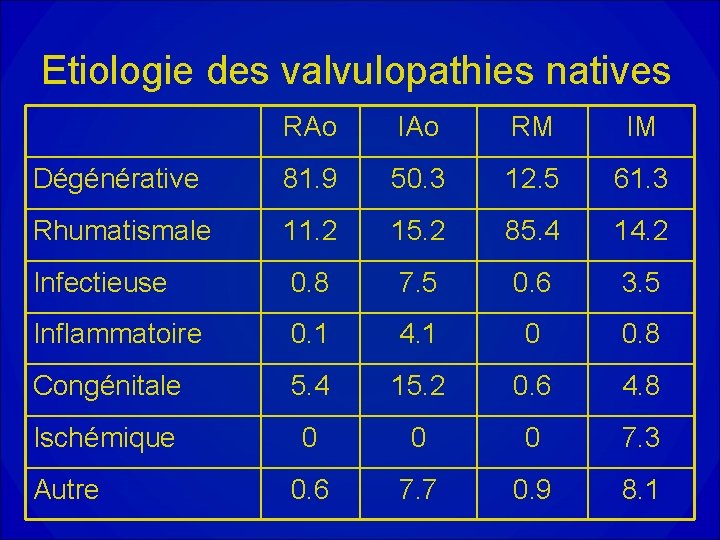
Etiologie des valvulopathies natives RAo IAo RM IM Dégénérative 81. 9 50. 3 12. 5 61. 3 Rhumatismale 11. 2 15. 2 85. 4 14. 2 Infectieuse 0. 8 7. 5 0. 6 3. 5 Inflammatoire 0. 1 4. 1 0 0. 8 Congénitale 5. 4 15. 2 0. 6 4. 8 Ischémique 0 0 0 7. 3 0. 6 7. 7 0. 9 8. 1 Autre

Physiopathologie du RAo • Orifice aortique normal : 3 cm 2. • RA: diminution de la surface aortique avec création d’un obstacle à l’éjection VG et d’un gradient systolique VG-Ao • Ra serré : surface < 0. 5 cm 2 / m 2 sc et gradient > 50 mm Hg si débit conservé. • Création d’une hypertrophie VG avec altération des propriétés diastoliques puis systoliques • Ischémie myocardique par augmentation des besoins (HVG) et baisse des apports

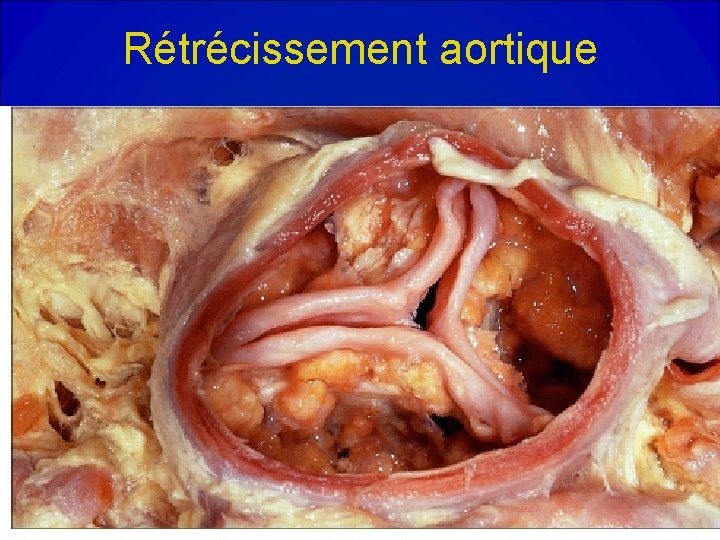
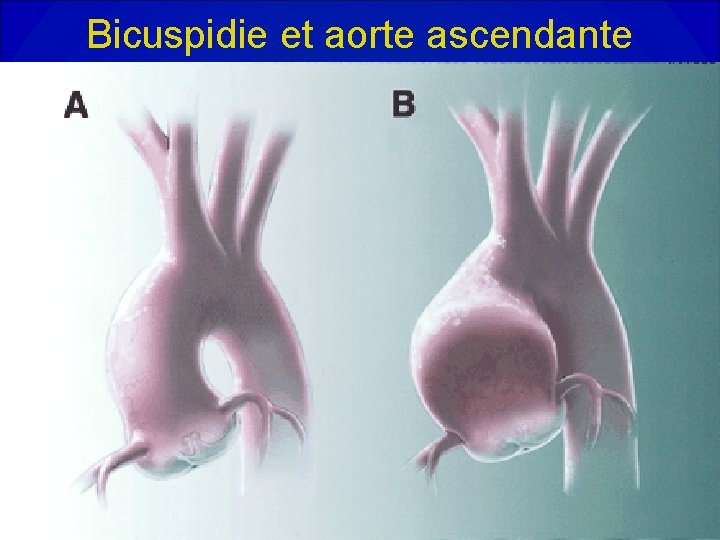
Etiologie du rétrécissement aortique • RAo dégénératif ou maladie de Mönckeberg. Le plus fréquent. • Bicuspidie aortique. Fréquence d’un anévrysme de l’aorte ascendante associé. • Rhumatismal. Sténose rarement pure. Atteinte mitrale souvent associée. • Congénital: valvulaire , sous-valvulaire, sus -valvulaire.

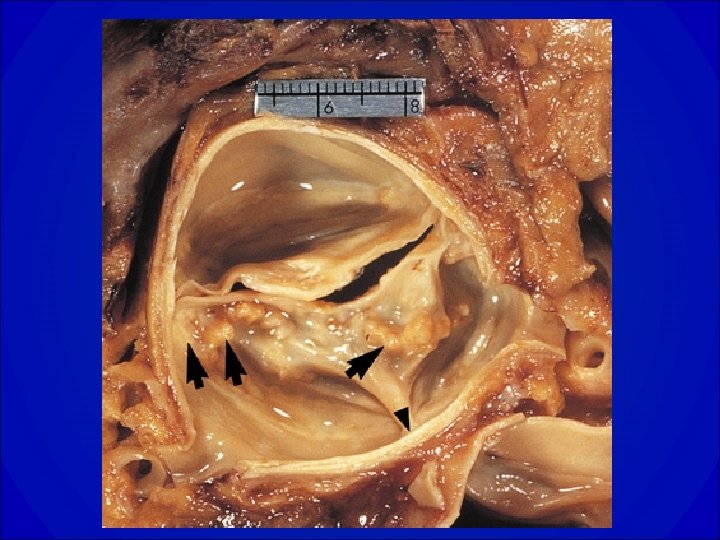
Rétrécissement aortique


Bicuspidie et aorte ascendante

Circonstances de découverte • Examen systématique. • Devant un symptôme d’effort : dyspnée, angor, syncope ou lipothymie, qui témoigne du caractère serré du RAo. • Devant une insuffisance cardiaque ou une autre complication.

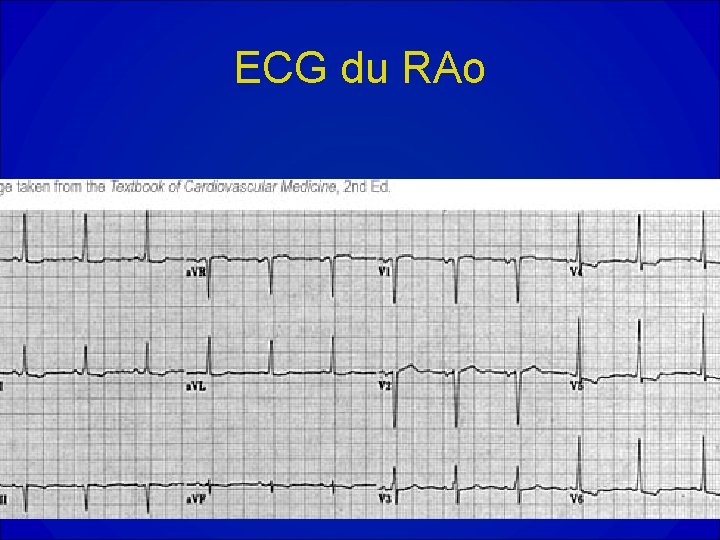
Diagnostic du RAo • Il est clinique basé sur l’auscultation et repose sur l’audition du SS éjectionnel. • Mésosystolique , il irradie aux vaisseaux du cou et se renforce après les diastoles longues. • Rude , râpeux souvent musical, il peut prédominer au foyer aortique mais aussi à l’endapex. • On peut aussi noter un click protosystolique, un petit SD et un B 4. • En faveur du caractère serré: son caractère frémissant en cas de RA pur, une abolition du B 2 ou un dédoublement paradoxal du B 2 en l’absence de BBG.



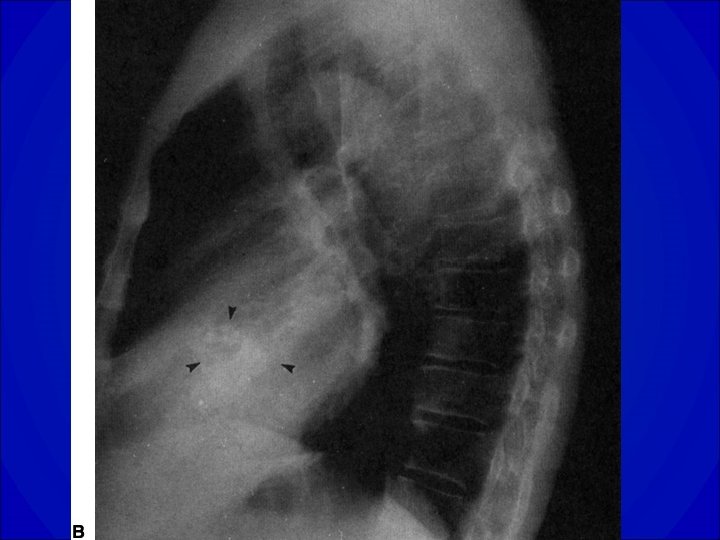
ECG du RAo

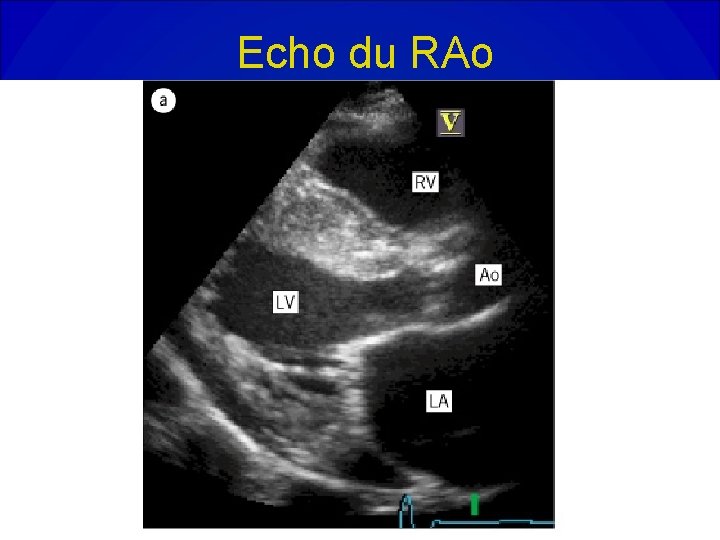
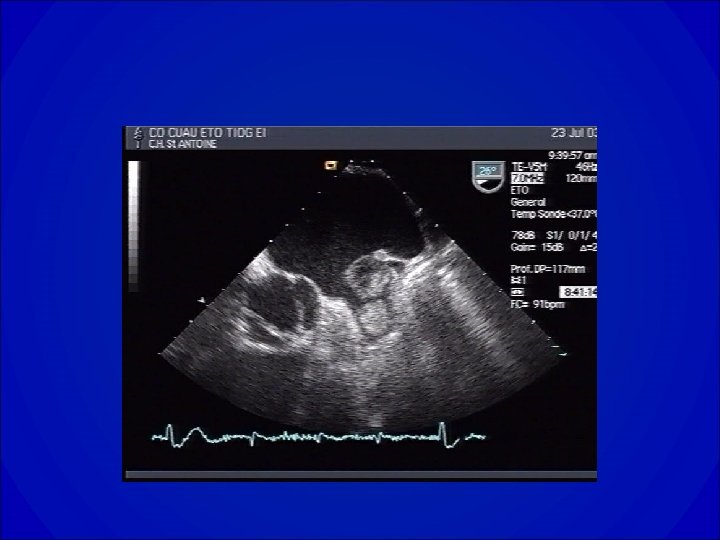
Echocardiogramme dans la RAo • Confirme un diagnostic clinique: épaississement ou calcification des valves dont l’ouverture est diminuée. • Apprécie le degré: gradient et surface (équation de continuité ou planimétrie en ETO). • Donne des renseignements étiologiques. • Apprécie le retentissement VG ( hypertrophie, fonction systolique et diastolique). • Recherche une valvulopathie associée et ou une pathologie de l’aorte ascendante.

Echo du RAo

Exploration invasive • Le cathétérisme cardiaque est actuellement rarement pratiqué : en cas de doute sur le degré du RAo après l’echo. • Mesure du gradient , du débit cardiaque et de la surface aortique (Gorlin). • Coronarographie en cas d’angor, d’âge > 50 ans et ou facteurs de risque.

Diagnostic de sévérité • • • Symptomatologie fonctionnelle d’effort. Abolition du B 2, Insuffisance cardiaque. Calcifications importantes. Hypertrophie VG en l’absence d’HTA. Gradient VG-AO > 50 mm. Hg. Surface Ao echo ou hémodynamique < 0. 5 cm 2 / m 2 sc

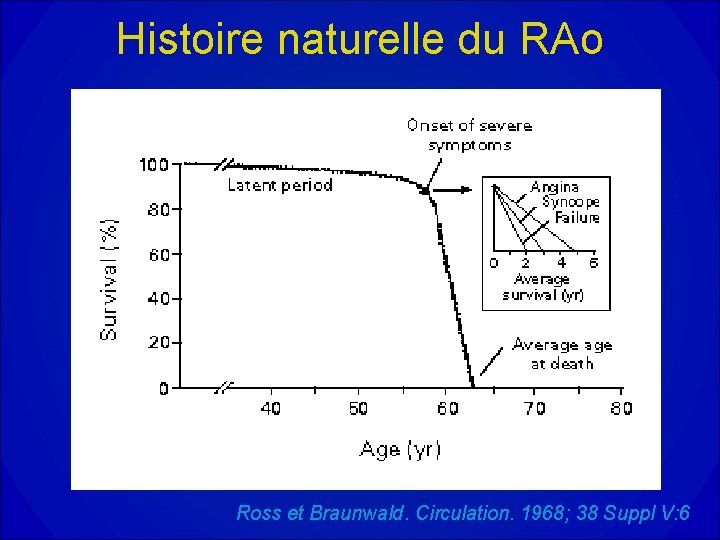
Histoire naturelle du RAo Ross et Braunwald. Circulation. 1968; 38 Suppl V: 6

Bilan pré opératoire • Interrogatoire et examen clinique: -Y a-t-il une pathologie associée? • Recherche de foyers infectieux: -Bilan ORL et stomatologique • Echocardiographie: -Y a-t-il une pathologie cardiaque associée? • Echo-doppler TSA • Coronarographie -Lésions coronaires associées?

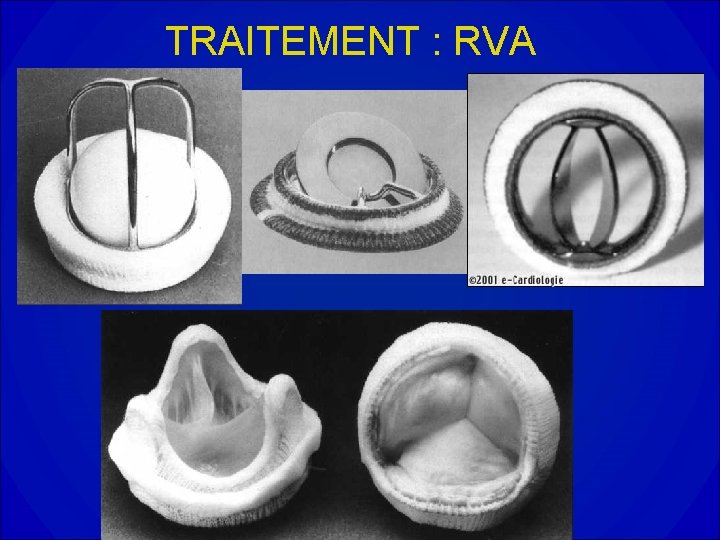
TRAITEMENT : RVA

INSUFFISANCE AORTIQUE

Généralités • 3 Etiologies= -Maladie Annulo-éctasiante, -Bicuspidie -endocardite bactérienne • Anévrysme de l’aorte ascendante = lésion souvent associée en cas de bicuspidie

Complications • Insuffisance Cardiaque • Endocardite bactérienne • Dissection aortique • Mort subite

Diagnostic • • Dyspnée Souffle diastolique aortique hyperpulsatilité artérielle Elargissement de la différentielle tensionnelle

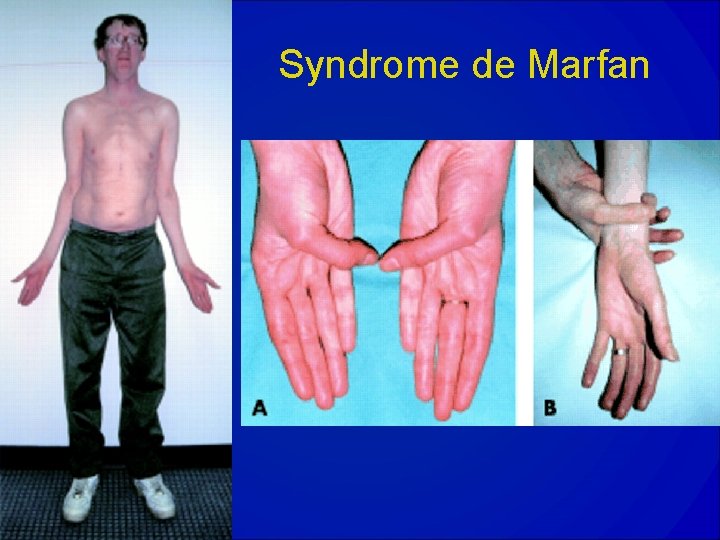
Syndrome de Marfan

Diagnostic • ECG Hypertrophie VG • Radiographie de thorax= dilatation du VG • Echocardiographie Trans thoracique ++ -Confirmation et quantification de la fuite -Évaluation du retentissement VG -Lésions associées ? Anévrysme de l’aorte ascendante ? • Scanner et /ou IRM étude de l’aorte initiale si difficultés échographiques



Traitement • Fuite sévère symptomatique: -Pas de traitement médical -Traitement chirurgical = Remplacement valvulaire • Fuite sévère asymptomatique = IEC • Fuite modérée -Prophylaxie de l’endocardite bactérienne+++ -Surveillance régulière

Indications chirurgicales dans l’IAo chronique asymptomatique • Dysfonction VG: FE < 50%. • Dilatation VG: DTD > 70 – 75 mm, DTS > 50 – 55 mm ou 25 mm/m 2. • Diamètre du culot aortique > 50 – 55 mm ou > 1. 3 normale dans le Marfan surtout si une intervention conservatrice est possible. • Lésions associées.

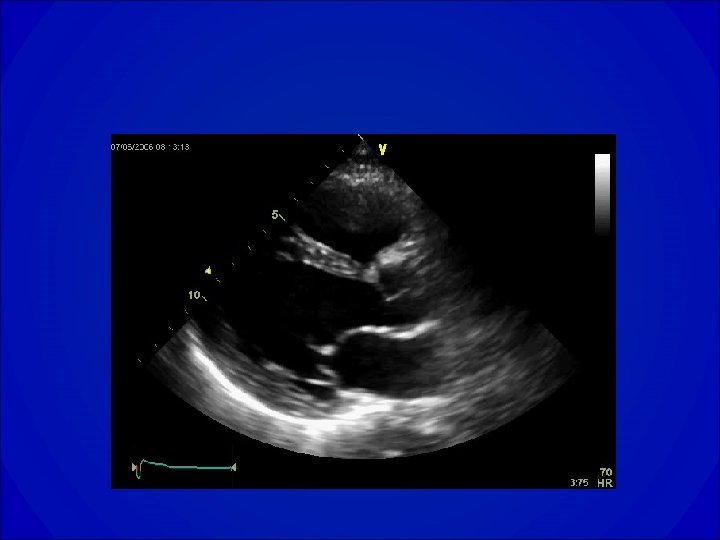
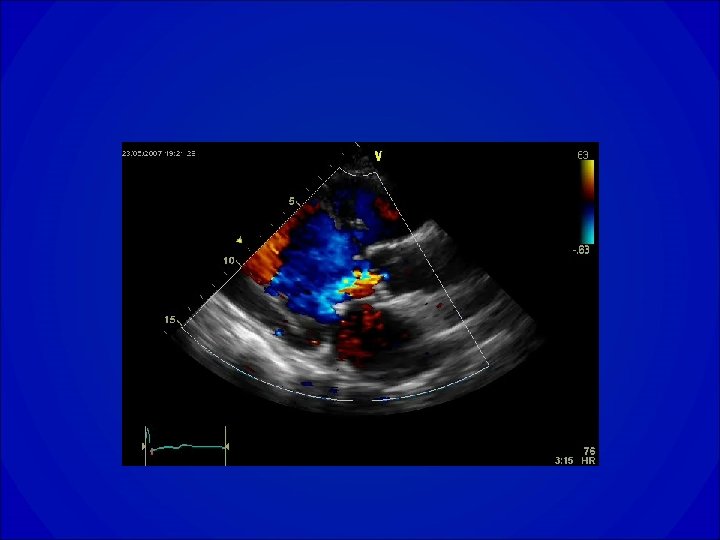
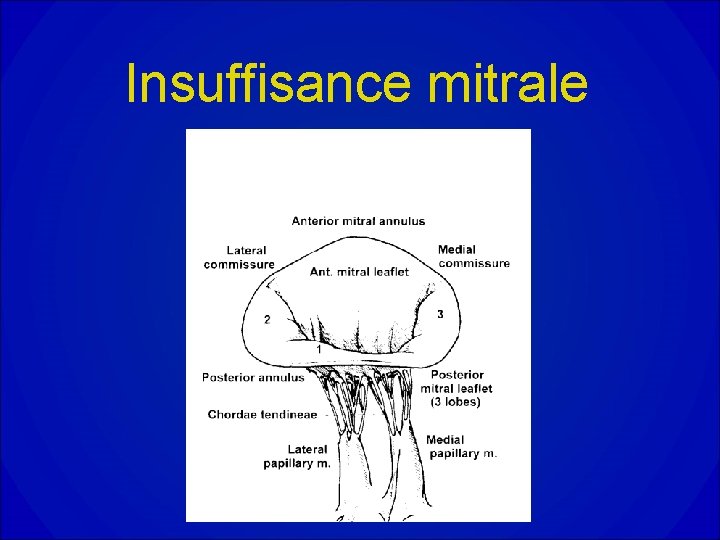
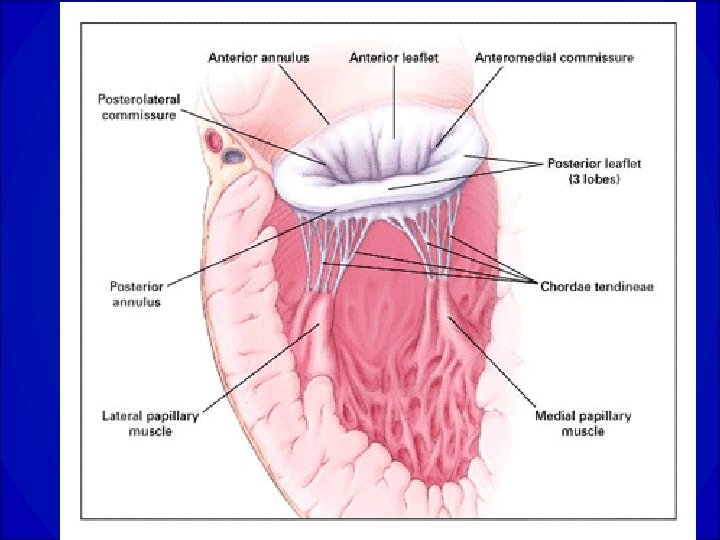
Insuffisance mitrale


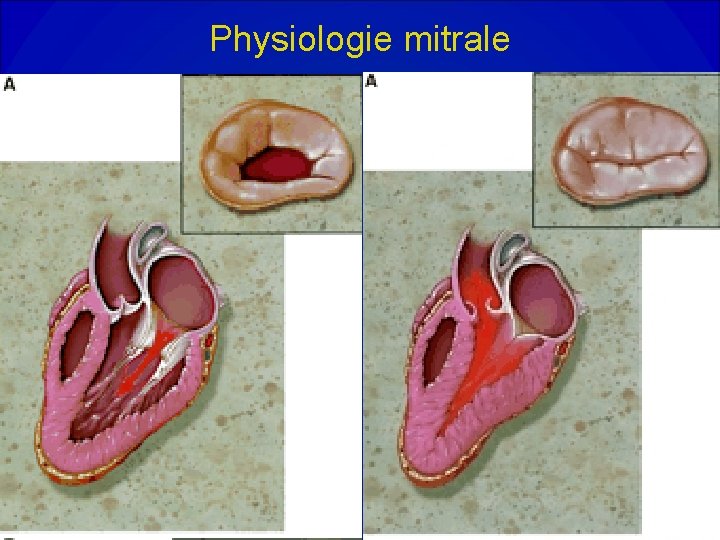
Physiologie mitrale

Insuffisance mitrale • Conséquence de la perte d’étanchéité de l’orifice mitral, elle se caractérise par un reflux anormal de sang du ventricule gauche dans l’oreillette gauche pendant la systole. • Valvulopathie actuellement la plus fréquente après la sténose aortique.

Etiologie de l’IM • Im organique. – Dégénérative ou dystrophique. – Infectieuse. – Rhumatismale. – Ischémique – Autres: congénitale, CMO, calcification de l’anneau, myxome, lupus, traumatique. • Im fonctionnelle: maladie du ventricule

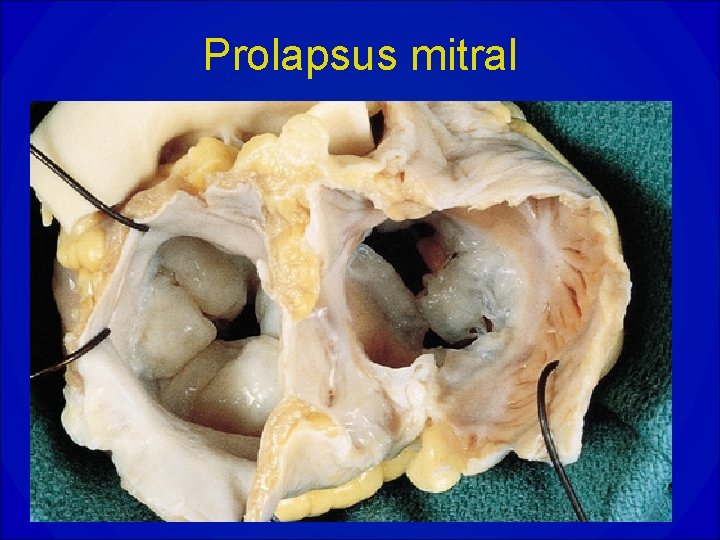
Prolapsus valvulaire mitral • Bombement systolique d’une partie de la valve mitrale en arrière du plan de l’anneau, responsable ou non d’une fuite de volume variable. • Valves myxoïdes, redondantes. • ECG: troubles de la repolarisation en D 2, D 3, VF; hyperexcitabilité ventriculaire. • Risque d’EI.

Prolapsus mitral

Circonstances de découverte • Examen systématique. • Signes fonctionnels tardifs. – Asthénie – Dyspnée d’effort ou de décubitus – Palpitations • Complications : IVG, AC/FA, embolies.

Examen clinique • Palpation – Choc de pointe en place ou dévié en bas et en dehors en cas de dilatation VG. – Parfois frémissement systolique. • Auscultation – Souffle holosystolique, apexien, en jet de vapeur, ne se renforçant pas après les diastoles longues. – Irradie classiquement dans l’aisselle, mais dans les atteintes de la petite valve a une irradiation ascendante vers la base. – En cas de fuite volumineuse : B 3 roulant, EB 2 au foyer pulmonaire témoignant d’une HTAP.

Diagnostic • ECG ACFA, Surcharge auriculaire gauche, Signes d’atteintes VG (HVG, Ondes Q…. ) • Radiographie de thorax= dilatation du VG • ETT +/- ETO -Confirmation et quantification de la fuite -Faisabilité d’une réparation chirurgicale (plastie) -Évaluation du retentissement VG -Lésions associées ?



Traitement • Fuite sévère symptomatique: – Pas de traitement médical – Traitement chirurgical = Réparation ou Remplacement valvulaire • Fuite sévère asymptomatique = IEC • Fuite modérée – Prophylaxie de l’endocardite bactérienne+++ – Surveillance régulière

Indications opératoires dans l’insuffisance mitrale • • • Patients symptomatiques. FEVG < 60% DTS VG > 45 mm Fibrillation auriculaire. HTAP > 50 mm. Hg au repos ou > 60 mm. Hg à l’effort. • IM volumineuse et forte probabilité de pouvoir réaliser un geste conservateur: influence des lésions, de l’expérience de l’équipe chirurgicale et de l’âge.

Rétrécissement mitral

Généralités • Rare en occident • rhumatisme articulaire aigu

Diagnostic • SYMPTOMES – Dyspnée – Roulement diastolique mitral • ECG – ACFA, Surcharge auriculaire gauche, • ETT +/- ETO – Confirmation et quantification de la sténose – Faisabilité d’une réparation percutanée ou chirurgicale (plastie) – Lésions associées ?

Complications • Insuffisance Cardiaque • Embolies périphériques • Endocardite bactérienne • Mort subite


Traitement • Sténose sévère symptomatique: – Pas de traitement médical – Plastie percutanée – Traitement chirurgical = Réparation ou Remplacement valvulaire • Sténose modérée – Prophylaxie de l’endocardite bactérienne+++ – Surveillance régulière

CARDIOPATHIES à RISQUE d’EI Groupe A : HAUT RISQUE • Prothèses valvulaires (mécaniques, homogreffes ou bioprothèses). • Cardiopathies congénitales cyanogènes non opérées et dérivations chirurgicales (pulmonaire-systémique). • Antécédents d‘EI Groupe B : RISQUE MOINS élevé • Valvulopathies : IA, IM, RA*, • PVM* avec IM et/ou épaississement valvulaire • Bicuspidie aortique • Cardiopathies congénitales non cyanogènes sauf CIA* • Cardiomyopathie hypertrophique obstructive (avec souffle) *IA : insuffisance aortique; IM : insuffisance mitrale; RA : rétrécissement aortique; PVM: prolapsus de la valve mitrale; CIA : communication interauriculaire.

Antibioprophylaxie avant geste dentaire et sur voies aériennes supérieures • Soins ambulatoires: 1 heure avant le geste • Pas allergie amoxicilline 3 g per os • Si allergie pristinamycine 1 g per os clindamycine 600 mg per os • Sous AG • Amoxicilline 2 g IV (30 mn) + 1 g per os 6 heures plus tard • Si allergie: vancomycine 1 g IV (perf ≥ 60 mn) sans 2 ème dose teicoplanine 400 mg IV sans 2 ème dose