REDE ME PARANAENSE CURSO DE ESPECIALIZAO EM GESTO































- Slides: 35

REDE MÃE PARANAENSE CURSO DE ESPECIALIZAÇÃO EM GESTÃO HOSPITALAR HOSPSUS

O QUE É A REDE MÃE PARANAENSE - RMP É um conjunto de ações que envolve: • A captação precoce da gestante; • Acompanhamento pré-natal com no mínimo 7 consultas; • Realização de exames; • Classificação de risco das gestantes e das crianças; • Garantia de ambulatório especializado para as gestantes e crianças de risco; • Garantia do parto por meio de um sistema de vinculação ao hospital conforme o risco gestacional.

OBJETIVOS • Melhorar os indicadores maternos e infantis reduzindo as mortes; • Garantir a todas as gestantes assistência no pré-natal com qualidade (consultas e exames); • Implantar a Classificação de risco das gestantes para a vinculação do parto ao hospital mais adequado a sua condição; • Implantar a Classificação de risco das crianças menores de 1 ano, para o seu monitoramento.

HISTÓRICO 2011 Implantação da Rede Mãe. Paranaense no Estado do Paraná 2011 Implantação do HOSPSUS no estado do Paraná 2012 Contratualização de hospitais de Risco Intermediário e Habitual pelo. Chamamento Público do EQP (Estratégia de Qualificação do Parto) 2012 Lançamento da Rede Mãe Paranaense 30 hospitais de AR e 135 hospitais de RHI

ESTRATIFICAÇÃO DO RISCO GESTACIONAL RISCO HABITUAL São gestantes que não apresentam fatores de risco individual, sociodemográficos, de história reprodutiva anterior, de doença ou agravo. Vínculo Ambulatorial: APS/UBS Vínculo Hospitalar: Hospital de referência para o Risco Habitual e Intermediário

ESTRATIFICAÇÃO DO RISCO GESTACIONAL RISCO INTERMEDIÁRIO • Gestantes negras ou indígenas; • Gestantes com mais de 40 anos; • Gestantes analfabetas ou com menos de 3 anos de estudo; • Gestantes com histórico de óbito em gestação anterior (aborto, natimorto ou óbito infantil); • Gestantes com menos de 15 anos (15ªRS) Vínculo Ambulatorial: APS/UBS + Centro Mãe Paranaense Vínculo Hospitalar: Hospital de referência para o Risco Habitual e Intermediário RISCO SOCIAL – ESTUDO SESA 2005

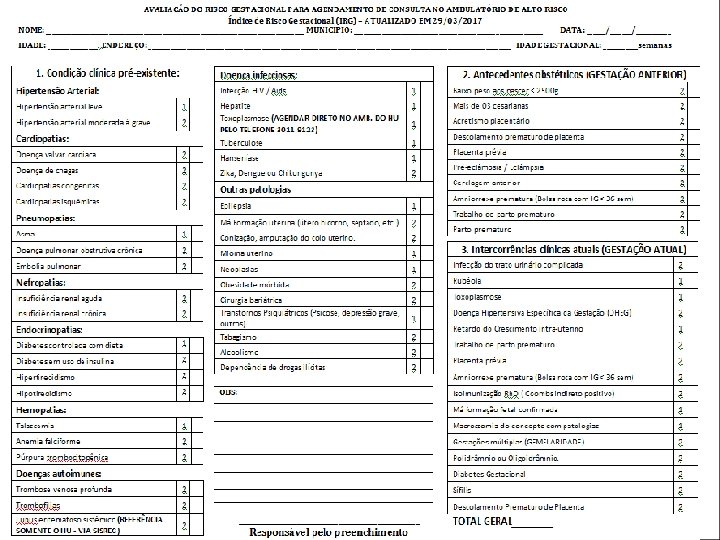
ESTRATIFICAÇÃO DO RISCO GESTACIONAL ALTO RISCO Condição clínica pré-existente • Hipertensão arterial; • Dependência de drogas lícitas e ilícitas; • Cardiopatias; • Pneumopatias; • Nefropatias; • Endocrinopatias (principalmente diabetes e tireoidopatias); • Hemopatias; • Epilepsia; • Doenças infecciosas (considerar a situação epidemiológica local); • Doenças autoimunes; • Ginecopatias; • Neoplasias; • Obesidade mórbida; • Cirurgia bariátrica; • Psicose e depressão grave.

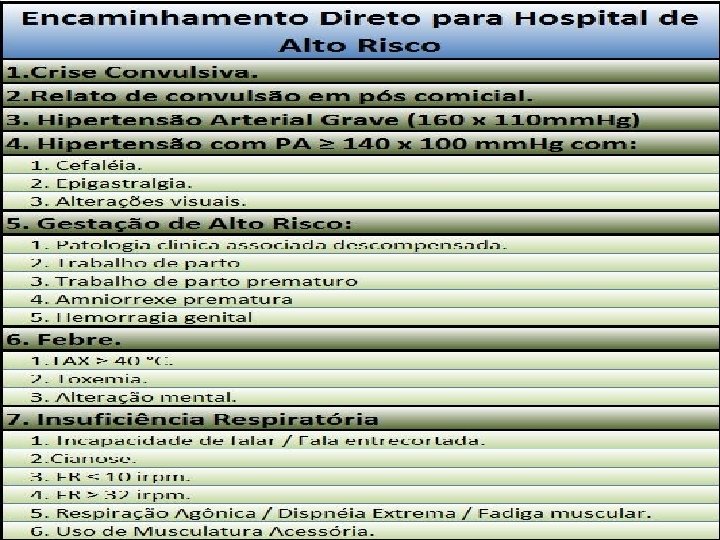
ESTRATIFICAÇÃO DO RISCO GESTACIONAL Intercorrências clínicas • Doenças infectocontagiosas vividas durante a gestação atual (infecção de repetição do trato urinário, doenças do trato respiratório, rubéola, toxoplasmose, sífilis, infecção por Zika Vírus, etc. ); • Doença hipertensiva específica da gestação, na gestação atual; • Doenças clínicas diagnosticadas pela primeira vez na gestação (cardiopatias, • endocrinopatias); • Retardo do crescimento intrauterino; • Trabalho de parto prematuro; • Placenta prévia; • Amniorrexe prematura (abaixo de 37 semanas); • Sangramento de origem uterina; • Isoimunização Rh (Rh negativo); • Má-formação fetal confirmada. DEMAIS PATOLOGIAS QUE ESTIVEREM NO SCORE (15ªRS)


ESTRATIFICAÇÃO DO RISCO GESTACIONAL Vínculo Ambulatorial: APS/UBS + Centro Mãe Paranaense ou Ambulatório de Alto Risco* Vínculo Hospitalar: Hospital de referência para o Alto risco (HOSPSUS) *15ªRS

ESTRATIFICAÇÃO DO RISCO GESTACIONAL Exceções na 15ªRS HIV+: APS + Ambulatório da SAE (agendamento direto via telefone) + 1 consulta no Alto Risco da Santa Casa ou HU no final da gestação (a partir do 3º trimestre de gestação já agenda via SISREG); Toxo+: APS + Ambulatório de Toxoplasmose do HU (agendamento direto via telefone) Lúpus: APS + Ambulatório de Alto Risco do HU (agendamento via SISREG)

ESTRATIFICAÇÃO DO RISCO PEDIÁTRICO RISCO HABITUAL Toda criança que não apresentar condições ou patologias que evidenciam algum risco. Vínculo Ambulatorial: APS/UBS Vínculo Hospitalar: Hospital de referência para o Risco Habitual e Intermediário

ESTRATIFICAÇÃO DO RISCO PEDIÁTRICO RISCO INTERMEDIÁRIO • Filhos de mãe negra e indígena; • Filhos de mãe com menos de 15 anos ou mais de 40 anos; • Filhos de mães analfabetas ou com menos de 3 anos de estudos; • Filhos de mães com histórico de aborto, natimorto ou óbito; • Filhos de mães com menos de 20 anos e mais de 3 partos; • Filhos de mães que morreram no parto/puerpério; • Prematuridade entre 34 a 36 semanas (15ªRS); • Peso ao nascer entre 1. 501 g a 2. 500 g (15ªRS). Vínculo Ambulatorial: APS/UBS + Centro Mãe Paranaense Vínculo Hospitalar: Hospital de referência para o Risco Habitual e Intermediário

ESTRATIFICAÇÃO DO RISCO PEDIÁTRICO ALTO RISCO • Asfixia grave (Apgar < 7 no 5. º minuto de vida); • Muito baixo peso ao nascer (< 1. 500 g); • Desnutrição grave; • Crescimento e/ou desenvolvimento inadequados; • Presença de doenças de transmissão vertical (toxoplasmose, sífilis, HIV); • Triagem neonatal positiva; • Prematuridade com IG < 34 semanas (15ªRS); • Mal formações congênitas (15ªRS); • Internamento em UTI Neo/Ped ou UCI por período superior a 48 horas (15ªRS). Vínculo Ambulatorial: APS/UBS + Centro Mãe Paranaense ou Ambulatório de Alto Risco Vínculo Hospitalar: Hospital de referência para o Alto Risco

ESTRATIFICAÇÃO DO RISCO PEDIÁTRICO Exceções na 15ª RS 1. Criança nascida em outro hospital que não Santa Casa ou HU e estratificada como alto risco na alta ou durante a puericultura no 1º ano de vida - Se referência for HU: ir pessoalmente ao ambulatório do HU portando documentos da criança (cartão SUS, Registro de Nascimento e comprovante de endereço) e encaminhamento médico ou de enfermagem para proceder o agendamento (pode ser o motorista do município). - Se referência for Santa Casa: ligar no Ambulatório de Alto Risco Pediátrico da Santa Casa pelo telefone 3027 -5838 e falar com Natália ou Ana Paula 2. As crianças com diagnóstico confirmado de Microcefalia por Zika Vírus deverão ser agendadas no Ambulatório de Alto Risco do HU, independente da referência

EXAMES LABORATORIAIS 1º TRIMESTRE • Teste Rápido de Gravidez; • Teste Rápido para Hepatites Be. C • Teste Rápido para HIV ou Anti HIV 1 e 2 (Elisa); • Teste Rápido para sífilis; • VDRL; • FTA-ABS ou CMIA; • Teste Rápido de Proteinúria (a critério médico); • Triagem sanguínea; • Pesquisa de Fator Rh; • Eletroforese de hemoglobina (Teste da Mãezinha); • Urina I + urocultura; • Glicose; • HBs. Ag; • Toxoplasmose Ig. G e Ig. M; • Parasitológico de fezes; • TSH; • Coombs indireto (se mãe Rh negativo); • Papanicolau • USG obstétrica.

EXAMES LABORATORIAIS 2º TRIMESTRE 3º TRIMESTRE • Teste Rápido para HIV ou Anti HIV 1 e 2 (Elisa); • Teste Rápido para sífilis; • VDRL; • FTA-ABS; • Urina I + urocultura; • TTOG (Entre 24 – 28 semanas); • Toxoplasmose Ig. G e Ig. M • Teste Rápido para HIV ou Anti HIV 1 e 2 (Elisa); • Teste Rápido para sífilis; • VDRL; • FTA-ABS; • Urina I + urocultura; • Toxoplasmose Ig. G e Ig. M; • Coombs indireto (se mãe Rh negativo)


TIPOLOGIA HOSPITALAR Linha Guia pág. 28 -31

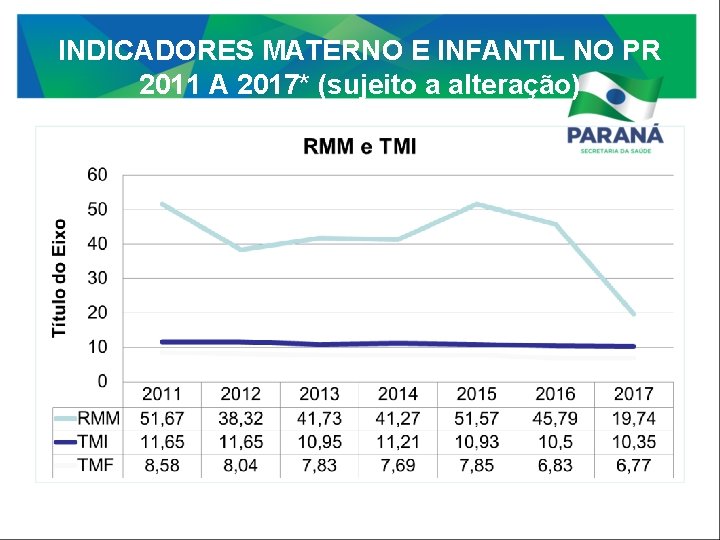
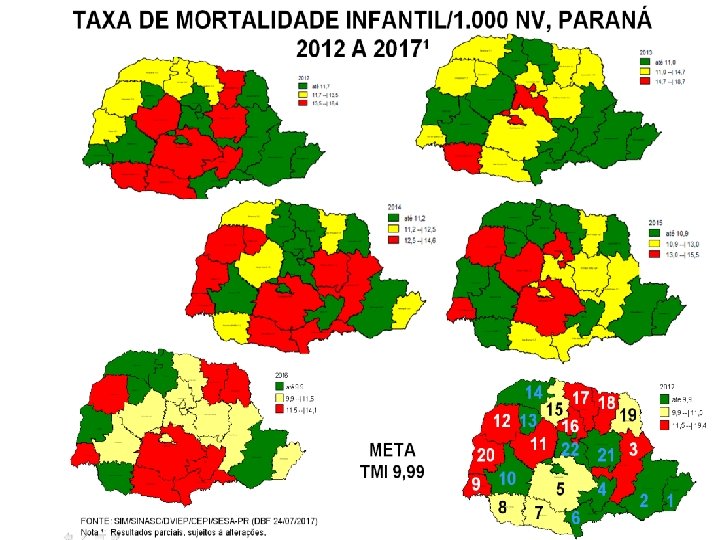
INDICADORES MATERNO E INFANTIL NO PR 2011 A 2017* (sujeito a alteração)


GOVERNANÇA DE REDE DELIBERAÇÃO Nº 266– 27/08/2012 OBJETIVO: Estabelecer sistema de governança único para toda a rede com o propósito de criar uma missão, visão e estratégias nas organizações que compõem a região de saúde; definir objetivos e metas que devam ser cumpridos no curto, médio e longo prazo; articular as políticas institucionais; e desenvolver a capacidade de gestão necessária para planejar, monitorar e avaliar. O QUE É GOVERNANÇA DE REDE: Arranjo organizativo que permite a gestão de todos os componentes dessas redes, é a gestão das relações entre a Atenção Primária em Saúde, os pontos de atenção secundário e terciários, os sistemas de apoio e os sistemas logísticos. JUSTIFICATIVA: Como a integralidade da assistência à saúde nas Redes de Atenção extrapola a Região de Saúde, pois nem todas as regiões do Estado possuem suficiência de serviços, principalmente os de alta complexidade, como também , poderá acontecer que uma macrorregião tenha que buscar em outra macrorregião essa suficiência, é necessário ter um espaço de governança que, baseado no planejamento macrorregional, acompanhe, avalie o planejamento macrorregional e formule proposições para a melhoria da organização das Redes de Atenção.

GOVERNANÇA DE REDE DELIBERAÇÃO Nº 042– 25/02/2014 • Instituiu o Comitê Executivo Macrorregional da Rede Mãe Paranaense, da Macrorregião Noroeste do Estado do Paraná (PIONEIRO NO ESTADO) • O Comitê Executivo Macrorregional tem como objetivo monitorar, acompanhar e propor soluções para o adequado funcionamento da Rede Mãe Paranaense na macrorregião • O comitê opera como Secretaria Executiva por delegação da CIB Estadual • Implantação na macrorregião norte em 2016 e nas demais macrorregiões do Estado em 2017.

GOVERNANÇA DE REDE COMPOSIÇÃO DO COMITÊ MACRORREGIONAL • Diretores e servidores das Regionais de Saúde que comõem a macrorregião; • Representante do CRESEMS; • Representante(s) das SMSs dos municípios sede de cada Regional de Saúde; • Representante(s) dos Consórcios Intermunicipais de Saúde (Centros Mãe Paranaense); • Representantes dos Hospitais de Referência para o Alto Risco Gestacional e Pediátrico; • Membro do Conselho Estadual de Saúde

GOVERNANÇA DE REDE • Periodicidade: mensal, a ser definida num dia específico de determinada semana do mês; • Local: Inicialmente no município sede da macro, podendo ser estendido para um formato itinerante com mudança dos locais para os demais municípios sede das Regionais de Saúde que compõem a macro.

GOVERNANÇA DE RESULTADOS NA MACRO NOROESTE • Definição e monitoramento de metas e diretrizes para os serviços (ex. : painel de bordo); • Elaboração de estratégias para qualificar a assistência pré-natal e puericultura; • Organização da Rede e estabelecimento de referências macrorregionais para determinados serviços;

GOVERNANÇA DE REDE • Compartilhamento de experiências exitosas; • Uniformidade de informações (e ações) entre as regiões de saúde e os pontos de atenção; • Discussão de temas pertinentes à cada região com vistas ao desenvolvimento de ações ou criações de normas, diretrizes e estratégias de solução (afim de solucionar vieses).

NEAR MISS • Estratégia do NEAR MISS materno no Paraná • O near miss materno é definido como “uma mulher que quase morreu, mas sobreviveu a uma complicação grave, ocorrida durante a gravidez, o parto ou em até 42 dias após o término da gravidez”. Trata-se de uma estratégia da Organização Mundial de Saúde para avaliar a qualidade da atenção à saúde dedicada às gestantes e o desempenho dos serviços de saúde no atendimento das condições ameaçadoras à vida com vistas à redução da mortalidade materna evitável. • • A identificação dos casos de near miss materno pode ser realizado a partir de duas questões simples: 1. Esse caso refere-se a uma gestante ou puérpera? 2. Essa mulher correu risco de morrer com necessidade de assistência hospitalar por fatores/doenças ligados à gestação? • • • Se a resposta for SIM a essas duas perguntas, é possível estar diante de um caso de near miss materno.

NEAR MISS • Os fatores mais comuns que indicam o agravamento dos casos, relacionados à assistência e ao diagnóstico podem ser: • Fatores assistenciais; • Fatores Diagnósticos; • Necessidade de terapia intensiva; • Eclâmpsia/pré-eclâmpsia/HELLP; • Necessidade de hemotransfusão; • Atonia uterina; • Placenta acreta; • Utilização de Sulfato de Magnésio; • Tromboembolismo pulmonar; • Hospitalização Prolongada; • Sepse.

NEAR MISS O near miss materno é considerado um evento sentinela. Seu monitoramento e investigação no Estado do Paraná possuem três objetivos principais: 1. Identificar quais as ações podem ser aplicadas no contexto do serviço hospitalar para qualificar a assistência: Casos de near miss materno que são investigados são fontes de informações para implementar melhorias nos processos de assistência por meio da atuação dos Núcleos de Segurança do Paciente, das Comissões de Controle de Infecção Hospitalar, das equipes da assistência obstétrica, do alojamento conjunto e da terapia intensiva, entre outros. A discussão intersetorial aberta, clara e focada nos processos proporciona o aprimoramento dos profissionais, a melhoria da comunicação entre as equipes e a possibilidade de sugerir soluções criativas e inteligentes, bem como soluções práticas de aperfeiçoamento dos processos e qualificação das equipes a partir de evidências científicas e protocolos disponíveis.

NEAR MISS 2. Identificar falhas na rede assistencial (pública ou privada) que devem ser corrigidas para evitar novos desfechos graves. A identificação dos casos de near miss materno nos serviços hospitalares são uma importante fonte de informações acerca das ações e dos serviços propostos pela Rede Mãe Paranaense para organização da assistência obstétrica. O hospital é o serviço de maior complexidade para a gestante ou puérpera que sofre complicações ou agravamento do seu quadro. Os profissionais que atendem a paciente no serviço hospitalar podem identificar situações de fragilidade da rede e fornecer informações relevantes de maneira rápida. Baseadas nestas informações, as Regionais de Saúde atuam na melhoria dos fluxos e das políticas de assistência ao pré-natal, parto e puerpério.

NEAR MISS 3. Monitorar e avaliar os casos notificados para identificar padrões regionais que podem ser enfrentados a partir de políticas e/ou intervenções públicas específicas. O monitoramento e a avaliação dos casos de near miss materno trazem informações que auxiliam o gestor para o fortalecimento de políticas públicas, educação permanente em saúde, gerenciamento de recursos e o estabelecimento de fluxos e referências que correspondem à realidade regional e/ou estadual.

FLUXO DE NOTIFICAÇÃO DO NEAR MISS MATERNO • Cadastrar o hospital no site da SESA/FORMSUS; • Detectar o caso por equipe responsável; • Notificar no formulário impresso; • Estabelecer um médico para “validar” os casos (sugestão); • Digitar a notificação no FORMSUS.

LINK DE ACESSO • http: //www. saude. pr. gov. br/modules/co nteudo/conteudo. php? conteudo=2892 • OU • Site da SESA-PR -> Rede Mãe Paranaense (link lateral esquerdo) -> Near Miss

GRATA PATRÍCIA DANIELLE TORRES MATILE patriciamatile@sesa. pr. gov. br (44) 99949 -9059