Profesor universitar Dr Valentin Friptu I Afeciunile hepatice


















































- Slides: 56

Profesor universitar – Dr. Valentin Friptu

I. Afecţiunile hepatice 1. 2. 3. 4. 5. Noţiuni despre fiziopatologia ficatului Clasificarea afecţiunilor hepatice Afecţiuni hepatice asociate sarcinii Afecţiuni hepatice apărute pe fond de sarcină Afecţiuni hepatice cronice Afecţiunile sistemului bilioexcretor II. Afecţiunile renale 1. 2. 3. 4. Noţiuni despre fiziopatologia rinichiului Infecţia căilor urinare la gravide. Diagnosticul. Cistita. Pielonefrita acută şi cronică


Ficatul este sediul metabolismului glucidic, lipidic şi aminoacidic, precum şi al neutralizării substanţelor toxice. Datorită funcţionării acestui organ se menţine nivelul glicemiei ca rezultat al glicogenolizei şi glicogenezei, are los sinteza proteinelor, a multor factori de coagulare, antitrombinei III, proteinelor C şi S.

Afecţiunile care antrenează perturbarea funcţiei hepatice la gravide pot fi divizate în două grupe: v Afecţiuni hepatice specifice sarcinii: colestaza intrahepatică de sarcină, steatoza hepatică acută de sarcină (sdr. Sheehan), sindromul HELLP. v Afecţiuni hepatice independente de sarcină: hepatita acută virală şi iatrogenă, pe fondul cărora survine sarcina: hepatita cronică, ciroza hepatică, hiperbilirubinemia benignă, litiaza biliară.

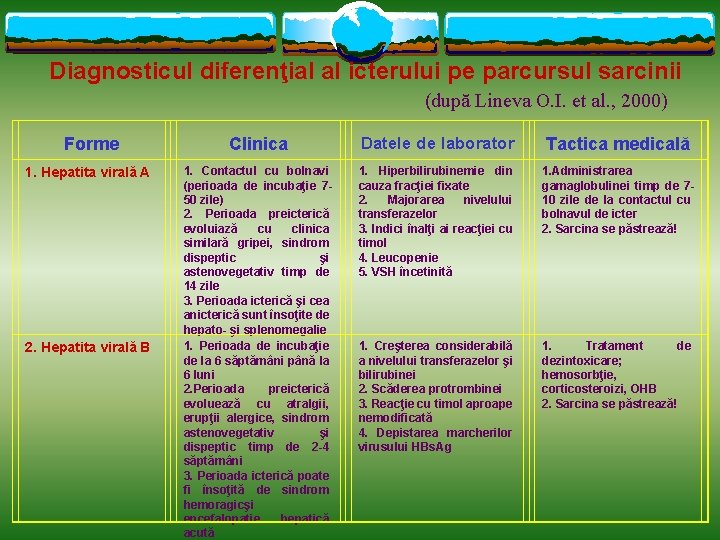
Diagnosticul diferenţial al icterului pe parcursul sarcinii (după Lineva O. I. et al. , 2000) Forme 1. Hepatita virală A 2. Hepatita virală B Clinica Datele de laborator Tactica medicală 1. Contactul cu bolnavi (perioada de incubaţie 750 zile) 2. Perioada preicterică evoluiază cu clinica similară gripei, sindrom dispeptic şi astenovegetativ timp de 14 zile 3. Perioada icterică şi cea anicterică sunt însoţite de hepato- şi splenomegalie 1. Perioada de incubaţie de la 6 săptămâni până la 6 luni 2. Perioada preicterică evoluează cu atralgii, erupţii alergice, sindrom astenovegetativ şi dispeptic timp de 2 -4 săptămâni 3. Perioada icterică poate fi însoţită de sindrom hemoragicşi encefalopatie hepatică acută 1. Hiperbilirubinemie din cauza fracţiei fixate 2. Majorarea nivelului transferazelor 3. Indici înalţi ai reacţiei cu timol 4. Leucopenie 5. VSH încetinită 1. Administrarea gamaglobulinei timp de 710 zile de la contactul cu bolnavul de icter 2. Sarcina se păstrează! 1. Creşterea considerabilă a nivelului transferazelor şi bilirubinei 2. Scăderea protrombinei 3. Reacţie cu timol aproape nemodificată 4. Depistarea marcherilor virusului HBs. Ag 1. Tratament de dezintoxicare; hemosorbţie, corticosteroizi, OHB 2. Sarcina se păstrează!

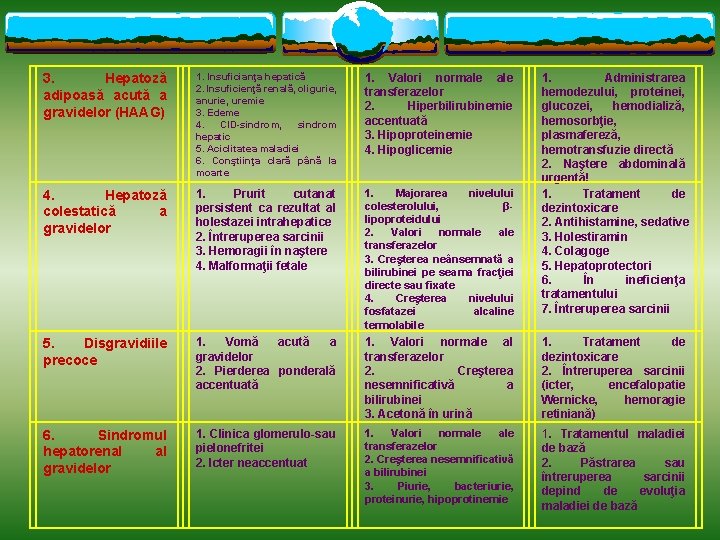
3. Hepatoză adipoasă acută a gravidelor (HAAG) 1. Insuficianţa hepatică 2. Insuficienţă renală, oligurie, anurie, uremie 3. Edeme 4. CID-sindrom, sindrom hepatic 5. Aciclitatea maladiei 6. Conştiinţa clară până la moarte 1. Valori normale transferazelor 2. Hiperbilirubinemie accentuată 3. Hipoproteinemie 4. Hipoglicemie 4. Hepatoză colestatică a gravidelor 1. Prurit cutanat persistent ca rezultat al holestazei intrahepatice 2. Întreruperea sarcinii 3. Hemoragii în naştere 4. Malformaţii fetale 1. Majorarea nivelului colesterolului, βlipoproteidului 2. Valori normale transferazelor 3. Creşterea neânsemnată a bilirubinei pe seama fracţiei directe sau fixate 4. Creşterea nivelului fosfatazei alcaline termolabile 5. Disgravidiile precoce 1. Vomă acută a gravidelor 2. Pierderea ponderală accentuată 1. Valori normale al transferazelor 2. Creşterea nesemnificativă a bilirubinei 3. Acetonă în urină 1. Tratament de dezintoxicare 2. Întreruperea sarcinii (icter, encefalopatie Wernicke, hemoragie retiniană) 6. Sindromul hepatorenal al gravidelor 1. Clinica glomerulo-sau pielonefritei 2. Icter neaccentuat 1. Valori normale transferazelor 2. Creşterea nesemnificativă a bilirubinei 3. Piurie, bacteriurie, proteinurie, hipoprotinemie 1. Tratamentul maladiei de bază 2. Păstrarea sau întreruperea sarcinii depind de evoluţia maladiei de bază 1. Administrarea hemodezului, proteinei, glucozei, hemodializă, hemosorbţie, plasmafereză, hemotransfuzie directă 2. Naştere abdominală urgentă! 1. Tratament de dezintoxicare 2. Antihistamine, sedative 3. Holestiramin 4. Colagoge 5. Hepatoprotectori 6. În ineficienţa tratamentului 7. Întreruperea sarcinii

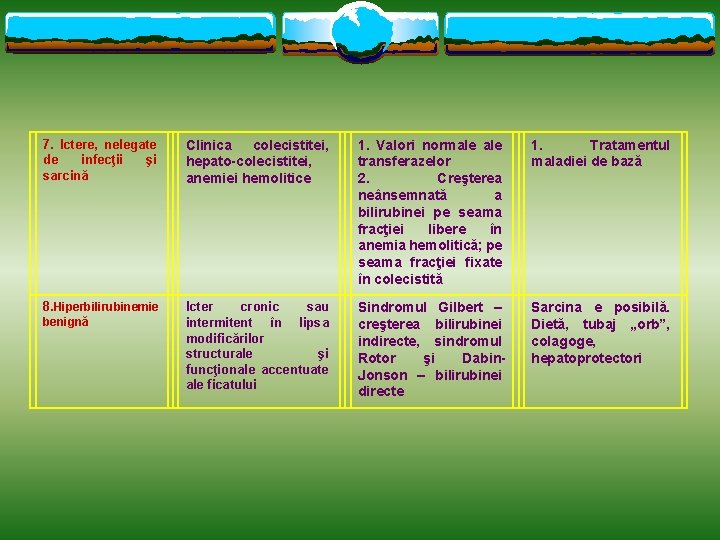
7. Ictere, nelegate de infecţii şi sarcină Clinica colecistitei, hepato-colecistitei, anemiei hemolitice 1. Valori normale transferazelor 2. Creşterea neânsemnată a bilirubinei pe seama fracţiei libere în anemia hemolitică; pe seama fracţiei fixate în colecistită 1. Tratamentul maladiei de bază 8. Hiperbilirubinemie Icter cronic sau intermitent în lipsa modificărilor structurale şi funcţionale accentuate ale ficatului Sindromul Gilbert – creşterea bilirubinei indirecte, sindromul Rotor şi Dabin. Jonson – bilirubinei directe Sarcina e posibilă. Dietă, tubaj „orb”, colagoge, hepatoprotectori benignă

Cauzele icterului la gravide Tulburări ale funcţiei hepatice Sinteza mărită de bilirubină Tulburarea conjugării sau excreţiei bilirubinei Cauzele tulburării funcţiei hepatice la gravide Cauze Incidenţă Hepatite virale 42% Colestaza de sarcină 21% Litiaza biliară 6% Vărsături incoercibile 6% Preeclampsia 5% Hemoliza 3% Alte afecţiuni 10% Necunoscute 7%

Cauzele hepatitei acute şi cronice la gravide Hepatita acută 1. afecţiuni caracteristice sarcinii 2. afecţiuni nelegate de sarcină Infecţii virale Alte infecţii Hepatita cronică Infecţii cronice Medicamente şi substanţe chimice Alte infecţii Preeclampsia severă sau sindromul Hellp Colestaza intrahepatică acută de sarcină Steatoza hepatică acută de sarcină Sindrom Budd-Chiari Abces hepatic Hepatită iatrogenă Ciroză primară biliară Boala. Willson Hepatita A, Hepatita B, Hepatita C Hepatita D Hepatita E Infecţii cu citomegalovirus Mononucleoza infecţioasă Febra Q Leptospiroză Malarie Salmoneloze Sifilis Toxoplasmoză Hepatita B Hepatita C Hepatita D Paracetamol, aspirină, Metil. Dopa, sulfanilamide, etanol Deficit de α 1 - antitripsină Maladii autoimune Ciroza primară biliară Boala Willson Hepatită alcoolică

Agentul etiologic Tipul Căile transmitere de Perioada de incubaţie, zile Virusul hepatitei A ARN- virus Hidrică, alimentară 15 -45 Virusul hepatitei B ADN-virus Parenterală, sexuală 30 -180 Virusul hepatitei C ARN- virus Transplacentară, parenterală, sexuală 15 -160

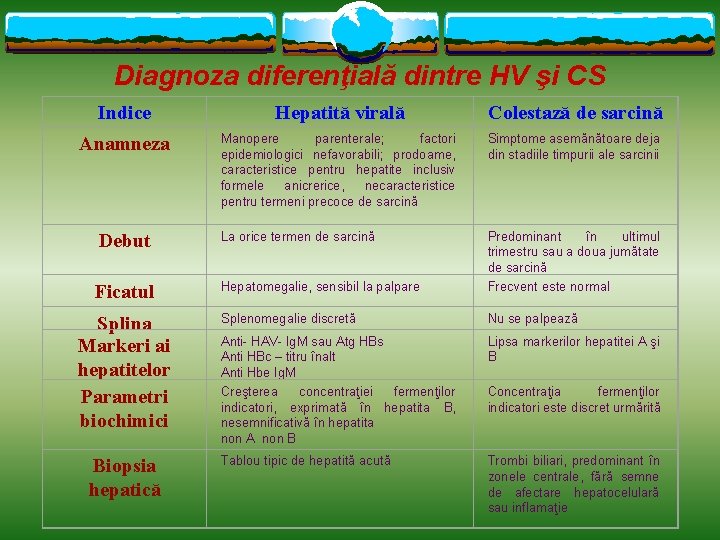
Diagnoza diferenţială dintre HV şi CS Indice Hepatită virală Colestază de sarcină Anamneza Manopere parenterale; factori epidemiologici nefavorabili; prodoame, caracteristice pentru hepatite inclusiv formele anicrerice, necaracteristice pentru termeni precoce de sarcină Simptome asemănătoare deja din stadiile timpurii ale sarcinii Debut La orice termen de sarcină Ficatul Hepatomegalie, sensibil la palpare Predominant în ultimul trimestru sau a doua jumătate de sarcină Frecvent este normal Splenomegalie discretă Nu se palpează Anti- HAV- Ig. M sau Atg HBs Anti HBc – titru înalt Anti Hbe Ig. M Creşterea concentraţiei fermenţilor indicatori, exprimată în hepatita B, nesemnificativă în hepatita non A non B Lipsa markerilor hepatitei A şi B Tablou tipic de hepatită acută Trombi biliari, predominant în zonele centrale, fără semne de afectare hepatocelulară sau inflamaţie Splina Markeri ai hepatitelor Parametri biochimici Biopsia hepatică Concentraţia fermenţilor indicatori este discret urmărită

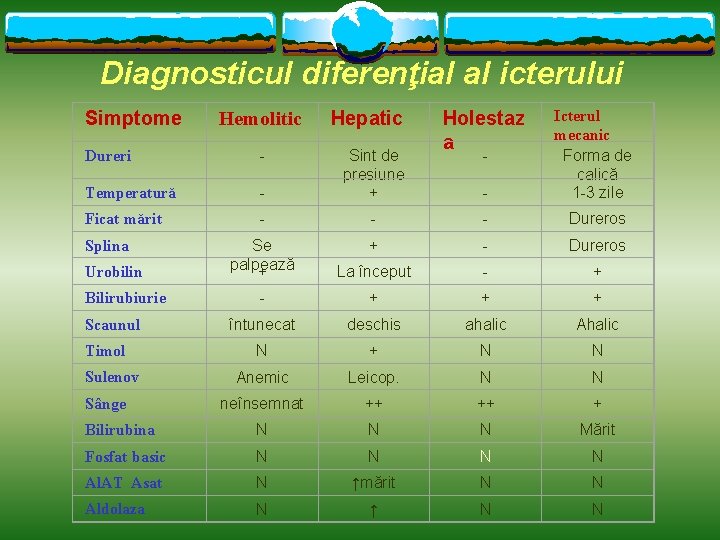
Diagnosticul diferenţial al icterului - Icterul mecanic Forma de calică 1 -3 zile - - Dureros + - Dureros La început - + + + întunecat deschis ahalic Ahalic N + N N Anemic Leicop. N N neînsemnat ++ ++ + Bilirubina N N N Mărit Fosfat basic N N Al. AT Asat N ↑mărit N N Aldolaza N ↑ N N Simptome Hemolitic Hepatic Dureri - Temperatură - Sint de presiune + Ficat mărit Se palpează + Splina Urobilin Bilirubiurie Scaunul Timol Sulenov Sânge Holestaz a -

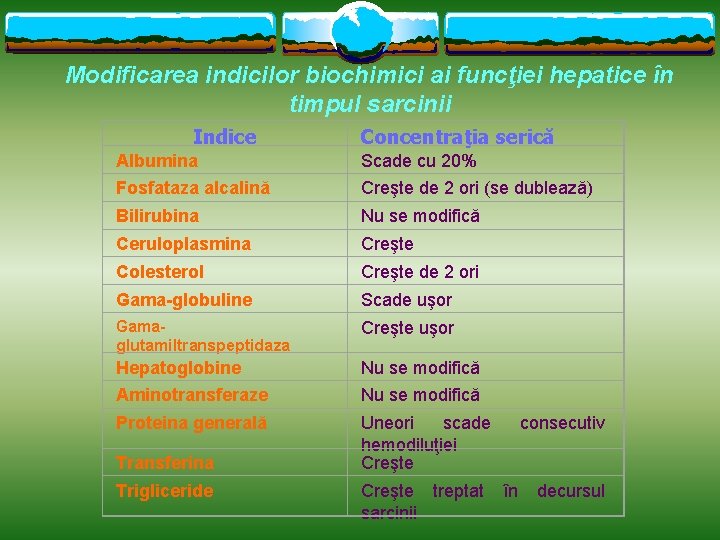
Modificarea indicilor biochimici ai funcţiei hepatice în timpul sarcinii Indice Concentraţia serică Albumina Scade cu 20% Fosfataza alcalină Creşte de 2 ori (se dublează) Bilirubina Nu se modifică Ceruloplasmina Creşte Colesterol Creşte de 2 ori Gama-globuline Scade uşor Gamaglutamiltranspeptidaza Creşte uşor Hepatoglobine Nu se modifică Aminotransferaze Nu se modifică Proteina generală Uneori scade hemodiluţiei Creşte Transferina Trigliceride Creşte treptat sarcinii consecutiv în decursul


Rinichiul, prin rolul său complex în asigurarea homeostazei hidro-electrolitice şi acido-bazice, în special, precum şi ca efector al celor mai diverse influenţe hormonale, joacă un rol central în adaptarea organismului pentru sarcină.

Modificările anatomice în sarcină 1. Rinichii sunt bilateral măriţi de volum, diametrul longitudinal creşte cu circa 1 cm. Este consecinţa creşterii fluxului sanguin, cu distensia şi mărirea de volum a glomerulilor. Rinichiul gestant mimează hipertrofia compensatorie a unui rinichi după nefrectomie unilaterală. 2. Ureterele sunt dilatate, în special din dreapta, consecinţa compresiei exercitate de uterul gravid, cât şi a unor mecanisme hormonale complexe. 3. Musculatura netedă a ureterelor este hipertrofiată (volumul urinar retenţionat poate ajunge la 20 -100 -300 ml)

Modificări renale funcţionale Hemodinamica renală Fluxul sanguin renal şi filtrarea glomerulară cu 30 -50% în cursul sarcinii. Fluxul plasmatic renal creşte în cursul sarcinii cu 50 -85% Filtratul glomerular creşte cu 50%, începând cu prima lună de sarcină. Se măreşte excreţia urinară a unor substanţe (uree, acid uric, creatinină, glucoză, aminoacizi, vitamine) Acidul uric sanguin scade precoce în sarcina normală, prin modificarea balanţei dintre secreţia activă şi reabsorbţia la nivel tubular.

Spaţiile hidrice ale organismului în sarcină Retenţia hidrosalină reprezintă un fenomen natural, necesar adaptării organismului la noua situaţie fiziologică Apă totală a corpului creşte în timpul sarcinii umane normale cu 7 -8 l. La mamă, creşterea volemică se face preponderent extracelular, cuprinzând spaţiile intravasculare şi interstiţiale Masa de eritrocite creşte în proporţie mai mică, rezultând anemia fiziologică a sarcinii Expansiunea volumului intravascular este de 2 -30% din creşterea spaţiului extracelular, restul e datorat creşterii substanţiale a fluidului interstiţial

Metabolismul electrolitic se reţine progresiv sodiul până la un total de 900 m. Eq Circa 300 m. Eq Na+ sunt reţinuţi în compartimentul extracelular al mamei - hipovolemie fiziologică (depăşeşte valorile prin simpla retenţie salină) Potasiul este retenţionat în sarcină, în medie 108 g, cu 12 g mai mult decât în organismul femeii negravide. În apropierea naşterii, spre deosebire de Na+ şi Cl, potasemia scade. Calciul şi fosforul. Gestaţia presupune o acumulare de calciu care sumează în organismul gravidei la sfârşitul sarcinii circa 30 g. De la săptămâna a 8 -a, scade sub 4, 61± 0, 27, Eq faţă de 5, 03 m. Eq la începutul sarcinii.

Restricţia sodată şi utilizarea diureticelor în sarcină – concepţie greşită !!! Se limitează expansiunea fiziologică a volumului extracelular, se reduce filtrarea plasmatică şi FG, scade fluxul sanguin uterin şi se afectează creşterea normală a produsului de concepţie. În sarcină se produce o nouă reglare a tonostatului, situaţia hiposmolarităţii moderate fiind percepută ca normală.

Reglarea echilibrului acido-bazic Rinichiul- efector principal al reglării homeostazei acido-bazice. Eliminarea în urină (predominant matinală) a unei cantităţi crescute de bicarbonat. Valorile plasmatice scad cu circa 4 mmol/l (22 m. Eq) Pierderea urinară de bicarbonat compensează efectul alcalozei prin hipocapnia indusă de hiperventilaţia gravidelor. Mecanismele renale de conservare şi generare a bicarbonatului rămân intacte. Se obţine o deviere a balanţei acido-bazice spre alcalin de circa 2 -4 mmoli (de la 7, 40 la circa 7, 44).

Examenul de urina la femeia gravidă Sedimentul urinar Creşte celularitatea (Leucocite, celule epiteliale) N – sub 10 c/v Prezenţa hematiilor – semnal de alarmă După Neciporenco Raportul L/ Er = 2 / 1 (L – 4000, E – 2000) Bacteriologia (Criteriile Kass) Peste 100 000 germeni /ml - severă 10 000 – 100 000 - se repetă Sub 10 000 urina se consideră sterilă

Examinarea imagistică a gravidelor – aspecte urologice Ecografia • Creşterea în volum a rinichilor (in mediu cu 1 cm) • Creşterea grosimii parechimului renal (2 -3 mm) • Dilatarea moderată a calicelor şi bazinetului cu aspect de hidrocalicoză sau hidronefroză (până in gradul II) • Vizualizarea ureterului dilatat, în special pe dreapta Examinarea radiologică - doar la necesitate începând cu trimestrul II.

INFECŢIA CĂILOR URINARE LA GRAVIDE Complicaţiile ITU pe parcursul gravidităţii: Anemia – 30 -60% paciente cu Iucronică Iminenta de naşteri premature – 5070% Gestoze tardive – 40 -80% Insuficienta feto-placentara Hipoxia cronica intrauterina a fatului Retinera dezvoltarii intrauterine

INFECŢIA CĂILOR URINARE LA GRAVIDE Complicaţiile ITU pe parcursul nasterii: Rupera prenatală a pungii amniotice Hipoxia intrauterina acuta a fatului Patologia fortelor de contractie Patologia perioadei de dilivrenta Naştera copiilor cu masă mai mică de 2500 gr. Complicaţiile ITU pe parcursul perioadei de lahuzie: Majorarea riscului infectiei puerperale 22 -33% Mortalitatea perinatală se majorează de 3 ori (320 -730‰)

EPIDIMIOLOGIA INFECŢIILOR CĂILOR URINARE LA GRAVIDE Bacteriurie asimptomatică - 6%(2 -13%). Cistită acută 1 -2% - la 20 -40% din gravidele cu infecţii a căilor urinare inferioare în trimestrul II şi III se dezvoltă pielonefrită acută. Pielonefrită acută – 1 -2, 5% (la 10 -30% din gravide se observă recidive).

Diagnosticul INFECŢIEI tractului urinar la gravide Anamneza: • evidenţierea patologiei infecţios –inflamatorii a tractului urinar antecedentă sarcinii • anomalii de dezvoltarea a tractului urinar şi alte patologii urologice (reflux vezicoureteral, nefroptoză, nefrolitiază, etc. ) • bacteriuria asimptomatică • focare de infecţie cronică genitală (agnexită, colpită) şi extrarenală (carie dentară, amigdalită, colecistită) • stări, asociate cu imunodeficienţă • infecţie urinară în sarcinile precedente • predispoziţie ereditară • diabet zaharat

v v v Dureri , care se intensificâ la palpare şi umplerea vezicii urinare; Dureri în regiunea lombară; Polachiurie Oligurie, rar anurie; Disurie Hematurie terminală Febră 39 -40 C, sau subfibrilitet în cistite; Frison Greţuri, vomă, semne de intoxicaţie; Hipertensiune -20% în PA Piurie macroscopică

Diagnosticul paraclinic a patologiei tractului urinar la gravide • Hemograma: leucocitoză, IL>1, devierea formulei leucocitare în stânga, anemie hipocromă (100 g/l). • Proba Zimniţki: izohipostenurie, nicturie. • Analiza biochimică a sângelui: creşterea nivelul ureei şi creatininei. • Examinarea urinii: leucociturie mai mare de 10 leucocite pe un câmp microscopic in analiza generală, şi mai mult de 4000 leucocite /ml (după Neciporenko), bacteriurie semnificativă, micro- mai rar macrohematurie proteinurie < de 1, 0 g/l.

Diagnosticul paraclinic a patologiei tractului urinar la gravide Examinarea bacteriologică a urinii şi identificarea sensibilităţii germenului la antibiotice. Limite de timp v Microscopia urinii se efectuiază timp de 4 ore după colectarea probei v Pentru examinare se poate lua nu numai porţiunea urinii de dimineaţă. Se poate lua urina, care s-a aflat în vezica urinară 46 ore. v Pentru examinare bacteriologică se colectează urina 3 zile la rând. v v Examenul ecografic: ambii rinichi măriţi în volum, cu zonă parenchimatoasă lărgită, hipoecogenă, semnele unui factor uropatic, stazei sau hidronefrozei.

v v v Dureri suprapubiene permanente sau la micţie Arsuri în timpul micţiei Micţiuni imperioase Polachiurie Hematurie terminală Febra este absentă Se va diferencia de sindrolmul cistitic/uretral indus hormonal sau alergic.

Factori predispozanti • Prezenţa germenilor patogeni în organism • Dereglarea urodinamicii • Acţiunea progesteronului asupra receptorilor căilor urinare • Hipotonia ureterului, accentuată de infecţie Frecvenţa maximă – trimestrul III Perioade de risc: 12 -15, 22 -28, 32 -34, 39 -40

Tactica curativă a pielonefritei acute Tratamentul cu antibiotice poate fi început imediat după recoltarea urinii la examen bacteriologic: În primele 13 săptămâni de gestaţie sunt preferabile antibioticele cu potenţial teratogen minim: Amoxacilin/klavulant 1, 2 g - 3 -4 ori/24 ore Între săptămânile 14 – 40 în tratament se recomandă utilizarea antibioticelor mai eficace, dar cu acţiune toxică fetală şi renală redusă: Cefuroxim de natrium 0, 75 – 1, 5 g, 3 ori/ 24 ore Ceftriaxon 1 -2 g, 1 dată/ 24 ore În formele abacteriene se preferă tratament empiric cu peniciline semisintetice, eritromicină sau cefalosporine sub controlul evoluţiei leucocituriei În celelalte cazuri şi în lipsa eficacităţii tratamentului timp de 48 -72 ore se ţine cont de rezultatul antibiogramei

Tactica curativă a pielonefritei acute v v v Durata tratamentului antibacterian este condiţionată de eficacitatea acestuia, dar în mediu nu depăşeşte 2 -3 săptămâni Restabilirea pasajului urinar prin poziţie genopectorală sau cateterizarea ureterilor Asigurarea diurezei – prin administrarea soluţiilor parenterale (sol. Glucoză 5%, sol. Na. Cl 0, 9%, sol. Ringer) şi lichidelor perorale (sucuri, apă minerală, ciai din plante) Sporirea rezistenţei organismului la infecţie (vitaminoterapia, tratament antioxidant) Asanarea focarelor de infecţie În formele purulente tratament chirurgical

Tactica curativă a pielonefritei cronice • Faza acută şi recidivele se tratează la fel ca pielonefrita acută • Acutizările pielonefritei cronice abacteriene necomplicate se recomandă de tratat cu macrolide, care sunt eficace şi în infecţiile cu Mycoplasme şi Chlamydii • În formele de pielonefrită cronică gestaţională latentă şi necomplicată se recomandă de obţinut de la administrarea unui preparat antimicrobian • În cazurile de afecţiune bilaterală în cursul tratamentului se ţine cont de pericolul insuficienţei renale • Asanarea focarelor de infecţie * În toate cazurile de infecţie urinară simptomatică este raţională administrarea celui mai simplu şi mai puţin costisitor din tratamentele accesibile.

Conduita gravidelor cu pielonefrită preexistentă v Sarcina şi naştera cînd funcţia renală este păstrată (valori ale creatininei între 1, 1 -1, 4 mg % înainte de sarcină, iar tensiunea arterială sub 140/90) sarcina nu influinţiază pielonefrita preexistentă este păstrată va decurge normal, modalitatea de preferinţă a naşterii este per vias naturalis. v Gravidele cu pielonefrită preexistentă sarcinii dar cu valori ale creatininei peste 1, 5 mg % înainte de sarcină, tensiunea arterială peste 140/90 mm. Hg şi filtrarea glomerulară sub 70 ml/min au un prognostic nefavorabil materno-fetal (preeclampsie supraadăugată (hipertensiune arterială agravată de sarcină), care majorează incidenţa naşterelor premature (37%), mortalitatea perinatală (25 -35%) şi mortalitatea maternă determinată de riscul hemoragiilor intracraniene.

Riscul folosirii medicamentelor în gestaţie v v v v Sulfanilamidele –tulburări al embriogenezei, boala hemolitică la nou născuţi. Trimetroprim(Co-trimazolului), pirimetadina (toxoplazmoza) – afectează absorbţia de acid folic, anomalii a SNC şi a platumului dur(cerlul gurii), moartea embrionului, a/spontan Nitrofuranele – efect hemolitic la nou-nascut. Aminoglicozidele - efect ototoxic (afectarea nervului auditiv) nefrotoxice, boala hemolitică la nou născuţi. Hinolinele/ftorhinolinele – hemoliză şi distrugerea cartilajelor la nounascut Nitroxolina – acţionează negativ asupra nervului optic periferic. Tetraciclinele – discromii dentare şi malformaţii scheletice Metronidozolul – teratogen, efect hemolitic la nou-nascut.

Tactica curativă a infecţiilor urinare în sarcină Bacteriuria asimptomatică 1. 2. 3. 1. Utilizarea antibioticului în funcţie de termenul de gestaţie şi în corespundere cu antibiograma timp de 3 zile sub control bacteriologic a urinei: Amoxacilin/klavulant 1, 2 g - 3 -4 ori/24 ore Cefuroxim de natrium 0, 75 – 1, 5 g, 3 ori/ 24 ore Ceftriaxon 1 -2 g, 1 dată/ 24 ore Tratament cu o singură doză : Ampicilină 4, 0 gr, 2. Amoxicilină 3, 0 gr 3. Cefalexină 3, 0 gr. Ambele strategii curative au eficacitate bună. Continuarea tratamentului cu derivaţi de nitrofuran (nitrofuran-toină, nitroxolină) în caz de recidivă. Cure antiinflamatorii profilactice (ceai din plante medicinale ) la 18 -20, 26 -32, 39 săptămâni gestaţie cu o durată de 10 -12 zile. Asanarea focarelor de infecţie.

Măsuri profilactice 1) Regimul igienic: plimbări la aer zilnice; gimnastică polipoziţională; limitarea ridicării greutăţilor (3 kg); respectarea igienei personale. 2) Regim dietetic: alimentaţie bogată în fructe şi legume, proteine(carne de viţel, pasăre; peşte, ouă, nuci, crupă de hrişcă), produse lactate – acide (iaurt); până la termenul de 28 săptămâni gestaţie, cantitatea de lichid întrebuinţat 1500 -2000 ml, în trimestrul III – sub 1500 ml, ciai din plante medicinale cu efect uroantiseptic (ceai renal, „Nefrosal”, coacăză, răchiţele, urzică, planta ursului) alternat pe parcursul sarcinii cu sucuri din fructe (prune, caise, persic, fructe citrice).

Măsuri profilactice 3) Asanarea focarelor de infecţie (carie dentară, amigdalită, colecistită, colită, vaginită). 4) Sporirea rezistenţei nespecifice a organismului prin: respectarea unui regim igieno-dietetic adecvat; măsuri de imunocorecţie şi imunomodulare (laseroterapie, baroterapie, remedii adaptogene); tratarea corectă a bolilor, care scad rezistenţa organismului la infecţie (diabet zaharat, anemia). 5) Depistarea precoce şi aplicarea măsurilor curativo-profilactice timpurii: Pacientelor cu risc de dezvoltare a infecţiilor urinare şi cu pielonefrită cronică; Prevenirea recidivelor infecţiilor urinare prin supravegherea, dinamica şi respectarea măsurilor profilactice.


Clasificarea I. Diabetul zaharat existent până la sarcină II. A. Insulinodependent (DZID) III. tip I – la copii şi tineri, ce se caracterizează printr-o insuficienţă absolută de insulină şi necesită tratament şi substituţie obligatoriu. IV. B. Insulinoindependent (DZII) tip II – diabet zaharat la persoane mai în vârstă de 35 ani, cu masă ponderală normală(rar) sau supraponderală (des) şi se caracterizează printr-o insuficienţă relativă de insulină şi merită tratament cu dietă, pastile ce diminuează glucoza sângelui, sau şi insulină în dependenţă de gradul de manifestare.

Clasificarea C. Secundar (continuare) Include un grup de dereglări heterogene ale metabolismului glucidic cauzate de patologiile de etiologie hormonală (secreţie în exces a hormonilor antiinsulinici), acţiunea substanţelor medicamentoase sau chimice, sindroame genetice. II. Diabet zaharat de gestaţie – scăderea toleranţei la III. glucoză de orice grad de manifestare (diabet manifestat sau IV. latent), depistat în timpul gravidităţii pentru prima dată.

Clasificarea P. White (1965, 1971) Clasa A - DZ depistat înaintea sarcinii, controlat doar printr-un regim alimentar, se instalează în orice vârstă. Clasa B - DZ se instalează la 20 ani sau mai târziu sau are o durată de evoluţie de mai puţin de 10 ani. Clasa C 1 - DZ se instalează între 10 -19 ani. C 2 - durata de când sa instalat este de 10 -19 ani Clasa D 1 – vârsta instalării este sub 10 ani D 2 – durata este de peste 20 ani D 3 – retinopatie diabetică D 4 – leziuni ale vaselor periferice D 5 – hipertensiune

Clasificarea P. White (1965, 1971) (continuare) Clasa F – nefropatie diabetică Clasa R – retinopatie proliferativă sau hemoragie a corpului vitros Clasa RF – prezenţa nefropatiee diabetice şi retinopatiei proliferative Clasa H – boală cardiacă aterosclerotică Clasa G – leziuni vasculare multiple

Criteriile de diagnostic аl diabetului zaharat simptome de diabet plus nivelul ocazional de glucoză în plasmă > 11, 1 mmol/l (> 200 mg/dl). "Ocazional" este definit са orice timp sau zi indiferent de timpul ultimei injecţii alimentare. Simptomele clasice de diabet includ poliuria, polidipsia şi о scădere inexplicabilă în greutate. nivelul plasmatic de glucoză ре nemâncate > 7, 0 mmol/l (> 126 mg/dl). "Ре nemâncate" este definit са neconsumarea de calorii ultimele сеl puţin 8 orе. nivelul de glucoză peste 2 оrе în cadrul testului de toleranţă la glucoză > 11, 1 mmol/l (> 200 mg/dl). Testul trebuie să fie efectuat conform recomandărilor OMS, сu utilizarea а injecţiei de glucoză conţinând echivalentul а 75 -g de glucoză anhidrică dizolvată în арă.

Contraindicaţii pentru sarcină DZ insulindependent cu prezenţa complicaţiilor vasculare rapid progresante. Ele complică evoluţia sarcinii şi agravează pronosticul pentru mamă şi făt (angiopatie, retinopatie, neuropatie, glomeruloscleroză); prezenţa formelor labile ale DZ şi insulindependente, ce nu se supun compensării; DZ la ambii părinţi; asocierea DZ şi rezus-imunizarea mamei, TBC, hipertensiune arterială; asocierea DZ cu afecţiuni cardiovasculare, cu dereglări ale hemodinamcii şi reumatismului activ; naşterea de către bolnavă a altor copii cu malformaţii; mortinatalitate în antecedente.

Complicaţiile materne disgravidii precoce mai grave, favorizând cetoacedoza, avorturi spontane, fiind determinate de patologia vasculară existentă; naşteri premature (15 -30%); riscul înalt al dezvoltării gestozei tardive (30 -59%); polihidramniosul (20 -30%); afecţiuni inflamatorii ale tractului urogenital, colpite; înrăutăţirea evoluţiei nefro- şi retinopatiilor; riscul înalt al apariţiei cetoacidozei diabetice; travaliu lung, dishinetic, naştere complicată, operaţie cezariană mai frecvent; post partum: hemoragii, infecţii.

Complicaţiile fetale anomalii de dezvoltare; modificarea dimensiunilor fătului (macrosomia, microsomia); creşterea disproporţională a diverselor sisteme şi organe; sindromul de ditressă respiratorie; hipoglicemie; policitemie; hiperbilirubinemie; sporirea riscului dezvoltării diabetului zaharat; hipocalciemia, hipocaliemia, hipomagneziemia.

Diabetul zaharat şi sarcina Perioada Testele preconcepţie Control glicemic matern 8 -10 săpt. USG (lungimea cranio-caudală) 16 săpt. Nivelul alfa-fetoproteină maternă 20 -22 săpt. USG, ECG fetală 24 săpt. , 32 săpt. USG (creşterea fetală) 34 săpt. Teste biofizice, săptămânal profilul biofizic 36 săpt. USG (creşterea fetală) 37 -38 săpt. Naştere DZ subcompensat, ş. a. 38 -40 săpt. Naştere

Recomandări dietetice accesibile în orice centru сu încurajarea dietei bogate în complexe de hidraţi de carbon, fibre solubile şi vitamine, сu reducerea cantităţilor de lipide saturate (recomandare grad D). Terapie metabolică nutriţională (în corelaţie сu dezideratul nivelului de glucoză în sânge stabilit): aport caloric între 30 -35 kcal/kg/zi, lа obeze 24 kcal/kg/zi. Соmроziţia dietei 50 -60%/20 -25%/20% pentru glucide/proteine/ grăsimi respectiv. Hipoglicemicele сu administrare orală nu sunt recomandate în sarcină. Monitorizarea glucozei de-a lungul insulinoterapiei preferenţial după injestia alimentară (recomandare grad B). Naşterea înainte de termen în prezeţta semnelor de macrosomie, polihidroamnioză, control metabolic nesatisfăcător, sau complicaţii obstetricale, сu evaluarea mаtuгităţii pulmonare şi profilaxia detresei respiratorii.

Indicaţiile către operaţia cezariană v făt macrosom v disproporţie feto-pelviană v preeclampsii severe v dereglări vasculare (angiopatii) v retinopatie diabetică grad avansat v uter cicatricial v prezentaţie fesieră v naştere prematură v hipoxii progresante ale fătului

Tratamentul DZ în naştere administrarea de insulin simplu în perfuzie 0, 5 unităţi peoră v perfuzia cu Sol. Glucoză 5%-100 ml/oră v monitorizarea glicemiei materne la fiece oră v Comlicaţiile naşterii distociile umeraşilor v disproporţii feto-pelviene v traumatism matern şi fetal sporit v insuficienţa forţelor de contracţii v hemoragii v

Conduita postpartum v v Pacientele imediat după naştere necesită o cantitate mică de insulină determinată în baza nivelului glicemic După 3 -4 zile de la naştere se reia doza de insulină la 2/3 de insulină de înaintea sarcinii Supravegherea nou-născutului : v Aprecierea glucozei la 1 oră după naştere şi înainte de primele 4 injestii alimentare (nivelul de glucoză < 2, 0 mmol/l testare repetată – dacă se confirmă se iniţiază tratament). Complicaţii postpartum v v v Hipogalactii Infecţii puierperale Infecţii ale tractului urinar
