Jakost povezanosti kvalitativnih varijabli Relativni rizik Pripisivi atributivni

Jakost povezanosti kvalitativnih varijabli Relativni rizik, Pripisivi (atributivni) rizik, Omjer izgleda, …


Povezanost kvalitativnih varijabli – rizik Parametri koji opisuju jakost (intenzitet) povezanosti ispitivanih kvalitativnih obilježja, ali i rizik opisuju rizik za češće zajedničko pojavljivanje nekih stanja ispitivanih obilježja APSOLUTNI RIZIK = rizik za razvoj bolesti = broj oboljelih/ broj osoba pod rizikom za razvoj bolesti RELATIVNI RIZIK (RR od engl. relative risk, omjer rizika), = apsolutni rizik osoba u izloženoj skupini (EER) podijeljen s apsolutnim rizikom osoba u neizloženoj skupini (CER) tj. skupini koja nije izložena “sumnjivom uzročnom čimbeniku“ (odnos dviju incidencija) PRIPISIVI RIZIK (AR od atibutive risk, ATRIBUTIVNI RIZIK) = apsolutni rizik osoba u izloženoj skupini umanjen za apsolutni rizik osoba u neizloženoj skupine (razlika dviju incidencija) – prikazuje se kao postotak ili proporcija EER-CER=30%=0. 3 => proporcija objašnjivosti rizičnog događaja sumnjivim rizičnim faktorom

Omjer izgleda (OR od engl. odds ratio) Glavna mjera povezanosti u istraživanju slučajeva i kontrola “zamjena” za RR

Omjer izgleda (OR) OMJER IZGLEDA (ODDS RATIO ili OR) = omjer izgleda (šanse) da pojedinac razvije bolest (postane “slučaj”) u izloženoj skupini i izgleda (šanse) da razvije bolest u neizloženoj skupini ≈ aproksimativni relativni rizik Izgled - izgled da će jedan događaj ili rezultat nastupiti izgled da će taj događaj izostati Klinički gledano, to često znači da istraživač mjeri izgled da će se razviti neka bolest ili nastupiti smrt zbog određene ozljede ili bolesti i izgleda da ta bolest ili smrt neće nastupiti. Ø Omjerom izgleda procjenjuje se jesu li izgledi za određeni događaj ili ishod jednaki u ispitanika iz obje skupine. OR SE UVIJEK TREBA NAVESTI UZ RASPON POUZDANOSTI ZA OR – statistički značajan ako su obje granice intervala veće od 1 (veći rizik u izloženoj skupini) ili ako su obje granice intervala manje od 1(manji rizik u izloženoj skupini)

OR slučajevi kontrole izloženi a b neizloženi c d a/(a+c) b/(b+d) proporcija izloženih Izgled za izloženost među slučajevima = a/c izgled za izloženost među kontrolama = b/d OR (omjer izgleda) = (a/c)/(b/d) OR = ad/bc

OR slučajevi kontrole izloženi a b neizloženi c d a/(a+c) b/(b+d) proporcija izloženih Izgled za slučaj među izloženima = a/b izgled za slučaj među nezloženima = c/d OR (omjer izgleda) = (a/b)/(c/d) OR = ad/bc

OR Govori o snazi povezanosti između statusa bolesti i izloženosti čimbeniku rizika OR <1, 00 (95% CI < 1, 00) – izloženost smanjuje rizik za bolest (zaštitni čimbenik) OR = 1, 00 (95% CI sadrži 1, 00) – nema povezanosti OR >1, 00 (95% CI > 1, 00) – izloženost povećava rizik za bolest (rizični čimbenik)

OR Levin’s Case-Control Studies of Lung Cancer slučajevi kontrole pušači 156 (a) 221 (b) nepušači 80 (c) 260 (d) OR = ad/bc = 2, 29

OR Izglednost da su slučajevi (osobe s karcinomom pluća) bili pušači je 2, 29 puta veća nego da su kontrole bile pušači Alternativno: izgled za pojavu raka pluća je 2, 29 puta veći među pušačima, u odnosu prema nepušačima

OR OMJER IZGLEDA (ODDS RATIO ili OR) = omjer izgleda (šanse) da pojedinac razvije bolest (postane “slučaj”) u izloženoj skupini i izgleda (šanse) da razvije bolest u neizloženoj skupini OMJER IZGLEDA =

Relativni rizik (RR) Glavna mjera povezanosti u kohortnom istraživanju Računa se korištenjem kumulativne incidencije ili stope incidencije

Kumulativna incidencija (KI) = novi slučajevi bolesti dijele se s brojem osoba koje su pod rizikom za razvoj bolesti (u istom vremenskom razdoblju) KI mjeri rizik za razvoj bolesti = apsolutni rizik

Stopa incidencije (SI) = broj novooboljelih tijekom zadanog vremenskog razdoblja dijeli se s ukupnim brojem osoba-vrijeme (vrijeme tijekom kojeg su ispitanici pod rizikom za razvoj bolesti) ◦ 1 osoba praćena 2 godine = 2 osoba-godine ◦ vrijeme se mjeri do trenutka ishoda od interesa ili do vremena cenzure (smrt, prestanak praćenja – drop-out) SI mjeri rizik po jedinici vremena
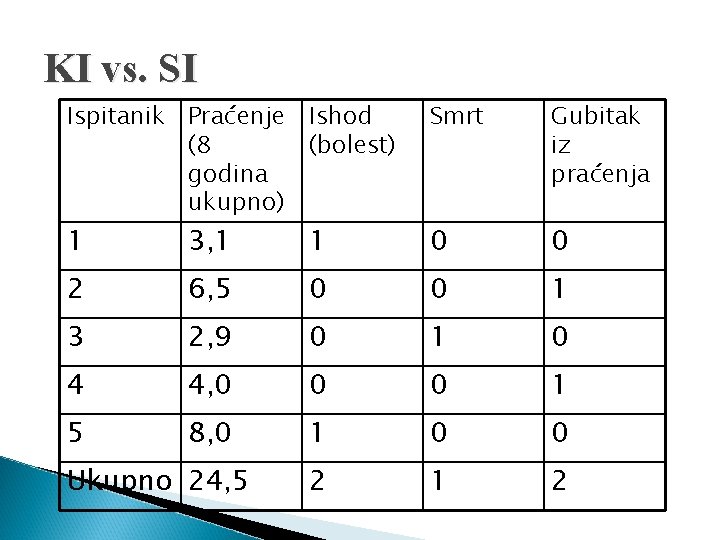
KI vs. SI Ispitanik Praćenje Ishod (8 (bolest) godina ukupno) Smrt Gubitak iz praćenja 1 3, 1 1 0 0 2 6, 5 0 0 1 3 2, 9 0 1 0 4 4, 0 0 0 1 5 8, 0 1 0 0 2 1 2 Ukupno 24, 5

KI vs. SI Kumulativna incidencija tijekom 8 godina istraživanja = 2/5 = 0, 4 ili 40% tijekom 8 godina Stopa incidencije = 2/24, 5 = 0, 082 osoba-godina ili 82/1000 osoba-godina

Relativni rizik (RR) Bolest Da Izloženost Ne Ukupno Incidencija Da a b a+b a/(a+b) Ne c d c+d c/(c+d) a+c b+d Ukupno Apsolutni rizik u izloženoj skupini = a/a+b Apsolutni rizik u nezloženoj skupini = c/c+d Relativni rizik = a/(a+b) / c/(c+d) Pripisivi rizik = a/(a+b) - c/(c+d)

Relativni rizik (RR) Govori o snazi povezanosti između izloženosti čimbeniku rizika i razvoja bolesti RR <1, 00 (95% CI < 1, 00) – izloženost smanjuje rizik za bolest (zaštitni čimbenik) RR = 1, 00 (95% CI sadrži 1, 00) – nema povezanosti RR >1, 00 (95% CI > 1, 00) – izloženost povećava rizik za bolest (rizični čimbenik)

Relativni rizik RELATIVNI RIZIK = PRIPISIVI RIZIK = OMJER IZGLEDA RELATIVNI RIZIK = apsolutni rizik osoba u izloženoj skupini podijeljen s apsolutnim rizikom osoba u neizloženoj skupini tj. skupini koja nije izložena “sumnjivom uzročnom čimbeniku“

Pripisivi rizik (AR) “Višak” bolesti među izloženim ispitanicima, u usporedbi s neizloženim ispitanicima koji se može pripisati istraživanoj izloženosti AR= incidencija među izloženima – incidencija među neizloženima Hipotetsko istraživanje: ◦ Incidencija među izloženima = 2, 6/1000 osoba-godina ◦ Incidencija među neizloženima = 1, 1/1000 osoba-godina AR = 2, 6 – 1, 1 = 1, 5/1000 osoba-godina Među izloženima osobama incidencija bolesti je za 1, 5/1000 osoba-godina veća u odnosu prema neizloženim osobama
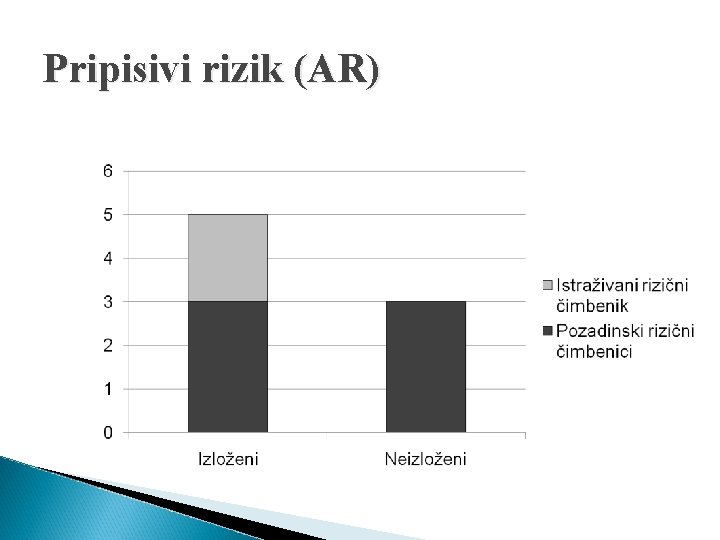
Pripisivi rizik (AR)

PRIPISIVI RIZIK (AR) PRIPISIVI RIZIK = rizik osoba u izloženoj skupini umanjen za rizik osoba u neizloženoj skupine (razlika dviju incidencija) – prikazuje se kao postotak RELATIVNI RIZIK = PRIPISIVI RIZIK = OMJER IZGLEDA=

Mjere rizika kod usporedbe zlatnog standarda i novog lijeka (terapije)

Apsolutno smanjenje rizika = Stopa u skupini s lijekom zlatnog standarda – stopa u skupini s istraživanim lijekom Relativno smanjenje rizika Učinkovitost RCT-a =
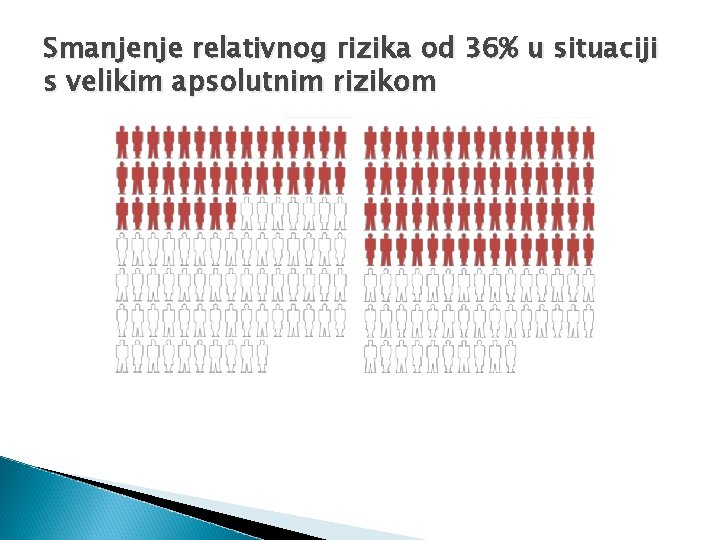
Smanjenje relativnog rizika od 36% u situaciji s velikim apsolutnim rizikom
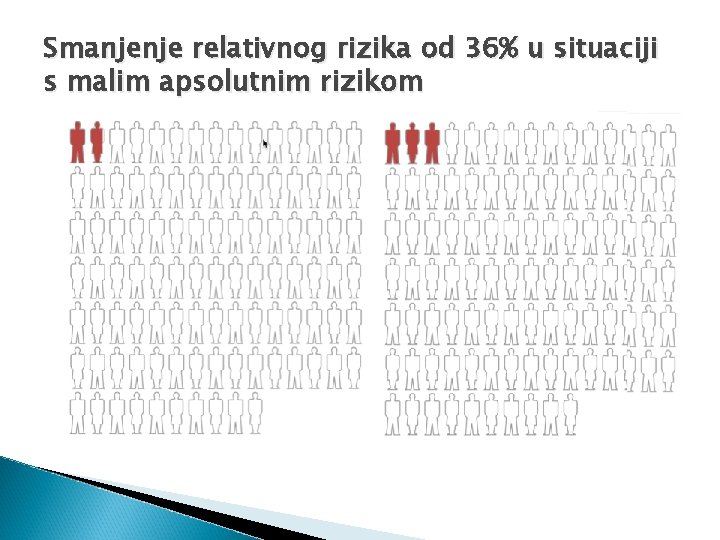
Smanjenje relativnog rizika od 36% u situaciji s malim apsolutnim rizikom

NNT NNT= Broj osoba koje treba liječiti kako bi se izbjegao 1 neželjeni događaj

Još neke važne mjere - 2 x 2 tablica izloženosti Stopa događaja u izloženima (EER) = a/a+b Stopa događaja u nezloženima (CER) = c/c+d RR=EER/CER
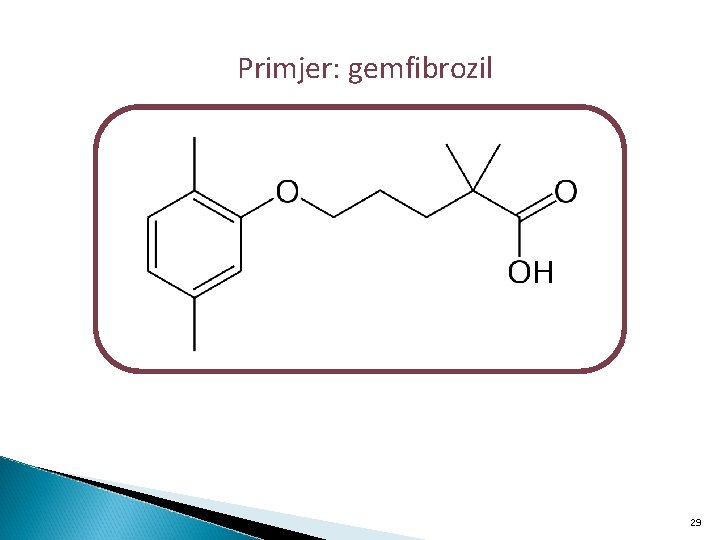
Primjer: gemfibrozil 29
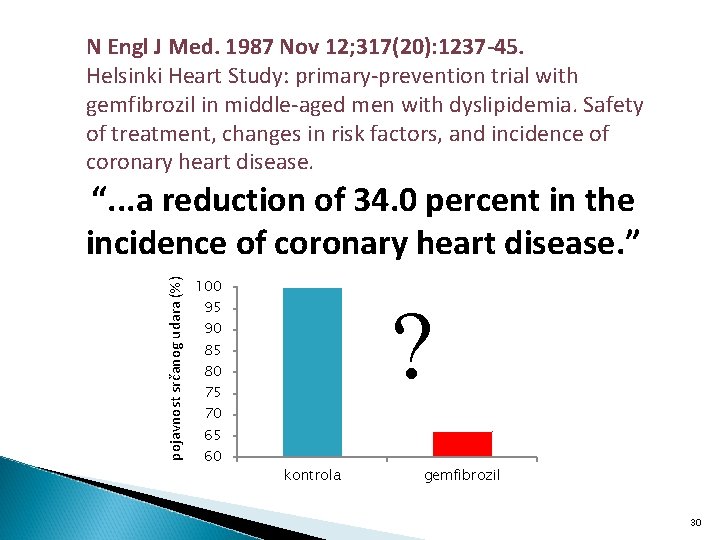
N Engl J Med. 1987 Nov 12; 317(20): 1237 -45. Helsinki Heart Study: primary-prevention trial with gemfibrozil in middle-aged men with dyslipidemia. Safety of treatment, changes in risk factors, and incidence of coronary heart disease. pojavnost srčanog udara (%) “. . . a reduction of 34. 0 percent in the incidence of coronary heart disease. ” 100 ? 95 90 85 80 75 70 65 60 kontrola gemfibrozil 30
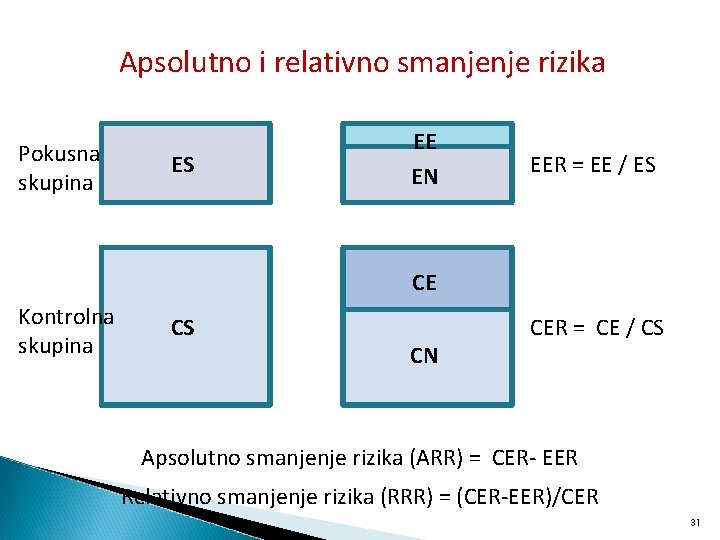
Apsolutno i relativno smanjenje rizika Pokusna skupina ES EE EN EER = EE / ES CE Kontrolna skupina CS CN CER = CE / CS Apsolutno smanjenje rizika (ARR) = CER- EER Relativno smanjenje rizika (RRR) = (CER-EER)/CER 31
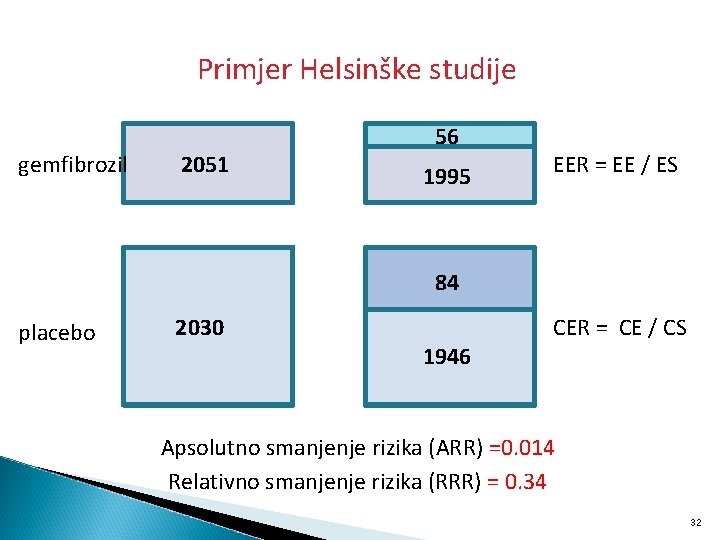
Primjer Helsinške studije gemfibrozil 2051 56 1995 EER = EE / ES 84 placebo 2030 1946 CER = CE / CS Apsolutno smanjenje rizika (ARR) =0. 014 Relativno smanjenje rizika (RRR) = 0. 34 32

Primjer Helsinške studije “The cumulative rate of cardiac end points at five years was 27. 3 per 1, 000 in the gemfibrozil group and 41. 4 per 1, 000 in the placebo group--a reduction of 34. 0 percent in the incidence of coronary heart disease (95 percent confidence interval, 8. 2 to 52. 6; P less than 0. 02; two-tailed test). ” Govore o smanjenju relativnog rizika!!!!!
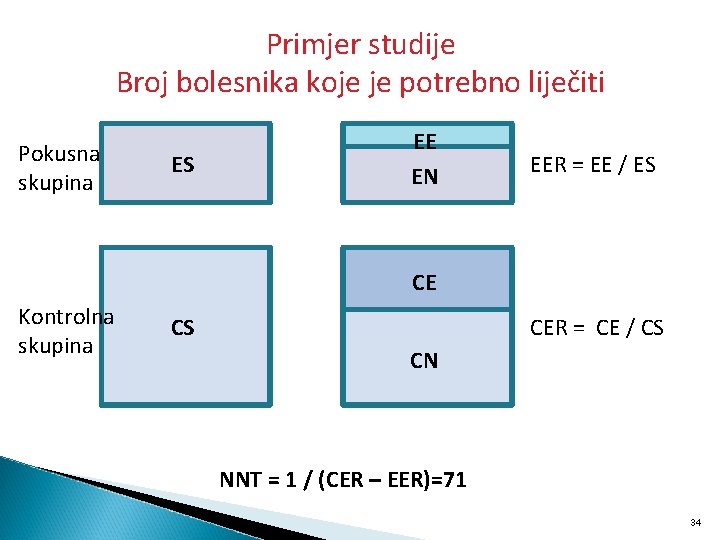
Primjer studije Broj bolesnika koje je potrebno liječiti Pokusna skupina ES EE EN EER = EE / ES CE Kontrolna skupina CS CER = CE / CS CN NNT = 1 / (CER – EER)=71 34

Tumačenje NNT 1 2– 4 >20 savršeno učinkoviti postupci prihvatljivo u postupcima sprječavanja
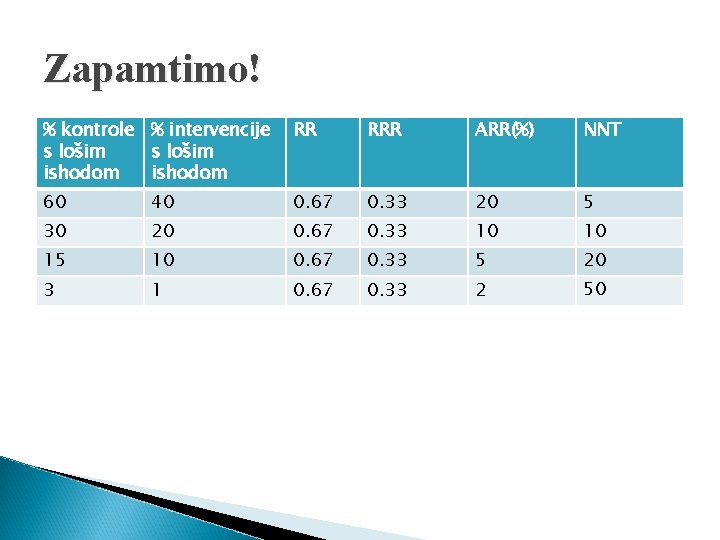
Zapamtimo! % kontrole % intervencije s lošim ishodom RR RRR ARR(%) NNT 60 40 0. 67 0. 33 20 5 30 20 0. 67 0. 33 10 10 15 10 0. 67 0. 33 5 20 3 1 0. 67 0. 33 2 50

Mjere povezanosti - sažetak RR – relativni rizik Apsolutni rizik AR – pripisivi rizik ARR – apsolutno smanjenje rizika RRR- relativno smanjenje rizika NNT – broj bolesnika koje je potrebno liječiti OR – omjer izgleda

Ponovimo

• Što označava pojam “izgled”? Što je “omjer izgleda”? • Koja vrsta epidemioloških istraživanja često rabi omjer izgleda za procjenu relativnog rizika? • Kako biste izračunali omjer izgleda? • Na što upućuju sljedeće vrijednosti omjera izgleda: a) 4, 6 b) 0, 3 c) 1, 0

U istraživanju slučajeva i kontrola (case control) ispitivana je povezanost između pojave zloćudne novotvorine mokraćnog mjehura i pušenja: -145 ispitanika sa zloćudnom novotvorinom mokraćnog mjehura: 87 pušača i 58 nepušača -178 ispitanika u kontrolnoj skupini (nemaju zloćudnu novotvorinu mokraćnog mjehura): 62 pušača i 116 nepušača Izračunajte omjer izgleda za povezanost pušenja i pojave zloćudne novotvorine mokraćnog mjehura

1 od 100 50 -godišnjaka u kohorti praćenoj godinu dana doživio je infarkt. Koliki je apsolutni rizik za doživljenje infarkta? 2 od 100 60 -godišnjaka u kohorti praćenoj godinu dana doživila su infarkt. Koliki je njihov relativni rizik (RR) u usporedbi s 50 godišnjacima?

Rizik od infarkta miokarda u populaciji hipertoničara koji se liječe uobičajenom terapijom je 5%, a u onih koji se liječe novim lijekom je 3%. a) Koliko se slučajeva infarkta može očekivati u svakoj skupini na 1000 ljudi? b) Koliko je smanjenje relativnog rizika (RRR) pri liječenju novim lijekom? c) Što se zbiva sa smanjenjem relativnog rizika (RRR) ako je početni rizik u obje skupine 10 puta manji? d) Koliko je smanjenje apsolutnog rizika (ARR) pri liječenju novim lijekom (pri riziku od 5% i 3%)? e) Koliki je NNT za novi lijek?

Kako čitamo dokaze? Primjer (MJA 2004; 180: 128 -130): Četiri vrste liječenja uspoređena su s placebom. U ni jednom ispitivanju nisu utvrđeni veći neželjeni učinci. Rezultati ta 4 klinička pokusa prikazani su na način: A: 91, 9% bolesnika u skupinu koja je dobivala lijek je preživjelo, u usporedbi s 88, 5% u skupini koja je dobivala placebo. Temeljem ovih izvješća, a pod pretpostavkom da novi lijekovi nisu preskupi, odaberite ispitivanje čiji lijek bi odabrali za svoju kliničku praksu.

Kako čitamo dokaze? Primjer (MJA 2004; 180: 128 -130): Četiri vrsti liječenja provjerena su u usporedbi s placebom u kliničkim ispitivanjima. U nijednom ispitivanju nije bilo većih neželjenih učinaka. Rezultati ta 4 ispitivanja prikazani su na sljedeće načine: A: B: 91, 9% bolesnika u skupinu koja je dobivala lijek je preživjelo, u usporedbi s 88, 5% u skupini koja je dobivala placebo. U bolesnika koji su dobivali lijek došlo je do 30% smanjenja rizika od smrti. Temeljem ovih izvješća, a pod pretpostavkom da novi lijekovi nisu preskupi, lijek iz kojeg ispitivanja bi odabrali za svoju kliničku praksu.

Kako čitamo dokaze? Primjer (MJA 2004; 180: 128 -130): Četiri vrsti liječenja provjerena su u usporedbi s placebom u kliničkim ispitivanjima. U nijednom ispitivanju nije bilo većih neželjenih učinaka. Rezultati ta 4 ispitivanja prikazani su na sljedeće načine: A: B: C: 91, 9% bolesnika u skupinu koja je dobivala lijek je preživjelo, u usporedbi s 88, 5% u skupini koja je dobivala placebo. U bolesnika koji su dobivali lijek došlo je do 30% smanjenja rizika od smrti. Smrtnost je smanjena za 3, 4% u skupini koja je dobivala lijek. Temeljem ovih izvješća, a pod pretpostavkom da novi lijekovi nisu preskupi, lijek iz kojeg ispitivanja bi odabrali za svoju kliničku praksu.

Kako čitamo dokaze? Primjer (MJA 2004; 180: 128 -130): Četiri vrsti liječenja provjerena su u usporedbi s placebom u kliničkim ispitivanjima. U nijednom ispitivanju nije bilo većih neželjenih učinaka. Rezultati ta 4 ispitivanja prikazani su na sljedeće načine: A: B: C: D: 91, 9% bolesnika u skupinu koja je dobivala lijek je preživjelo, u usporedbi s 88, 5% u skupini koja je dobivala placebo. U bolesnika koji su dobivali lijek došlo je do 30% smanjenja rizika od smrti. Smrtnost je smanjena za 3, 4% u skupini koja je dobivala lijek. Jedna se smrt izbjegla na svakih 30 bolesnika koji su liječeni lijekom. Temeljem ovih izvješća, a pod pretpostavkom da novi lijekovi nisu preskupi, koji od lijekova A-D bi odabrali za svoju kliničku praksu.

Kako čitamo dokaze? Mišljenje liječnika: l Više od 50% kliničara smatralo je da je najbolje u praksu uvesti lijekove iz ispitivanja B i D B: U bolesnika koji su dobivali lijek došlo je do 30% smanjenja rizika od smrti. (najpopularniji format za predstavljanje rezultata) D: Jedna se smrt izbjegla na svakih 30 bolesnika koji su liječeni lijekom. l Manje od 20% ih je smatralo da su najkorisniji lijekovi iz ispitivanja A i C A: 91, 9% bolesnika u skupinu koja je dobivala lijek je preživjelu, u usporedbi s 88, 5% u skupini koja je dobivala placebo. C: Smrtnost je smanjena za 3, 4% u skupini koja je dobivala lijek.

Kako čitamo dokaze? Jedno te isto ispitivanje!!! A: 91, 9% bolesnika u skupinu koja je dobivala lijek je preživjelu, u usporedbi s 88, 5% u skupini koja je dobivala placebo. usporedba apsolutnog rizika (EER i CER) B: U bolesnika koji su dobivali lijek došlo je do 30% smanjenja rizika od smrti. relativno smanjenje rizika, RRR = (CER-EER)/CER C: Smrtnost je smanjena za 3, 4% u skupini koja je dobivala lijek. apsolutno smanjenje rizika ARR = CER - EER D: Jedna se smrt izbjegla na svakih 30 bolesnika koji su liječeni lijekom. NNT
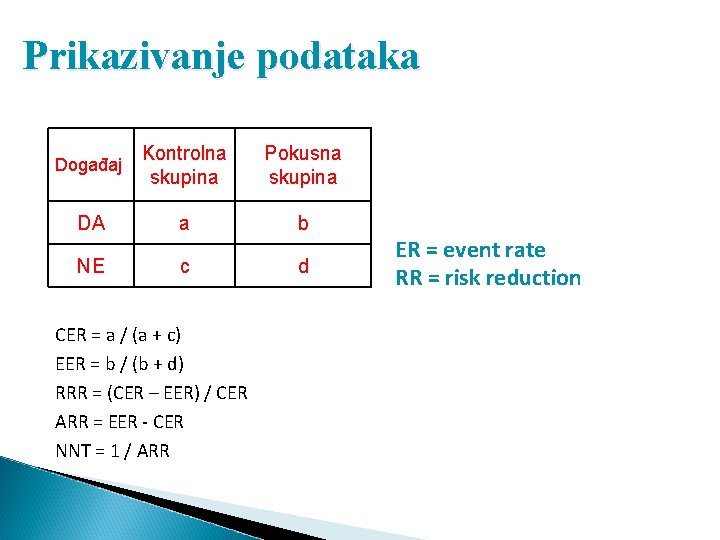
Prikazivanje podataka Događaj Kontrolna skupina Pokusna skupina DA a b NE c d CER = a / (a + c) EER = b / (b + d) RRR = (CER – EER) / CER ARR = EER - CER NNT = 1 / ARR ER = event rate RR = risk reduction

Effect of intensive structured care on individual blood pressure targets in primary care: multicentre randomised controlled trial. OBJECTIVE: To determine the effectiveness of intensive structured care to optimise blood pressure control based on individual absolute risk targets in primary care. DESIGN: Pragmatic multicentre randomised controlled trial. SETTING: General practices throughout Australia, except Northern Territory, 200911. PARTICIPANTS: Of 2185 patients from 119 general practices who were eligible for drug treatment for hypertension according to national guidelines 416 (19. 0%) achieved their individual blood pressure target during a 28 day run-in period of monotherapy. After exclusions, 1562 participants not at target blood pressure (systolic 150 (SD 17) mm Hg, diastolic 88 (SD 11) mm Hg) were randomised (1: 2 ratio) to usual care (n=524) or the intervention (n=1038). INTERVENTION: Computer assisted clinical profiling and risk target setting (all participants) with intensified follow-up and stepwise drug titration (initial angiotensin receptor blocker monotherapy or two forms of combination therapy using angiotensin receptor blockers) for those randomised to the intervention. The control group received usual care.

MAIN OUTCOME MEASURES: The primary outcome was individual blood pressure target achieved at 26 weeks. Secondary outcomes were change in mean sitting systolic and diastolic blood pressure, absolute risk for cardiovascular disease within five years based on the Framingham risk score, and proportion and rate of adverse events. RESULTS: On an intention to treat basis, there was an 8. 8% absolute difference in individual blood pressure target achieved at 26 weeks in favour of the intervention group compared with usual care group (358/988 (36. 2%) v 138/504 (27. 4%)): adjusted relative risk 1. 28 (95% confidence interval 1. 10 to 1. 49, P=0. 0013). There was also a 9. 5% absolute difference in favour of the intervention group for achieving the classic blood pressure target of ≤ 140/90 mm Hg (627/988 (63. 5%) v 272/504 (54. 0%)): adjusted relative risk 1. 18 (1. 07 to 1. 29, P<0. 001). The intervention group achieved a mean adjusted reduction in systolic blood pressure of 13. 2 mm Hg (95% confidence interval -12. 3 to -14. 2 mm Hg) and diastolic blood pressure of 7. 7 mm Hg (-7. 1 to -8. 3 mm Hg) v 10. 1 mm Hg (-8. 8 to 11. 3 mm Hg) and 5. 5 mm Hg (-4. 7 to -6. 2 mm Hg) in the usual care group (P<0. 001). Among 1141 participants in whom five year absolute cardiovascular risk scores were calculated from baseline to the 26 week follow-up, the reduction in risk scores was greater in the intervention group than usual care group (14. 7% (SD 9. 3%) to 10. 9% (SD 8. 0%); difference -3. 7% (SD 4. 5%) and 15. 0% (SD 10. 1%) to 12. 4% (SD 9. 4%); -2. 6% (SD 4. 5%): adjusted mean difference -1. 13% (95% confidence interval -0. 69% to -1. 63%; P<0. 001). Owing to adverse events 82 (7. 9%) participants in the intervention group and 10 (1. 9%) in the usual care group had their drug treatment modified.

CONCLUSIONS: In a primary care setting intensive structured care resulted in higher levels of blood pressure control, with clinically lower blood pressure and absolute risk of future cardiovascular events overall and with more people achieving their target blood pressure. An important gap in treatment remains though and applying intensive management and achieving currently advocated risk based blood pressure targets is challenging.
- Slides: 52