Erkrankungen des Dnn und Dickdarms Proktologie Nur fr




































- Slides: 65

Erkrankungen des Dünn- und Dickdarms, Proktologie

Nur für den internen Gebrauch! Teilweise urheberrechtlich geschütztes Material!

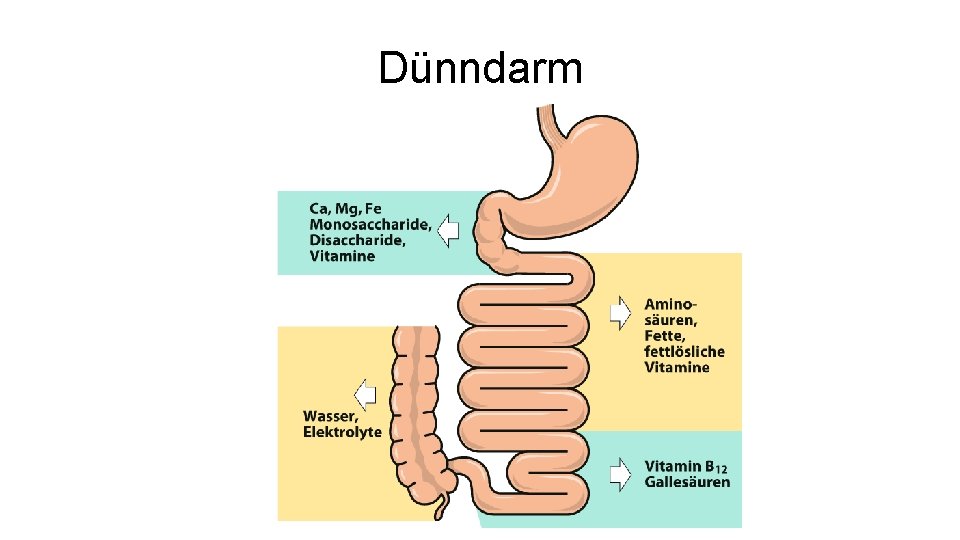
Dünndarm • teilt sich auf in Duodenum, Jejunum und Ileum • Gesamtlänge: – 3 -4 m (v. a. Jejunum (2/3) und Ileum (1/3)) • flexible Aufhängung am Mesenterium • intraperitoneale Lage • Aufgaben: – Nahrungsmitteltransport – Nährstoffaufnahme – Verdauung

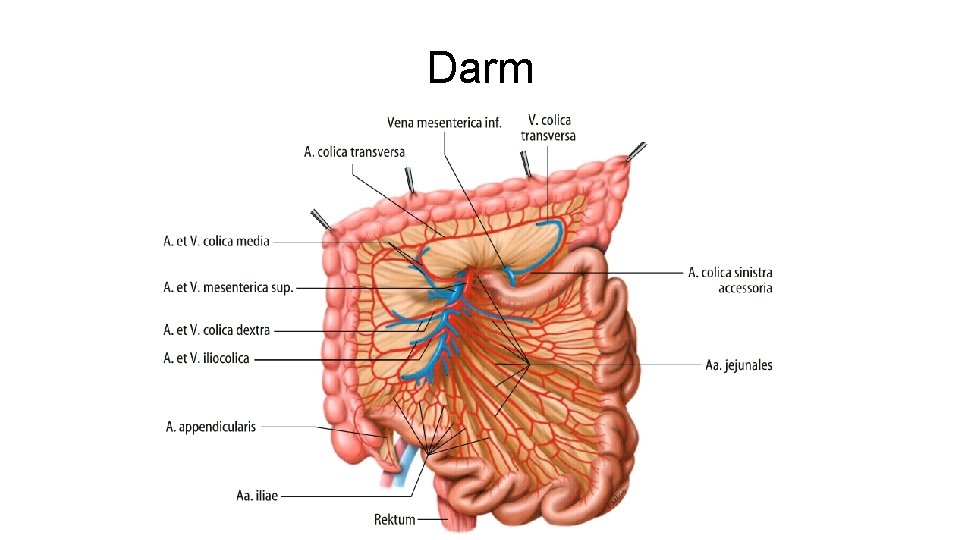
Darm

Dünndarm

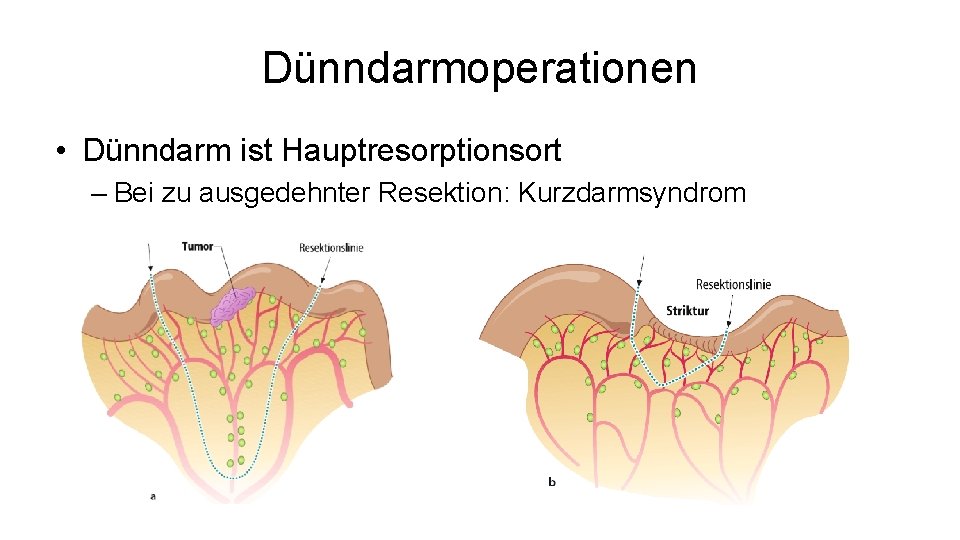
Dünndarmoperationen • Dünndarm ist Hauptresorptionsort – Bei zu ausgedehnter Resektion: Kurzdarmsyndrom

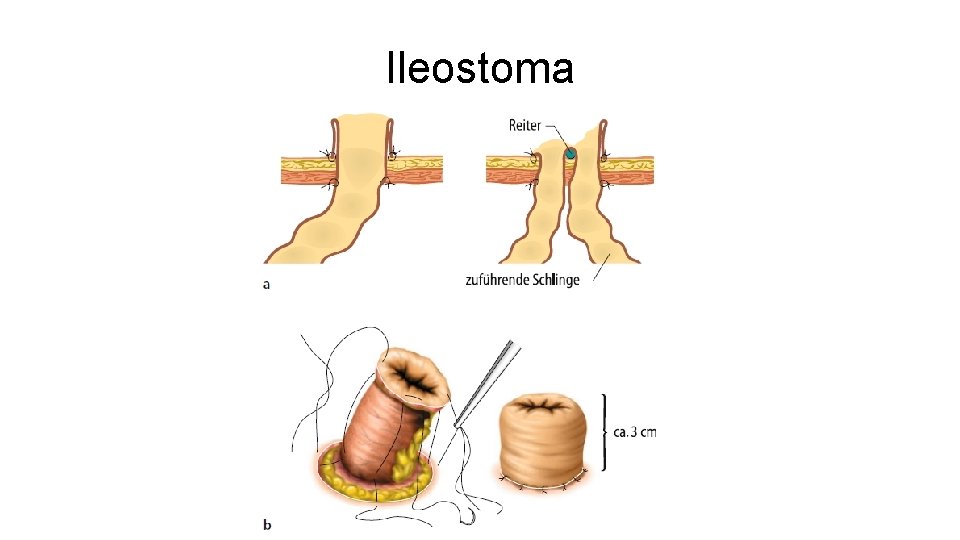
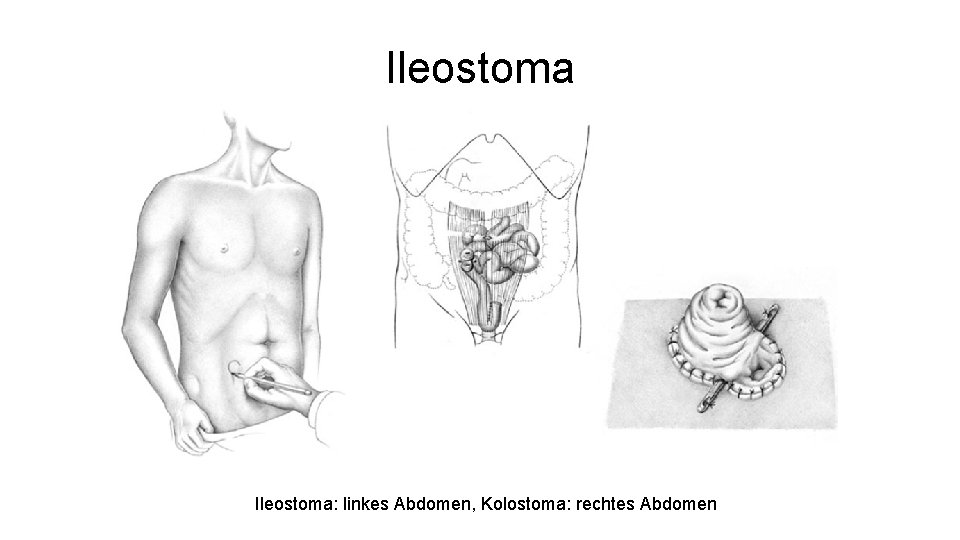
Ileostoma

Ileostoma: linkes Abdomen, Kolostoma: rechtes Abdomen

Ileostoma • • Künstlicher Dünndarmausgang Protektiv vs. Bleibend (z. B. palliativ) Hoher Flüssigkeitsverlust Aggressiver Dünndarmstuhl – prominente Anlage zum Hautschutz, einfachere Versorgung • Rückverlagerung in zweiter Operation

Meckel-Divertikel – Überrest des embryologischen Ductus omphaloentericus – Inzidenz 2% – Symptome • • • Keine (Zufallsbefund bei Operation) Entzündung mit Zeichen einer Appendizitis Ileus, Invagination Blutung bei Ulkus (eingeschleppte Magenschleimhaut) Nabelfistel – Therapie: Divertikelabtragung

Entzündliche Dünndarmerkrankungen • Enteritis/ Gastroenteritis – Unspezifische Entzündung, meist durch Viren, bakteriell – Mesenterielle Lymphknotenschwellung, Bauchschmerzen, Übelkeit, Erbrechen, Durchfälle, ggf. Fieber – Sonographie: • Flüssigkeitsgefüllte Dünndarmschlingen, Hyperperistaltik – Konservative Therapie

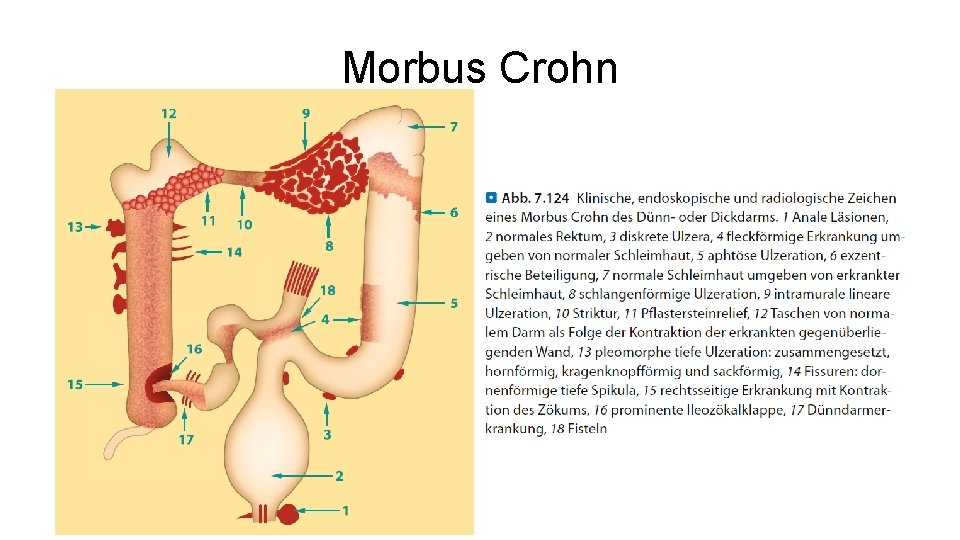
Morbus Crohn • • • Chronisch entzündliche Darmerkrankung Kompletter Darm kann befallen sein Oft Beteiligung des terminalen Ileums Inzidenz: 3 -6/100. 000/Jahr, v. a. 2. -3. Lebensjahrzehnt Familiäre Häufung Symptome: – Abdominale Schmerzen, Diarrhoe, reduzierter AZ – Fieber, erhöhte Infektwerte, Fistelbildung

Morbus Crohn

Morbus Crohn • Extraintestinale Manifestation: – Bewegungsapparat: Arthritis, Spondylitis – Haut: Erythema nodosum – Harnwege: kolovesikale Fisteln – Auge: Iritis • Komplikationen: – Fistelbildung – Stenosen – Perforation – Blutungen – Toxisches Megakolon – Karzinome

Morbus Crohn • Diagnose: – Klinik, Endoskopie mit Biopsie • Therapie – Konservativ mit Immunmodulation – Chirurgisch nur bei Komplikationen – Jede OP kann die Erkrankung verschlechtern und neue Fisteln und Stenosen auslösen

Dünndarmtumore • Benigne Dünndarmtumoren – Adenome, Lipome – Segmentresektion, bei unklarer Dignität onkologisch

Dünndarmtumore • Semimaligne Dünndarmtumoren – Karzinoide (50% Appendix, 30% Dünndarm, 10% Rektum) – Langsames Wachstum, ab 2 cm erhöhtes Metastasenrisiko – Symptome: • Ileus • Karzinoidsyndrom: Flush (Hautrötung) durch Alkohol oder Adrenalin provoziert, zusammen mit explosionsartiger Diarrhoe (Tumor produziert vasoaktive Substanzen, bei Dünndarmtumoren erst bei Lebermetastasen) – Diagnose: • Szintigraphie, Hormonabbauprodukte im Urin – Therapie: • Onkologische Resektion, Resektion der Lebermetastasen

Dünndarmtumore • Maligne Dünndarmtumoren – 2 -3% der Malignome des Magen-Darm-Traktes – 45% Adenokarzinom, 20% Lymphom – Onkologische Resektion

Gefäßerkrankungen • Zahlreiche Gefäßkollaterale (Verbindungen untereinander) • Angina abdominalis – p. AVK des Darmes – Durch Stenosen und Verschlüsse der Arterien (Atherosklerose) – Postprandiale abdominelle Schmerzen, Gewichtsabnahme – Angiographie zur Diagnostik – Bypass, Thrombektomie – Kann Vorbote einer Ischämie sein

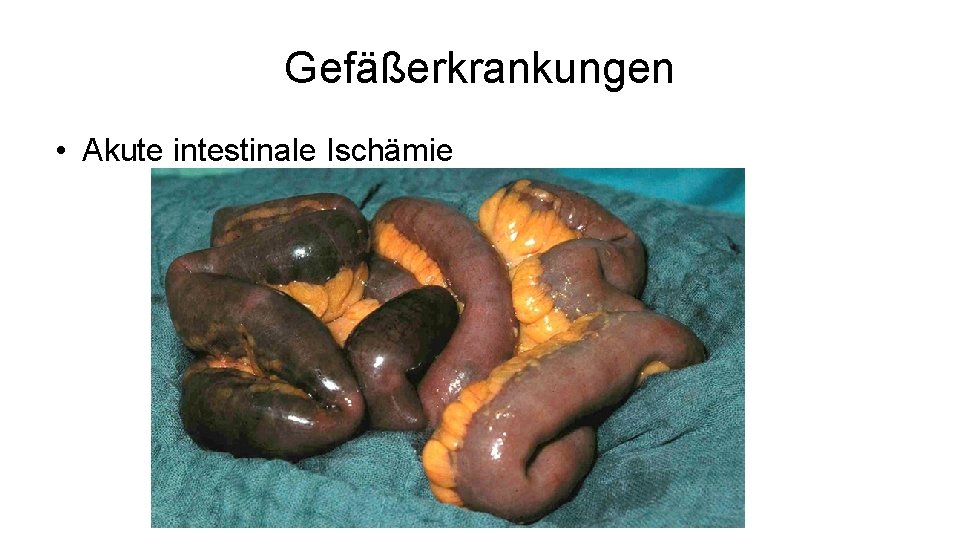
Gefäßerkrankungen • Akute intestinale Ischämie – Akuter Mesenterialverschluss – Bei Atherosklerose, Vorhofflimmern, nach Myokardinfarkt – Klinik: • Akute Schmerzereigniss, dann Besserung der Beschwerden (trügerischer Frieden)anschließend paralytischer Ileus und Peritonitis (dann erfolgt meist die Vorstellung) – Diagnose: • Labor (LDH und Laktat erhöht), CT-Angiographie, explorative Laparotomie – Therapie: • Notfall-Operation, ggf. Thrombektomie (wenn unter 6 h), Bypass, Darmresektion, second-look-Operation nach 24 -48 h – Letalität: 90%!

Gefäßerkrankungen • Akute intestinale Ischämie

Kurzdarmsyndrom • Die Dünndarmfläche ist zu klein um Flüssigkeit, Nährstoffe und Elektrolyte aufzunehmen Malassimilationssyndrom • Ursache: Resektion, M. Crohn, Bestrahlung • Untere Grenze der Dünndarmlänge: 70 cm-100 cm • Symptome: – Diarrhoe, Fettstühle, Gewichtsabnahme, Eiweißmangelödeme • Therapie – Parenterale Ernährung (Port) – Dünndarmtransplantation (100/Jahr weltweit)

Traumatische Dünndarmverletzung • Iatrogen (durch Arzt) • Durch Fremdkörper • Traumatisch (Verkehrsunfall, Bauchtraumen)

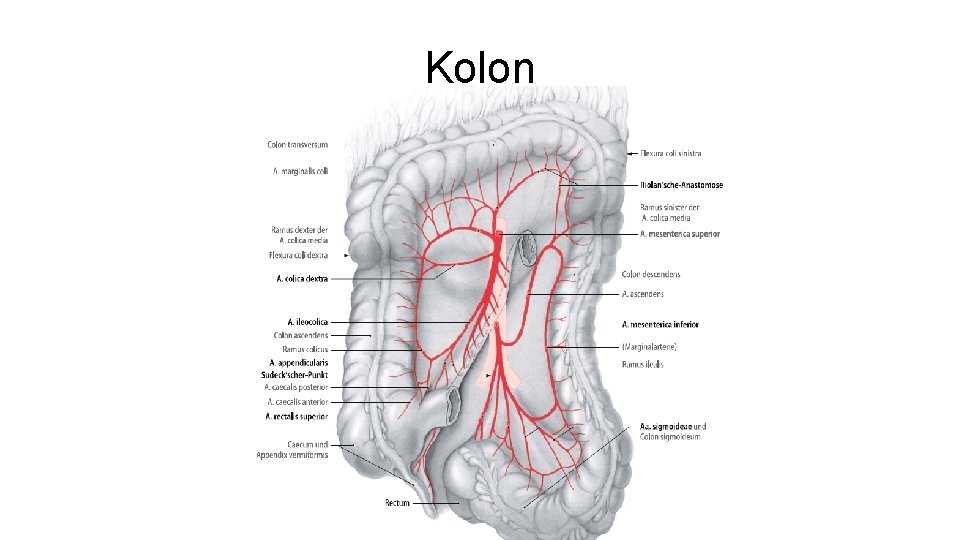
Kolon

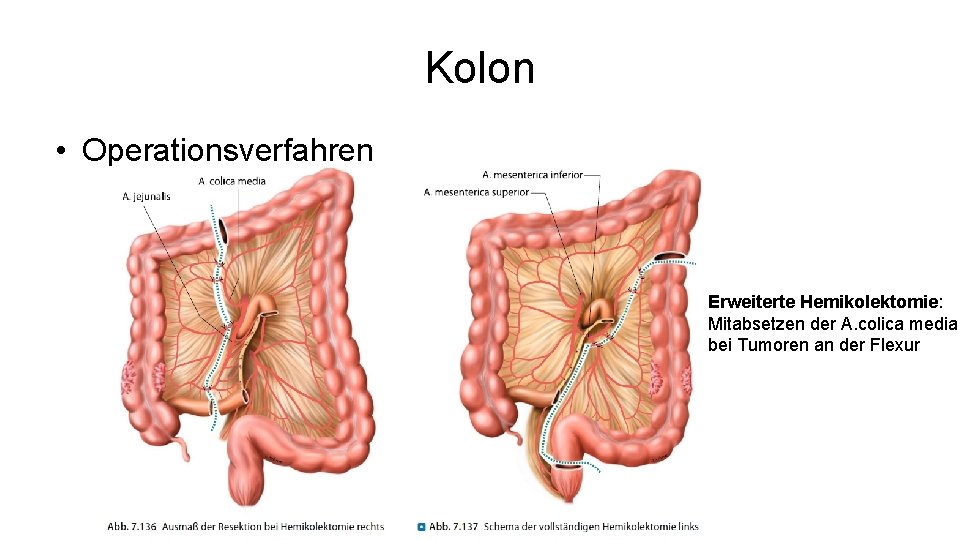
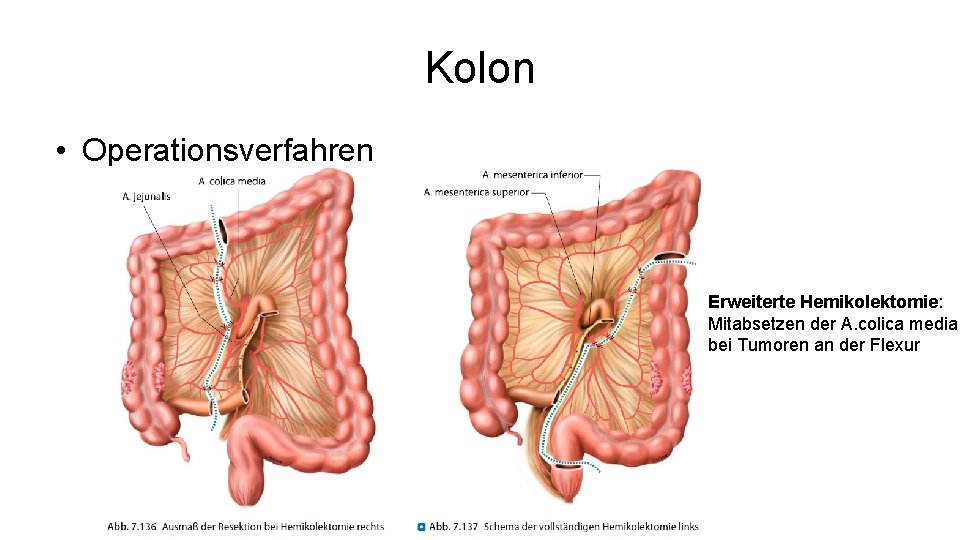
Kolon • Operationsverfahren Erweiterte Hemikolektomie: Mitabsetzen der A. colica media bei Tumoren an der Flexur

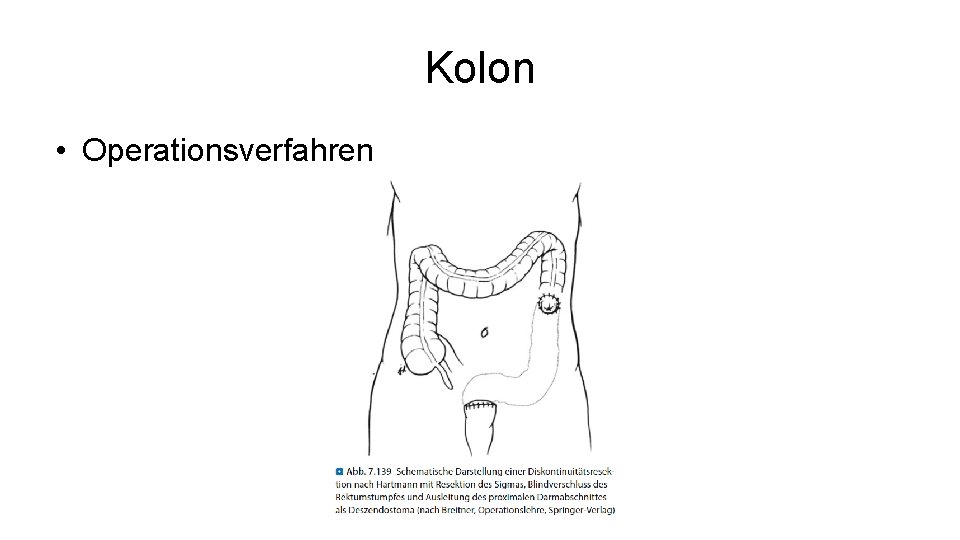
Kolon • Operationsverfahren

Entzündliche Erkrankungen des Kolon • Appendizitis – Siehe Notfallvorlesung

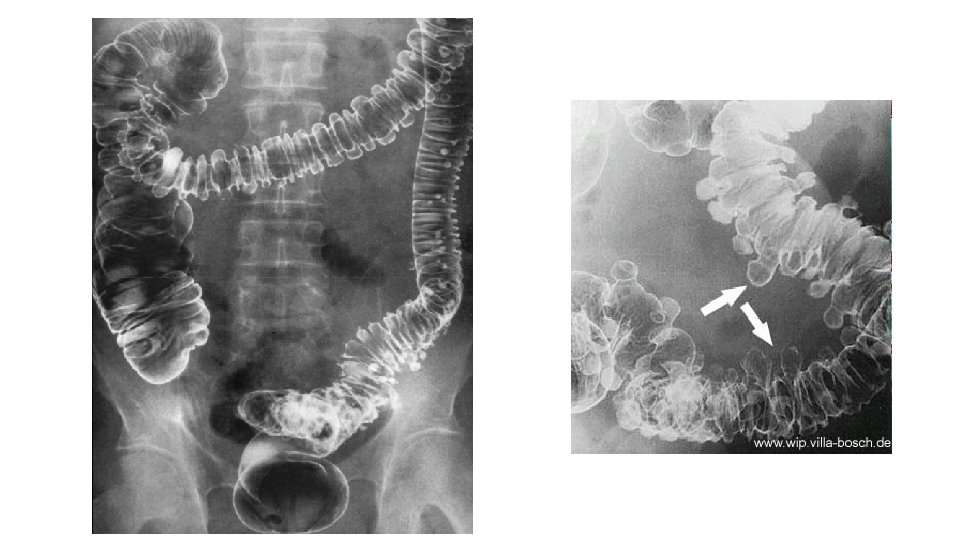
Entzündliche Erkrankungen des Kolon • Divertikulose: – Divertikel: Aussackungen der Darmwand, können am gesamten Kolon auftreten, v. a. aber im Kolon sigmoideum – Bei über 70 -jährigen liegen bei 70% Divertikel vor – Zivilisationskrankheit, Obstipation – symptomlos


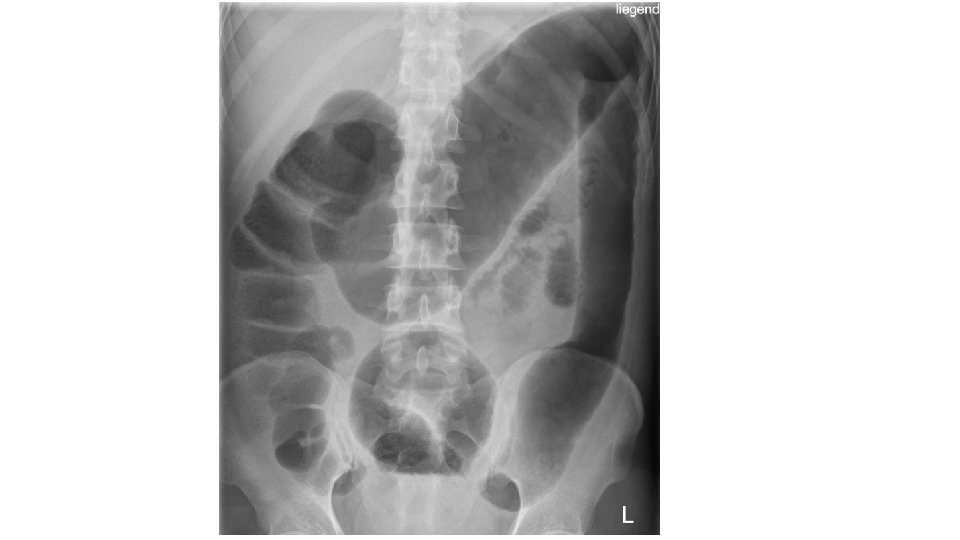
Entzündliche Erkrankungen des Kolon • Divertikulitis: – Tritt bei 15 -20% der Patienten mit Divertikulose auf – Entzündung verläuft meist in Schüben – Klinik: • Fieber, linkseitige Unterbauchschmerzen, ggf. akutes Abdomen, freie Luft – Diagnosesicherung • Typische Klinik, Labor, ggf. Sono, Abdomenübersicht (freie Luft? ) • CT (Perforation? (gedeckt vs. frei) Abszess? )

Entzündliche Erkrankungen des Kolon • Divertikulitis: – Therapie • Unkomplizierte Divertikulitis (ohne Perforation, gedeckte Perforation) – Konservative Antibiotikatherapie – Bei gedeckter Perforation elektive Sigmaresektion (laparoskopisch) im entzündungsfreiem Intervall • Komplizierte Divertikulitis (Perforation, Abszess) – Notfallmäßige Operation, ggf. Sigmaresektion mit primärer Anastomose – Diskontinuitätsresektion nach Hartmann bei kotiger/eitriger Peritonitis, Rückverlagerung des Descendostomas nach 6 Monaten

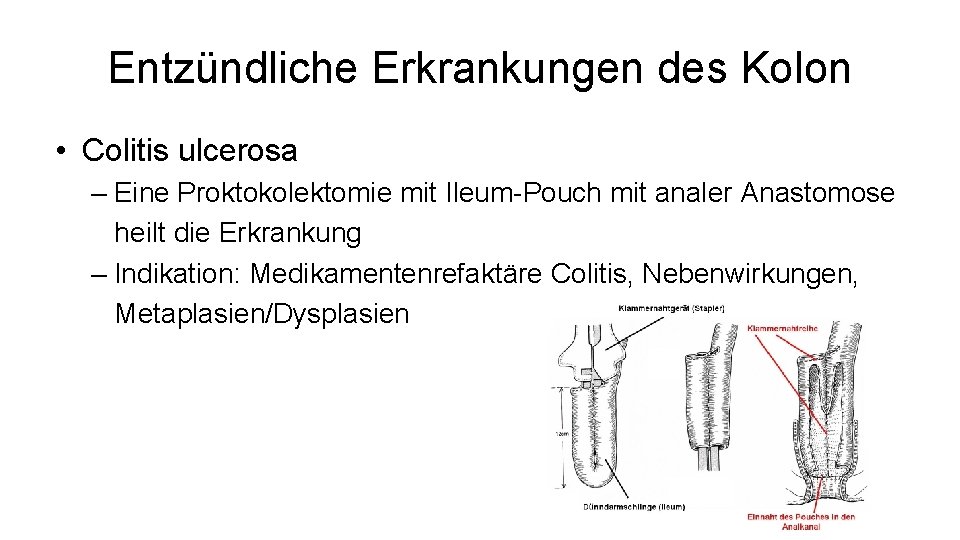
Entzündliche Erkrankungen des Kolon • Colitis ulcerosa – Chronisch entzündliche Darmerkrankung – Inzidienz: 6/100. 000/Jahr, v. a. 20 -35. LJ – Meist auf Kolon beschränkt – Klinik: • Schubweise gehäufte blutige Diarrhoe, Tenesmen, Fieber • Beginnt am Rektum, breitet sich nach oral aus – Extraintestinale Manifestation: • Arthralgien, M. Bechterew, Augensymptome, primär sklerosierende Cholangitis

Entzündliche Erkrankungen des Kolon • Colitis ulcerosa – Komplikationen • Toxisches Megakolon – Paralyse des Kolons bei schwerem Schub, massive Dilatation, Translokation der Bakterien durch die Darmwand, Sepsis • Blutungen • Kolorektales Karzinom (20% Risiko nach 30 Jahren) – Therapie • Primär konservativ mit Immunmodulation • Notfall-Operation bei Blutung, Perforation, Megakolon, fulminanter Verlauf – Notfallmäßige subtotale Kolektomie mit Ileostomaanlage


Entzündliche Erkrankungen des Kolon • Colitis ulcerosa – Eine Proktokolektomie mit Ileum-Pouch mit analer Anastomose heilt die Erkrankung – Indikation: Medikamentenrefaktäre Colitis, Nebenwirkungen, Metaplasien/Dysplasien

Gutartige Kolontumore • Polypen – Vorwölbungen im Darmlumen, über das Schleimhautniveau heraus – Neoplastische Polypen • Benigne: tubulöses/ villöses/ tubulovillöses Adenom • Maligne: Frühkarzinom – Nichtneoplastische Polypen • Hamarrthome, entzündliche Veränderungen

Gutartige Kolontumore • Polypen – Tubuläres Adenom • • 80% der Polypen Größe unter 1 cm: Entartungsrisiko unter 1% Größe über 2 cm: Entartungsrisiko über 10% Adenom-Karzinom-Sequenz – Diagnose • Koloskopie – Therapie: • Abtragung (endoskopisch, operativ), histologische Aufarbeitung

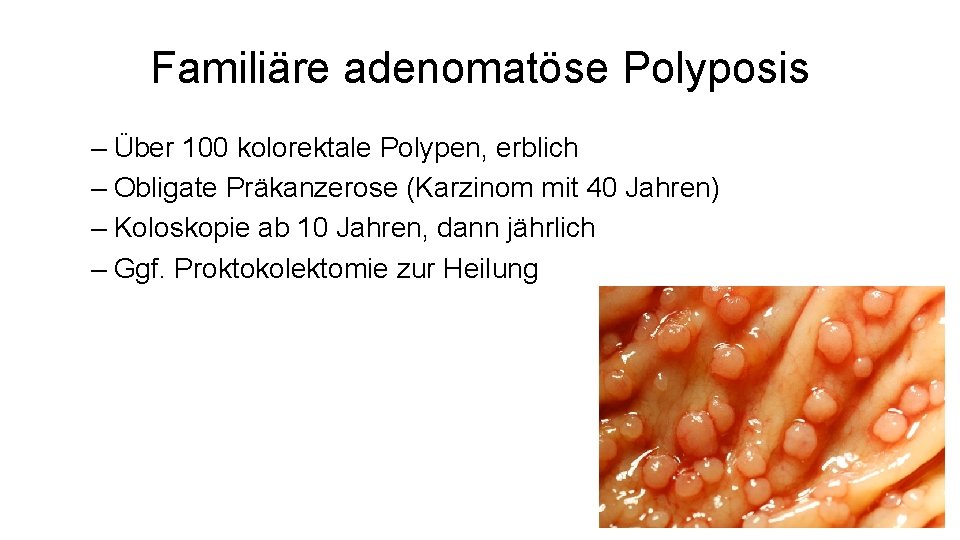
Familiäre adenomatöse Polyposis – Über 100 kolorektale Polypen, erblich – Obligate Präkanzerose (Karzinom mit 40 Jahren) – Koloskopie ab 10 Jahren, dann jährlich – Ggf. Proktokolektomie zur Heilung

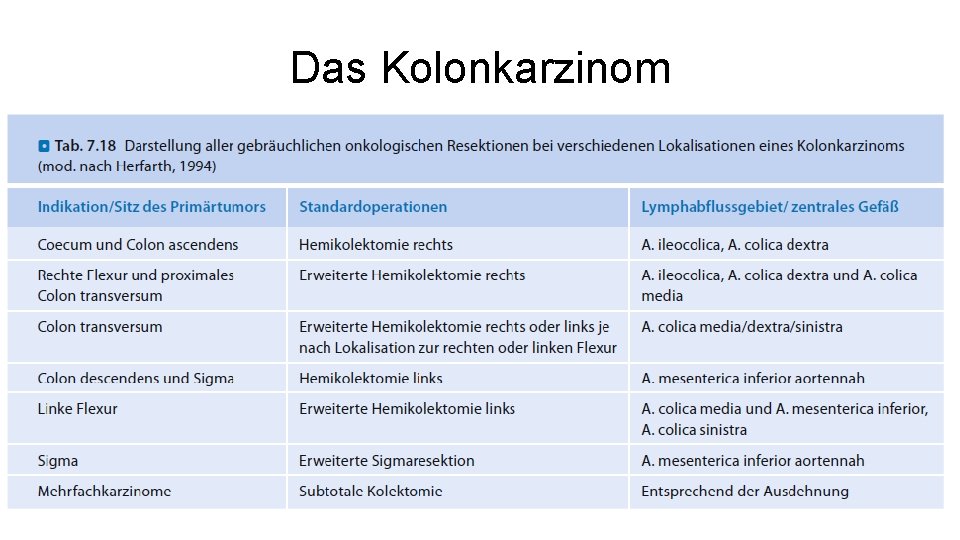
Das kolorektale Karzinom • Inzidenz 20/100. 000/Jahr, 2. -häufigste Krebstodesursache • Entstehung aufgrund der Adenom-Karzinom-Sequenz • Risikofaktoren: – Fettreiche Ernährung, rotes Fleisch, wenig Ballaststoffe • Finnland hat eine Inzidenz von 10/100. 000, das Risiko ist also halbiert. Zieht ein Finne zu uns, gleicht sich sein Risiko innerhalb einer Generation an!

Das kolorektale Karzinom • 5 -10% der kolorektalen Karzinome sind erblich bedingt • Häufgste Form ist das HNPCC (hereditäres nicht-polypöses Kolonkarzinom) – DNA-Reparaturgen ist defekt – Erhöhtes und verfrühtes Risiko für Karzinome von Darm, Magen, Endometrium, Urothel – Autosomal-dominanter Erbgang (50% Risiko der Vererbung) – Risikoeinschätzung durch Amsterdam- und Bethesda-Kriterien – Diagnose durch Genanalyse und Tumoranalyse – An Verwandte denken! (frühe Vorsorge)


Das Kolonkarzinom • Symptome – Rechtes Kolon: • Anämie, okkulte Blutung, Gewichtsverlust, Schmerzen, tastbarer Tumor, Stuhlunregelmäßigkeiten – Linkes Kolon: • Kolikartige Schmerzen, Meteorimus, Obstipation, Blutung • Vorsorgeuntersuchung – Ab dem 50. Lebensjahr jährlicher Hämokkult-Test, digital rektale Untersuchung, ggf. Koloskopie – Komplette Koloskopie wichtig (Zweitkarzinom in 5 -10% der Fälle) – Koloskopie alle 5 -10 Jahre wiederholen

Das Kolonkarzinom • Therapie: – Operative Resektion des Kolonkarzinoms • • • Ausreichender Sicherheitsabstand Stammnahe Ligatur der versorgenden Gefäße No-touch-Technik En-bloc-Resektion des Tumors mit Lymphabstromgebiet Fast-track-Chirurgie – schnelle Erholung des Patienten anstreben – Kurzer bis kein Intensivaufenthalt, Extubation am Besten noch im OP – Schneller enteraler Kostaufbau

Das Kolonkarzinom

Das Kolonkarzinom

Kolon • Operationsverfahren Erweiterte Hemikolektomie: Mitabsetzen der A. colica media bei Tumoren an der Flexur

Das Kolonkarzinom • Postoperative Komplikationen – Anastomoseninsuffizienz (Tag 4 -7) – Wundheilungsstörung • Adjuvante Chemotherapie – T 4 -Stadium, (Lymphknoten)-Metastasen – Operable Lungen- und Lebermetastasen können reseziert werden

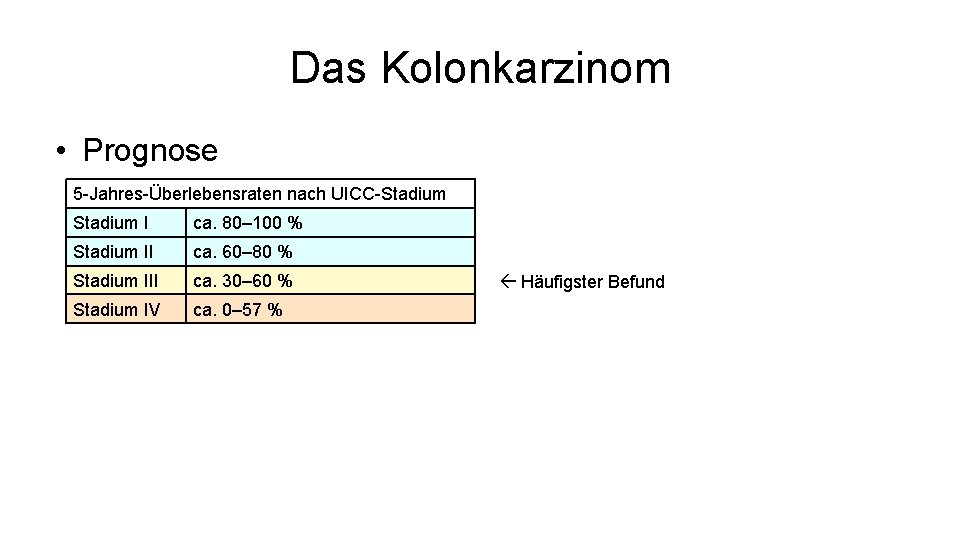
Das Kolonkarzinom • Prognose 5 -Jahres-Überlebensraten nach UICC-Stadium I ca. 80– 100 % Stadium II ca. 60– 80 % Stadium III ca. 30– 60 % Stadium IV ca. 0– 57 % Häufigster Befund

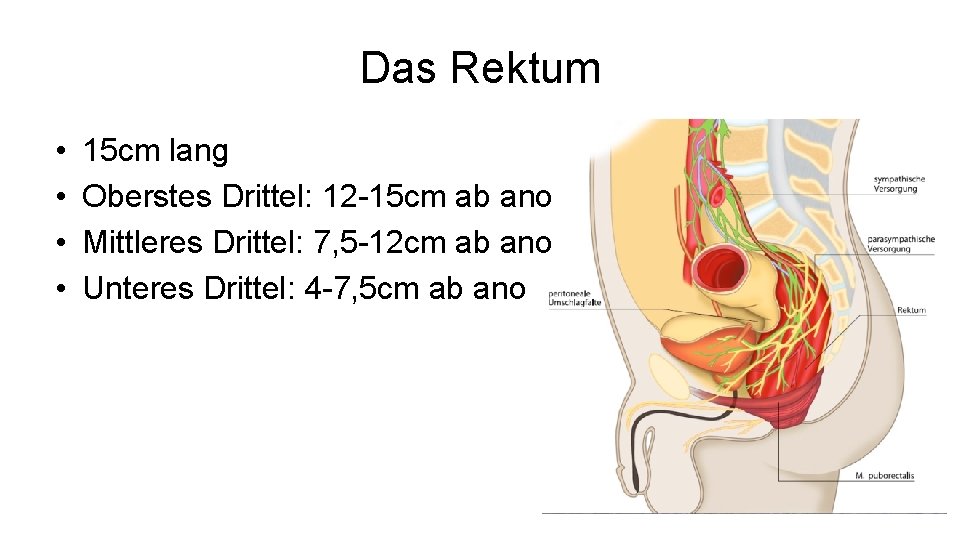
Das Rektum • • 15 cm lang Oberstes Drittel: 12 -15 cm ab ano Mittleres Drittel: 7, 5 -12 cm ab ano Unteres Drittel: 4 -7, 5 cm ab ano

Rektumkarzinom • Meist Adenokarzinom • Inzidenz: 15/100. 000 • Klinik: – Veränderung der Stuhlgewohnheiten (Bleistiftstuhl) – Blutabgänge – Ileus

Rektumkarzinom • Diagnostik: – Digital rektale Untersuchung – Rektoskopie (genaue Höhenangabe), Endosonographie – CT – Tumormarker

Rektumkarzinom

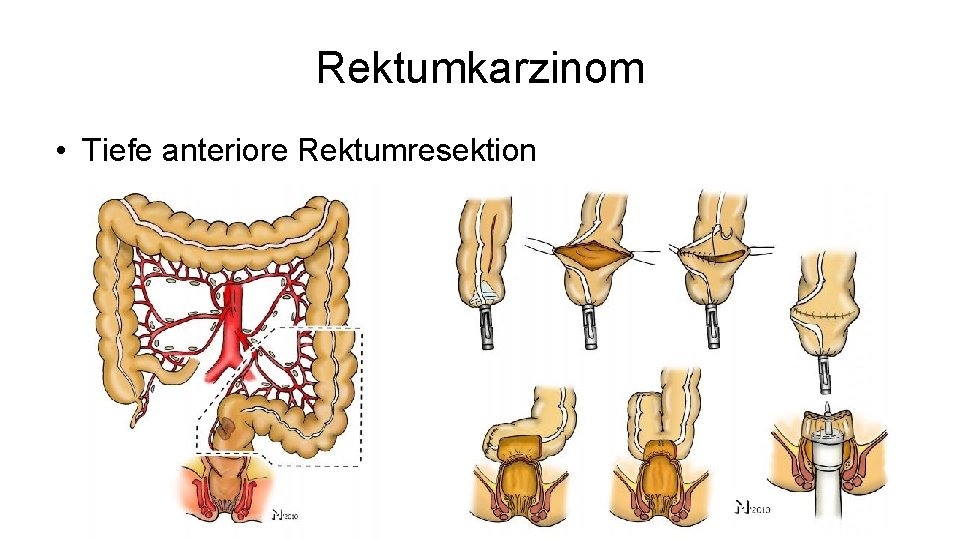
Rektumkarzinom • Tiefe anteriore Rektumresektion

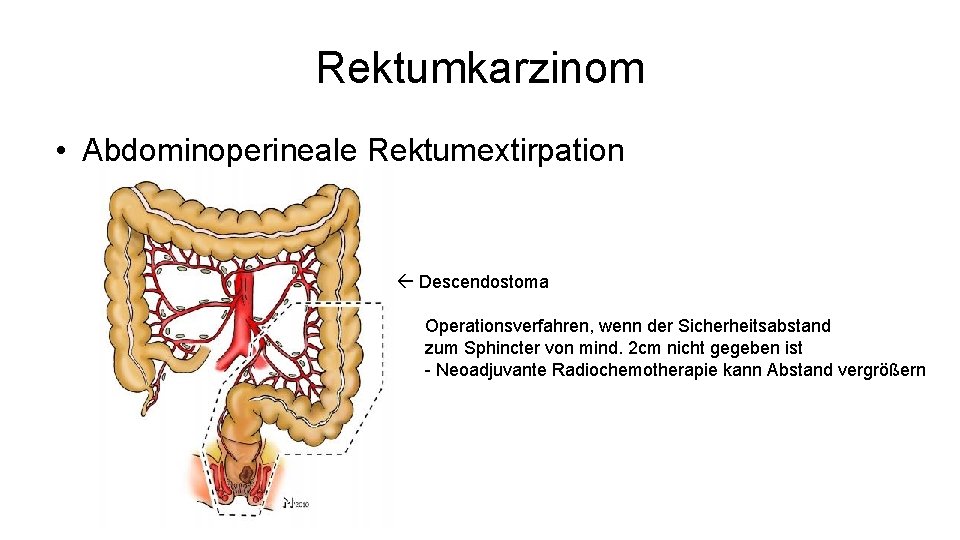
Rektumkarzinom • Abdominoperineale Rektumextirpation Descendostoma Operationsverfahren, wenn der Sicherheitsabstand zum Sphincter von mind. 2 cm nicht gegeben ist - Neoadjuvante Radiochemotherapie kann Abstand vergrößern

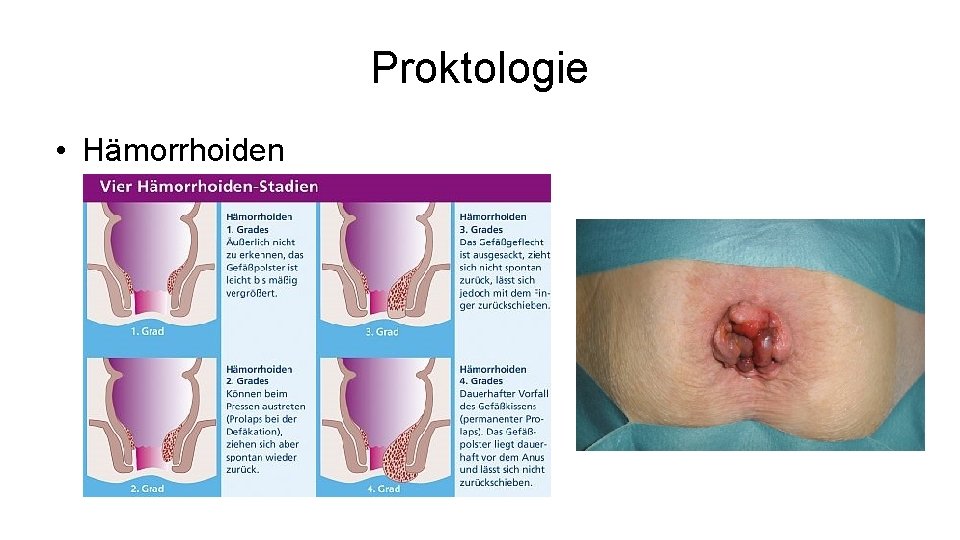
Proktologie • Hämorrhoiden – Vaskuläres Kissen kann nicht mehr abfließen, schwillt an – Gefäßthrombosierung führen zu Schmerzen, diese zu einem erhöhten Sphinctertonus, hierdurch erschwerte Defäkation mit erneuten Schmerzen und erhöhtem Druck – Inzidenz in westlicher Welt erhöht (Obstipation, viel Sitzen) – Leitsymptome • • Blutung Schmerz Sekretion Jucken

Proktologie • Hämorrhoiden

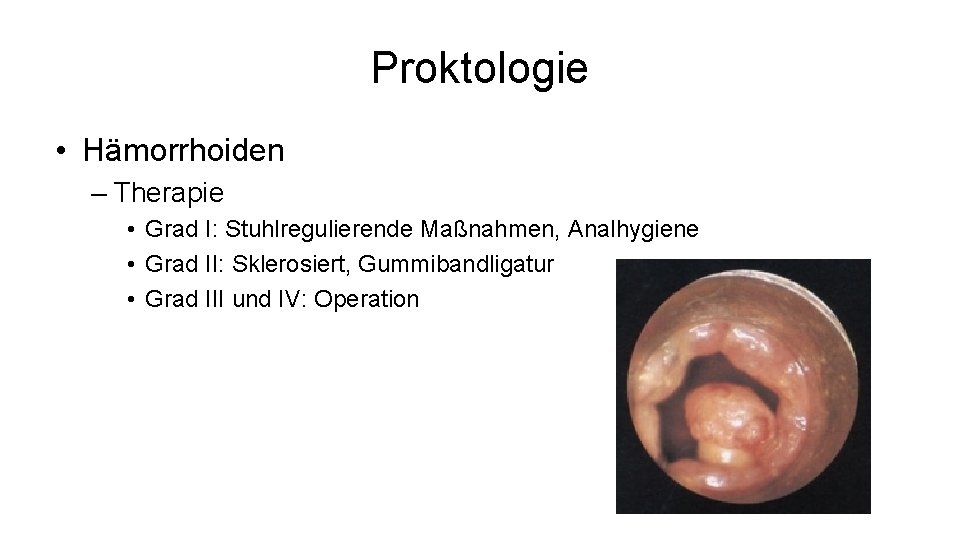
Proktologie • Hämorrhoiden – Therapie • Grad I: Stuhlregulierende Maßnahmen, Analhygiene • Grad II: Sklerosiert, Gummibandligatur • Grad III und IV: Operation

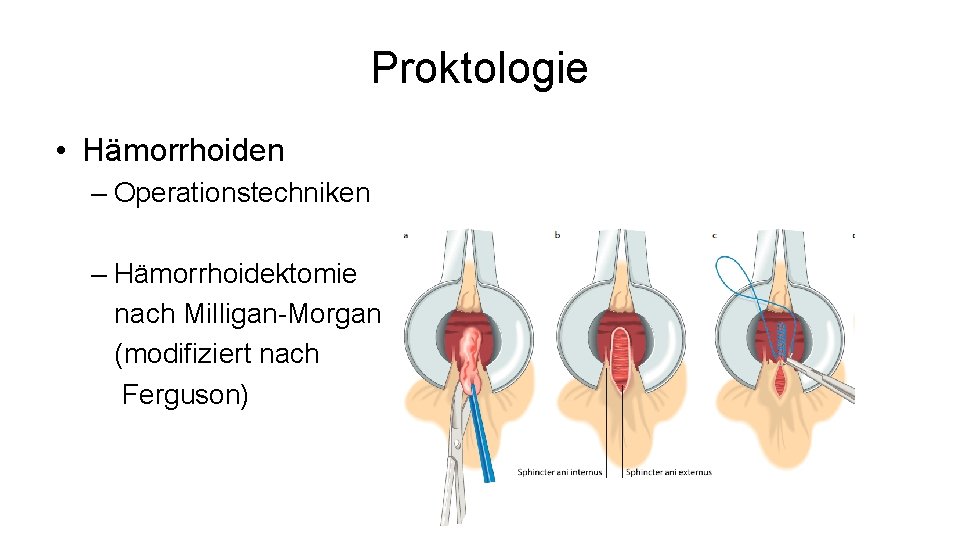
Proktologie • Hämorrhoiden – Operationstechniken – Hämorrhoidektomie nach Milligan-Morgan (modifiziert nach Ferguson)

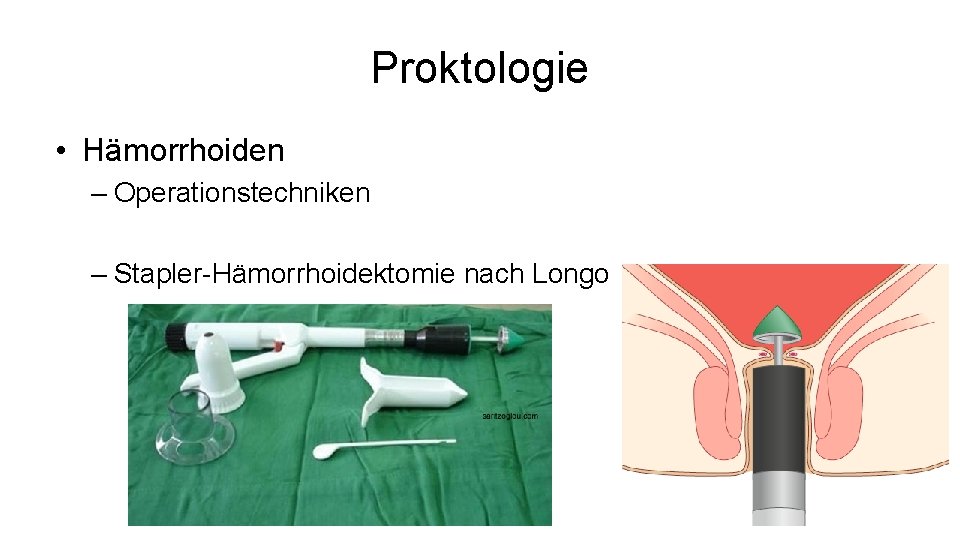
Proktologie • Hämorrhoiden – Operationstechniken – Stapler-Hämorrhoidektomie nach Longo

Proktologie • Analfissur – Als Ursache wird harter Stuhlgang angenommen, es kommt zum Schleimhautriss – Bei akuter Analfissur stärkste Schmerzen – Therapie der akuten Analfissur • Konservativ mit Analgetika, Calciumantagonisten – Therapie der chronischen Analfissur • Fortbestehen unter konservativer Therapie: Fissuerektomie (Ausschneiden der Fissur)

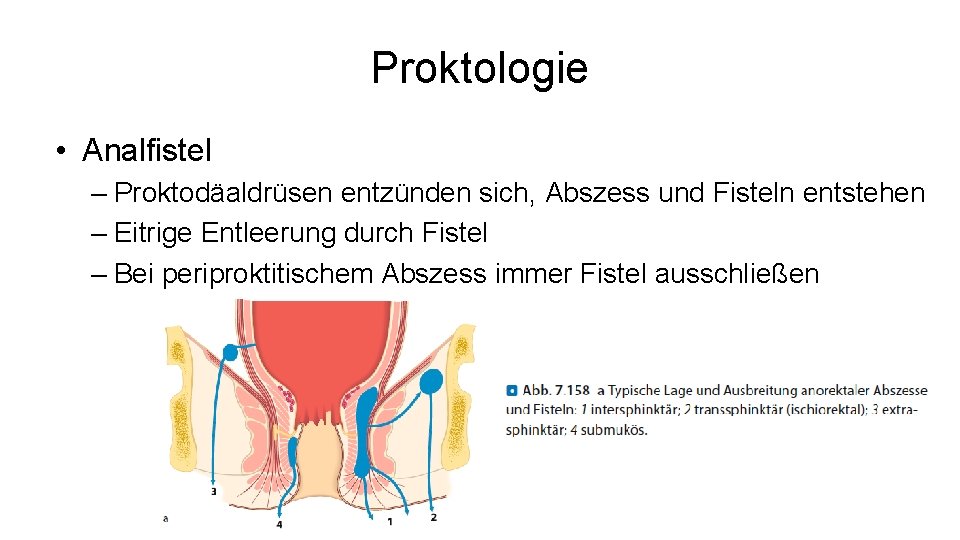
Proktologie • Analfistel – Proktodäaldrüsen entzünden sich, Abszess und Fisteln entstehen – Eitrige Entleerung durch Fistel – Bei periproktitischem Abszess immer Fistel ausschließen

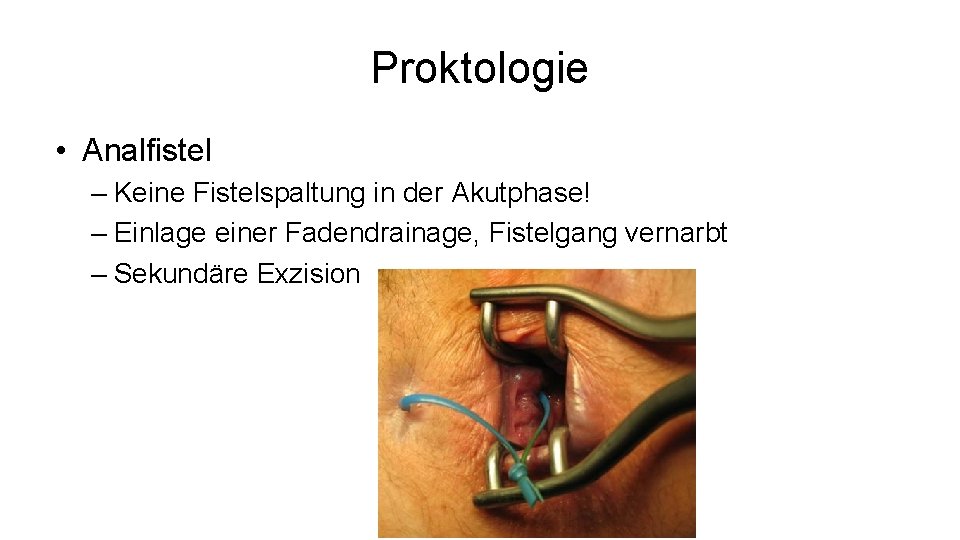
Proktologie • Analfistel – Keine Fistelspaltung in der Akutphase! – Einlage einer Fadendrainage, Fistelgang vernarbt – Sekundäre Exzision

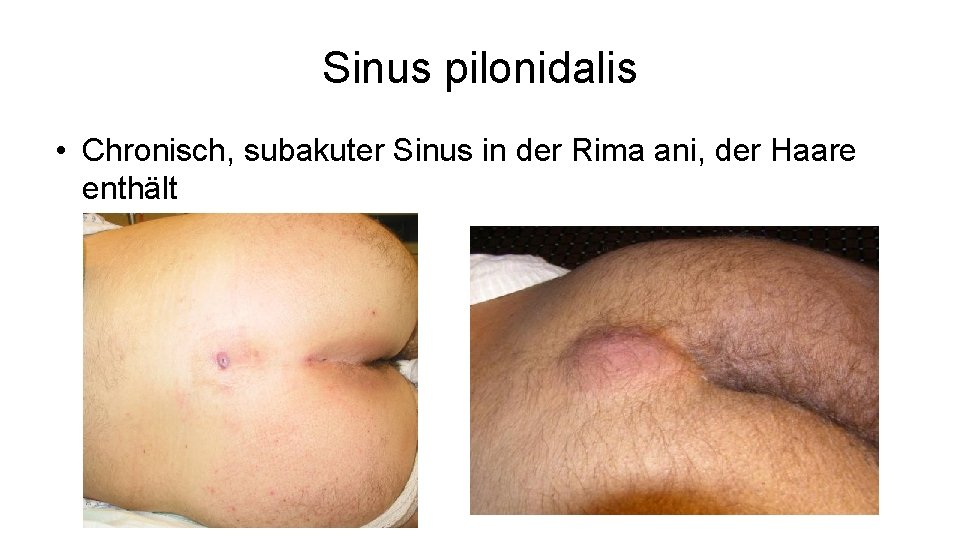
Sinus pilonidalis • Chronisch, subakuter Sinus in der Rima ani, der Haare enthält

Sinus pilonidalis • Pathogenese noch ungeklärt • Theorie: Haare wachsen in die Haut, Eintrittspforte für Bakterien, Wunde kann nicht heilen • Akut abszedierter Sinus Pilonidalis: • Chronsicher Sinus Pilonidalis: Inzision, sekundäre Exzision

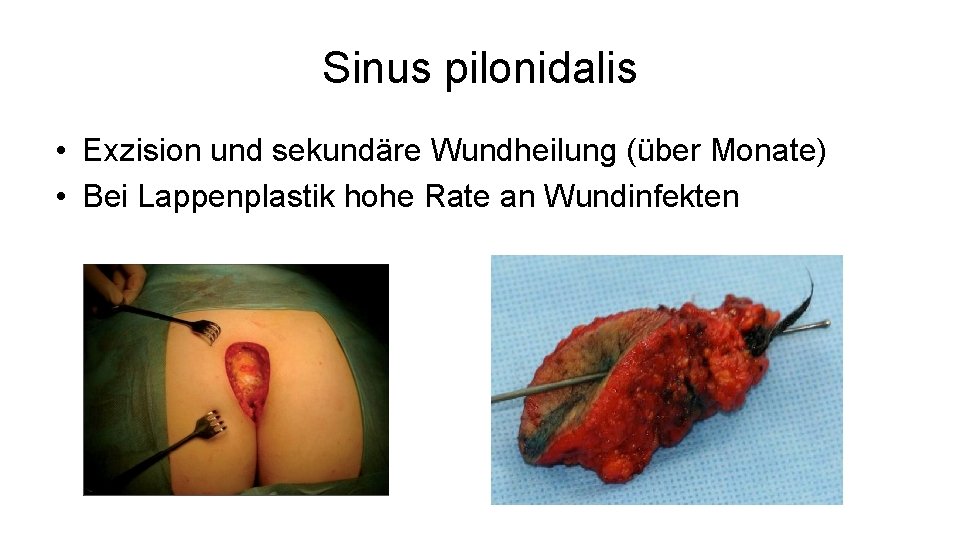
Sinus pilonidalis • Exzision und sekundäre Wundheilung (über Monate) • Bei Lappenplastik hohe Rate an Wundinfekten