Amiloidosis y Nefropatias Fibrilares Rion de Mieloma Eduardo

Amiloidosis y Nefropatias Fibrilares. Riñon de Mieloma Eduardo Hernández Hospital 12 de Octubre. Madrid

Patología glomerular con depósito de material Fibrilar • Amiloidosis • Glomerulonefritis Fibrilar + Rojo Congo: (-) Rojo Congo: • Glomerulopatía Inmunotactoide Rojo Congo: (-) • Glomerulopatía por Fibronectina Rojo Congo: (-)

Amiloidosis

Amiloidosis • Es un término general que comprende un grupo de enfermedades definidas por criterios morfológicos. • Existe depósito de material proteináceo, en los espacios extracelulares, con características morfológicas (eosinofilia, metacromasia, Rojo Congo +) y ultrestructurales (fibrillas no ramificadas, dispuestas al azar, de 8 - 15 nm) condicionadas por su estructura molecular terciaria en disposición β plegada.

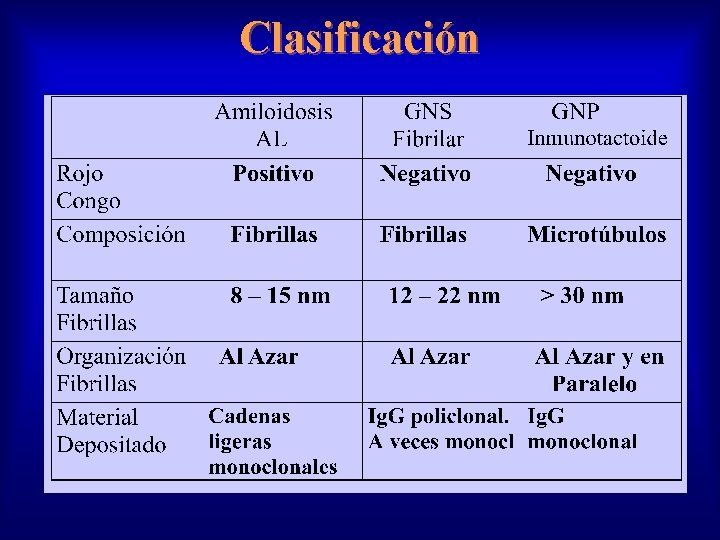
Amiloidosis - Clasificación

Amiloidosis AL (1) • Son la causa más frecuente de amiloidosis renal 9 por millón y año. • La media de edad es de 64 años, y es algo más frecuente en varones. • La proteína Fibrilar son cadenas ligeras de Ig producidas por un clon de células B. • Hay un predominio del isotipo λ , ( dos a cuatro veces más frecuente que el κ ) debido a su mayor capacidad amiloidogénica.

Amiloidosis AL (1) • Un 90 % de las AL tienen paraproteina monoclonal en sangre y/o orina. • Relación con el Mieloma Múltiple (MM): – 10 % de los MM tienen depósitos de Amiloide – 20 % cuando es un MM de Bence Jones • Menos de un 25 % de los pacientes con AL tiene un proceso inmunoproliferativo activo: – Mieloma. – Macroglobulinemia de Waldestrom (linfoma linfoplasmocítico)

Amiloidosis AA • Incidencia: 0. 5 - 0. 8 % en series de autopsia. • Etiología – Enfermedades inflamatoria Autoinmunes (70 -75%) • • • Artritis Reumatoide Juvenil 7 - 48 % 10 - 20 % Artritis Reumatoide 23 - 51% 4 - 10 % Fiebre Mediterránea Familiar 10 % 30 - 60 % Artritis Psoriasica 4% Espondilitis Anquilosante 5 - 12 % 5 -9% – Infecciones Granulomatosas y Piogénicas (10 -20%) • Tuberculosis • Infecciones piógenas: osteomielitis, pielonefritis – Enfermedades inflamatorias Intestinal (5 -10%)

Amiloide AA - Patogenía • La proteina fibrilar del Amiloide es la SAA – Reactante de fase aguda – Apolipoproteina asociada o no a HDL • Los procesos inflamatorios inducen sobre producción hepática de SAA. • La SAA es captada por macrofagos circulantes, y se realiza proteolisis, con liberación al espacio extracelular de peptidos amiloidogénicos que se depositan en los tejidos y forman fibrillas. • Los fragmentos se depositan en el glomérulo, y los más grandes en los vasos sanguíneos. .

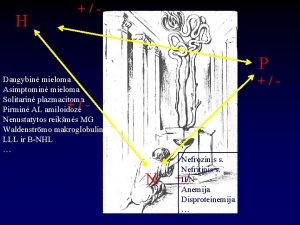
Amiloidosis - Clínica • Síntomas Iniciales: – Debilidad. – Pérdida de peso. – Dolores óseas (en casos con mieloma). – Los propios de la patología subyacente en la AA • A medida que la enfermedad progresa: – Síndrome Nefrótico. – Hipotensión Ortostática. – Neuropatía Periférica y autonómica. – Insuficiencia cardiaca – Insuficiencia renal

Amiloidosis - Clínica Afectación Renal • Conlleva alteraciones funcionales que provocan mayor sensibilidad a trastornos hemodinámicos y susceptibilidad a NECROSIS TUBULAR AGUDA en situaciones de hipoperfusión renal: hipotensión, sepsis, AINEs • En raras ocasiones, depósitos principalmente tubulares: – Síndrome de Fanconi – Acidosis Tubular Renal tipo I – Diabetes Insipida nefrogénica

Amiloidosis - Afectación Sistémica • CORAZÓN – Miocardiopatía Restrictiva: ICC, Causa 30% Ex. – Arrtmias y síndrome del seno. – Cardiopatía Isquémica (depósito en coronarias) • TRACTO GASTRO INTESTINAL – – – Alteraciones de la motilidad y malabsorción Hemorragias y obstrucción Macroglosia • NEUROPATIA – Periférica: afectación sensorial y motora – Autonómica: Hipotensión ortotática, alt motilidad

Amiloidosis - Afectación Sistémica • CUTANEA – Púrpura alrededor de los ojos. – Equímosis, pápulas, nódulos y placas. • ARTICULAR – Sinovitis – Artritis • HEMATOLOGICAS – Diátesis Hemorrágica por Aumento de la fibrinolisis, déficit de factor X, XI. • VASCULAR – Hemorragias e isquemia.

Amiloidosis -Diagnóstico Diferencial • Considerarla en todo paciente mayor de 40 años con síndrome nefrótico. • Posibilidad de Amiloidosis hereditaria. Hay historia familiar y paraproteina en un 25 %. • En los casos de Síndrome Nefrótico: – – – GN membranosa (1º, paraneoplásica, lúpica) Hialinosis segmentaria y focal GN Cambios mínimos GN Fibrilar EDCL • Si hay paraproteina: – Mieloma asociado – Crioglobulinemia – GN inmunotactoide

Amiloidosis - Tratamiento • AMILOIDOSIS AL • Quimioterapia: – Melfalán - Prednisona – No utilidad de la colchicina • Trasplante autólogo de M. Osea – En casos seleccionados (<70 años; FE> 55; Cr <2, colemia <2; TIV < 15 mm; no mieloma). • AMILOIDOSIS AA • Tratamiento de la patología subyacente • Colchicina – Muy efectiva en FMF a dosis de 1 - 1. 2 mg/d – Casos puntuales: en Enf inflm intestinal, supuración

Nefropatias Fibrilares. No Amiloideas GLOMERULONEFRITIS FIBRILAR GLOMERULOPATIA INMUNOTACTOIDE

GNS Fibrilares • Son procesos glomerulares poco frecuentes que solo se pueden diagnósticar por biopsia • La MO no es diagnóstica, encontrando patrones histológicos vistos en otras GNS: expansión mesangial, membranosa proliferación difusa. . . • La ME es patognomónica: depósitos fbrilares dispuestos al azar en el mesangio y paredes capilares que son distintos de la amiloidosis.
Clasificación

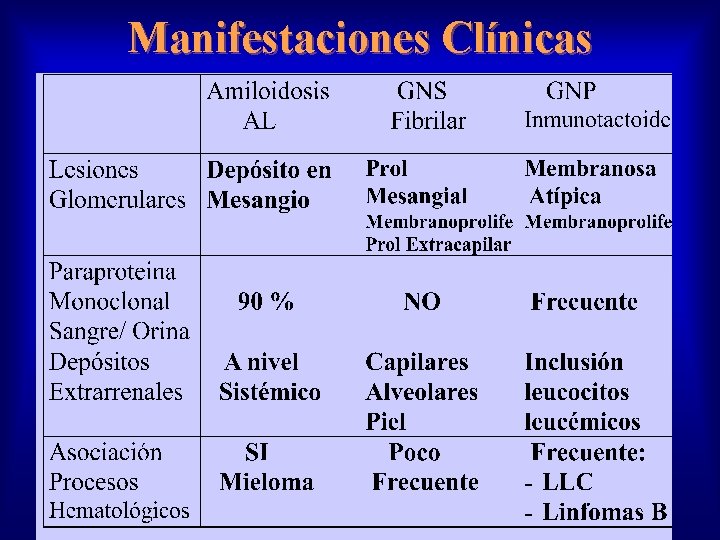
Manifestaciones Clínicas • Representan el 1 % de las Bx en adultos y están Infradiagnósticadas por falta de estudios ME • Edad de aparición: 10 - 80 años – Pico de Incidencia: 40 - 60 años – Mayor edad los de G. INM • La relación Varón / Mujer es de: – 1 / 1 en GN FIB – 2 / 1 en GB INM • La GN FIB representa el 85 - 90% de los casos

Manifestaciones Clínicas • Presentan datos clínicos similares a los encontrados en otros procesos glomerulares. – Proteinuria en más del 90 %. A menudo en rango nefrótico (60 - 70 %) – Microhematuria: 60 - 70 % – Hipertensión arterial – Insuficiencia Renal (50 %), que puede progresar rapidamente a la IR Terminal. – Un 40 - 50 % desarrolla IRT en 2 a 6 años.
Manifestaciones Clínicas

Diagnóstico Diferencial • Procesos con Síndrome Nefrótico con / sin Insuficiencia Renal en este grupo de edad: – – – GNS Membranosa Amiloidosis Hialinosis Segmentaria Focal LES GN Cambios Mínimos EDCL • Hemorragia Pulmonar: – Vasculitis – Síndrome de Goodpasture • Paraproteina en Sangre y/o Orina: – – Mieloma Amiloidosis Crioglobulinemia EDCL

Tratamiento • Glomerulonefritis FIBRILAR: – No hay un tratamiento eficaz. – Cuando hay proliferación extracapilar: • Esteroides • Ciclofosfoamida (iv) • Glomerulopatía INMUNOTACTOIDE: – Los casos asociados a paraproteina o procesos linfoproliferativos se benefician de tratamiento con esteroides y quimioterápicos.

Nefropatia Por Fibronectina

Glomerulopatía por Fibronectina • Es una glicoproteina que interviene en los procesos de adhesión, cohesión plaquetaria, fagocitosis y proliferación celular. • Es un elemento normal de matriz mesangial, y puede aumentar en algunas patologías por mayor producción local. • En la GN por Fibronectina se produce un depósito masivo de fibronectina derivado de la forma soluble que está circulante en el plasma.

Glomerulopatía por Fibronectina • Se hereda con carácter Autosómico Dominante. • La mutación no se produce en el gen de la fibronectina, sino en un gen activador del complemento. Cromosoma 1 q 32. • Aparece al principio de la adolescencia. • Cursa con proteinuria, microhematuria, hipertensión y deterioro de lentamente progresivo de la función renal. • La mayor parte desarrolla IRT entre la 2ª y la 5ª décadas de la vida.

Riñon de Mieloma

Mieloma y Riñon • El mieloma es una neoplasia linfoide cuyo precursor es un linfocito B de memoria, que evoluciona a células plasmáticas neoplásicas, y habitualmente se acompaña de secreción de una paraproteina monoclonal. • Las células malignas aparecen: – en la médula ósea, – en una lesión aislada (plasmocitoma solitario) – en el torrente sanguíneo como una leucemia de células plasmáticas.

Epidemiología • Incidencia: 30 a 40 casos por millón y año. • Edad avanzada: – 80 años en varones y 70 en mujer – Menos de 25 % en menores de 50 años. • En un 50 % se produce deterioro de función renal ( Cr > 1. 5 ) – La mayor parte reversible. – Un 10 % requiere diálisis • En el 75 % el mieloma y el fallo renal se detectan el mismo mes.

Afectación renal en el Mieloma • Fracaso Renal Agudo ( la mayoría reversible) – Hipercalcemia – Hiperuricemia – Deshidratación – Nefropatía por contraste – Nefropatia por cilindros (cast nephropathy) • Insuficiencia Renal Crónica: – Amiloidosis AL – Nefropatía por cilindros (riñon de Mieloma) – Enf. por depósito de cadenas ligeras

Afectación renal en el Mieloma • Síndrome Nefrótico – Amiloidosis AL – Enf. Depósito de cadenas ligeras – Enf. Depósito de cadenas pesadas • Disfunción tubular – Síndrome de Fanconi

Afectación renal en el Mieloma • La mayoría de los casos de FRA son debidos a la combinación de: – Deshidratación – Hipercalcemia – Infecciones – Nefrotóxicos • El desarrollo de riñon de Mieloma requiere: – Presencia de cadenas ligeras en orina – Capacidad para formar cilindros

Riñon de Mieloma • Mayor frecuencia: – Mieloma de Bence-Jones – Masa Tumoral elevada – Cuanto mayor es la excrección de cadenas ligeras. • No todos los casos lo desarrollan. – Depende de la capacidad de las cadenas ligeras para unirse con la proteina de Tamn-Horsfall en el túbulo distal.

Riñon de Mieloma - Clínica • Debe considerarse en FRA : – Pacientes mayores de 60 años con • • – – Malestar General Dolores Oseos Osteopenia Lesiones líticas Hipercalcemia Discordancia entre Proteinuria y Tira. Anemia desproporcionada a la IR. Riñones de tamaño normal o aumentado.

Riñon de Mieloma - Clínica • El FRA se ha podido desencadenar tras: – Deshidratación – Administración de AINEs – Administración de Contrastes (I. V. ) • La presencia de síndrome nefrótico: – No descarta la existencia de Mieloma – La lesión renal será: • Amiloidosis AL • Enf depósito de cadenas ligeras o pesadas

Riñon de Mieloma - Diagnóstico • La sospecha clínica • Paraproteina en sangre y/o orina • Biopsia de Médula ósea • ¿ Necesidad de Biopsia renal ? – La mayoría de las veces no – Cuando el diagnóstico no está claro – Cuando hay Síndrome Nefrótico

Diagnóstico Diferencial • Insuficiencia Renal e Hipercalcemia – Mieloma Múltiple – GN Paraneoplásica (GN Membranosa) con hipercalcemia tumoral • Tumores sólidos • Neoplasias Hematológicas – Sarcoidosis – Hipercalcemia severa (Intox Vit D, hiperpara) • Insuficiencia Renal y Paraproteina – Mieloma Múltiple – Amiloidosis AL – Enf depósito de cadenas ligeras / pesadas – Crioglobulinrmia (VHC) – GN Fibrilar (Inmunotactoide)

Riñon de Mieloma - Tratamiento • • • Hidratación vigorosa y cuidadosa. Corrección de otros factores desencadenantes Diuréticos de Asa si Hipercalcemia ¿ Colchicina ? Dialisis si es precisa Plasmaféresis para reducir los niveles circulantes de cadenas ligeras • Quimioterapia • Trasplante de Médula Osea.
- Slides: 38