Prise en charge prhospitalire des convulsions chez lenfant






















- Slides: 36

Prise en charge pré-hospitalière des convulsions chez l’enfant : prévention de l’état de mal épileptique Pr Mathieu Milh Service de Neuropédiatrie INSERM U 910 Marseille

Introduction ● Crise d’épilepsie et maladie épileptique : 2 notions très différentes ● 4 grandes situations face à une crise d’épilepsie : ● ● Crise occasionnelle urgente Crise occasionnelle non urgente Première crise non occasionnelle Crise habituelle d’un patient épileptique 2

Quelles sont les grandes causes de convulsions chez l’enfant? 1. Causes occasionnelles urgentes : 1. 2. 3. 4. 5. Infectieuses Traumatiques Métaboliques Toxiques Vasculaires 2. Causes occasionnelles non urgentes 1. Crises fébriles 2. Autres crises occasionnelles 3. Epilepsie débutante 4. Crise chez un épileptique connu 3

Quel bilan d’une première crise? ● Crise sans critère de gravité : ● Age > 1 an ● Durée < 15 minutes, pas de cyanose prolongée, pas de détresse respiratoire ou hémodynamique ● Examen normal au décours ● Interrogatoire + examen clinique + EEG. Prise en charge ambulatoire ● Autres situations : ● Age < 1 an sans fièvre : imagerie ● Examen anormal au décours : - Sd méningé, tr. Du comportement, fièvre mal tolérée : LCR - Signe neurologique focal, trouble de la conscience : Imagerie ● Hospitalisation 4

Crises prolongées : sommaire ● Crise prolongée : quels risques/quels patients ? ● Que faire en cas de crise épileptique qui se prolonge (> 5’) ● Prise en charge en urgence ● Quels objectifs ? ● Quel traitement ? 5

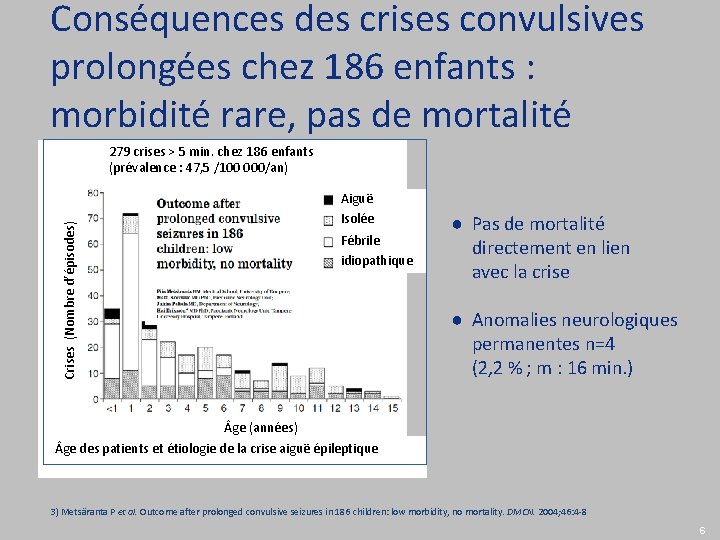
Conséquences des crises convulsives prolongées chez 186 enfants : morbidité rare, pas de mortalité Crises (Nombre d’épisodes) 279 crises > 5 min. chez 186 enfants (prévalence : 47, 5 /100 000/an) Aiguë Isolée Fébrile idiopathique ● Pas de mortalité directement en lien avec la crise ● Anomalies neurologiques permanentes n=4 (2, 2 % ; m : 16 min. ) ge (années) ge des patients et étiologie de la crise aiguë épileptique 3) Metsäranta P et al. Outcome after prolonged convulsive seizures in 186 children: low morbidity, no mortality. DMCN. 2004; 46: 4 -8 6

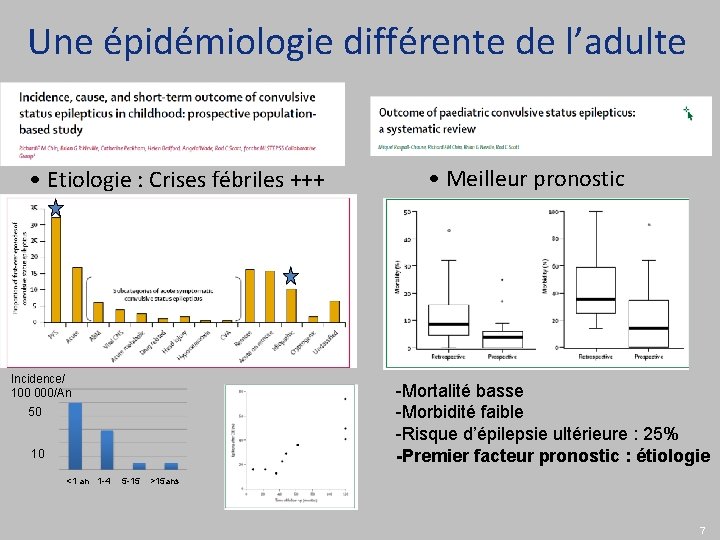
Une épidémiologie différente de l’adulte • Etiologie : Crises fébriles +++ Incidence/ 100 000/An 50 10 • Meilleur pronostic -Mortalité basse -Morbidité faible -Risque d’épilepsie ultérieure : 25% -Premier facteur pronostic : étiologie <1 an 1 -4 5 -15 >15 ans 7

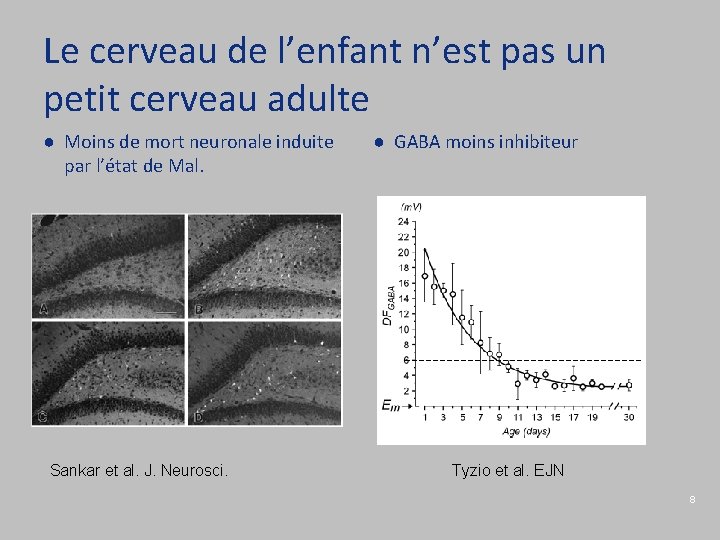
Le cerveau de l’enfant n’est pas un petit cerveau adulte ● Moins de mort neuronale induite par l’état de Mal. Sankar et al. J. Neurosci. ● GABA moins inhibiteur Tyzio et al. EJN 8

Risque d’EME chez l’enfant épileptique ● Conséquences d’un EME dans le cadre d’une épilepsie focale ● 188 patients avec 27 ± 5 ans de suivi ● 20 % ont eu un EME* (n=1 chez 27 patients ; n=2 pour 10) ● Troubles des apprentissages - 23 % versus 23 % initialement - 28 % versus 33 % lors du follow-up ● Nombre d’AE ≤ 2 : 22/39 (56 %) versus 99/149 (64 %) ● Nombre d’AE > 3 : identique ● Seizure-free : 61 % versus 66 % ● Epilepsies réfractaires : 15 % versus 11 % 9

Crise d’épilepsie : Quels risques ? ● Faible mortalité liée à la durée de la crise ● Relation complexe entre morbidité et durée de la crise ● Administration d’un traitement après 5 minutes : objectif préventif de crise longue et de moins bonne réponse aux traitements 10

Quels patients sont à risque de faire une crise prolongée ? ● Patients à risque ● Epilepsie ou patients avec antécédents d’état de mal épileptique et particulièrement si épilepsie symptomatique ● Certains syndromes épileptiques : syndrome de Dravet, certaines épilepsies focales… ● 1ère crise épileptique en particulier si fébrile avant 1 an 11

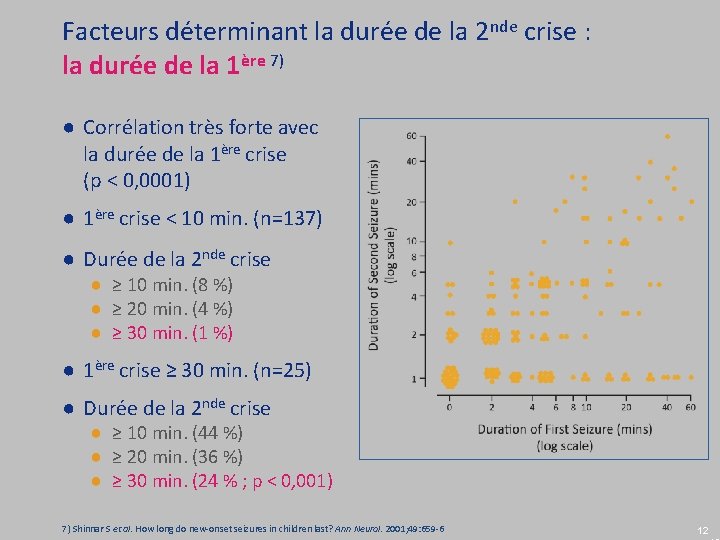
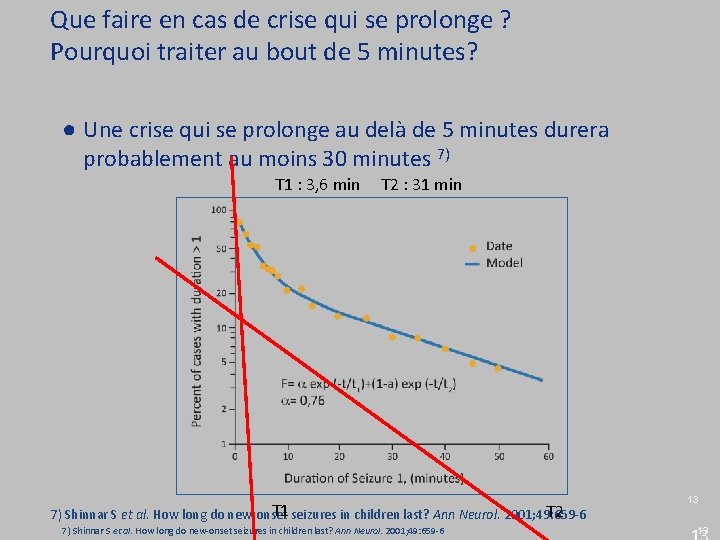
Facteurs déterminant la durée de la 2 nde crise : la durée de la 1ère 7) ● Corrélation très forte avec la durée de la 1ère crise (p < 0, 0001) ● 1ère crise < 10 min. (n=137) ● Durée de la 2 nde crise ● ≥ 10 min. (8 %) ● ≥ 20 min. (4 %) ● ≥ 30 min. (1 %) ● 1ère crise ≥ 30 min. (n=25) ● Durée de la 2 nde crise ● ≥ 10 min. (44 %) ● ≥ 20 min. (36 %) ● ≥ 30 min. (24 % ; p < 0, 001) 7) Shinnar S et al. How long do new-onset seizures in children last? Ann Neurol. 2001; 49: 659 -6 12

Que faire en cas de crise qui se prolonge ? Pourquoi traiter au bout de 5 minutes? ● Une crise qui se prolonge au delà de 5 minutes durera probablement au moins 30 minutes 7) Τ 1 : 3, 6 min T 2 : 31 min Τ 1 Τ 2 7) Shinnar S et al. How long do new-onset seizures in children last? Ann Neurol. 2001; 49: 659 -6 13 13

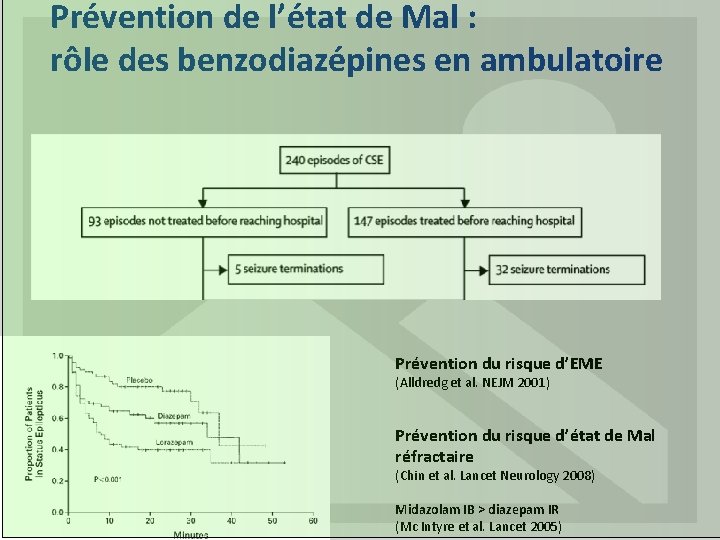
Traitement d’un état de mal épileptique de l’enfant survenu hors de l’hôpital : analyse d’une étude prospective ● Facteurs de risque d’avoir un EME > 60 min : ● 1 : Pas de traitement pré-hospitalier versus traitement en pré-hospitalier (OR (95 % IC) : 2, 4 (1, 2 -4, 5)) ● 2 : Durée entre début de crise et arrivée aux urgences (min) OR (95 % IC) : 1, 05 (1, 03 -1, 06) 6) Chin RFM et al. Treatment of community-onset, childhood convulsive status epileptus: a prospective, population-based study. Lancet Neurol. 2008; 7: 696 -703 14

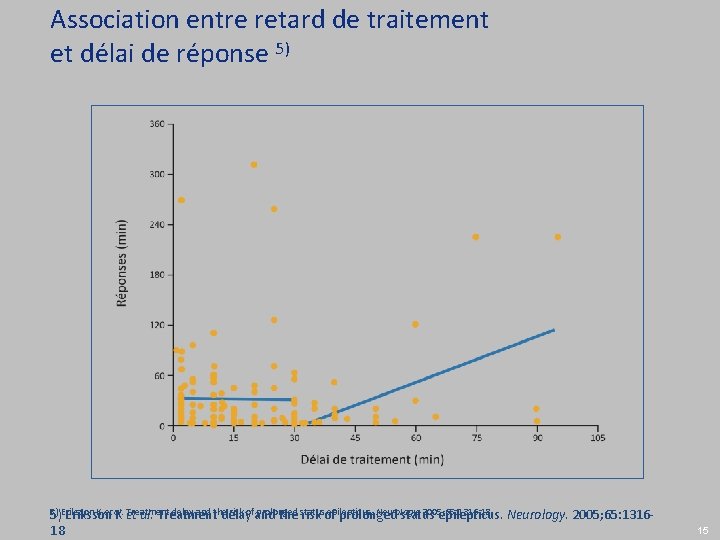
Association entre retard de traitement et délai de réponse 5) 5) Eriksson K et al. Treatment delay and the risk of prolonged status epilepticus. Neurology. 2005; 65: 1316 -18 5) Eriksson K et al. Treatment delay and the risk of prolonged status epilepticus. Neurology. 2005; 65: 1316 - 18 15

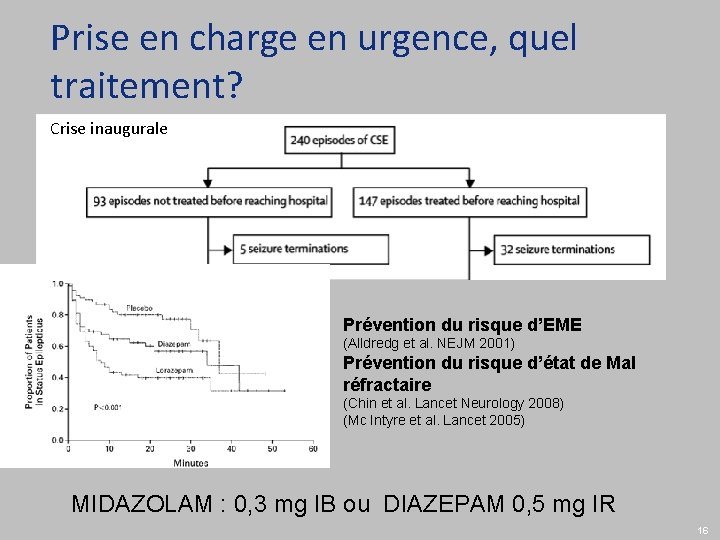
Prise en charge en urgence, quel traitement? Crise inaugurale Prévention du risque d’EME (Alldredg et al. NEJM 2001) Prévention du risque d’état de Mal réfractaire (Chin et al. Lancet Neurology 2008) (Mc Intyre et al. Lancet 2005) MIDAZOLAM : 0, 3 mg IB ou DIAZEPAM 0, 5 mg IR 16

Etude Scott : une étude randomisée en centre spécialisé 8) ● Méthodologie 2, 8) ● 28 enfants (5 à 19 ans) atteints d’épilepsie sévère présentant une crise convulsive prolongée (> 5 min), en centre spécialisé. ● Schéma 2, 8) Randomisation n = 28 patients Diazepam intrarectal 39 épisodes, n= 14 enfants Dosage : 10 mg Midazolam buccal 40 épisodes n = 14 enfants ● Critères d’évaluation 8) ● Critère principal : disparition des signes cliniques de la crise convulsive dans les 10 minutes suivant l’administration du médicament ● Critères secondaires : délai de réponse 2) Avis de la Commission de Transparence 18 juillet 2012 8) Scott RC et al. Buccal midazolam and rectal diazepam for treatment of prolonged seizures in childhood and adolescence: a randomised trial. Lancet. 1999; 353: 623 -626 17

Midazolam buccal vs diazepam intrarectal Scott RC et al. Lancet. 1999 8) ● 40 épisodes chez 14 patients (midazolam) vs 39 épisodes chez 14 patients (diazepam) ● Temps pour administration du médicament ● 2 min (1 -4) pour le midazolam ● 2 min (1 -3) pour le diazepam p=0, 81 ● Réponse ● 30 (75 %) des 40 épisodes pour le midazolam ● 23 (59 %) of 39 épisodes pour le diazepam rectal p=0, 16 ● Temps pour arrêter la crise ● 6 min (IQR 4 -10) pour le midazolam ● 8 min (4 -12) pour le diazepam p=0, 31 8) Scott RC et al. Buccal midazolam and rectal diazepam for treatment of prolonged seizures in childhood and adolescence: a randomised trial. Lancet. 1999; 353: 623 -626 18

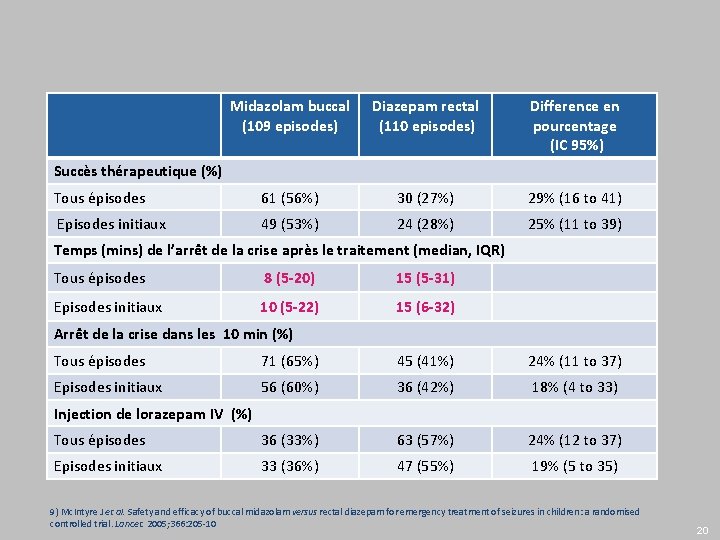
Etude Mc. Intyre. Efficacité et tolérance du midazolam buccal comparé au diazepam intrarectal : un essai pseudo-randomisé contrôlé en service d’urgence 2, 9) ● Méthodologie 2) ● Etude pseudo-randomisée, en groupes parallèles, en ouvert, multicentrique, menée au Royaume-Uni ● Schéma 2) Diazepam intrarectal 110 épisodes, n=85 enfants 219 épisodes convulsifs n = 177 patients doses 2, 5 – 7, 5 -10 mg suivant l’âge Midazolam soluction buccal 109 épisodes n=92 enfants Dosage : 0, 5 mg/kg ● Critères d’évaluation 2) ● Critère principal : disparition des signes cliniques de la crise convulsive dans les 10 minutes suivant l’administration du médicament, sans dépression respiratoire, sans récurrence dans l’heure ● Critères secondaires : pourcentage de crises convulsives résolues en moins de 10 minutes, délai de réponse, incidence des dépressions respiratoires, sans récurrence dans l’heure 2) Avis de la Commission de Transparence 18 juillet 2012 9) Mc. Intyre J et al. Safety and efficacy of buccal midazolam versus rectal diazepam for emergency treatment of seizures in children: a randomised controlled trial. Lancet. 2005; 366: 205 -10 19

Midazolam buccal (109 episodes) Diazepam rectal (110 episodes) Difference en pourcentage (IC 95%) Tous épisodes 61 (56%) 30 (27%) 29% (16 to 41) Episodes initiaux 49 (53%) 24 (28%) 25% (11 to 39) Succès thérapeutique (%) Temps (mins) de l’arrêt de la crise après le traitement (median, IQR) Tous épisodes 8 (5 -20) 15 (5 -31) Episodes initiaux 10 (5 -22) 15 (6 -32) Arrêt de la crise dans les 10 min (%) Tous épisodes 71 (65%) 45 (41%) 24% (11 to 37) Episodes initiaux 56 (60%) 36 (42%) 18% (4 to 33) Tous épisodes 36 (33%) 63 (57%) 24% (12 to 37) Episodes initiaux 33 (36%) 47 (55%) 19% (5 to 35) Injection de lorazepam IV (%) 9) Mc. Intyre J et al. Safety and efficacy of buccal midazolam versus rectal diazepam for emergency treatment of seizures in children: a randomised controlled trial. Lancet. 2005; 366: 205 -10 20

Conclusion ● Sensation de mort imminente ressentie par les témoins ● Le traitement de secours est donné surtout dans un but préventif ● Appel du 15 ou benzodiazépine après une crise durant plus de 5 minutes selon les circonstances ● Le midazolam buccal a la même efficacité que diazepam intrarectal* * L’efficacité clinique du midazolam buccal peut être considérée comme non-inférieure à celle de diazepam intrarectal dans le traitement des crises aiguës convulsives chez l’enfant 11) Avis de la Commission de Transparence 18 juillet 2012 21

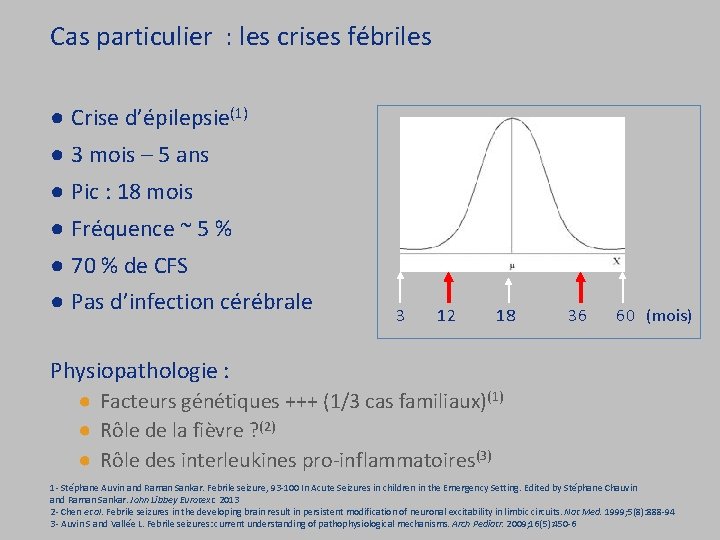
Cas particulier : les crises fébriles ● Crise d’épilepsie(1) ● 3 mois – 5 ans ● Pic : 18 mois ● Fréquence ~ 5 % ● 70 % de CFS ● Pas d’infection cérébrale 3 12 18 36 60 (mois) Physiopathologie : ● Facteurs génétiques +++ (1/3 cas familiaux)(1) ● Rôle de la fièvre ? (2) ● Rôle des interleukines pro-inflammatoires(3) 1 - Stéphane Auvin and Raman Sankar. Febrile seizure, 93 -100 In Acute Seizures in children in the Emergency Setting. Edited by Stéphane Chauvin and Raman Sankar. John Libbey Eurotext. 2013 2 - Chen et al. Febrile seizures in the developing brain result in persistent modification of neuronal excitability in limbic circuits. Nat Med. 1999; 5(8): 888 -94 3 - Auvin S and Vallée L. Febrile seizures: current understanding of pathophysiological mechanisms. Arch Pediatr. 2009; 16(5): 450 -6

Evaluation clinique face au patient qui vient de faire une crise fébrile Crise en contexte fébrile : conduite diagnostique initiale 1. Diagnostic positif : 3. Cause de la fièvre : 2. Critères de gravité : 4. Evaluation du terrain : ● Clonique ● Tonique ● Atonique ● ● ● Durée des secousses > 15 minutes Troubles de la conscience persistants Caractère focal Déficit post-critique Répétition dans les 24 heures ● Signes en faveur d’une atteinte ● neuroméningée primitive ● Trouble du développement neurologique ● Examen neurologique antérieurement anormal 4 -Marie Christine Picot and Agathe Roubertie. Definition, classification, and epidemiology of acute seizure in chilhood. 1 -10 In Acute Seizures in children in the Emergency Setting. Edited by Stéphane Chauvin and Raman Sankar. John Libbey Eurotext. 2013 1 -Stéphane Auvin and Raman Sankar. Febrile seizure, 93 -100 In Acute Seizures in children in the Emergency Setting. Edited by Stéphane Chauvin and Raman Sankar. John Libbey Eurotext. 2013

24

Place de la ponction lombaire dans les CFS ● Recommandations de l’American Academy of Pediatrics (Pediatrics 2011) : ● PL indiquée : signes cliniques en faveur d’une méningite ou d’une infection du SNC ● PL discutée : enfant de 6 mois à 1 an si statut vaccinal pour Haemophilius ou S. Pneumoniae non à jour ou inconnu ● PL discutée : enfant ayant un traitement antibiotique Age < données de l’anamnèse et de la clinique Surveillance en hospitalisation de courte durée des CFS chez les moins de 1 an 5 - Clinical Practice Guideline-Febrile Seizures: Guideline for the Neurodiagnostic Evaluation of the Child With a Simple Febrile Seizure. From the American Academy of pediatrics. Pediatrics. 2011; 127(2)389 -94

Evaluer le risque de récidive de crise fébrile ● Probabilité de récidive de crise fébrile (faible, modéré, fort) ● Quel type de récidive (durée de la crise) ● En déduire l’attitude pour CAT en cas de récidive

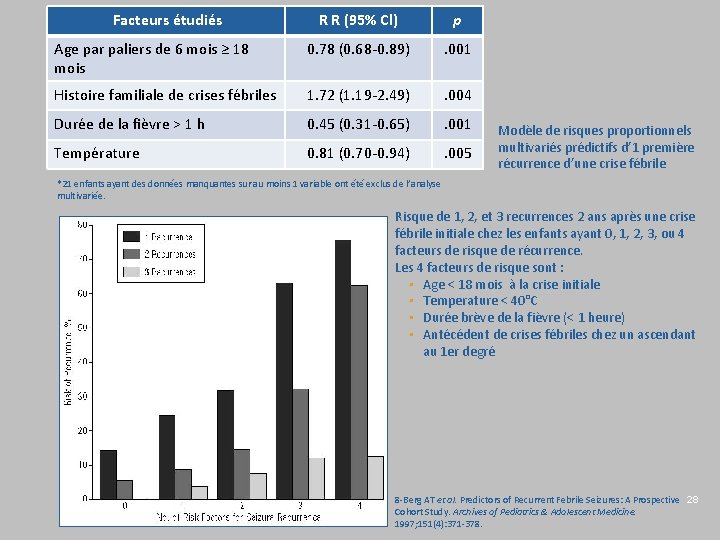
Evaluation du risque de récidive après une crise fébrile simple Facteurs de risque ● ● Age < 15 mois Antécédents familiaux 1 er degré de CF Fièvre < 39° C Crise précoce dans l’accès fébrile Risque de récidive : Pas de FDR : 10 % 1 FDR : 25 % 2 FDR : 50 % > 3 FDR : 80 % La durée n’est pas un facteur de risque de récidive 8 - Berg AT et al. Predictors of Recurrent Febrile Seizures: A Prospective Cohort Study. Archives of Pediatrics & Adolescent Medicine. 1997; 151(4): 371 -378. 9 - Berg AT et al. A prospective study of recurrent febrile seizures. NEJM. 1992; 327: 1122 -7 10 - Sadleir L and Scheffet IE. Febrile seizures BMJ. 2007; (334): 307 -11

Facteurs étudiés R R (95% Cl) p Age par paliers de 6 mois ≥ 18 mois 0. 78 (0. 68 -0. 89) . 001 Histoire familiale de crises fébriles 1. 72 (1. 19 -2. 49) . 004 Durée de la fièvre > 1 h 0. 45 (0. 31 -0. 65) . 001 Température 0. 81 (0. 70 -0. 94) . 005 Modèle de risques proportionnels multivariés prédictifs d’ 1 première récurrence d’une crise fébrile *21 enfants ayant des données manquantes sur au moins 1 variable ont été exclus de l’analyse multivariée. Risque de 1, 2, et 3 recurrences 2 ans après une crise fébrile initiale chez les enfants ayant 0, 1, 2, 3, ou 4 facteurs de risque de récurrence. Les 4 facteurs de risque sont : • Age < 18 mois à la crise initiale • Temperature < 40°C • Durée brève de la fièvre (< 1 heure) • Antécédent de crises fébriles chez un ascendant au 1 er degré 8 -Berg AT et al. Predictors of Recurrent Febrile Seizures: A Prospective 28 Cohort Study. Archives of Pediatrics & Adolescent Medicine. 1997; 151(4): 371 -378.

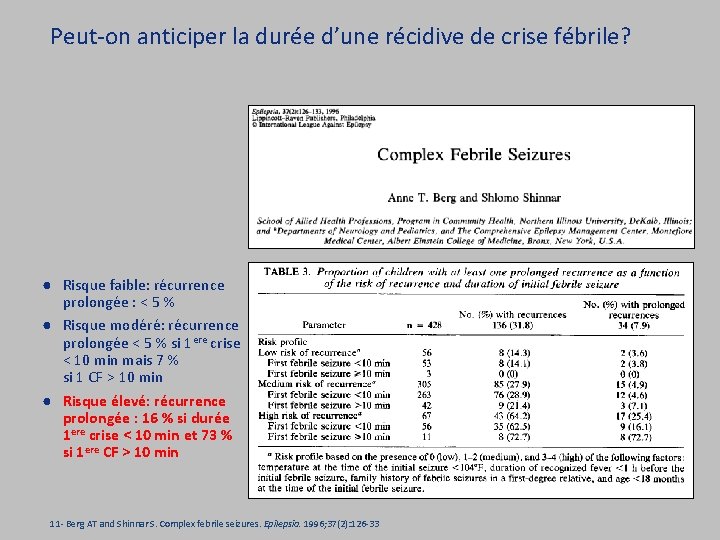
Peut-on anticiper la durée d’une récidive de crise fébrile? ● Risque faible: récurrence prolongée : < 5 % ● Risque modéré: récurrence prolongée < 5 % si 1 ere crise < 10 min mais 7 % si 1 CF > 10 min ● Risque élevé: récurrence prolongée : 16 % si durée 1 ere crise < 10 min et 73 % si 1 ere CF > 10 min 11 - Berg AT and Shinnar S. Complex febrile seizures. Epilepsia. 1996; 37(2): 126 -33

Au total : quoi de neuf dans les crises fébriles ● Anamnèse et clinique ➜ Rôle faible de l’âge comme paramètre isolé pour les infections graves du SNC ● PL si signe clinique ● Ou discutée si antibiothérapie antérieure… ● Traitement secours si risque de crises prolongées ● Pas d’utilité de la prescription de traitement d’urgence et/ou PAI en cas de CFS ● < 5 min ● Sans facteur de risque de récidive

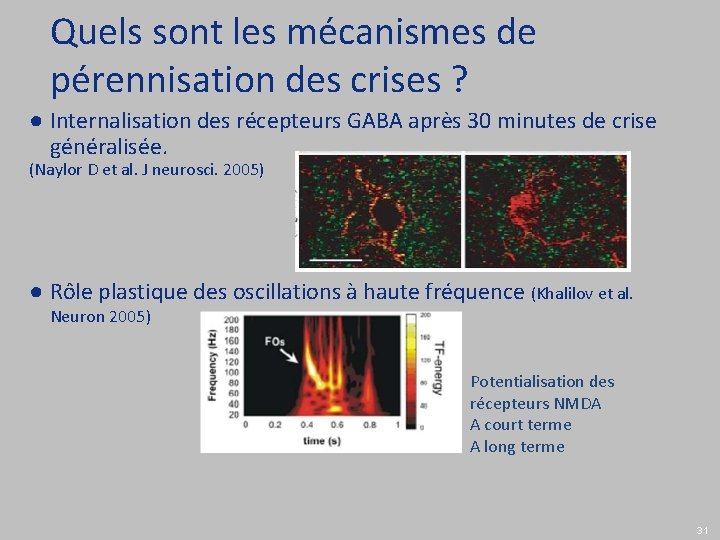
Quels sont les mécanismes de pérennisation des crises ? ● Internalisation des récepteurs GABA après 30 minutes de crise généralisée. (Naylor D et al. J neurosci. 2005) ● Rôle plastique des oscillations à haute fréquence (Khalilov et al. Neuron 2005) Potentialisation des récepteurs NMDA A court terme A long terme 31

En conclusion ● Intérêt démontré de traiter par benzodiazépines une crise épileptique de plus de 5 minutes ● Récepteurs GABA : la cible des 30 premières minutes ● Pourquoi prévenir l’état de mal épileptique ? ● Pas pour réduire la mortalité ● Pour réduire la morbidité +++(attention au rapport bénéfice/risque) ● Attention au poids énorme d el’étiologie sur le pronostic : traiter la cause en même temps que la crise! 32

Etat de Mal épileptique : les 3 états < 30 minutes : PREVENTION Benzodiazépines 30 -60 minutes : ETAT Phénytoïne ou phénobarbital >60 minutes REFRACTAIRE Coma médicamenteux

Prévention de l’état de Mal : rôle des benzodiazépines en ambulatoire Prévention du risque d’EME (Alldredg et al. NEJM 2001) Prévention du risque d’état de Mal réfractaire (Chin et al. Lancet Neurology 2008) Midazolam IB > diazepam IR (Mc Intyre et al. Lancet 2005)

Prise en charge hospitalière : Benzodiazépines IV CLONAZEPAM IV : 0. 04 -0, 05 mg/kg 10 minutes Alternatives : DIAZEPAM IV : 0. 2 mg/kg MIDAZOLAM IM : 0. 2 mg/kg LORAZEPAM IV : 0, 1 mg/kg

Benzodiazépines Efficacité démontrée : 70 % de réponse… Si les doses administrées sont suffisantes (Revue Cockrane 2008) Bonne tolérance respiratoire… Si les doses administrées sont suffisantes (Chin et al. Lancet 2006)