La relation mdecin malade Dr Clment Lozachmeur Cours





























- Slides: 30

La relation médecin malade Dr Clément Lozachmeur Cours de psychologie médicale Octobre 2015

Introduction n n Place de la psychologie médicale Relation/communication au cœur de la pratique médicale q n Enjeux en terme de suivi de ttt, vécu des effets II, répercussions psychologiques Les temps changent… q Internet q Droits des patients

Introduction n La relation médecin malade-malade s’apprend-elle?

Introduction n n La relation médecin malade-malade s’apprend-elle? q Par mimétisme q Par réflexion pratique Littérature de plus en plus abondante depuis les années 50

ECN n Item 1 : La relation médecin-malade. L’annonce d’une maladie grave. La formation du patient atteint de maladie chronique. La personnalisation de la prise en charge médicale. q Expliquer les bases de la communication avec le malade. q Établir avec le patient une relation empathique, dans le respect de sa personnalité et de ses désirs. q Se comporter de façon appropriée lors de l’annonce d’un diagnostic de maladie grave, d’un handicap ou d’un décès. q Élaborer un projet pédagogique individualisé pour l’éducation d’un malade porteur d’une maladie chronique en tenant compte de sa culture, ses croyances.

Caractéristiques générales de la relation médecin-malade

Caractéristiques générales de la relation soignant-soigné n n n Une relation d’inégalité Relation d’attente et d’espérance mutuelles Relation de le corps est l’objet… …mais qui s’exprime par la parole Et qui se complique de mouvements affectifs (transfert/contre-transfert)

Relation d’inégalité n Malade n n n Demande Passif Sujet souffrant Questionnement Inquiétude, menace Recherche de soulagement, aide, protection n Médecin n Technicien n Actif n Savoir technique n Pouvoir n Identification/ Evaluation n Capacité d’écoute

Attente et espérances mutuelles n Malade n n Soulagement Amélioration du symptôme Guérison ou réparation du handicap Confirmation de l’invincibilité n Médecin n Reconnaissances de ses capacités Vérification de son pouvoir de réparer et guérir Confirmation de la capacité à maintenir la vie

Des peurs n Malade q q q D’être malade De la maladie De perdre la santé De perdre une vie sans soucis De perdre la vie De la mort n Médecin q q q passer à coté du diagnostic De l’erreur De découvrir une maladie grave D’annoncer la maladie D’accompagner…

Du corps au verbe n Du corps comme objet q q q n Symptôme corporel Examen du corps Exploration du corps Aux mots q q Traduction (brûlures, picotements, tiraillements, étau, décharges électriques, coups de poignard, élancements) Qui rassurent ou qui inquiètent Qui calment, qui guérissent Non dits ou dits si tard…

Transfert/Contre-transfert n Transfert q q n Positif Négatif Contre-transfert q q Positif Négatif

Transfert: du malade au médecin n Mouvement affectif du malade envers le médecin Un concept qui emprunte à la psychanalyse Transfert positif: q q q n Le malade éprouve des sentiments de sympathie, de confiance Coup de foudre, médecin parfait Puissance et pouvoir attribués au médecin Transfert négatif q Image négative, relation antithérapeutique

Contre-transfert: du médecin au malade n n Mouvements affectifs du médecin face à son patient Contre-transfert positif q n Surinvestissement du malade: « bon malade » , risques de dépendance Contre-transfert négatif q q Rejet inconscient du malade: « mauvais malade » Agressivité inconsciente

Les grands principes de la relation

Prendre en compte le malade dans sa globalité n n L'homme malade n'est pas seulement un assemblage d'organes ou de systèmes ; tout être humain est singulier ; il est dangereux de séparer ses dimensions biologiques, psychologiques et sociales Cf. définition de la santé de l'OMS (1946) q La santé est un état de complet bien-être physique, mental et social, et ne consiste pas seulement en une absence de maladie ou d'infirmité.

Le diagnostic global: « - Ça tombe bien, j’ai mal partout! »


Pourquoi Google ne remplacera pas les médecins n n n Singularité de chaque individu Qualités humaines faisant appel à la subjectivité facteurs socio-culturels établissant le concept de la maladie (normalité et pathologie, guérison, droit à la santé …) réactions du malade face à son affection (gravité, représentation imaginaire …) implications psychiques conscientes et inconscientes qui mettent en scène ce colloque singulier : transfert, contretransfert, histoires et personnalités du patient, du médecin Besoins multiples du malade q q q Compétence technique Être écouté Être entendu Être accepté Être reconnu Être accompagné

En pratique n n n Se mettre en condition (lieu, cadre, temps…) Etre en empathie, en situation d'écoute active du patient et décoder les éléments de communication verbale et non verbale. Trouver « la bonne distance » Déchiffrer la plainte. « Recher au-delà de « l’offre » manifeste du symptôme physique, la « demande » latente du patient » Balint Prendre en compte les préférences du patient dans l'élaboration du projet de soins: échange, dialogue, négociation Adapter son comportement, sa démarche, la forme et le contenu de son discours à la situation du patient, à sa personnalité, à ses représentations, ses émotions, à sa demande, à ses besoins

En pratique n n n Respecter son patient: écouter, faire preuve de patience, de tact, de calme, garder le secret Communiquer: Donner des explications claires, concises et adaptées au niveau de compréhension du patient et vérifier qu'elles sont effectivement comprises. Reformuler si nécessaire =Pédagogie Accepter d’un patient exprime ses réserves, ses inquiétudes, son désaccord Obtenir le consentement éclairé du patient afin d'établir un contrat de soins clair et une implication active dans la maladie: décision médicale partagée

Les différents modèles de la relation médecinmalade

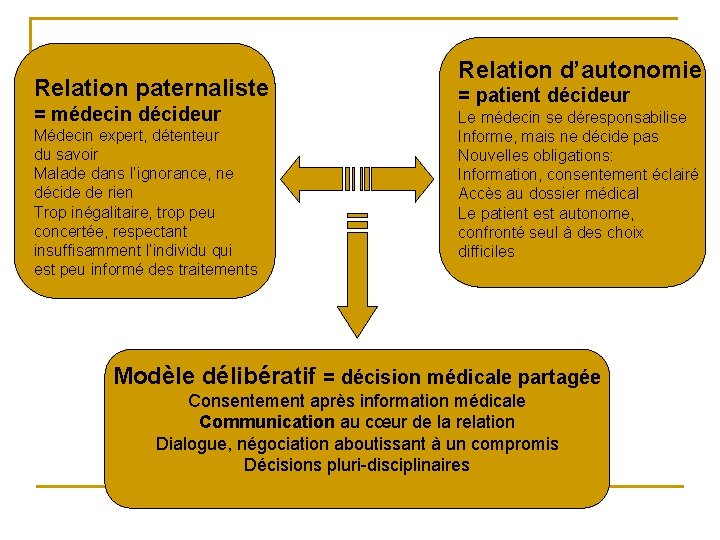
Relation paternaliste = médecin décideur Médecin expert, détenteur du savoir Malade dans l’ignorance, ne décide de rien Trop inégalitaire, trop peu concertée, respectant insuffisamment l’individu qui est peu informé des traitements Relation d’autonomie = patient décideur Le médecin se déresponsabilise Informe, mais ne décide pas Nouvelles obligations: Information, consentement éclairé Accès au dossier médical Le patient est autonome, confronté seul à des choix difficiles Modèle délibératif = décision médicale partagée Consentement après information médicale Communication au cœur de la relation Dialogue, négociation aboutissant à un compromis Décisions pluri-disciplinaires

Relation paternaliste n 1950 le Pr. Louis Portes, Président de l’Ordre des Médecins: n « Face au patient, inerte et passif, le médecin n’a en aucune manière le sentiment d’avoir à faire à une être libre, à un égal, à un pair, qu’il puisse instruire véritablement. Tout patient est et doit être pour lui comme un enfant à apprivoiser, non certes à tromper — un enfant à consoler, non pas à abuser — un enfant à sauver, ou simplement à guérir. » « Je dirai donc que l’acte médical normal n’étant essentiellement qu’une confiance [celle du patient] qui rejoint librement une conscience [celle du médecin], le consentement ‘éclairé’ du malade [. . . ] n’est en fait qu’une notion mythique nous avons vainement cherché à dégager des faits. Le patient, à aucun moment, ne ‘connaissant’ au sens strict du terme, vraiment sa misère, ne peut vraiment ‘consentir’ à ce qui lui est affirmé, ni à ce qui lui est proposé — si du moins nous donnons au mot consentement sa signification habituelle d’acquiescement averti, raisonné, lucide et libre. » 2 n

La fin du modèle paternaliste (? ) n n n L’évolution des droits des patients a permis de rééquilibrer la relation médecin malade. En phase avec l’évolution de l’ensemble de notre société qui aspire à plus d’autonomie et à une meilleure information. Le patient devient acteur, revendiquant parfois une certaine autonomie Temps d’adaptation nécessaire pour les soignants et les patients Se prémunir des risques éventuels

Les droits des patients évoluent n Loi du 4 mars 2002, (dite loi Kouchner): droits totalement nouveaux : q q q q droit à l’information sur son état de santé, notamment via l’accès au dossier médical droit au consentement vis-à-vis des soins proposés, et son corollaire, le droit de refuser droit au secret des informations médicales possibilité de désigner une personne de confiance droit au respect de la personne droit à être soulagé de la douleur droit à l’intimité

4 mars 2002 « Le consentement libre et éclairé » n n libre: absence de contrainte éclairé: précédé par une information. « aucun acte médical ni aucun traitement ne peut être pratiqué sans le consentement libre et éclairé de la personne et ce consentement peut être retiré à tout moment » . Certains patients revendiquent ainsi une autonomie

Loi Leonetti du 22 avril 2005 (fin de vie) n n droit au « laisser mourir » , tout en refusant l’euthanasie prône le développement des soins palliatifs Réaffirmation du rôle de la personne de confiance Renforcement de l’expression de la volonté du patient, en lui donnant la possibilité de rédiger des directives anticipées concernant sa fin de vie.

Conclusion n Au cœur de la pratique médicale n Essentielle pour la qualité des soins n Qui doit s’adapter aux évolutions de la société q q n Lois, responsabilité médicale Internet Participation active du patient

La relation médecin malade Dr Clément Lozachmeur Cours de psychologie médicale Octobre 2015