Hospital Regional da Asa SulHospital Materno Infantil de



















































- Slides: 64

Hospital Regional da Asa Sul/Hospital Materno Infantil de Brasília/ SES/DF Sessão de Anatomia Clínica: ECL MPSIA Apresentação: Dra. Quézia Salgado (R 3 em Ginecologia/Obstetrícia) Coordenação: Drs. Ana Célia Rocha, Melissa Iole Cás Vita (Patologista) e Paulo R. Margotto Coordenação Geral: Marta David Rocha de Moura www. paulomargotto. com. br Brasília, 1 de abrilde 2015

Relato de Caso Identificação: G. M. D. , 31 anos, procedente do Guará. Admissão (29/09/14 às 16: 55 h): › QP: Gestante dá entrada no pronto atendimento do HMIB com PA de 190 x 116 mm. Hg. › HMA: Gestante, G 3 A 2, IG 34 s+6 d (eco de 15 s+4 d), hipertensa gestacional em uso de metildopa 500 mg/dia dá entrada no hospital com PA elevada. Portadora de DM I desde os 6 anos de idade em uso de insulina Glargina (Lantus. R )56 UI pela manhã e insulina ultra-rápida 6 UI pela manhã, 5 UI à tarde e 5 UI à noite.

Relato de Caso Identificação: G. M. D. , 31 anos, procedente do Guará. Admissão (29/09/14 às 16: 55 h): › Exame físico: PA: 190 x 116 mm. Hg AFU: 34 cm BCF: 140 bpm DU: ausente Toque: colo grosso, impérvio, apresentação alta, bolsa íntegra. MMII: edema. › Conduta: Internar.

Relato de Caso 29/09 às 17: 25 h › 31 anos, G 3 A 2, IG 36 s+2 d (DUM)/34 s+6 d (eco 15 s+4 d), DM I + Hipertensão arterial desde o início da gestação. › Exames: ecografia (29/09/14): feto cefálico, PFE: 1804 g, LAN, biometria 31 s+5 d. › Evolução: paciente queixa de cefaléia frontal. › Ao exame: BCF 150 bpm. › Cd: solicitado rotina de DHEG, aumentado metildopa para 1, 5 g/dia, controle glicêmico, solicitado aferição da PA.

Relato de Caso 29/09 às 20: 33 h › Evolução: paciente refere cefaléia frontal direita irradiando para occipital. Nega escotomas, nega epigastralgia. › Ao exame: PA 139 x 87 mm. Hg, glicemia capilar 124 mg/dl, BCF 138 bpm. › Cd: Aguarda rotina de PE, controle glicêmico e vigilância pressórica, acrescentado dipirona.

Relato de Caso 29/09 às 22: 19 h › Evolução: paciente no momento assintomática. Nega sintomas premunitórios. › Ao exame: BCF 148 bpm. › Cd: Rotina de PE ainda não disponível. Monitorização.

Relato de Caso 30/09 às 00: 29 h › G 3 A 2, IG 36 s+3 d (DUM)/35 sem (eco de 15 s+4 d). Pré-eclâmpsia. › Evolução: paciente dormindo. Ao ser acordada cita cefaléia leve em região frontal, nega sinais de desordem hipertensiva. › Ao exame: PA 155 x 77 mm. Hg (23: 13 h). BCF 130 bpm. › Exames laboratoriais (30/09): DHL 555, glicemia 141, proteinúria 2+. › Cd: Curva pressórica. Monitorização do bem estar materno e fetal.

Relato de Caso 30/09 às 01: 44 h › Evolução: refere melhora da cefaléia. › Ao exame: BCF 135 bpm. › Cd: Mantida.

Relato de Caso 30/09 às 01: 59 h › Evolução: levanta-se queixando de forte malestar. Solicito aferir sinais vitais. Ao levantar-se piorou novamente a cefaléia. › Ao exame: PA 169 x 106 mm. Hg, glicemia capilar 60 mg/dl. › HD: Hipoglicemia. › Cd: glicose 50% 4 ampolas EV agora. Adiantar dose de dipirona.

Relato de Caso 30/09 às 02: 09 h › Evolução: paciente nega escotomas e epigastralgia e relata visão turva, principalmente quando tem hipoglicemia (segundo ela, tem tido com frequência). › HD: Visão turva por hipoglicemia ou sinal premunitório? › Cd: observar se ocorre melhora após a glicose; se não, iniciar sulfato de magnésio.

Relato de Caso 30/09 às 03: 15 h › Evolução: paciente cita melhora importante da cefaléia e mal estar após glicose hipertônica e dipirona. Nega sinais de desordem hipertensiva. › Ao exame: BCF: 144 bpm. › Cd: curva pressórica, monitorização do bem estar materno e fetal, curva glicêmica.

Relato de Caso 30/09 às 05: 02 h › Evolução: paciente dormindo. Ao ser acordada negou sinais de desordem hipertensiva. › Ao exame: PA 136 x 70 mm. Hg. BCF 138 bpm. › Cd: curva pressórica, monitorização do bem estar materno e fetal, curva glicêmica.

Relato de Caso 30/09 às 07: 42 h › Evolução: paciente dormindo. Ao acordar negou queixas. › Ao exame: PA 136 x 70 mm. Hg. BCF 140 bpm. › Cd: curva pressórica, monitorização do bem estar materno e fetal, curva glicêmica, dieta zero.

Relato de Caso 30/09 às 09: 09 › Paciente inserida na regulação. 30/09 às 09: 42 h › Cesárea indicada por pré-eclâmpsia + diabetes I. › “Extração com bastante dificuldade, onde Dra. . entrou em campo cirúrgico para fazer a extração, onde foi ampliado a histerotomia em T, com extração de RN feminino, Apgar 1 e 7 , peso: 2190 gr , às 08: 31 h, banhado em líquido claro, entregue aos cuidados do Pediatra. ”

Relato de Caso 30/09 às 13: 16 h › “Enquanto estávamos procedendo a síntese da parede abdominal a paciente iniciou crise convulsiva com PA 180/110 e solicitamos o auxilio do restante da equipe do plantão. A paciente evoluiu com parada cardiorrespiratória e iniciamos manobras de reanimação que foram mantidas durante 01 hora e 50 minutos e sem resposta da paciente, sendo o óbito constatado às 10: 37 horas do dia 30 de setembro. ”

Relato de Caso Hipóteses diagnósticas › › › › Eclâmpsia Embolia amniótica AVC Distúrbio hidroeletrolítico/metabólico TEP Síndrome HELLP Edema agudo de pulmão Epilepsia

Pré-eclâmpsia e Eclâmpsia

Desordens hipertensivas Hipertensão arterial crônica › Essencial: 95% › Secundária: pior evolução Hipertensão arterial gestacional Pré-eclâmpsia sobreposta à hipertensão crônica O’LOUGHLIN, C. et al. Clinical practice guideline: the diagnosis and management of pre-eclampsia and eclampsia. Ireland, set. 2011.

Desordens hipertensivas Diagnóstico › › › PA ≥ 140 x 90 mm. Hg Duas aferições com intervalo de 4 horas Níveis pré-gestacionais Grave: PA ≥ 160 x 110 mm. Hg Proteinúria: 300 mg/24 h ou 1+ O’LOUGHLIN, C. et al. Clinical practice guideline: the diagnosis and management of pre-eclampsia and eclampsia. Ireland, set. 2011.

Pré-eclâmpsia leve- Manejo 15 -25% das pacientes com HAG 50% das pacientes com HAG < 32 sem Exames: › › Função renal Eletrólitos Função hepática Hemograma completo O’LOUGHLIN, C. et al. Clinical practice guideline: the diagnosis and management of pre-eclampsia and eclampsia. Ireland, set. 2011.

Pré-eclâmpsia leve - Manejo Ambulatorial Avaliação fetal › Mobilograma diário › US gestacional a cada 3 sem › CTB semanalmente Gestação de Alto Risco: Manual Técnico. Ministério da Saúde. Editora MS: DF, 5 ed, 2010.

Não melhora resultado neonatal Pode mascarar a evolução para a forma grave Alvos › Sem comorbidades: PAS 130 -155/PAD 80 -105 mm. Hg › Com comorbidades: PAS 130 -139/80 -89 mm. Hg O’LOUGHLIN, C. et al. Clinical practice guideline: the diagnosis and management of pre-eclampsia and eclampsia. Ireland, set. 2011.

Pré-eclâmpsia leve - Parto Tratamento efetivo 37 sem Via de parto › › Sintomas Severidade da pré-eclâmpsia Bem-estar fetal Colo Redução dos resultados maternos adversos sem interferir nos resultados neonatais O’LOUGHLIN, C. et al. Clinical practice guideline: the diagnosis and management of pre-eclampsia and eclampsia. Ireland, set. 2011.

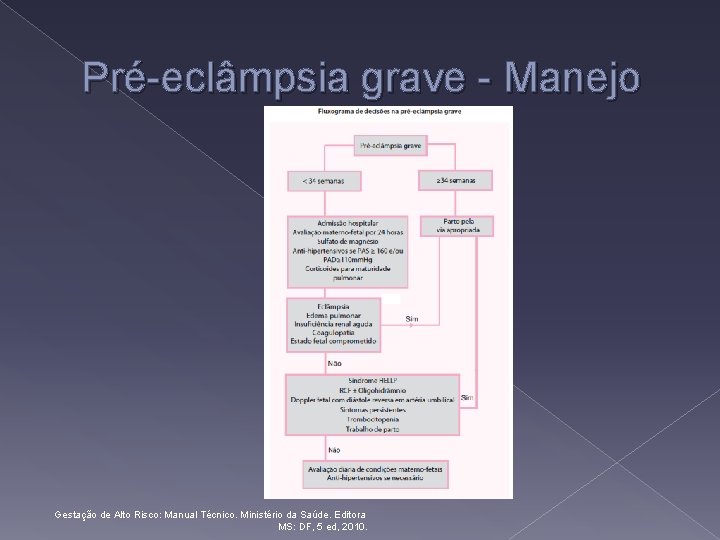
Pré-eclâmpsia leve - Manejo Gestação de Alto Risco: Manual Técnico. Ministério da Saúde. Editora MS: DF, 5 ed, 2010.

Pré-eclâmpsia grave Pressa o arterial diasto lica igual/maiorque 110 mm. Hg Proteinu ria ≥ 2, 0 g/24 h ou 2+ Oligu ria (< 500 ml/dia ou 25 ml/hora) Creatinina> 1, 2 mg/d. L Sinais de encefalopatia hipertensiva (cefaléia e distu rbios visuais) Gestação de Alto Risco: Manual Técnico. Ministério da Saúde. Editora MS: DF, 5 ed, 2010.

Pré-eclâmpsia grave Dor epiga stricaou no hipoco ndrio direito Evide ncia cli nica e/ou laboratorial de coagulopatia Plaquetopenia (<100. 000/mm 3) Aumento de enzimas hepáticas e bilirrubinas Presenc a de esquizo citos em esfregac o de sangue perife rico Gestação de Alto Risco: Manual Técnico. Ministério da Saúde. Editora MS: DF, 5 ed, 2010.

Pré-eclâmpsia grave - Manejo Internação hospitalar Sulfato de magne sio Corticoide Anti-hipertensivos de açãorápida Ringer lactato a 100 -125 ml/h Exames laboratoriais: › HC, creatinina se rica, a cido u rico, TGO, TGP, DHL, proteinu ria de 24 horas Dieta suspensa Gestação de Alto Risco: Manual Técnico. Ministério da Saúde. Editora MS: DF, 5 ed, 2010.

Pré-eclâmpsia grave - Manejo Monitorização › › Interrupc a o do sulfato de magne sio PA a cada 4 -6 horas Plaquetasdiariamente TGO, TGP, creatinina e bilirrubina de 2 em 2 dias › Proteinu ria de 24 h semanal Gestação de Alto Risco: Manual Técnico. Ministério da Saúde. Editora MS: DF, 5 ed, 2010.

Pré-eclâmpsia grave - Manejo › Anti-hipertensivo (PAS 140 -150/PAD 90 -100 mm. Hg) › CTB diária e PBF 2 x/sem › US gestacional a cada 2 sem › Dopplerfluxometria fetal semanal Gestação de Alto Risco: Manual Técnico. Ministério da Saúde. Editora MS: DF, 5 ed, 2010.

Pré-eclâmpsia grave Tratamento Labetalol › › › Antagonista alfa e beta-adrenérgico Dose: 100 mg, 2 -3 x/dia Máximo: 2, 4 g/dia Sem efeito sobre feto Contraindicação: asma O’LOUGHLIN, C. et al. Clinical practice guideline: the diagnosis and management of pre-eclampsia and eclampsia. Ireland, set. 2011.

Pré-eclâmpsia grave. Tratamento Metildopa › › › Ação central Dose: 250 mg, 3 x/dia Máximo: 3 g/dia Sem efeitos sobre a circulação útero-placentária Níveis terapêuticos: 24 h Sedação, depressão O’LOUGHLIN, C. et al. Clinical practice guideline: the diagnosis and management of pre-eclampsia and eclampsia. Ireland, set. 2011.

Pré-eclâmpsia grave. Tratamento Nifedipina › › Antagonista do canal de cálcio Hipotensão Dose: 30 mg/dia Máximo: 120 mg/dia O’LOUGHLIN, C. et al. Clinical practice guideline: the diagnosis and management of pre-eclampsia and eclampsia. Ireland, set. 2011.

Pré-eclâmpsia grave Tratamento Indicação: PA ≥ 160 x 110 mm. Hg Manual de Orientação Gestação de Alto Risco. FEBRASGO, 2011.

Pré-eclâmpsia grave Tratamento Sulfato de magnésio Manual de Orientação Gestação de Alto Risco. FEBRASGO, 2011.

Pré-eclâmpsia grave Tratamento Sulfato de magnésio › Efeitos: paralisia motora, depressão respiratória, arritmia, reflexos tendíneos abolidos › Reavaliação: oximetria, ECG contínuo, diurese (1 h), reflexos tendíneos (4 h) › Antídoto: gluconato de cálcio 10% O’LOUGHLIN, C. et al. Clinical practice guideline: the diagnosis and management of pre-eclampsia and eclampsia. Ireland, set. 2011.

Pré-eclâmpsia grave - Parto Planejado Estabilidade hemodinâmica Prolongar a gestação › Prematuridade O’LOUGHLIN, C. et al. Clinical practice guideline: the diagnosis and management of pre-eclampsia and eclampsia. Ireland, set. 2011.

Pré-eclâmpsia grave - Parto Corticóide › < 34 sem › Pico: 48 h – 6 dias Via de parto › < 34 sem: cesariana › > 34 sem: vaginal › Reavaliar: 12 -24 h 3° estágio: 5 UI ocitocina IV O’LOUGHLIN, C. et al. Clinical practice guideline: the diagnosis and management of pre-eclampsia and eclampsia. Ireland, set. 2011.

Pré-eclâmpsia grave - Manejo Gestação de Alto Risco: Manual Técnico. Ministério da Saúde. Editora MS: DF, 5 ed, 2010.

Eclâmpsia Países em desenvolvimento 1, 3 para 1000 partos 50%: gestação pré-termo/25%: puerpério tardio Manifestação de sintomas: 80% 20 -38%: PA < 140 x 90 mm. Hg Fator desencadeante: alteração brusca da PA Manual de Orientação Gestação de Alto Risco. FEBRASGO, 2011.

Eclâmpsia Evitável Assistência obstétrica adequada A mortalidade materna varia conforme a qualidade do acesso aos serviços de saúde Prevenção (50%): sulfato de magnésio Manual de Orientação Gestação de Alto Risco. FEBRASGO, 2011.

Eclâmpsia Falha na prevenção da eclâmpsia › › › Erro médico (36%) Falta de assistência pré-natal (19%) Desencadeamento repentino (18%) Falha do sulfato de magnésio (13%) Ocorrência no puerpério (12%) Ocorrência em idade gestacional precoce (3%) Manual de Orientação Gestação de Alto Risco. FEBRASGO, 2011.

Eclâmpsia Manual de Orientação Gestação de Alto Risco. FEBRASGO, 2011.

Eclâmpsia - Manejo Chame a equipe ABC Sulfato de magnésio › Pré-eclâmpsia grave › PA > 160 x 105 mm. Hg › 24 h Diazepam 5 -10 mg EV Interrupção da gestação Oximetria O’LOUGHLIN, C. et al. Clinical practice guideline: the diagnosis and management of pre-eclampsia and eclampsia. Ireland, set. 2011.

Eclâmpsia - Manejo Refratária › Sulfato de magnésio 2 g EV bolus e infusão 1, 5 g/h › Ventilação › Anticonvulsivantes › Magnesemia: 4, 8 -8, 4 mg/dl › Excluir outras causas: exame de imagem O’LOUGHLIN, C. et al. Clinical practice guideline: the diagnosis and management of pre-eclampsia and eclampsia. Ireland, set. 2011.

Puerpério Restrição hídrica: 80 ml/h Diurese: 1/1 h Internação: 3 dias PA: 4/4 h Antiipertensivo › Não usar metildopa › Evitar diurético O’LOUGHLIN, C. et al. Clinical practice guideline: the diagnosis and management of pre-eclampsia and eclampsia. Ireland, set. 2011.

Puerpério Alta › PA < 150 x 100 mm. Hg › Exames normais › Reavaliação: 2 semanas Seguimento › PA 1 -2 dias › Normalização: 3 meses O’LOUGHLIN, C. et al. Clinical practice guideline: the diagnosis and management of pre-eclampsia and eclampsia. Ireland, set. 2011.

Referências Bibliográficas O’LOUGHLIN, C. et al. Clinical practice guideline: the diagnosis and management of pre-eclampsia and eclampsia. Ireland, set. 2011. Manual de Orientação Gestação de Alto Risco. FEBRASGO, 2011. Gestação de Alto Risco: Manual Técnico. Ministério da Saúde. Editora MS: DF, 5 ed, 2010.

A 66 -14 Dra. Melissa Iole Da Cás Vita Núcleo de Anatomia Patológica/HRAS/HMIB/SES/DF

A 66 -14: EXAME EXTERNO G. M. D. , mulher, 31 anos, óbito às 10 h 37 min do dia 30/09/2014 Resumo da história clínica: “hipertensão e diabetes” Ectoscopia: › › Ferida cirúrgica em abdome inferior Anasarca Intensa distensão abdominal Cianose de lábios

EXAME INTERNO (MACROSCOPIA) Coração: › Área cardíaca levemente aumentada › Hipertrofia (discreta) de ventrículo esquerdo (1, 9 cm) Pulmões: › Pleura espessada e congesta › Crepitação reduzida bilateralmente › Saída de grande quantidade de líquido vermelho e espumoso Fígado: superfície granular, volume discretamente aumentado Baço: cápsula espessada, consistência habitual Útero: › Serosa congesta e espessada › Ferida cirúrgica recente de 7, 0 cm, com bom aspecto clínico

EXAME INTERNO (MACROSCOPIA) Pâncreas: diminuído de tamanho, volume reduzido, superfície lobulada e rósea Rins: ›Superfície granular, com áreas de retração ›Limite córtico-medular pouco evidente

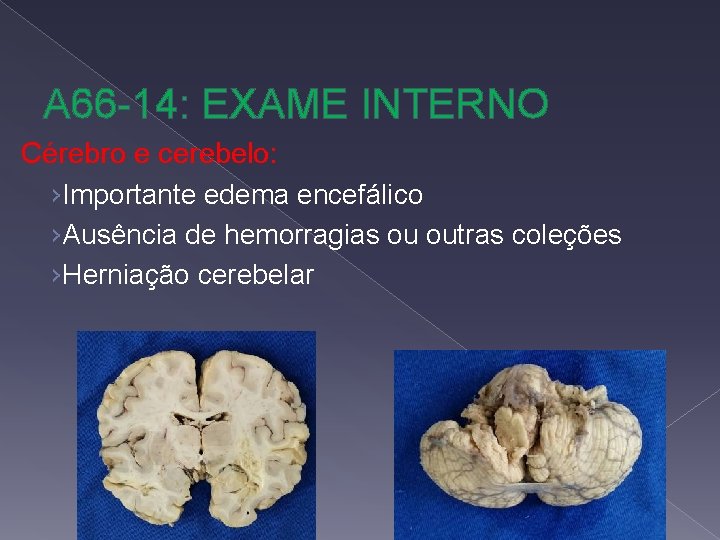
A 66 -14: EXAME INTERNO Cérebro e cerebelo: ›Importante edema encefálico ›Ausência de hemorragias ou outras coleções ›Herniação cerebelar

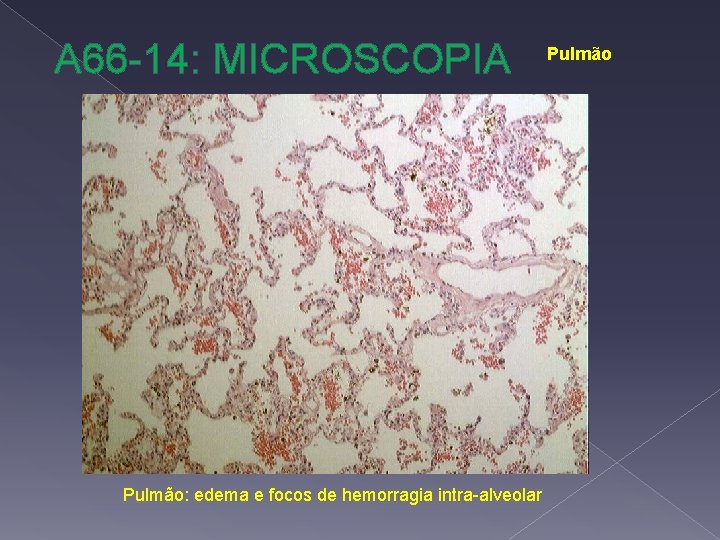
A 66 -14: MICROSCOPIA Pulmão: edema e focos de hemorragia intra-alveolar Pulmão

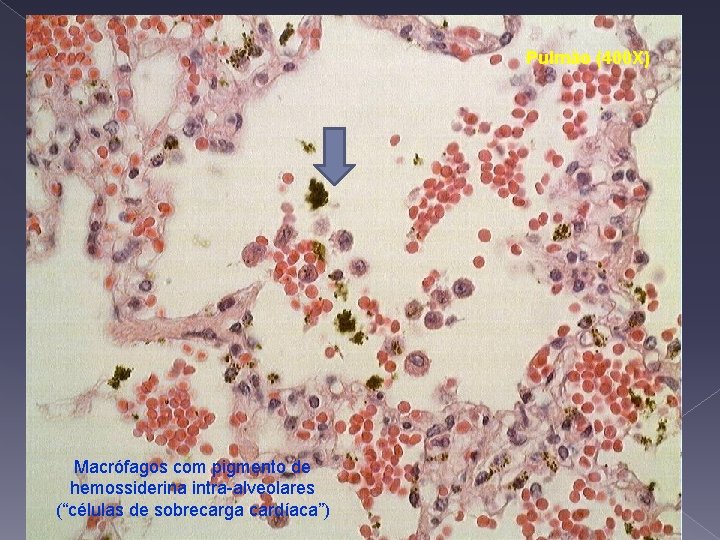
Pulmão (400 X) Macrófagos com pigmento de hemossiderina intra-alveolares (“células de sobrecarga cardíaca”)

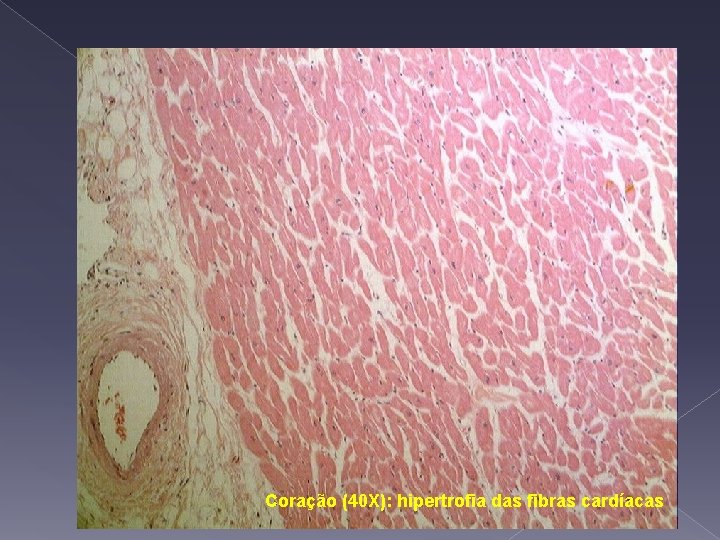
Coração (40 X): hipertrofia das fibras cardíacas

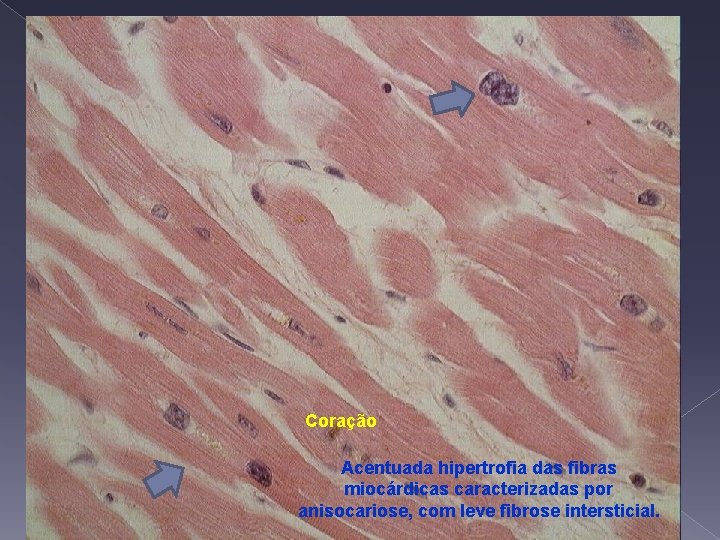
Coração Acentuada hipertrofia das fibras miocárdicas caracterizadas por anisocariose, com leve fibrose intersticial.

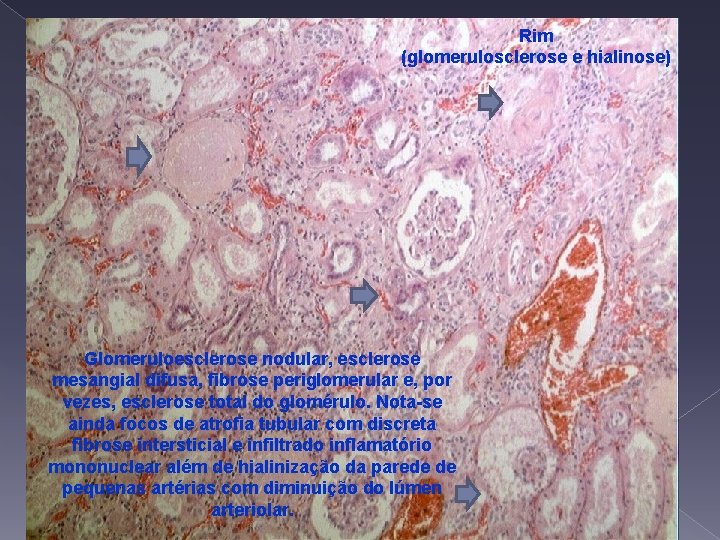
Rim (glomerulosclerose e hialinose) Glomeruloesclerose nodular, esclerose mesangial difusa, fibrose periglomerular e, por vezes, esclerose total do glomérulo. Nota-se ainda focos de atrofia tubular com discreta fibrose intersticial e infiltrado inflamatório mononuclear além de hialinização da parede de pequenas artérias com diminuição do lúmen arteriolar.

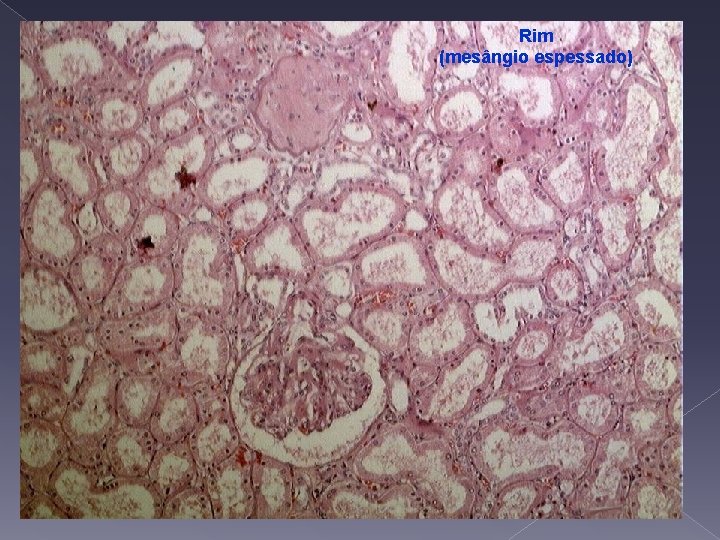
Rim (mesângio espessado)

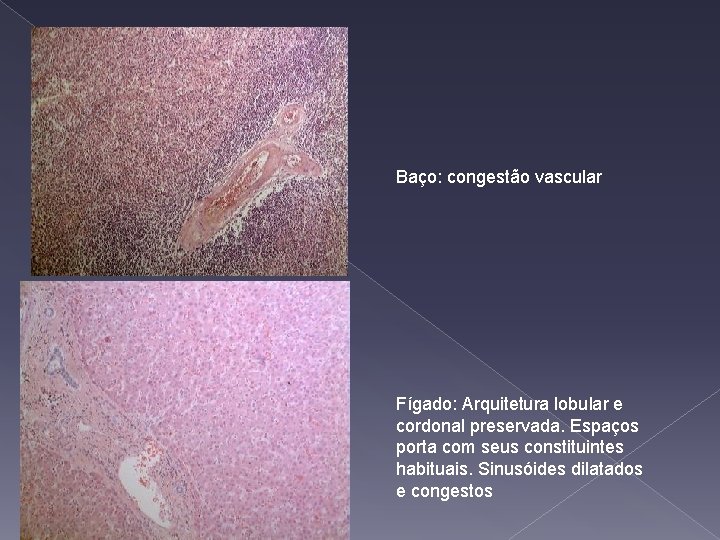
Baço: congestão vascular Fígado: Arquitetura lobular e cordonal preservada. Espaços porta com seus constituintes habituais. Sinusóides dilatados e congestos

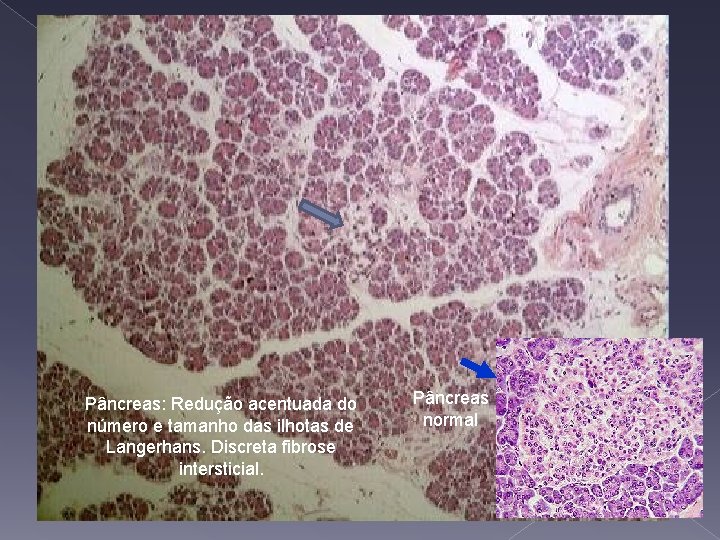
Pâncreas: Redução acentuada do número e tamanho das ilhotas de Langerhans. Discreta fibrose intersticial. Pâncreas normal

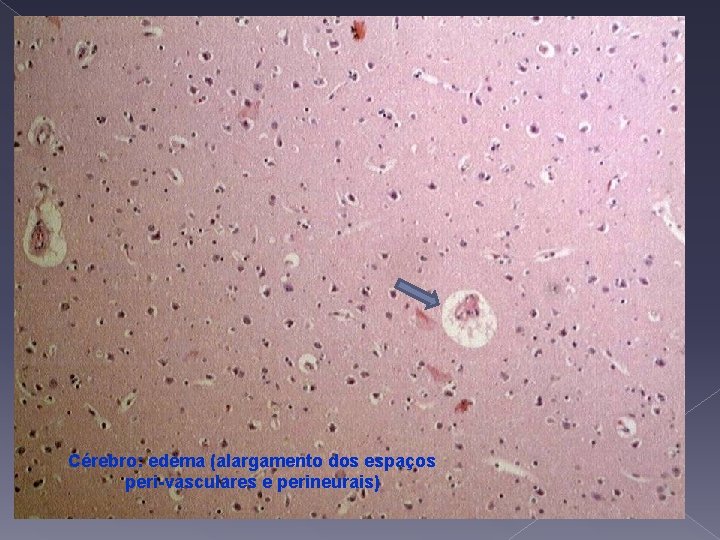
Cérebro: edema (alargamento dos espaços peri-vasculares e perineurais)

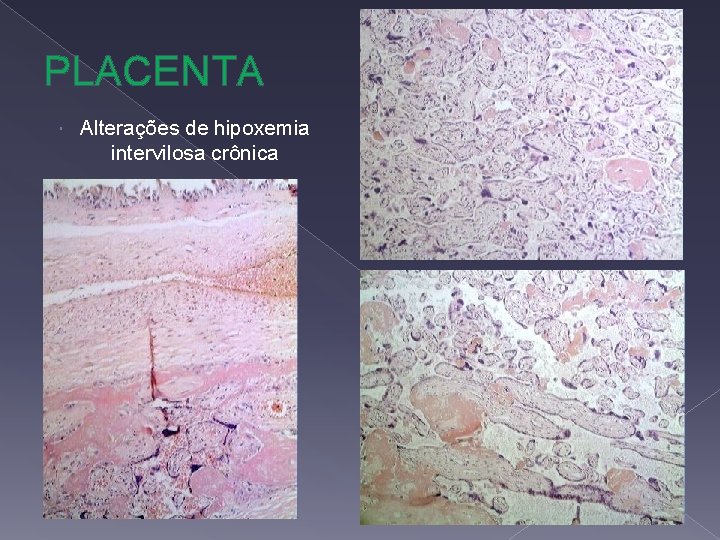
PLACENTA Alterações de hipoxemia intervilosa crônica

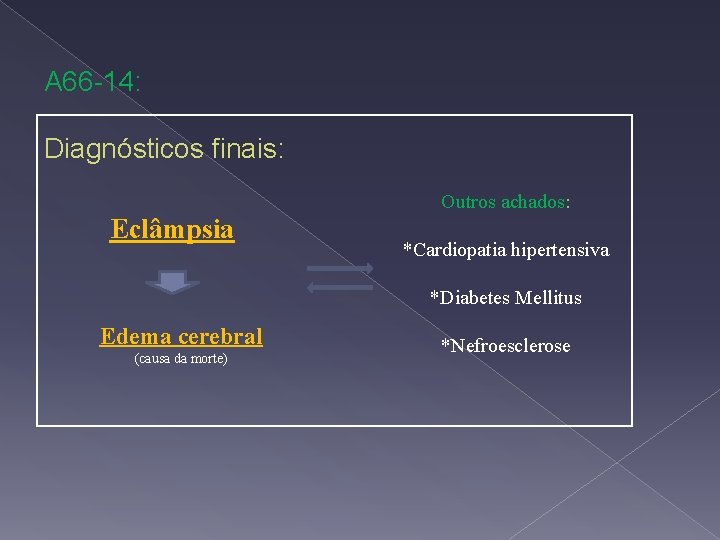
A 66 -14: Diagnósticos finais: Outros achados: Eclâmpsia *Cardiopatia hipertensiva *Diabetes Mellitus Edema cerebral (causa da morte) *Nefroesclerose

Obrigado! Drs. Paulo R. Margotto, Quézia Salgado, Melissa I. Cás Vita, Ana Célia Rocha