GITTATA CARDIACA E RITORNO VENOSO La gittata cardiaca




















- Slides: 29

GITTATA CARDIACA E RITORNO VENOSO

La gittata cardiaca è la quantità di sangue pompata nell’aorta ogni minuto. Il ritorno venoso è la quantità di sangue che passa dalle vene cave all’atrio destro ogni minuto. La gittata cardiaca varia in rapporto al sesso, all’età, al grado di attività fisica, alla stazza corporea, ma sappiamo che in media vale circa 5 l/min.

Il ritorno venoso (RV) è il flusso di sangue che torna al cuore. In condizioni stazionarie RV e gittata cardiaca (GC) devono essere uguali poiché il sistema cardiovascolare è un circolo chiuso. D’altra parte il sangue si accumulerebbe o nel circolo sistemico o nel circolo polmonare.

Il sistema cardiovascolare è formato da due circoli in serie interposti fra il ventricolo dx e il ventricolo sx. Il bilanciamento a livello del cuore è possibile grazie al meccanismo di Frank-Starling. Per esempio, se il RV improvvisamente aumenta (pre carico all’atrio dx) questo determina un aumento nel flusso polmonare, un aumento del ritorno venoso polmonare (all’atrio sx) e quindi un aumento della forza di contrazione al ventricolo sx.

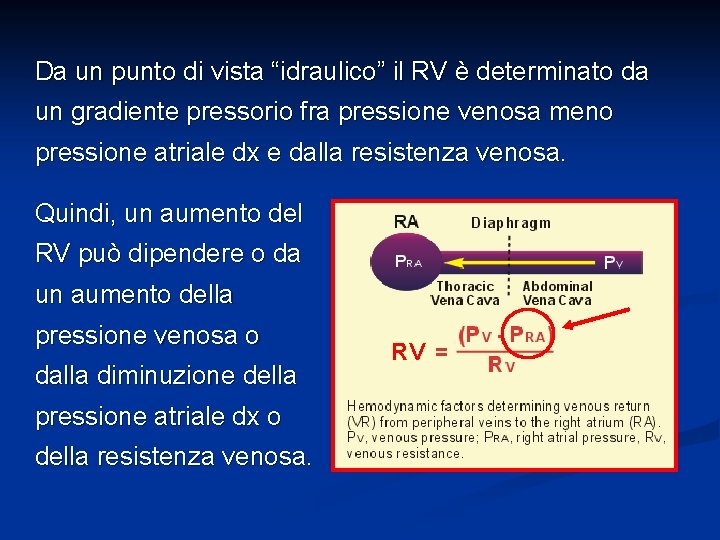
Da un punto di vista “idraulico” il RV è determinato da un gradiente pressorio fra pressione venosa meno pressione atriale dx e dalla resistenza venosa. Quindi, un aumento del RV può dipendere o da un aumento della pressione venosa o dalla diminuzione della pressione atriale dx o della resistenza venosa. RV

Quando si dice che l’output cardiaco influenza il ritorno venoso, si intende dire che IL CUORE NON È IL CONTROLLORE PRINCIPALE , MA I CONTROLLORI PRINCIPALI SONO I VARI FATTORI DELLA CIRCOLAZIONE PERIFERICA. Entro limiti normali il cuore si adegua all’aumento del ritorno venoso grazie al meccanismo di Frank -Starling per la contrattilità e al riflesso di Bainbridge per lo stiramento.

Il ritorno venoso è influenzato da diversi parametri. La contrazione muscolare degli arti inferiori promuove il ritorno venoso. L’attivazione simpatica delle vene aumenta la pressione venosa centrale e promuove il ritorno venoso. Durante la fase inspiratoria della respirazione il ritorno venoso aumenta a causa della diminuzione della pressione nella gabbia toracica.

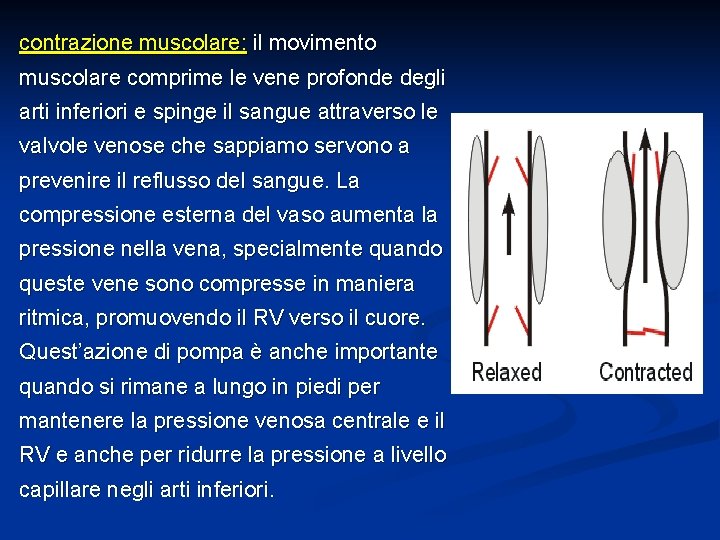
contrazione muscolare: il movimento muscolare comprime le vene profonde degli arti inferiori e spinge il sangue attraverso le valvole venose che sappiamo servono a prevenire il reflusso del sangue. La compressione esterna del vaso aumenta la pressione nella vena, specialmente quando queste vene sono compresse in maniera ritmica, promuovendo il RV verso il cuore. Quest’azione di pompa è anche importante quando si rimane a lungo in piedi per mantenere la pressione venosa centrale e il RV e anche per ridurre la pressione a livello capillare negli arti inferiori.

fase inspiratoria della respirazione: una componente fondamentale del gradiente pressorio per il RV è la pressione dell’atrio dx. Se questo valore aumenta il RV è ostacolato. Al contrario se la pressione atriale diminuisce. Durante la fase inspiratoria la gabbia toracica si espande e il diaframma scende conseguente espansione delle camere cardiache e dei polmoni e diminuzione della pressione intratoracica. Conseguentemente, visto che il cuore è alloggiato all’interno della cavità toracica, anche la pressione atriale scende e il RV aumenta.


attivazione simpatica: nei vasi sanguigni l’attivazione simpatica vasocostringe arterie ed arteriole (vasi di resistenza) e determina diminuzione del flusso sanguigno. La vasocostrizione indotta dalla stimolazione simpatica a livello venoso (vasi capacitivi) diminuisce il volume venoso aumentando la pressione venosa. L’attività simpatica diventa particolarmente importante nei casi di esercizio fisico, stress emotivo e shock emorragico.

Accoppiamento cardio-vascolare Il pre- e il post-carico sono fattori determinati dalle caratteristiche del sistema vascolare e dalla eiezione cardiaca. Sono i vasi sanguigni che, regolando la quantità di sangue che può essere immessa in circolo, determinano il pre- e il postcarico.

Si parla di: Curva della funzione cardiaca: rispecchia il fatto che la gittata cardiaca dipende alla pressione venosa centrale. Altro non è che la legge di Frank-Starling. Studiabile su cuori isolati perché dipende da caratteristiche intrinseche del muscolo cardiaco (GC=k·RV). Curva della funzione vascolare: definisce la dipendenza della pressione venosa centrale dalla gittata cardiaca. Non è studiabile su cuori isolati. (RV=k’·GC).

La curva della funzione vascolare dipende da caratteristiche del sistema vascolare (resistenza periferica, compliance arteriosa e venosa e volume ematico). È completamente indipendente dalle proprietà del cuore che può essere sostituito da una pompa. Definisce i cambiamenti della pressione venosa centrale (variabile y) al variare della gittata cardiaca (variabile x).

Fra gittata cardiaca e pressione venosa centrale esiste una relazione inversa. Quando la gittata diminuisce, la velocità con cui il sangue è trasferito dal sistema arterioso al sistema venoso è molto superiore alla velocità con cui il sangue è trasferito dal sistema venoso al sistema arterioso pompato attraverso il cuore. L’aumento netto di volume di sangue nel sistema venoso determina un aumento della pressione venosa centrale e una diminuzione della pressione arteriosa.

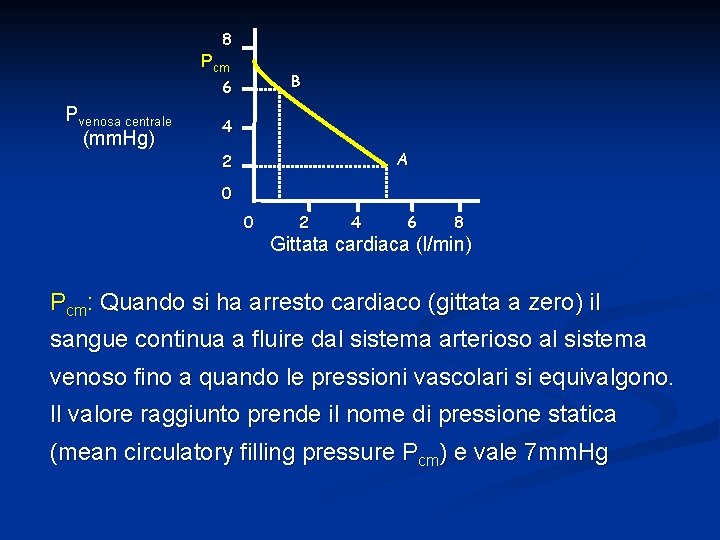
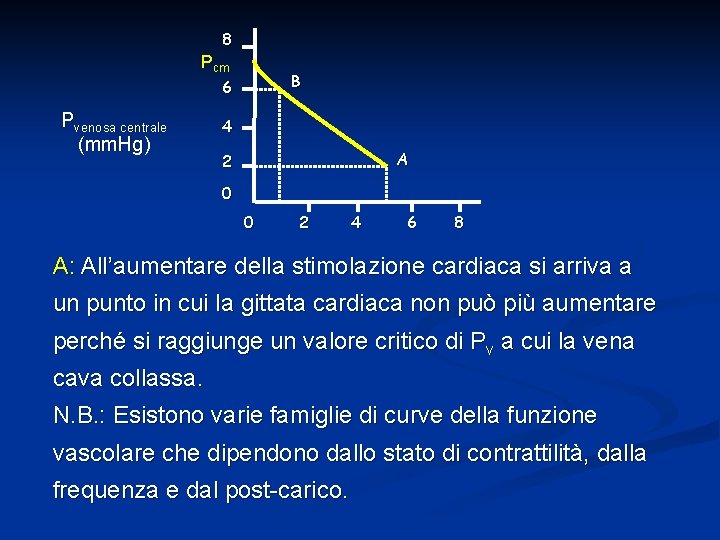
8 Pcm B 6 Pvenosa centrale (mm. Hg) 4 A 2 0 0 2 4 6 8 Gittata cardiaca (l/min) Pcm: Quando si ha arresto cardiaco (gittata a zero) il sangue continua a fluire dal sistema arterioso al sistema venoso fino a quando le pressioni vascolari si equivalgono. Il valore raggiunto prende il nome di pressione statica (mean circulatory filling pressure Pcm) e vale 7 mm. Hg

B: quando il cuore riprende a pompare 8 Pcm con Q=1 l/min il sangue inizia ad essere B 6 trasferito dal sistema venoso al sistema 4 arterioso con diminuzione di Pv e A 2 0 Pvenosa centrale (mm. Hg) 0 2 4 6 Gittata cardiaca (l/min) 8 aumento di Pa. La variazione relativa delle pressioni è determinata dal rapporto fra compliance arteriosa e venosa (Cv=20 Ca). Ricordiamo che: Questo significa che ogni aumento di 20 mm. Hg di Pa c’è 1 mm. Hg di diminuzione di Pv.

8 Pcm B 6 Pvenosa centrale (mm. Hg) 4 A 2 0 0 2 4 6 8 A: All’aumentare della stimolazione cardiaca si arriva a un punto in cui la gittata cardiaca non può più aumentare perché si raggiunge un valore critico di Pv a cui la vena cava collassa. N. B. : Esistono varie famiglie di curve della funzione vascolare che dipendono dallo stato di contrattilità, dalla frequenza e dal post-carico.


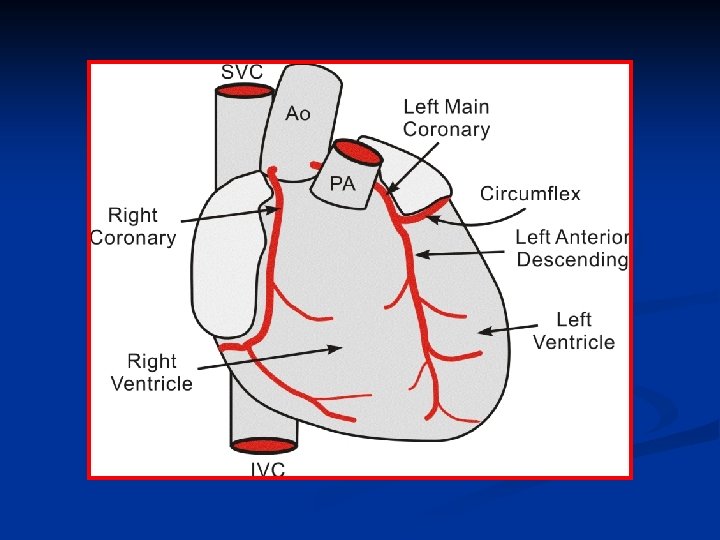
La circolazione coronarica ha la funzione di distribuire sangue alle varie parti del cuore. Le arterie coronariche dx e sx originano dalla radice aortica dietro le cuspidi della valvola aortica e distribuiscono sangue a tutto il miocardio. Arteria coronaria dx: irrora atrio e ventricolo dx Arteria coronaria sx: si ramifica in una branca anteriore discendente e in una branca circumflessa e irrora atrio e ventricolo sx.


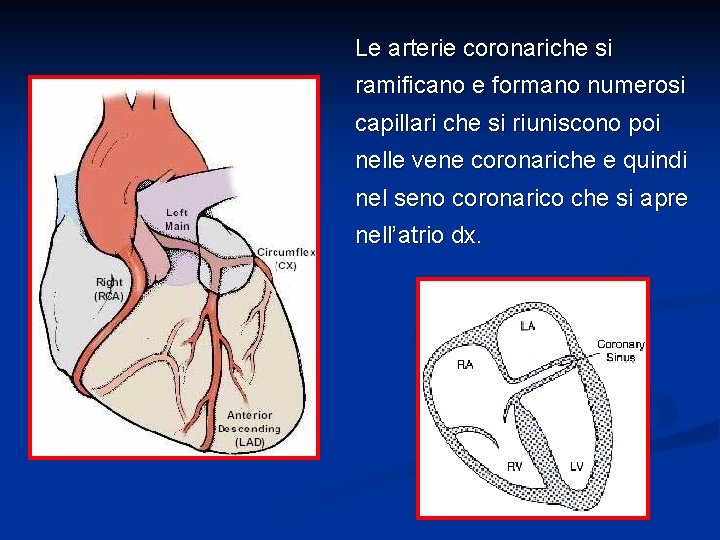
Le arterie coronariche si ramificano e formano numerosi capillari che si riuniscono poi nelle vene coronariche e quindi nel seno coronarico che si apre nell’atrio dx.

The major coronary vessels lie on the epicardial surface of the heart and function as low resistance, distribution vessels. These epicardial arteries branch into smaller arteries that dive into the myocardium and become the microvascular resistance vessels that regulate coronary blood flow. Arterioles give rise to a dense capillary network so that each cardiac myocyte has several capillaries running parallel to the muscle fiber. The high capillary-to-fiber density ensures short diffusion distances to maximize oxygen transport into the cells and removal of metabolic waste products from the cells (e. g. , CO 2, H+).

Il sangue riceve la maggior parte dell’apporto di sangue attraverso la circolazione coronarica durante la diastole. Il flusso sanguigno si riduce notevolmente durante la sistole per due motivi: • Il miocardio in contrazione comprime i vasi coronarici • L’apertura della valvola aortica blocca parzialmente l’ingresso ai vasi coronarici

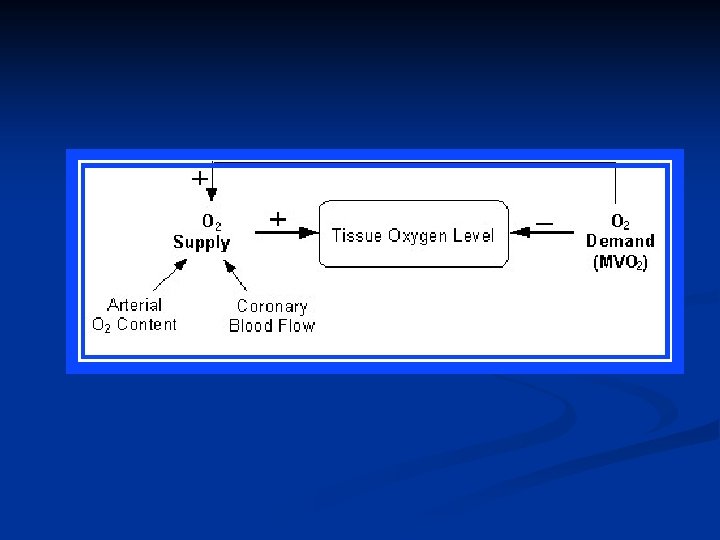
Vediamo le caratteristiche principali del flusso coronarico. 1. Il flusso è strettamente accoppiato alle richieste di O 2. Questo è reso necessario dal fatto che il cuore ha un consumo basale di O 2 molto elevato (8 -10 ml O 2/min/100 g). Nei vasi coronarici di individui sani ogniqualvolta il consumo di ossigeno aumenta vi è un aumento nel flusso coronarico (iperemia attiva) che è proporzionale all’aumento del consumo di ossigeno

Il cuore è un organo fortemente ossidativo e quindi ha bisogno di grandi quantità di ossigeno per il metabolismo. Organ O 2 Consumption (ml O 2/min per 100 g) Brain 3 Kidney 5 Skin 0. 2 Cardiac State MVO 2 (ml O 2/min per 100 g) Arrested heart 2 Resting heart rate 8 Resting muscle 1 70 Contracting muscle 50 Heavy exercise MVO 2= consumo di ossigeno del miocardio

2. Esiste un’ottima capacità di autoregolazione fra valori di pressione compresi fra 60 e 200 mm. Hg. Questo aiuta a mantenere un flusso coronarico normale e costante al variare della pressione di perfusione in seguito a variazioni della pressione aortica. 3. L’adenosina è un mediatore importantissimo dell’iperemia attiva. Serve come accoppiante metabolico fra il consumo di O 2 e il flusso coronarico. Un altro metabolita importante è NO

4. L’attivazione del sistema simpatico che innerva il muscolo vascolare coronarico determina una vasocostrizione transiente mediata da recettori α 1. Queste breve risposta vasocostrittoria è seguita da una vasodilatazione determinata dall’aumento di metaboliti vasodilatanti. Questi derivano dall’aumentata attività meccanica e metabolica del cuore. Quindi l’attivazione simpatica al cuore risulta in vasodilatazione coronarica e aumento del flusso coronarico dovuto all’aumento della frequenza e contrattilità del cuore (simpatolisi funzionale).
