Europische Leitlinien fr die CVD Prvention ESC Commitee





























- Slides: 31

Europäische Leitlinien für die CVD Prävention ESC Commitee für Practice Guidelines To improve the quality of clinical practice and patient care in Europe Third Joint European Societies´ Task Force on Cardiovascular Disease Prevention in Clinical Practice European Heart Journal (2003) 24, 1601 – 1610 www. eurheartj. org Dr. A. Vogt, Dr. U. Kassner, Prof. E. Steinhagen-Thiessen, Interdisziplinäres Stoffwechsel. Centrum

CVD cardiovascular disease = kardiovaskuläre Krankheit umfaßt: KHK PAVK ZVK Koronare Herzkrankheit Periphere Arterielle Verschlußkrankheit Zerebrovaskuläre Verschlußkrankheit ist Folge der Systemkrankheit Arteriosklerose

Europäische Leitlinien für die CVD Prävention - Rationale 1. ) CVD ist die Hauptursache für frühzeitigen Tod in den meisten europäischen Ländern. CVD führt zu Behinderung und zu zunehmenden Kosten im Gesundheitssystem. 2. ) Die zugrundeliegende Pathologie ist üblicherweise die Arteriosklerose, die sich unbemerkt über viele Jahre entwickelt und üblicherweise fortgeschritten ist, wenn Symptome auftreten. 3. ) Tod, Myokardinfarkt und Apoplex treten häufig plötzlich und bevor medizinische Hilfe verfügbar ist auf, viele therapeutische Interventionen sind deshalb ungeeignet oder palliativ. 4. ) CVD ist meistens streng mit dem Lebensstil und modifizierbaren physiologischen Faktoren verbunden. 5. ) Die Modifikation von Risikofaktoren führt eindeutig zur Reduktion von Mortalität und Morbidität, besonders bei Personen mit unerkannter oder bekannter CVD.

Prioritäten für die CVD Prävention in der klinischen Praxis 1. ) Patienten mit KHK, PAVK und CVK 2. ) asymptomatische Personen mit hohem Risiko, eine Arteriosklerose zu entwickeln wegen: - multipler Risikofaktoren mit einem 10 -Jahresrisiko von 5%, eine tödliche CVD zu entwickeln (oder extrapoliert für 60 Jahre) - stark erhöhter einzelner Risikofaktoren: GC 320 mg/dl, LDL 240 mg/dl, RR 180/110 mm. Hg - Diabetes Typ 2 und Typ 1 mit Mikroalbuminurie 3. ) enge Verwandte von: - Patienten mit frühzeitiger arteriosklerotischer CVD - asymptomatischen Personen mit hohem Risiko 4. ) andere Individuen, die in der klinischen Praxis auffallen

Europäische Leitlinien für die CVD Prävention Unterschied zu den Vorversionen 1. ) von der KHK zur CVD (cardiovascular disease) 2. ) SCORE soll zur Risikobestimmung bei asymptomatischen Personen verwendet werden 3. ) explizit klinische Prioritäten: Patienten mit CVD bzw. mit hohem Risiko (Hochrisikopatienten können auch mittels neuer bildgebender Verfahren identifiziert werden) 4. ) Alle Studiendaten zur präventiven Kardiologie wurden eingebracht

Systematische Koronare Risikoevaluation (Systematic Coronary Risk Evaluation) Das SCORE System Die Guidelines empfehlen für die Risikoabschätzung die Verwendung des SCORE system (Systematic Coronary Risk Evaluation). Dieses basiert auf großen prospektiven europäischen Studien und sagt jede Art von tödlichen arteriosklerotischen Endpunkten über eine 10 -Jahresperiode voraus. Folgende Risikofaktoren sind integriert: Geschlecht, Alter, Rauchen, systolischer Blutdruck und GC oder GC/HDL-Ratio

Systematische Koronare Risikoevaluation Das SCORE System Die Datengrundlage von SCORE ist eine Kombination der Ergebnisse von: • 12 europäische Kohortenstudien • 250, 000 gesammelten Patientendaten • 3 Millionen Personen-Beobachtungsjahren mit 7, 000 dokumentierten tödlichen kardiovaskulären Ereignissen

Systematische Koronare Risikoevaluation Das SCORE System Da SCORE tödliche Ereignisse vorhersagt, wird der Grenzwert mit 5% definiert, anstatt der vorherigen 20% bei einem gemischten kardialen Endpunkt. Die SCORE-Tabellen sind auf der Website der European Society of Cardiology http: //www. escardio. org/ zu finden.

Systematische Koronare Risikoevaluation Das SCORE System Einteilung in Niedrigrisiokoländer: Belgien, Frankreich, Griechenland, Italien, Luxemburg, Spanien, Schweiz, Portugal Hochrisikoländer: Alle anderen europäischen Länder

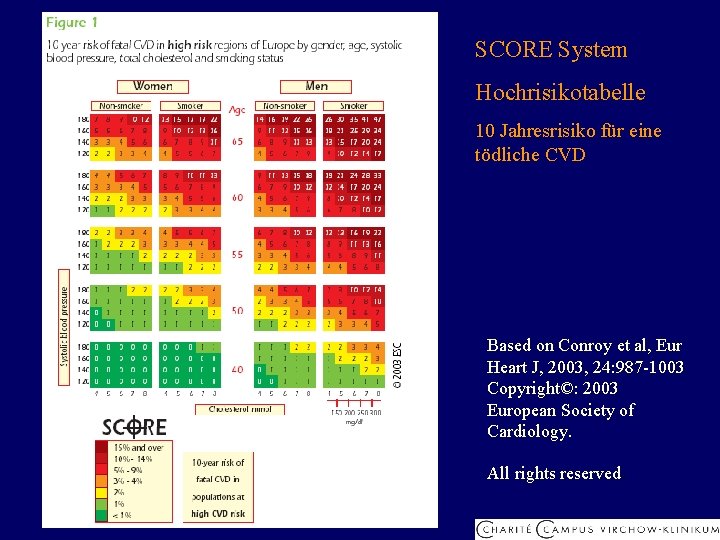
SCORE System Hochrisikotabelle 10 Jahresrisiko für eine tödliche CVD Based on Conroy et al, Eur Heart J, 2003, 24: 987 -1003 Copyright©: 2003 European Society of Cardiology. All rights reserved.

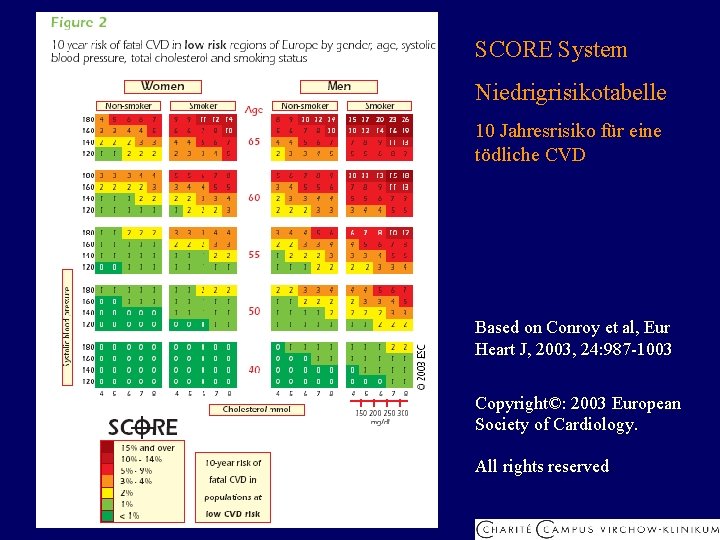
SCORE System Niedrigrisikotabelle 10 Jahresrisiko für eine tödliche CVD Based on Conroy et al, Eur Heart J, 2003, 24: 987 -1003 Copyright©: 2003 European Society of Cardiology. All rights reserved.

Definition: Hochrisiko, ein tödliches kardiovaskuläres Ereignis zu erleiden 1. ) Patienten mit bekannter KHK 2. ) Asymptomatische Personen mit: - multiplen Risikofaktoren, die zu einem 10 -Jahresrisiko 5 % führen oder, wenn extrapoliert für Alter 60 Jahre - deutlich erhöhten einzelnen Risikofaktoren: GC 320 mg/dl ( 8 mmol), LDL-C 240 mg/dl ( 6 mmol/l), RR 180/110 mm. Hg - Diabetes Typ 2 und Typ 1 mit Mikroalbuminurie

Qualifiers – Risikomodifizierende Faktoren Das Gesamtrisiko kann höher sein als in der Tabelle errechnet: - wenn die nächste Altersstufe erreicht wird bei präklinischer Arteriosklerose (z. B. CT, Ultraschall) bei ausgeprägter Familienanamnese für frühzeitige CVD bei niedrigem HLD-C, erhöhten TG, gestörter Glukosetoleranz, erhöhtem: CRP, Fibrinogen, Homozystein, Apoprotein B oder Lipoprotein(a) - bei Übergewicht und Bewegungsmangel

Management von Risikofaktoren Lebensstil Risikofaktoren: - Nikotinverzicht - Gesunde Ernährung - Steigerung der körperlichen Aktivität

Management von Risikofaktoren Andere Riskofaktoren: - Übergewicht und Adipositas Blutdruck Plasmalipide Diabetes Metabolisches Syndrom

Fettstoffwechsel • Grundsätzlich sollten GC < 190 mg/dl (5 mmol/l) und LDL-C < 115 mg/dl (3 mmol/l) liegen. • Bei Patienten mit CVD oder Diabetes sollen die Behandlungsziele niedriger liegen: GC < 175 mg/dl (4, 5 mmol/l) und LDL-C 100 mg/dl (< 2, 5 mmol/l) • HDL-C < 40 mg/dl (< 1, 0 mmol/l) bei Männern und < 46 mg/dl (< 1, 2 mmol/l) bei Frauen und nüchtern Triglyzeride > 150 mg/dl (> 1, 7 mmol/l) gelten als Marker für ein erhöhtes kardiovaskuläres Risiko.

Lipidmanagement bei asymptomatischen Personen - Risiko < 5 % - Risiko 5% - GC 190 mg/dl (5 mmol/l) Lebensstiländerung, um GC < 190 mg/dl und LDL-C < 115 mg/dl zu senken. Kontrolle mindestens alle 5 Jahre Nüchternmessung von GC, HDL-C und TG Berechnung von LDL-C Lebensstiländerung für 3 Monate, Wiederholungsmessung GC < 190 mg/dl + LDL-C < 115 mg/dl Lebensstiländerung fortführen, jährliche Kontrolle. Wenn das Risiko > 5% bleibt, Medikation erwägen, um GC < 175 mg/dl und LDL-C < 100 mg/dl zu senken. GC 190 mg/dl o. LDL-C 115 mg/dl Lebensstiländerung fortführen und Beginn der medikamentösen Therapie

Blutdruckmanagement Abschätzung des Risikos für eine tödliche CVD mittels SCORE Tabelle Verwendung des initialen Blutdruckes in der Praxis, um das Risiko für eine tödliche CVD abzuschätzen

Blutdruckmanagement 1. 1 Absolutes Risiko einer tödlichen CVD < 5 % und kein Endorganschaden Diast. RR 90 – 109 mm. Hg und/oder syst. RR 140 – 179 mm. Hg Lebensstiländerung für mehrere Monate mit wiederholten RRMessungen RR < 140/90 mm. Hg Fortführung der Lebensstiländerungen und jährliche Kontrolle

Blutdruckmanagement 1. 2 Dist. RR 90 – 94 und/oder syst. RR 140 – 149 mm. Hg Verstärkung der Lebensstiländerungen Medikamentöse Therapie, wenn vom Patient bevorzugt

Blutdruckmanagement 1. 3 Dist. RR 95 und/oder syst. RR 150 mm. Hg Medikamentöse Therapie und Verstärkung der Lebensstiländerung* *Ausschluß einer sekundären Hypertonie, ggf. Überweisung zu einem Spezialisten

Blutdruckmanagement 2 Absolutes Risiko einer tödlichen CVD < 5% und Endorganschäden Diast. RR 90 mm. Hg und/oder Syst RR 140 mm. Hg Lebensstiländerung und medikamentöse Therapie *Ausschluß einer sekundären Hypertonie

Blutdruckmanagement 3 Absolutes Risiko einer tödlichen CVD 5% und Diast. RR 90 mm. Hg und/oder Syst RR 140 mm. Hg Lebensstiländerung und medikamentöse Therapie* *Ausschluß einer sekundären Hypertonie

Blutdruckmanagement 4 Diast. RR 110 mm. Hg und/oder syst. RR 180 mm. Hg Lebensstiländerung und medikamentöse Therapie* sofort und unabhängig vom kardiovaskulären Risiko *Ausschluß einer sekundären Hypertonie

Blutdruckmanagement Therapieziele < 140/90 mm. Hg bei allen Hochrisikopatienten <130/80 mm. Hg bei allen Diabetikern

Diabetes • Typ 1: professionelle Ernährungstherapie und Insulin • Typ 2: professionelle Ernährungstherapie, Reduktion von Übergewicht, Erhöhung der körperlichen Aktivität und ggf. medikamentöse Therapie

Diabetes Behandlungsziele bei Diabetes Typ 2 Hb. A 1 c Präprandialer venöser BZ Selbstbestimmter präprandialer BZ Selbstbestimmter postprandialer BZ RR GC LDL-Cholesterin < 6, 1% < 100 mg/dl 70 – 90 mg/dl 70 – 135 mg/dl < 130/80 mm. Hg < 175 mg/dl < 100 md

Metabolisches Syndrom Professionell überwachte Lebensstiländerung: besonders Reduktion von Übergewicht und Erhöhung der körperlichen Aktivität Ggf. medikamentöse Therapie

Andere prophylaktische medikamentöse Therapie Zusätzlich zu den Medikamenten, die zur Behandlung von Blutdruck, Fettstoffwechsel und Diabetes notwendig sind, sollten die folgenden Substanzklassen zur Prävention der CVD in Erwägung gezogen werden. - ASS oder ein anderer Thrombozytenaggregationshemmer bei sozusagen allen Patienten mit etablierter CVD - Betablocker nach Myokardinfarkt oder bei LV-Dysfunktion bei KHK - ACE-Hemmer bei Symptomen oder Zeichen von LVDysfunktion bei KHK und/oder Hypertonus - Antikoagulation bei den Patienten, die ein erhöhtes Risiko für Thromboembolie haben

Highlights – Patienten mit CVD • Förderung relevanter Lebensstiländerungen: Nikotinverzicht, Gesunde Ernährung, Steigerung der körperlichen Aktivität • Verschreibung von ASS und einem Statin • Überlegung, ob Antihypertensiva (Betablocker und ACE-Inhibitoren) notwendig sind

Highlights – Patienten mit potentiell hohem CVD-Risiko • Bestimmung des CVD-Gesamtrisikos mittels SCOREsystem • Förderung relevanter Lebensstiländerungen: Nikotinverzicht, Gesunde Ernährung, Steigerung der körperlichen Aktivität • Überlegung, ob Blutdrucksenkung, Cholesterinsenkung oder Blutzuckerkontrolle notwendig sind