DEMARCHE DE SOINS AUPRES DUNE OU DE PLUSIEURS














































- Slides: 48

DEMARCHE DE SOINS AUPRES D’UNE OU DE PLUSIEURS PERSONNES EN SITUATION D’URGENCE Promotion IDE février 2016 – décembre 2018 D’après un PPT de GM

La prise en charge des urgences nécessite de la part de l’IDE : Rigueur -Organisation -Sens clinique -Capacités d’anticipation et de réactivité -Calme et maîtrise des émotions - 2

AVANT LA PRISE EN CHARGE DE L’URGENCE : Ø Ø Ø Ø ÊTRE ANTICIPATIF : Matériel (présence et fonctionnalité) Gestion du temps (soins/délai d’arrivée annoncé) Protocoles, procédure ALERTER ET MOBILISER L’EQUIPE Prévenir l’ensemble des collègues (médicaux, paramédicaux qui vont intervenir dans la prise en charge) 3

A L’ACCUEIL DE L’URGENCE VITALE ASSURER L’ACUEIL DU PATIENT : Ø Transmission/interrogatoire (motif d’entrée, âge, appareillage, TTT, état clinique, constantes, …) Ø Prise en charge psychologique du patient et de son entourage (rassurer, expliquer le déroulement de la prise en charge. . ) IMPORTANT ++ 4

Ø S’assurer de l’admission administrative (peut/doit être déléguée), importance de vérifier l’identité du patient, attention à l’orthographe du nom, si inconnu = enregistrement sous X avec contact des services de polices. NB : Pour les mineurs, autorisation écrites du représentant légal (si injoignable et qu’il s’agit d’une urgence, décision d’opérer et signée et horodatée par le chirurgien avec la mention « nécessité d’opérer en urgence » , validée par : chef de service / directeur de l’hôpital ou administrateur de garde / procureur de la République) Ø Inventaire avec 2 agents sur formulaire (pas une urgence, peut être différée ou déléguée) 5

INSTALLER LE PATIENT : Ø Ø Ø Salle adaptée Transfert (brancard-lit) Position Monitorage (alarmes réglées) Déshabillage complet (impose de couper les vêtements si mobilisation du patient contreindiquée) + ablation prothèses, bijoux, vernis, lentilles de contact… 6

o ASSURER LES TRANSMISSIONS : Ø Recueillir et transcrire les paramètres cliniques et para-cliniques orientant le diagnostic sur fiche de surveillance et/ou feuille des urgences Prévenir les différents partenaires de soins Coordonner les interventions Organiser et préparer le transport Ø Ø Ø 7

o REALISER LES SOINS D’HYGIENE Ø Si le patient est mobilisable, toilette dans le respect « maximal » de la pudeur et de l’intimité Ø Peu être difficile si bcp d’appareillage douleurs++ (plusieurs personnes) ou 8

CRÉER LE DOSSIER PATIENT - Lettre du médecin traitant + motif d’admission - ATCD et facteurs de risques (allergies) - Conclusion de l’examen initial - Soins dispensés et prescription aux urgences - Information relatives au séjour (état clinique, résultats bio, RX… - Dossier d’anesthésie + compte rendu opératoires - Consentement éclairé - Dossier transfusionnel - Ensemble des prescriptions médicales - Compte-rendu d’hospitalisation + document de sortie du patient (lettre, ordonnance de sortie, fiches de transmissions, fiches de liaisons IDE) 9
L’IOA

PERCEPTION DE L’URGENCE : Phénomène qui survient brutalement et de façon inattendue Urgence ressentie par le patient / urgence mesurée par l’équipe soignante → discordance + principale source d’incompréhension, conflit voir stress, agressivité, violence ↘ des urgences et ↗ demandes de consultations en urgence Flux important mais variable en fonction des périodes de la journée Gestion prévisionnelle dans le but d’organiser, de réagir et prévoir

Temps d’attente et de passage doit être le plus court possible pour éviter l’encombrement Accueil aux urgences détermine l’orientation du patient en fonction de son état de santé → rôle de l’Infirmier d’ Orientation et d’ Accueil. Notion de « tri » / degré d’urgence

RÔLE DE L’INFIRMIER D’ACCUEIL ET D’ORIENTATION : Défini par la circulaire du 14 mai 1991 (relative à l’amélioration des SAU dans les CH), qui précise : - Tous les patients sont dirigés vers l’IOA au point d’accueil - Ceux qui sont transportés par le SMUR et annoncés, sont conduits directement vers le médecin. A l’entrée, ils sont signalés à l’IOA.

Son rôle : - Améliorer la qualité de l’accueil du patient et ses accompagnants - Assurer un accueil personnalisé - Définir les besoins de santé et les priorités de soins - Décider du lieu adapté aux besoins : box, salle « déchocage » , salle d’attente.

L’IOA reste en lien permanent avec le médecin référent, afin de superviser le fonctionnement du service et la gestion des flux (entrées/sorties) L’IOA = poste clé où l’IDE a le plus d’autonomie et de responsabilités

LES MISSIONS DE L’IOA : 1 - L’ACCUEIL L’accueil est le 1 er soin. Il permet une évaluation sommaire et rapide, du point de vue physio-psycho-socio-culturel de tous les patients se présentant aux urgences, afin de déterminer la nature du problème, le degré d’urgence des soins requis et donc d’orienter le patient vers la ressource la plus appropriée.

ACCUEIL - Accueil par un professionnel de santé compétent, reconnu - Soin relationnel : écouter, rassurer, informer, faire reformuler - L’objectif est de diminuer le stress lié à la situation d’urgence et d’établir une relation de confiance et de qualité (posture, regards, 1 ers mots) - Faire preuve d’adaptabilité - Etre congruent et pertinent : être calme pour prôner le calme (pas d’agitation)/savoir agir vite quand cela est nécessaire

2 - LE RECUEIL DE DONNEES Avant de décider du lieu de soin adapté, l’IOA recueille et transmet des éléments indispensables à l’identification, la priorisation et l’orientation, dans le but d’affiner la précision du degré d’urgence.

RDD Le recueil de données = - Nom, prénom, DDN - Motif exprimé ou non par le patient (plaintes, symptômes, observations) - ATCD pertinents : allergies, diabète, IDM … - TTT en cours (préviscan …) - Paramètres mesurables : TA, FC, T°, glycémie, FR, sat - Evaluation de la douleur (EVA) - Faire un bilan : * bilan circonstanciel (condition de survenue) * bilan vital ( fonction vitale neuro, circulatoire et respiratoire) * bilan lésionnel (examen physique)

RDD Il est important de rappeler qu’un IDE ne peut poser un diagnostic médical. Son rôle est de décrire des signes objectifs recueillis au cours de l’entretien, et à travers l’observation clinique et comportementale du patient. NB: face à une urgence vitale, il est bien évident que ces paramètres ne sont pas évalués à l’accueil �DECHOCAGE

3 - EVALUER - A l’aide du recueil de données - Analyser et classer les informations reçues - Identifier la nécessité d’intervenants extérieurs - Définir le degré d’urgence - Répondre à l’urgence vitale

4 - PRIORISER C’est apporter une réponse adaptée aux besoins du patient en fonction du recueil de données et des critères de gravité. C’est alors qu’apparaît la notion de triage des patients. En Europe, la notion de tri est très répandue dans les services d’urgences, mais aucun modèle standard n’a été reconnu.

6 - INFORMER, AIDER L’ information concerne le patient et les accompagnants. L’ IOA informe sur l’organisation des soins, le fonctionnement du service, les délais et les raisons d’ une éventuelle attente.

7 - INSTALLER L’ IOA installe ou fait installer le patient en fonction de ses besoins dans un environnement adapté et sécurisé : - chaise, brancard - confort : position antalgique, demi assis pour un patient dyspnéique… - protection : contre le froid, les chutes (barrières)

8 - RASSURER - Rassurer les familles en les informant des soins en cours, des examens de laboratoire, des imageries. - Pour cela, l’ IOA est en relation permanente avec les autres membres de l’équipe soignante (médecins, IDE) afin de répercuter l’information aux accompagnants.

9 - SURVEILLER ET REEVALUER - L’ IOA est amené à surveiller la salle d’ attente, surveille l’ évolution du patient et si nécessaire modifie les priorités de PEC. - Nécessité d’ une surveillance permanente et donc d’ une réévaluation sur la priorisation des PEC.

10 - COMMUNIQUER ET COORDONNER L’ IOA de part sa fonction, centralise les informations afin de répondre à toute demande = interlocutrice référente, en lien avec l’ équipe soignante, les ambulanciers, les familles.

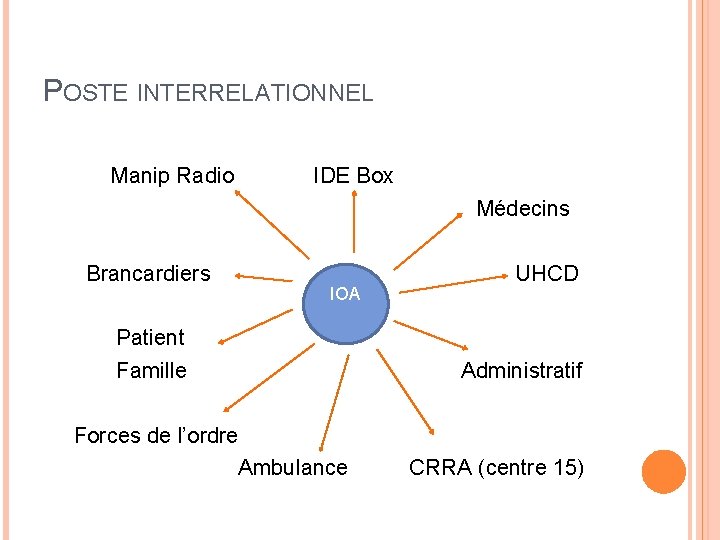
POSTE INTERRELATIONNEL Manip Radio IDE Box Médecins Brancardiers IOA Patient Famille Forces de l’ordre Ambulance UHCD Administratif CRRA (centre 15)

LE TRI : Processus qui consiste à identifier, évaluer et classer les problèmes de santé des patients qui se présentent au SAU (selon des critères établis) et qui permet de déterminer la réponse la plus appropriée aux besoins du patient, dans les limites de temps acceptables. Ce tri permet de déterminer rapidement le degré d’urgence. L’origine du tri remonte à la médecine de guerre qui s ’est par la suite étendue aux médecines de catastrophe.

OBJECTIF DU TRI : - Analyser rapidement le motif de recours aux urgences - Évaluer les besoins en soins - Prioriser - Faciliter la gestion des flux - Optimiser les délais d’attente - Augmenter les chances de survie

LES NORMES DE FONCTIONNEMENT DU TRI: - 1 er et bref contact à l’arrivée simultanée de plusieurs patients : identifier le patient nécessitant une PEC immédiate - bref recueil d’informations : 5 min max - tri avant inscription administrative - tous les patients évalués dans les 10 min - tri = poste en continu 24 h/24 h (IOA remplacée)

LES ECHELLES DE TRI L’objectif d’une échelle de tri est de définir le délai souhaitable entre l’arrivée du patient et l’évaluation médicale. Existe différents modèles (tri militaire, échelle de triage australienne, échelle de triage et gravité canadienne, échelle de tri de Genève, classification française infirmier des malades d’urgence)

A travers ces 5 modèles, on retrouve : - Catégorisation - Classification - Priorisation - Délai d’intervention

LES DIFFÉRENTS NIVEAUX DE SOINS D’URGENCE : 5 niveaux d’urgence Le degré d’urgence et non l’ordre d’arrivée, détermine le lieu et la durée de la prise en charge imposée par l’état de santé de la personne NIVEAU 1 : réanimation Urgence vitale = situation aigue pouvant entraîner la mort, la perte d’un membre ou d’un organe si la prise en charge n’est pas immédiate (état de choc, coma) NIVEAU 2 : très urgent Situation urgente n’engageant pas le pronostic vital mais susceptible de s’aggraver dans l’immédiat (prise en charge dans les 20 minutes) (traumatisme sévère, infarctus)

NIVEAU 3 : urgent Personne ayant un problème de santé important, pouvant être instable, mais qui ne met pas sa vie en danger (coliques néphrétiques) NIVEAU 4 : moins urgent Personne ayant un problème de santé qui n’exige pas une prise en charge immédiate (douleur abdominale) NIVEAU 5 : non urgent Personne ayant un problème de santé mineur et qui devrait se rendre chez son médecin traitant (infection urinaire, GEA, rhume)

SPÉCIFICITÉ DE LA PRISE EN CHARGE EN PÉDIATRIE : Recueil de données par l’intermédiaire des parents Carnet de santé renseigne sur l’ensemble des ATCD, allergies éventuelles Traitement en cours Notion de poids Évaluation de l’état général de l’enfant en le déshabillant Comportement de l’enfant (sourire, gazouillis. . ) Recherche de signes de fièvre, nausées, vomissements, éruption cutanée, toux

LES COMPÉTENCES : Compétence 4 : mettre en œuvre des actions à visées diagnostique et thérapeutique Associée aux : Compétence 1 : évaluer une situation clinique et établir un diagnostic dans le domaine infirmier Compétence 2 : concevoir et construire un projet de soins IDE Compétence 6 : communiquer et conduire une relation dans un contexte de soins Compétence 9 : organiser et coordonnées des interventions soignantes

L’ensemble des compétences sont travaillées antérieurement et mobilisées au cours de cette UE dans le cadre de l’offre de soins en situation d’urgence

CAS CONCRETS

1/ MME C. Mme C. 82 ans arrive aux urgences en ambulance. Tombée dans sa salle de bain, elle se plaint d’ une douleur à la hanche droite.

2/ MR D. Mr D. 42 ans arrive aux urgences en ambulance. Il a fait un malaise dans une salle de sport. Il est diabétique sous insuline depuis son enfance. Il est pâle et en sueur.

3/ MME V. Mme V. , une femme de 25 ans, arrivée par ses propres moyens, qui présente des douleurs à la gorge.

4/ MR P. Mr P. 38 ans se présente aux urgences. Agité, il bouscule la fille d’attente et crie : « Je me suis coupé au bras, vite, j’ ai beaucoup saigné »

5/ MR J. Mr J. 52 ans se présente aux urgences. « J’ ai mal en bas du ventre à gauche et la douleur va jusque dans le dos. J’ ai des nausées…. J’ ai toujours envie d’uriner mais je ne fais quelques gouttes… » . Mr J. est assis, se tord de douleur avec une EVA à 8/10.

6/LUCAS Une maman amène son fils de 3 ans qui est tombé de son lit. Elle précise qu’ elle l’ a vu tombé, il n’ a pas perdu connaissance et a pleuré de suite. Il ne semble pas douloureux mais sa mère est inquiète.

7/MR K. Lundi 8 h, Mr K, technicien, se plaint d’une douleur au genoux droit l’empêchant de se rendre sur son lieu de travail. Non accompagné, arrivé en voiture, il vous raconte qu’il a fait une mauvaise chute dans la nuit de vendredi à samedi lors d’un coup de chasse.

8/MME B. Mme W. , 52 ans, arrive accompagné de son mari. Son mari vous explique Mme W. est très fatiguée car elle a eu mal toute la nuit et a vomi 3 fois. En plus hier ils se sont couchés tard car c’était le mariage de leur petit dernier. Mme W. se plaint d’une douleur intense au niveau de l’hypochondre droit, a les yeux cernées et un teint jaune.

BIBLIOGRAPHIE Inspirer du power-point « IOA, infirmier d’accueil et d’orientation » (promotion IDE 2009 -2012) Cahiers des sciences infirmières, soins d’urgence et de réanimation (édition Elsivier, Masson)