Cas cliniques sur les infections opportunistes Dr Thierry









































- Slides: 51

Cas cliniques sur les infections opportunistes Dr Thierry NAHIMANA

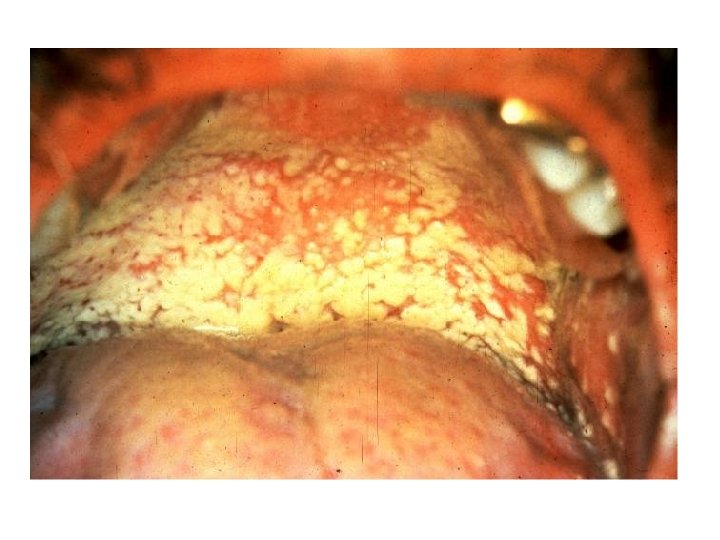
Cas 1 • Patient NK 35 ans, antécédents inconnus • AEG depuis 3 mois (- 13 kg), avec une diarrhée au long cours • Difficultés pour avaler avec des lésions intrabuccales


Cas 1 (suite) • Adressé pour 1 épisode de convulsion avec retour complet à la conscience • Examen neurologique: paralysie faciale • Pas de fièvre

Cas 1 • Quel(s) est (sont) votre (vos) diagnostic(s) ? – Infection VIH – Stade IV – Candidose oesophagienne – Diarrhée chronique: • Cryptosporidiose, isosporose, … – Toxoplasmose cérébrale

Cas 1 • Quel bilan envisagez-vous ? – Pour le diagnostic de l’infection VIH: • • Dépistage VIH (deux tests rapides) Charge virale CD 4 NFS, créatinine, transaminases, bilan lipidique, glycémie TPHA/VDRL, séro HVB, séro VHC Recherche de tuberculose Recherche de paludisme – Pour le diagnostic des IO: • Candidose oesophagienne: rien • Toxoplasmose: rien • Diarrhées: rien

Cas 1 • Diagnostic VIH confirmé • Quel traitement débutez-vous dans l’immédiat? – Cotrimoxazole: • 2 cp bactrim forte x 3 /j • Pendant 6 semaines – Fluconazole: • 400 mg le premier jour • Puis 200 mg/j • Pendant 10 à 15 jours

Cas 1 • Quelle est votre attitude concernant le traitement antirétroviral ? – Début à J 15 du traitement anti-toxoplasmique – Traitement de première ligne: • 2 INTI et EFV

Cas 1 • L’évolution a été favorable • Vous êtes à présent à 6 semaines du début de la prise en charge • Quelle est votre attitude thérapeutique ? – Passage à un Bactrim forte par jour – Prophylaxie secondaire

Candidose • Candidose buccale: – Bains de bouche – Inefficacité: fluconazole 100 mg/j pendant 7 jours • Dysphagie + candidose buccale + = candidose oesophagienne – Fluconazole: 400 mg le premier jour – Puis 200 mg/j pendant 10 à 14 jours

Toxoplasmose cérébrale • Diagnostic? – Déficit neurologique fébrile = ttt d’épreuve antitoxo – Convulsion chez patient immunodéprimé = ttt d’épreuve anti-toxo

Toxoplasmose cérébrale • Traitement? – Cotrimoxazole 960 mg 2 cp x 3/j ou 8 à 12 amp IV/j – 6 semaines – Prophylaxie secondaire par cotrimoxazole 960 mg 1/j

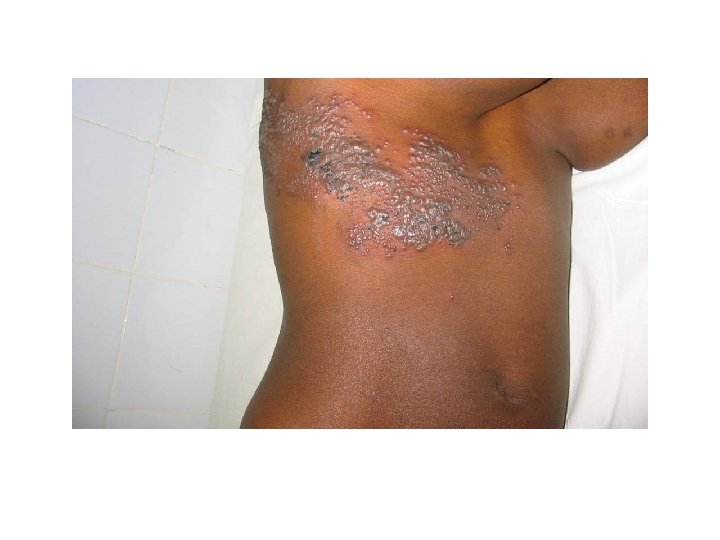
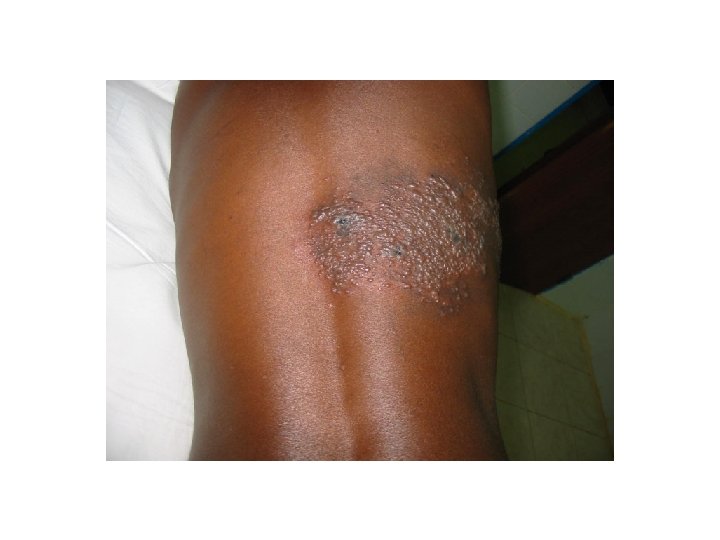
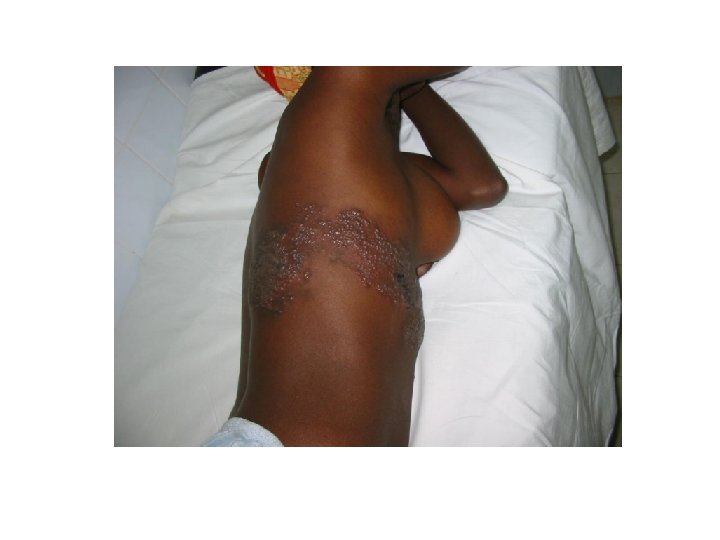
Cas 2 • Femme K. M de 25 ans, sans antécédents, consulte pour douleurs thoraciques et éruption depuis 48 heures




Cas 2 • Comment décrivez-vous les lésions? • Quel est votre diagnostic et votre traitement? • Que devez-vous proposer à cette patiente et pourquoi?

Cas 2 • Lésions vésiculeuses sur fond érythémateux, de distribution métamérique • Zona thoracique • Antalgiques, aciclovir, 800 mg x 5/j pendant 7 jours • Sérologie VIH, classification OMS stade II

Zona • Antalgiques, aciclovir, 800 mg x 5/j pendant 7 jours • Utile seulement si débuté dans les 72 heures de début des symptômes


Ø Atteinte oculaire avec risque de cécité Ø Aciclovir IV 10 mg/kg/8 h pendant 10 jours

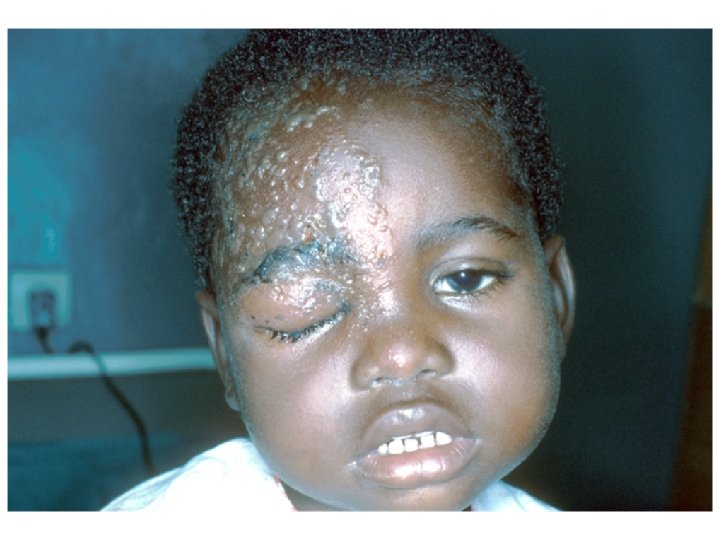
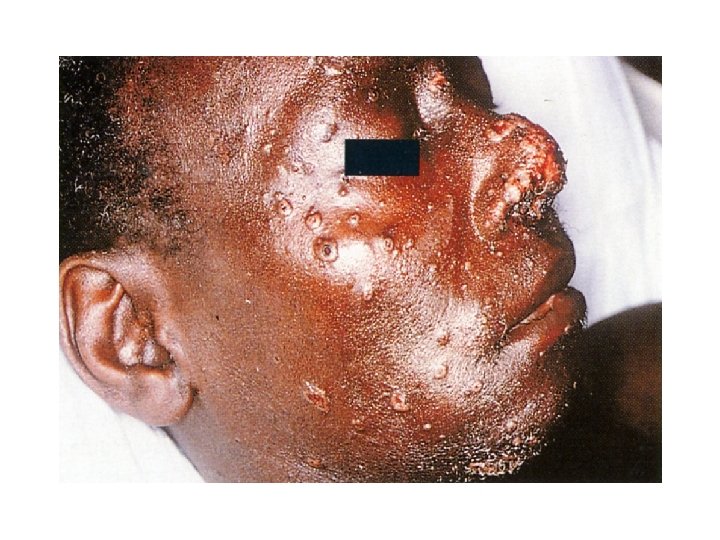
Cas 3 • H. R 52 ans • Connu séropositif pour le VIH sans suivi • AEG importante depuis deux mois


Cas 3 • Papules ombiliquées, prédominant au niveau du visage, molluscum-like, parfois ulcérées • Diagnostic? • Cryptococcose cutanée • Que faites-vous ?

Une ponction lombaire • 10% des cryptococcoses neuro-méningées ont des lésions cutanées • Ponction lombaire à réaliser devant toute cryptococcose extra-neurologique


Cas 3 • Quel traitement ? – Médicamenteux: • • Cryptococcose disséminée avec atteinte neurologique Fluconazole 1200 mg/j pendant 15 jours Puis fluconazole 400 mg/j pendant 6 à 8 semaines Relai fluconazole 200 mg/j • Traitement de référence si disponible: – Amphotéricine B 0, 7 à 1 mg/kg/j IV + ancotil (5 Fluoro-cytosine) 100 mg/kg/j pendant 14 jours – Ponction lombaire soustractive (P° LCR>25 mm H 20)

Cas 3 • Quand débuter le traitement antirétroviral ? – Pas avant J 28 – J 28 si franche amélioration clinique – Attendre encore sinon – Risque d’aggravation et de décès si avant – Traitement de première ligne ARV

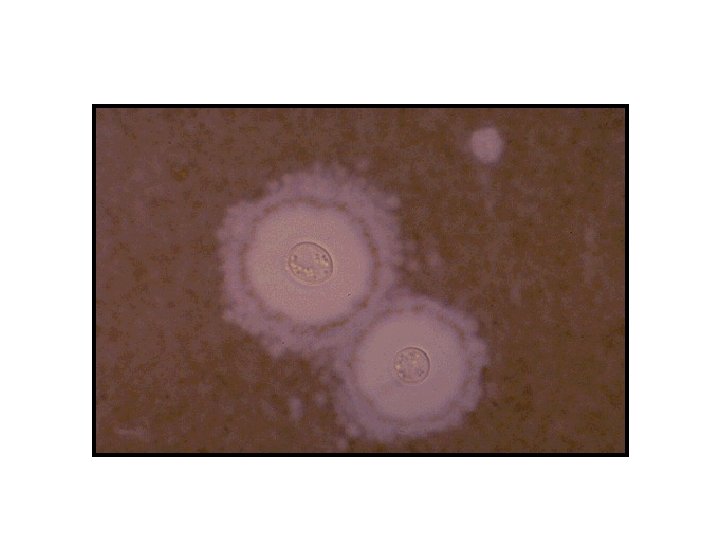
Cryptococcose neuro-méningée Présentation clinique ? • Patient très immunodéprimé • Tableau d’apparition progressif • Céphalées • Altération de l’état général • Troubles progressifs de la conscience • Fièvre et syndrome méningé souvent absents

Cryptococcose neuro-méningée • Y penser, même devant tableau discret – PL : encre de chine – Le plus souvent: • Pas de méningite • Pas d’anomalie glycorrachie et protéinorachie • Parfois, méningite lymphocytaire – Prise de pression systématique – PL à faire devant toute cryptococcose

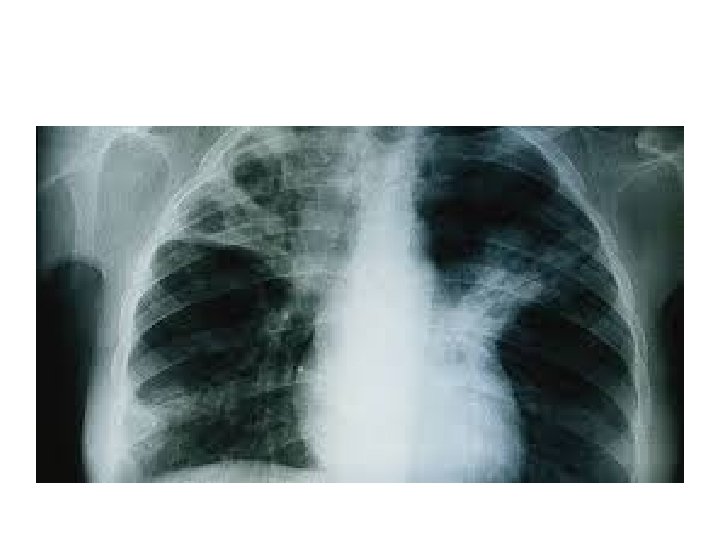
Cas 4 • Patiente G. Y de 37 ans • Pas d’antécédent connu • Sueurs nocturnes, toux et fièvre depuis 2 mois

Cas 4 • Quel diagnostic suspectez-vous ? • Tuberculose pulmonaire • Comment le confirmez-vous ? • BK crachats

Cas 4 • BK crachats négatifs • Que faites-vous ? • Radiographie pulmonaire


Cas 4 • BK crachats négatifs • Que faites-vous ? • Radiographie pulmonaire • Quel diagnostic ? • Tuberculose pulmonaire à microscopie négative

Cas 4 • Quel est le reste de votre bilan ? • Bilan pré traitement anti-T • Test rapide VIH

Cas 4 • Test de diagnostic rapide VIH positif • Quelle est votre prise en charge ?

Traitement anti-tuberculose • 2 mois de quadrithérapie: – INH: 3 à 5 mg/kg/j – Rifampicine: 10 mg/kg/j – Ethambutol: 15 mg/kg/j – Pyrazinamide: 20 à 25 mg/kg/j • Puis bithérapie INH-Rifam – 4 mois dans la majorité des cas – 7 mois si neuroméningée, voire osseuse

Cas 4 • Quand débutez-vous le traitement antirétroviral ?

Traitement ARV de 1ère ligne en cas de tuberculose? • 2 INTI + EFV

Cas 4 • Quel suivi ?

Suivi du traitement antituberculose/VIH • Les grandes lignes: – Visite mensuelle: adapter dosage au poids du patient, tolérance – Contrôle crachats : • M 2, +/- M 5, M 6 • si crachats négatifs M 0, M 2: arrêt du suivi microbiologique • Si crachats positifs à M 2: les contrôler à M 3 – Pas de suivi radiologique: inutile et dispendieux – Contrôle BH souhaitable (mais pas obligatoire)

Suivi clinique • Clinique – Amélioration « rapide » de la TB • Régression des signes d’imprégnation – Fièvre : de 4 jours 4 semaines • Régression des signes spécifiques – Dépister les effets secondaires

Cas 5 • Découverte séropositive VIH récente • Pas d’ARV pour l’instant • Une adénopathie cervicale gauche importante • Que faites-vous ?

Cas 5 • Ponction: – liquide verdâtre – ED négatif • Que faites-vous ?

Cas 5 • Début d’un traitement anti-tuberculose • ARV: – Débutez 3 semaines plus tard

Cas 5 • 2 semaines plus tard: – Fièvre à 40 – Augmentation +++ du volume de l’adénopathie – Devenant douloureuse • A quoi pensez-vous ? • Que faites-vous ?

Cas 5 • Examen clinique complet • Ponction ganglionnaire • Traitement symptomatique

IRIS • ≠ formes d’IRIS: – Paradoxal – Démasquant ou infectieux – (Auto-immun) Cryptococoque Tuberculose CMV

IRIS • PEC? – Éliminer IO, échec de ttt, toxicité médt – Poursuivre ARV et ttt d’IO – +/- CTC dans les formes sévères – Pronostic bon

FIN