Cas cliniques infections opportunistes DIU Bujumbura juin 2014

Cas cliniques infections opportunistes DIU Bujumbura, juin 2014 Matthieu Revest, Rennes

Cas clinique 1 n n n Homme de 25 ans, étudiant Diagnostic séropositivité VIH 1 il y a 2 ans à l’occasion d’une urétrite Le patient n’a pas cru au résultat positif et ne s’est pas fait suivre Marié, 4 enfants Hospitalisé pour survenue de convulsions, traitement par valium intrarectal

Cas clinique 1 Antécédents et histoire de la maladie n n Depuis quelques jours, hémiparésie gauche Depuis 4 mois, éruption papuleuse prurigineuse généralisée Depuis 1 mois, ulcération douloureuse au niveau du pénis, persistant malgré plusieurs antibiothérapies Alcoolisme chronique, partenaires sexuels multiples


Cas clinique 1 n Examen physique: q q q n Hémiparésie gauche Polyadénopathies TA 13/7 Examens biologiques: q q Hémoglobine 9 g/dl, globules blancs 3200/mm 3, dont lymphocytes 20% Ionogramme sanguin et fonction rénale normaux Transaminases 2 N FGE négatif

Quelle est à votre avis l’origine de sa crise convulsive? n n Diagnostic: probable stade SIDA Arguments: ulcération chronique = herpès génital chronique (stade 4), taux de lymphocytes totaux = 640/mm 3, donc taux de CD 4 bas Signes neurologiques probablement dus à une toxoplasmose cérébrale Diagnostics différentiels = tuberculomes cérébraux, lymphome cérébral primitif

Quelle est votre prise en charge spécifique? n Traitement anti-toxoplasmique q q n n Cotrimoxazole : bactrim forte 2 cp x 3/j Pour 6 semaines Deuxième intention: sulfadiazine-pyriméthamineacide folinique Amélioration attendue en une semaine Prophylaxie secondaire par cotrimoxazole Traitement anti-retroviral

Quel sera le reste de votre prise en charge ? n n n Sérologie syphilis pour éliminer une neurosyphilis Traitement herpès chronique Nursing pour hémiparésie, kiné motrice Counselling pour dépistage de sa femme et conseils pour les rapports protégés Entretien pour débuter un traitement antirétroviral Aide pour sevrage alcool

Toxoplasmose et SIDA (1) n n n n Toxoplasma gondii Réactivation de kystes endogènes CD 4 < 100/mm 3 Tableau neurologique focal +/- convulsions Fièvre dans 50% des cas Diagnostic: imagerie cérébrale Sérologie et PL peu informatives


Toxoplasmose et SIDA (2) n Traitement d’attaque de 6 semaines q q q n Traitement d’entretien: q q n n Pyriméthamine Sulfadiazine Acide folinique (toxicité médullaire) Prophylaxie secondaire CD 4 > 200 pendant 6 mois ARV Prophylaxie primaire: q q Cotrimoxazole 800 mg/j tous les 2 jours Si CD 4 < 100 et sérologie toxoplasme positive

Cas clinique 2 n n n Enseignant, 28 ans, célibataire, Séropositif pour le VIH-1 il y a 2 ans (dépistage volontaire avec son amie). Dépression depuis rupture volontaire car son amie était séronégative. Depuis quelques semaines: fatigue, sueurs nocturnes, fièvre vespérale, perte de 4 kilos. A l’examen: une adénopathie latéro-cervicale droite


Quelle est votre hypothèse principale et quels examens complémentaires demandez-vous pour conforter le diagnostic ? n Frottis à la recherche de BAAR de la ponction ganglionnaire: q Positif à l’examen direct n Radio de thorax: normale n Recherche de BAAR dans les tubages ou crachats: négatif

Comment prendriez-vous en charge ce patient? n Traitement antituberculeux q q Isoniazide 4 mg/kg Rifampicine 10 mg/kg Ethambutol 15 mg/kg Pyrazinamide 20 mg/kg n Soutien psycho-social pour sa dépression, antidépresseurs si besoin n ARV dès que le traitement antituberculeux est bien toléré et dès que le patient est prêt

ARV & tuberculose n n Fréquence Aggravation de l’immunodépression q n n n surestimation de l’immunodépression Beaucoup de comprimés !! Toxicité anti-TB avec les ARV Interactions rifampicine & NNRTI & IP (taux plus faibles)

Quand débuter les ARV si TB ? n n n Les antituberculeux sont prioritaires 2 INTI + EFZ 600 mg Les ARV sont à débuter le plus tôt possible et de toute façon dans les 2 mois qui suivent le début des anti-TB

78 IO aiguë inaugurale : débuter le traitement ARV dans les meilleurs délais : Résultats de l’essai ACTG A 5164 (1) • • Étude randomisée : traitement immédiat vs différé au cours d’une infection opportuniste aiguë. Traitement ARV recommandé = 2 INTI + (INNTI ou IP/r) IO concernées : PCP, cryptococcose, histoplasmose, MAC, toxoplasmose, CMV, infection bactérienne avec CD 4 < 200/mm 3 (pneumonie, sepsis sévère) 48 sem Bras Début ARV « immédiat » (n = 141) Début traitement IO Bras Début ARV « Différé » (n = 141) 48 sem Période recommandée pour initier le traitement différé -14 0 2 28 42 84 224 J Inclusion • Critère de jugement principal à S 48 : évolution clinico-virologique définie comme – pire : événement SIDA ou décès – intermédiaire : absence de progression et CV > 50 c/ml – optimale : absence de progression et CV < 50 c/ml Zolopa A, CROI 2008, Abs. 142
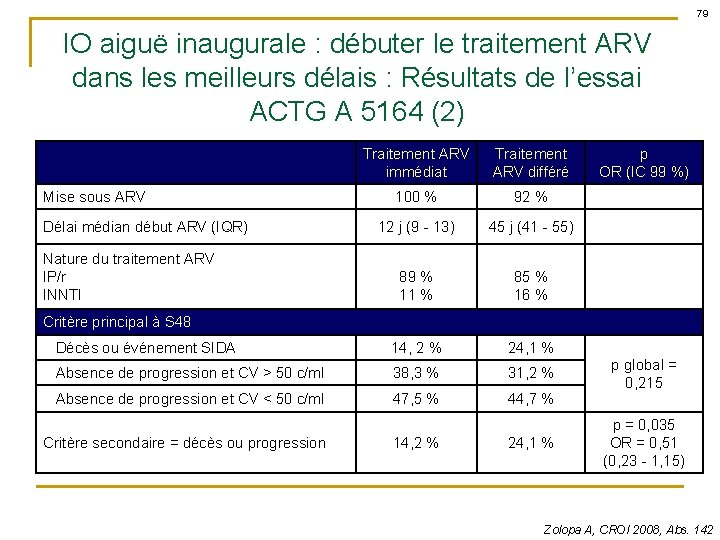
79 IO aiguë inaugurale : débuter le traitement ARV dans les meilleurs délais : Résultats de l’essai ACTG A 5164 (2) Traitement ARV immédiat Traitement ARV différé 100 % 92 % 12 j (9 - 13) 45 j (41 - 55) 89 % 11 % 85 % 16 % Décès ou événement SIDA 14, 2 % 24, 1 % Absence de progression et CV > 50 c/ml 38, 3 % 31, 2 % Absence de progression et CV < 50 c/ml 47, 5 % 44, 7 % Mise sous ARV Délai médian début ARV (IQR) Nature du traitement ARV IP/r INNTI p OR (IC 99 %) Critère principal à S 48 Critère secondaire = décès ou progression 14, 2 % 24, 1 % p global = 0, 215 p = 0, 035 OR = 0, 51 (0, 23 - 1, 15) Zolopa A, CROI 2008, Abs. 142

80 IO aiguë inaugurale : débuter le traitement ARV dans les meilleurs délais Résultats de l’essai ACTG A 5164 (3) Probabilité d’absence de survenue de décès ou de nouvel événement SIDA 1 0, 8 HR = 0, 53 (IC 99 % : 0, 25 - 1, 09) p = 0, 023 0, 6 0, 4 Traitement ARV immédiat 0, 2 Traitement ARV différé 0 • • • 0 4 8 12 16 20 24 28 32 36 40 44 48 Semaines Délai médian obtention CD 4 > 100/mm 3 = 4, 3 semaines (traitement immédiat) versus 12, 1 semaines (traitement différé) (p < 0, 001) Pas de différence entre les 2 bras pour le % de CV < 50 c/ml à S 48, l’observance, la fréquence de modifications de traitement ARV, la fréquence d’IRIS et d’EI de grade 2 à 4 Conclusion : recommandation de débuter rapidement le traitement ARV devant une IO aiguë Zolopa A, CROI 2008, Abs. 142

Quelle combinaison ARV lui prescrivez-vous? n Éviter D 4 T car association avec l’INH dans un contexte de dénutrition n Pas de NVP car association avec rifampicine n Atripla

Cas clinique 3 n Femme, 26 ans n HDM: céphalées depuis quelques semaines, nausées et diplopie depuis quelques jours, perte progressive de 10 kilos en 2 mois. n Examen clinique: q q Température à 38°C, pas de syndrome méningé Paralysie du nerf abducteur de l’œil droit Plusieurs lésions cutanées indolores, non prurigineuses, sombres, de topographie symétrique, prédominant sur le thorax et les bras apparues 4 mois auparavant et qui augmentent progressivement de taille. Plaques blanches buccales.
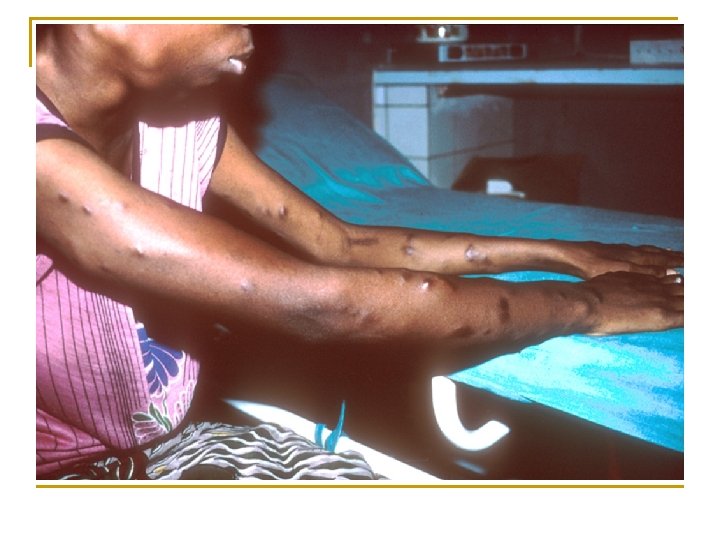
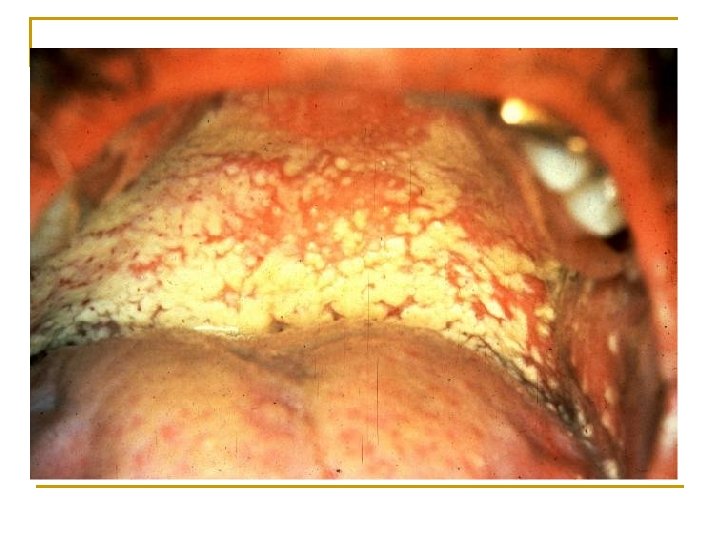

Que pensez-vous des lésions cutanéo-muqueuses ? q Ses lésions cutanées sont probablement une maladie de Kaposi. q Ce patient présente d’autre part une candidose orale. q Ces 2 pathologies indiquent que ce patient a un profond déficit immunitaire.

Quels sont les 2 diagnostics les plus vraisemblables dans ce contexte en ce qui concerne ses symptômes neurologiques? n Méningite à cryptocoques n Méningite tuberculeuse n Dans les 2 cas, le syndrome méningé peut être absent.

Comment confirmez-vous le diagnostic? q Ponction lombaire: q recherche de cryptocoques par encre de chine q Recher également des signes de cryptococcose cutanée. q En l’absence de cryptocoques dans le LCR, une hyperprotéinorachie, une hypoglycorachie ou une cellularité augmentée à prédominance de lymphocytes fait suspecter une méningite tuberculeuse.
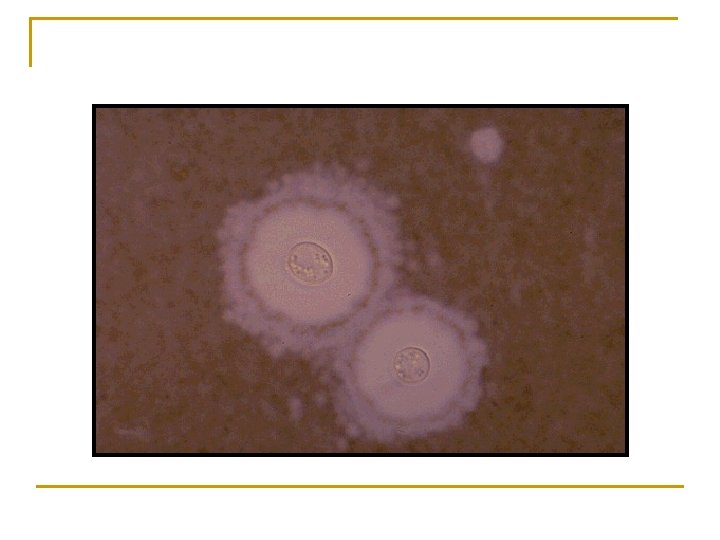

Prise en charge ? q Traitement médical: q Attaque : n n q q amphotéricine B 0. 7 -1 mg/kg/jour par voie veineuse + 5 fluorcytosine pendant 14 jours Ou Fluconazole 800 à 1200 mg /j pendant 10 à 14 jours Relais par fluconazole 400 mg/jour par voie orale pendant 8 à 10 semaines. Entretien par fluconazole 200 mg/jour. q Ponctions lombaires évacuatrices en cas de signes d’HTIC (2 fois par semaine, retrait 20 -30 cc). q Espérance de vie très courte sans traitement antirétroviral

Etude Zimbabwe n 2 groupes de traitement q q Fluconazole 800 mg pendant 10 semaines d’induction et Traitement ARV par d 4 T/3 TC/Viramune Fluconazole pendant 10 semaines et traitement ARV débuté à 10 semaines


Cas clinique 4 n Homme de 35 ans, séropositivité connue depuis 6 ans, non traité n Consulte pour éruption depuis 1 mois au niveau du visage, non prurigineuse n Signale d’autre part une fièvre et une asthénie depuis 2 semaines


Description des lésions et hypothèse(s)? n Papules ombiliquées, prédominant au niveau du visage, molluscum-like, parfois ulcérées n Diagnostic: cryptococcose n Que faites-vous ?

Une ponction lombaire n 10% des cryptococcoses neuro-méningées ont des lésions cutanées

Cas de Célestine n Célestine, âgée de 25 ans, 3 enfants, secrétaire, vient consulter car depuis 4 mois q q Elle tousse de plus en plus, avec apparition d’une dyspnée d’effort puis de repos Elle a un peu maigri (-2 kg en trois mois) Elle a de la fièvre quasiment tous les jours (3839°C), sans frissons L’examen clinique ne retrouve pas grand-chose de plus et il n’y a pas de diarrhées

Célestine (2) n La radiographie pulmonaire q n Autres explorations q q Syndrome interstitiel bilatéral NFS, créatininémie normale BH: cytolyse à 3 x. N Recherche de BK dans les crachat négative Sérologie VIH + Quels diagnostics probables ? Quelles explorations ?

Diagnostics/Explorations n Diagnostic ? q q Pneumocystose ? Hépatopathie associée n n n VHC, VHB Alcool ? Examens complémentaires q q Sérologies des hépatites CD 4 et charge virale

Célestine (4) n Diagnostics final retenu q q q Pneumocystose Hépatite B active Infection VIH Stade IV n n CD 4= 190/mm 3 CV = 20 000 copies/m. L Quelle prise en charge thérapeutique ?

Célestine (5) n Traitement de la pneumocystose q Cotrimoxazole 75 mg/kg/j n n q Corticoïdes en cas de forme sévère n n Max 6 comprimés de Bactrim® Forte/j 2 cps à 800 mg x 3/j = 4800 mg = 64 kg En théorie PO 2< 70 mm. Hg Quel traitement antiviral de 1ère ligne et sur quel arguments ? q TDF + FTC + EFV

Célestine (6) n n Tout se passe bien pour Célestine, elle a repris du poids, la pneumocystose est guérie et elle est en forme… …Donc elle un 4ème enfant Que proposer à Célestine ?

Célestine (7) n n n Problème de l’HBV Problème du cotrimoxazole Problème de l’efavirenz

Cas clinique 6 n Femme de 40 ans, séropositive depuis 7 ans, non traitée, non suivie n Consulte pour lésions prurigineuses évoluant depuis 1 an

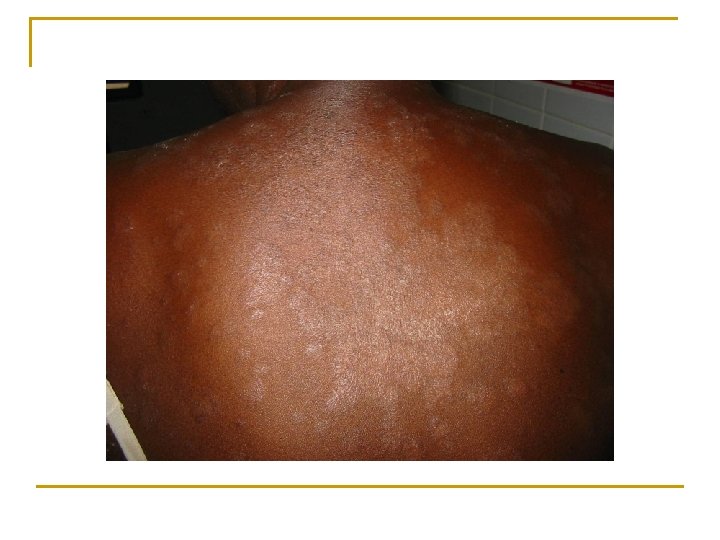
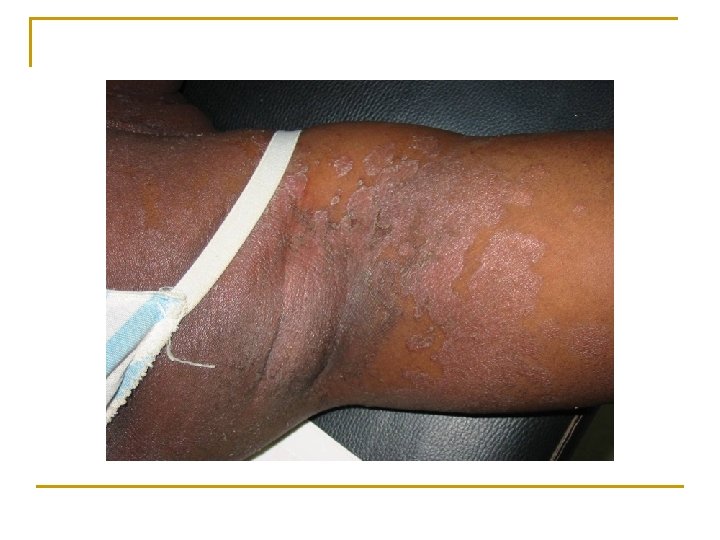

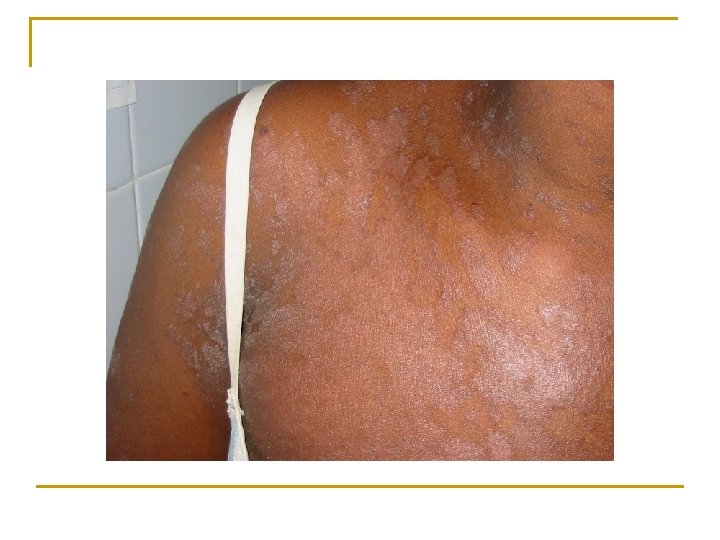

Cas clinique 6 n Comment décrivez-vous les lésions? n Quel est votre diagnostic? n Quel élément va particulièrement vous orienter pour votre traitement et pour définir son statut immunitaire?

Cas clinique 6 n Description: q q n n n Grands placards érythémato-squameux, Desquamation irrégulière périphérique, dépigmentés, plans, Intervalles de peau saine. Lésions disséminées sur le corps entier, en particulier au niveau des bras, des creux axillaires, des jambes et du tronc Diagnostic: dermatophytose disséminée de la peau glabre Élément à recher: onyxis, si présent au niveau des pieds, probablement CD 4<100 Traitement: kétoconazole topique ici car pas d’atteinte unguéale

Cas clinique 7 n Femme de 40 ans, séropositive depuis 7 ans, non traitée n Consulte pour les lésions vulvaires ulcérées évoluant depuis 5 semaines

Ø Quel est votre diagnostic ? Ø Quel traitement proposez-vous ? Ø Classification OMS?

Cas clinique 7: herpès génital chronique n Traitement d’attaque: q q Aciclovir 200 mg. X 5 par jour pendant 5 à 10 jours jusqu’à disparition des lésions Antalgiques n Traitement entretien: 200 mg X 4 par jour pendant 1 mois n Débuter ARV car stade IV OMS

HSV - Éruption vésiculeuse en bouquet, récidivante non spécifique VIH - Forme cutanéo-muqueuse ulcérante, spécifique VIH (stade avancée) chronique extensive, confluent, absence résolution spontanée

Cas clinique 8 n Homme de 30 ans, séropositif depuis 5 ans, non traité, CD 4 non disponible n Consulte pour lésions au niveau du visage et autour du pubis



Cas clinique 8 n Description? n Hypothèse diagnostique et traitement?

Cas clinique 8 n Description: lésions papuleuses, ombiliquées en leur centre, couleur peau, prédominant au visage et en région pubaire n Molluscum contagiosum n Traitement: ablation à la curette
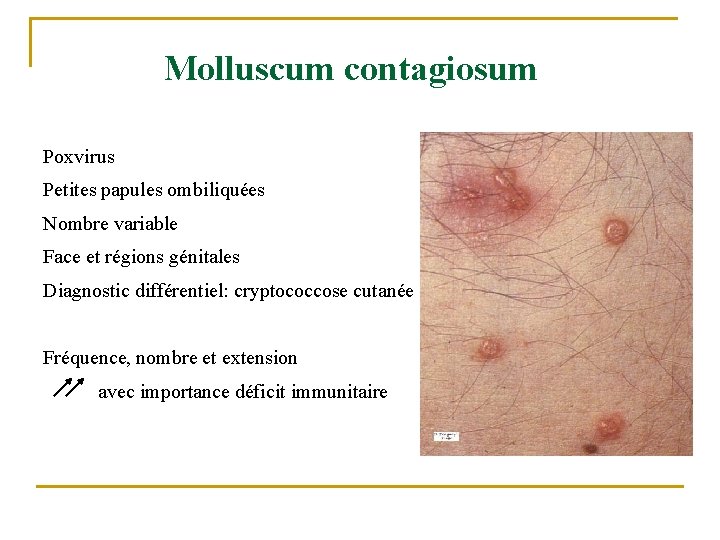
Molluscum contagiosum Poxvirus Petites papules ombiliquées Nombre variable Face et régions génitales Diagnostic différentiel: cryptococcose cutanée Fréquence, nombre et extension avec importance déficit immunitaire

Cas clinique 9 n Femme de 25 ans, sans antécédents, consulte pour douleurs thoraciques et éruption depuis 48 heures
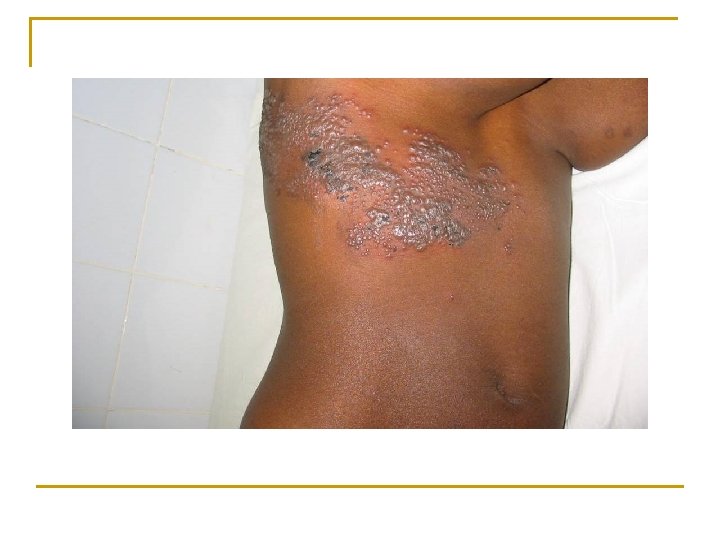



Cas clinique 9 n Comment décrivez-vous les lésions? n Quel est votre diagnostic et votre traitement? n Que devez-vous proposer à cette patiente et pourquoi?

Cas clinique 9 n Lésions vésiculeuses sur fond érythémateux, de distribution métamérique n Zona thoracique n Antalgiques n Sérologie VIH, classification OMS stade II

Quelle est votre conduite à tenir si la lésion est la suivante?
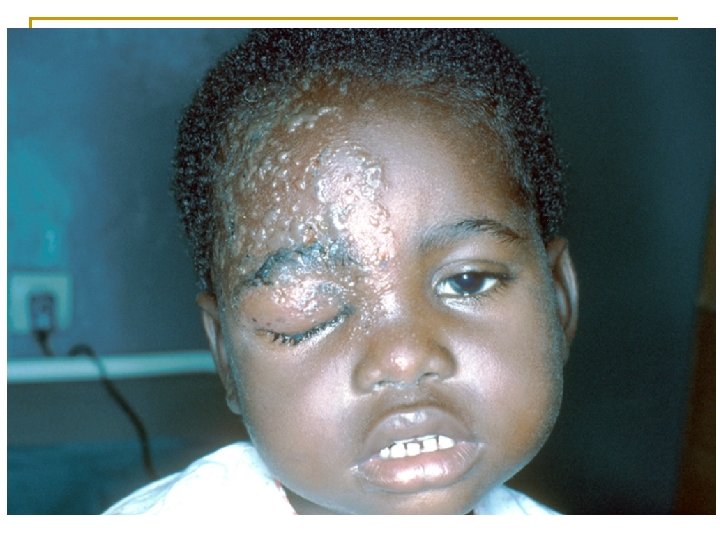

Ø Atteinte oculaire avec risque de cécité Ø Aciclovir IV 10 mg/kg/8 h pendant 10 jours

Cicatrices de zona thoracique

Zona - fréquence VIH > non VIH - absence de corrélation survenue zona et déficit immunitaire -corrélation intensité déficit immunitaire et manifestations cliniques - déficit immunitaire profond localisations multimétamériques évolution hémorragique et nécrosant
- Slides: 71