Zaburzenia lipidowe w zakaeniu HIV Anita Olczak Katedra

Zaburzenia lipidowe w zakażeniu HIV Anita Olczak Katedra i Klinika Chorób Zakaźnych i Hepatologii CM UMK
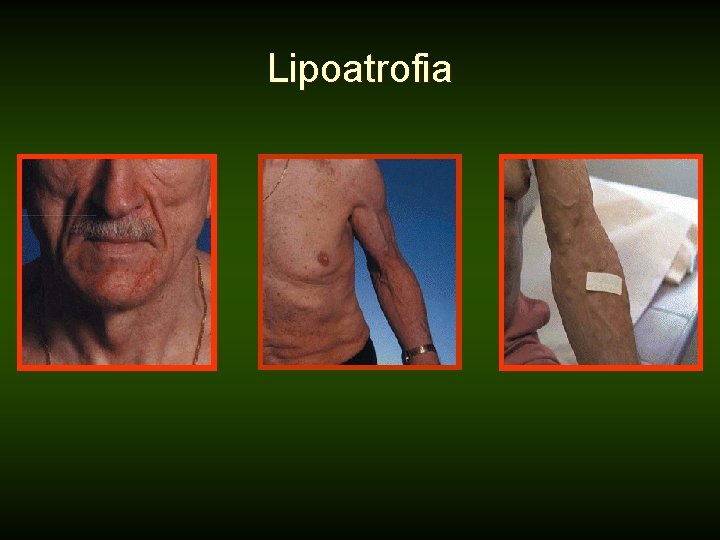
Lipoatrofia

MACS : Zaburzenia metaboliczne wśród mężczyzn HIV (+) i HIV (-) zakażenie HIV jest czynnikiem ryzyka zaburzeń metabolicznych → częściej stwierdza się podwyższone stężenia glukozy i TG oraz niskie stężenia frakcji HDL – cholesterolu → powiększanie obwodu brzucha częściej HIV(-) Szacunkowe ryzyko HIV+ vs HIV- Pts (95% CI) P Value 1. 50 (1. 14 -1. 98) . 004 l podwyższone stężenie TG na czczo 2. 81 (2. 25 -3. 52) <. 001 l podwyższona glikemia na czczo 1. 81 (1. 38 -2. 38) <. 001 l powiększanie obwodu talii 0. 38 (0. 28 -0. 53) <. 001 l niskie stężenie HDL cholesterolu 3. 15 (2. 53 -3. 92) <. 001 l nadciśnienie tętnicze 1. 04 (0. 84 -1. 29) . 715 Zespół metaboliczny Palella F, et al. IAS 2005. Abstract Tu. Pe 2. 2 B 18.

Zaburzenia metaboliczne u osób zakażonych HIV Parametr PI + NRTI Profil lipidów Chol. całk. HDL LDL VLDL Trógliceryg Metabolizm glukozy y Glikemia na czczo Tolerancja Stężenie insuliny glukozy Insulinooporność NRTI Zespół wyniszczenia ? + NORMA -

Prawdopodobieństwo nie wystąpienia lipoatrofii Ryzyko lipoatrofii w zależności od ARV ART z 2 NRTI * ART triple * RTV/SQV # RTV/SQV/d 4 T# DNI LECZENIA *Adapted from Mallal, AIDS 2000; 14(10): 1309 -16

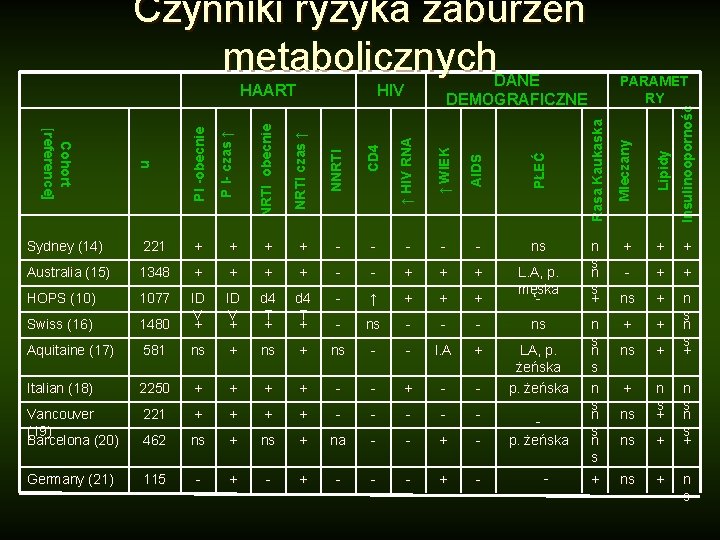
Czynniki ryzyka zaburzeń metabolicznych DANE DEMOGRAFICZNE ↑ WIEK AI DS PŁEĆ - - - ns Australia (15) 1348 + + - - + + + HOPS (10) 1077 d 4 T + ↑ + + + 1480 ID V + - Swiss (16) ID V + L. A, p. męska - - ns - - - ns Aquitaine (17) 581 ns + ns - - I. A + Italian (18) 2250 + + - - LA, p. żeńska Vancouver (19) Barcelona (20) 221 + + - - - 462 ns + na - - + - Germany (21) 115 - + - - - + - p. żeńska - n s + n s n s n s + I n su l i n o o p o rn o ść ↑ HI V RNA + Lipidy CD 4 + Mleczany NNRT I + PARAMET RY Rasa Kau kaska NRTI czas ↑ + P I -o b e c n i e 221 n Sydney (14) Co h o rt [ r e fe r e n c e ] NRT I o b ecn i e HIV P I- czas ↑ HAART + + + - + + ns + n s + + ns n s + ns + n s
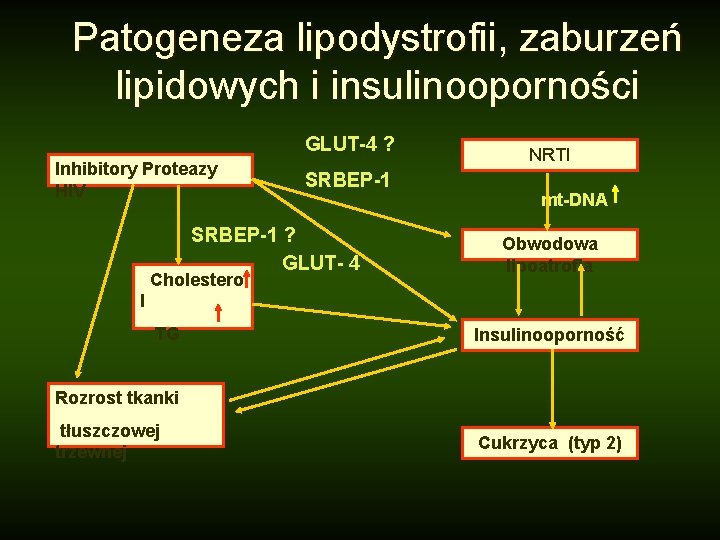
Patogeneza lipodystrofii, zaburzeń lipidowych i insulinooporności GLUT-4 ? Inhibitory Proteazy HIV SRBEP-1 ? GLUT- 4 Cholestero NRTI mt-DNA Obwodowa lipoatrofia l TG Insulinooporność Rozrost tkanki tłuszczowej trzewnej Cukrzyca (typ 2)
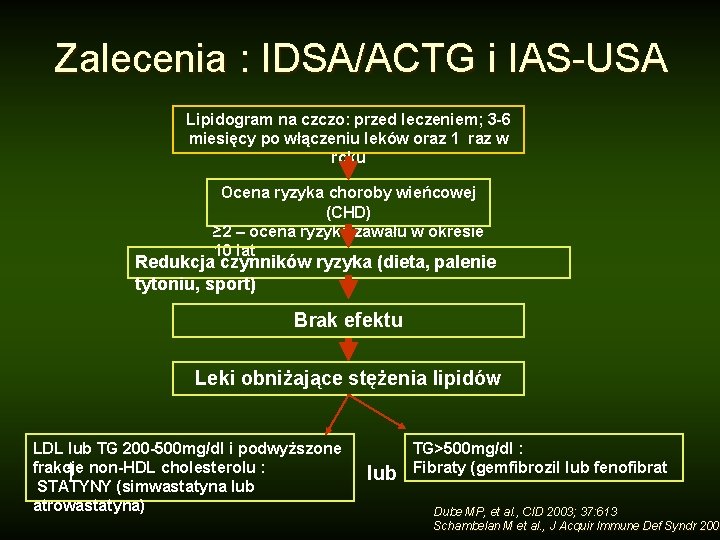
Zalecenia : IDSA/ACTG i IAS-USA Lipidogram na czczo: przed leczeniem; 3 -6 miesięcy po włączeniu leków oraz 1 raz w roku Ocena ryzyka choroby wieńcowej (CHD) ≥ 2 – ocena ryzyka zawału w okresie 10 lat Redukcja czynników ryzyka (dieta, palenie tytoniu, sport) Brak efektu Leki obniżające stężenia lipidów LDL lub TG 200 -500 mg/dl i podwyższone frakcje non-HDL cholesterolu : STATYNY (simwastatyna lub atrowastatyna) lub TG>500 mg/dl : Fibraty (gemfibrozil lub fenofibrat Dube MP, et al. , CID 2003; 37: 613 Schambelan M et al. , J Acquir Immune Def Syndr 2002

Zalecenia : IDSA/ACTG i IAS-USA brak efektu po zastosowaniu maksymalnych dawek statyn • dodać niacynę lub fibraty • w połączeniu z fibratami zaleca się prawastatynę lub fluvastatynę brak efektu obniżającego stężenie TG po leczeniu fibratami • dodać niacynę Dube MP, et al. , CID 2003; 37: 61 37: 6 • nie zaleca się statyn gdy dominującym

Leki obniżające stężenie lipidów zalecane w początkowym okresie leczenia dyslipidemii dyslipidemia LDL/ non. HDL TG 200500 mg/dl leczenie rekomendowane STATYNY prowastatyna 20 -40 mg 1 QD atrowastatyna 10 mg QD fluwastatyna 20 - 40 mg QD FIBRATY: Gemfibrosil; 600 mg TG> 500 mg% BID Fenobibrat - 54 -160 mg QD alternatywne komentarz fibraty + statyny – wzrost ryzyka rabdomiolizy fibraty lub niacyna Niacyna – ryzyko pogorszenia tolerancji glukozy Fibraty – ryzyko Priorytet. LDL : Obniżenie TG wzrostu niacyna Interakcje z ARV– mało prawdopodobne Niacyna- ryzyko nasilenia insulinooporności
![Interakcje pomiędzy IP, a lekami obniżającymi stężenia lipidów Niskie ryzyko [1, 2] Przeciwwskazan e Interakcje pomiędzy IP, a lekami obniżającymi stężenia lipidów Niskie ryzyko [1, 2] Przeciwwskazan e](http://slidetodoc.com/presentation_image_h2/04989c0ecf922753a61e70e1f1cc9b90/image-12.jpg)
Interakcje pomiędzy IP, a lekami obniżającymi stężenia lipidów Niskie ryzyko [1, 2] Przeciwwskazan e [5] Fibraty Simwastatyna Prawastatyna Fluwastatyna Nieznane [3, 4] Fibraty + statyny Atorwastatyna Lowastatyna Rosuwastatyna 1. Fitchenbaum, et al. AIDS. 2002; 16: 569 -577. 2. Hsyu, et al. Antimicrob Agents Chemother. 2001; 45: 3445 -3450. 3. Carr, et al. ICAAC 2000. Abstract 1644. 4. Calza, et al. AIDS. 2003; 17: 851 -859. 5. Doser, et al. AIDS. 2002; 16: 1982 -1983.
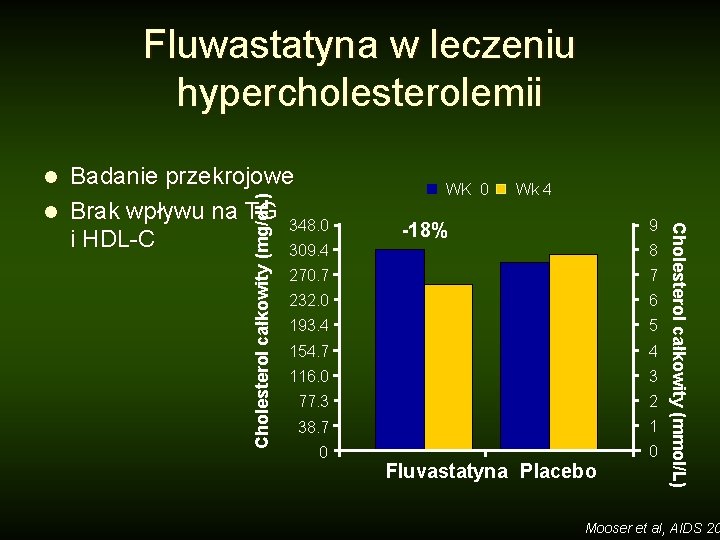
Fluwastatyna w leczeniu hypercholesterolemii Cholesterol całkowity (mg/d. L) WK 0 Wk 4 9 -18% 8 270. 7 7 232. 0 6 193. 4 5 154. 7 4 116. 0 3 77. 3 2 38. 7 1 0 0 Fluvastatyna Placebo Cholesterol całkowity (mmol/L) Badanie przekrojowe l Brak wpływu na TG 348. 0 i HDL-C 309. 4 l Mooser et al, AIDS 20
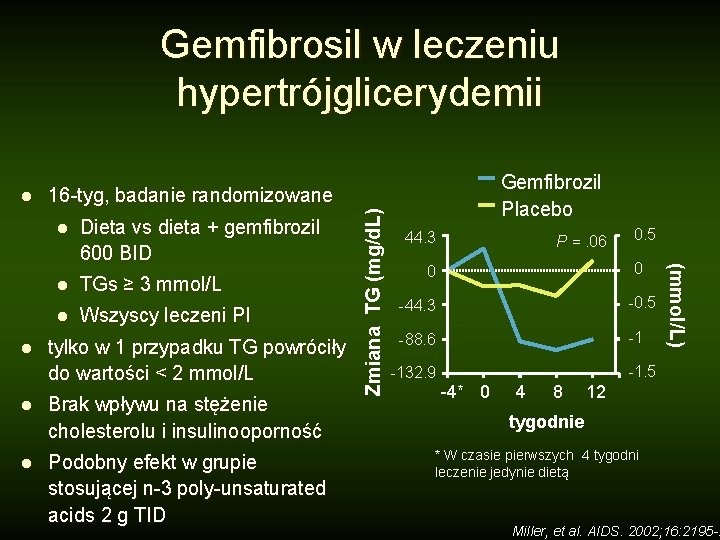
Gemfibrosil w leczeniu hypertrójglicerydemii l Dieta vs dieta + gemfibrozil 600 BID l TGs ≥ 3 mmol/L l Wszyscy leczeni PI tylko w 1 przypadku TG powróciły do wartości < 2 mmol/L l Brak wpływu na stężenie cholesterolu i insulinooporność l Podobny efekt w grupie stosującej n-3 poly-unsaturated acids 2 g TID 44. 3 P =. 06 0. 5 0 0 -44. 3 -0. 5 -88. 6 -1 (mmol/L) l Gemfibrozil Placebo 16 -tyg, badanie randomizowane Zmiana TG (mg/d. L) l -1. 5 -132. 9 -4* 0 4 8 12 tygodnie * W czasie pierwszych 4 tygodni leczenie jedynie dietą Miller, et al. AIDS. 2002; 16: 2195 -2
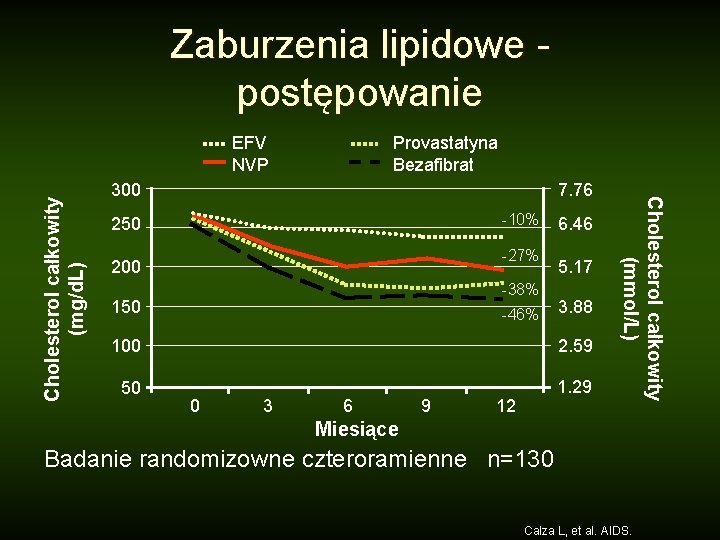
Zaburzenia lipidowe postępowanie Provastatyna Bezafibrat 300 7. 76 -10% 250 -27% 200 -38% 150 -46% 6. 46 5. 17 3. 88 100 2. 59 50 1. 29 0 3 6 9 12 Cholesterol całkowity (mmol/L) Cholesterol całkowity (mg/d. L) EFV NVP Miesiące Badanie randomizowne czteroramienne n=130 Calza L, et al. AIDS.
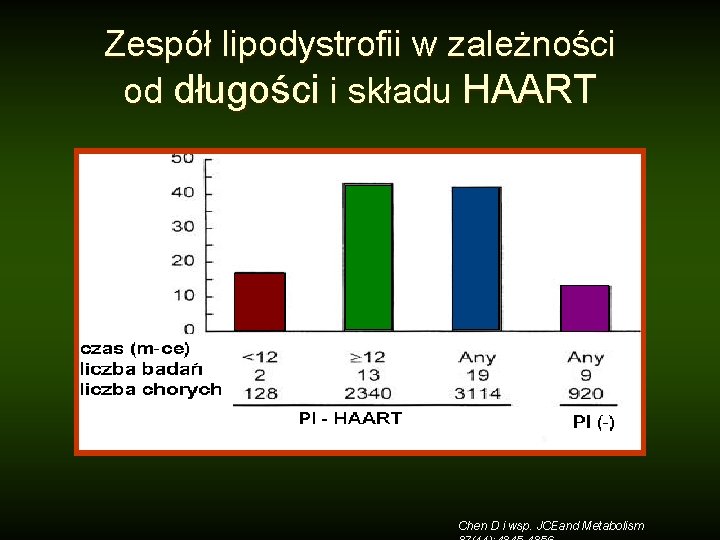
Zespół lipodystrofii w zależności od długości i składu HAART Chen D i wsp. JCEand Metabolism

Czynniki ryzyka choroby wieńcowej l Zaburzenia metabolizmu lipidów l Nietolerancja glukozy lub cukrzyca l Nadciśnienie tętnicze l Palenie tytoniu l Siedzący tryb życia l Obciążenie rodzinne
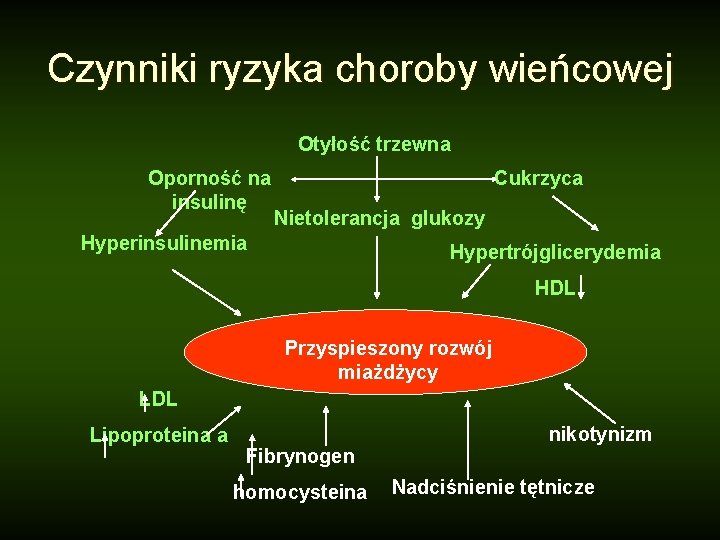
Czynniki ryzyka choroby wieńcowej Otyłość trzewna Oporność na insulinę Cukrzyca Nietolerancja glukozy Hyperinsulinemia Hypertrójglicerydemia HDL Przyspieszony rozwój miażdżycy LDL Lipoproteina a nikotynizm Fibrynogen homocysteina Nadciśnienie tętnicze
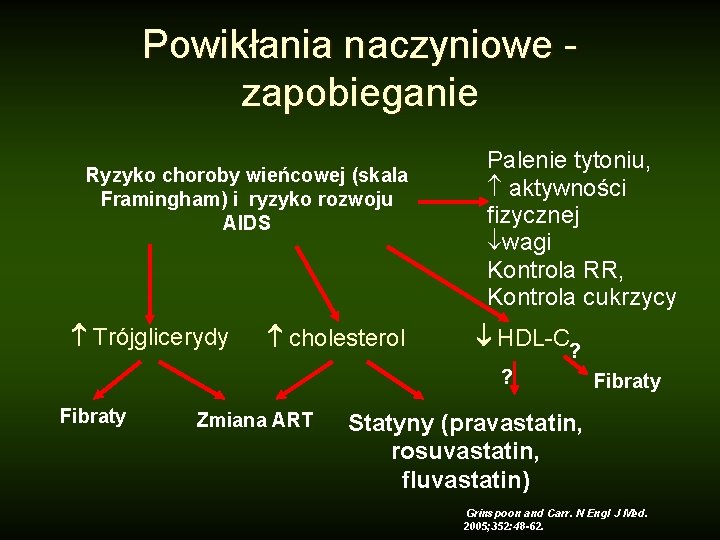
Powikłania naczyniowe zapobieganie Ryzyko choroby wieńcowej (skala Framingham) i ryzyko rozwoju AIDS Trójglicerydy cholesterol Palenie tytoniu, aktywności fizycznej ¯wagi Kontrola RR, Kontrola cukrzycy HDL-C ? ? Fibraty Zmiana ART Fibraty Statyny (pravastatin, rosuvastatin, fluvastatin) Grinspoon and Carr. N Engl J Med. 2005; 352: 48 -62.

Terapia antyretrowirusowa ARV pacjenta z grupy wysokiego ryzyka CHD l Wybór terapii l Inhibitory proteazy HIV o mniejszym wpływie na gospodarkę lipidową (atazanawir, saquinawir, nelfinawir) l Schematy nie zawierające PI (newirapina, NRTI z wyjątkiem stawudyny) Leki obniżające stężenia lipidów l Monitorowanie stężenia lipidów 2 - 4 razy w roku l
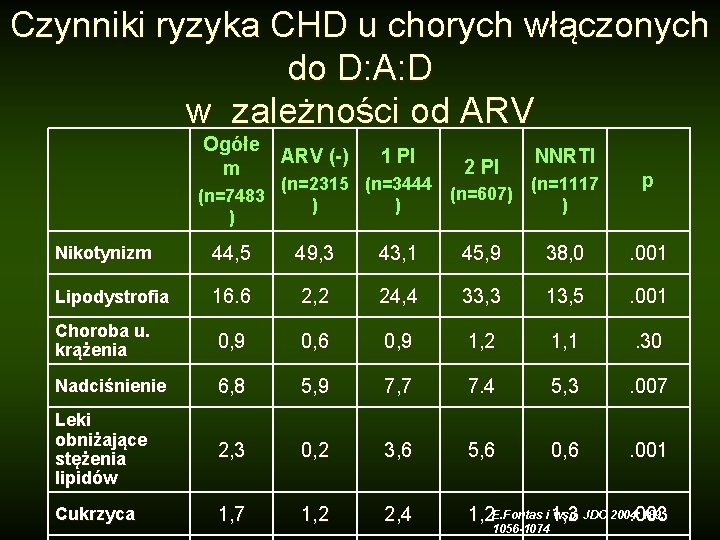
Czynniki ryzyka CHD u chorych włączonych do D: A: D w zależności od ARV Ogółe m ARV (-) Nikotynizm 44, 5 49, 3 43, 1 45, 9 38, 0 . 001 Lipodystrofia 16. 6 2, 2 24, 4 33, 3 13, 5 . 001 Choroba u. krążenia 0, 9 0, 6 0, 9 1, 2 1, 1 . 30 Nadciśnienie 6, 8 5, 9 7, 7 7. 4 5, 3 . 007 Leki obniżające stężenia lipidów 2, 3 0, 2 3, 6 5, 6 0, 6 . 001 Cukrzyca 1, 7 1, 2 2, 4 wsp. JDC 2004: 189; 1, 2 E. Fontas i 1, 3. 003 1 PI 2 PI NNRTI (n=2315 (n=3444 (n=1117 (n=607) (n=7483 ) ) 1056 -1074 p
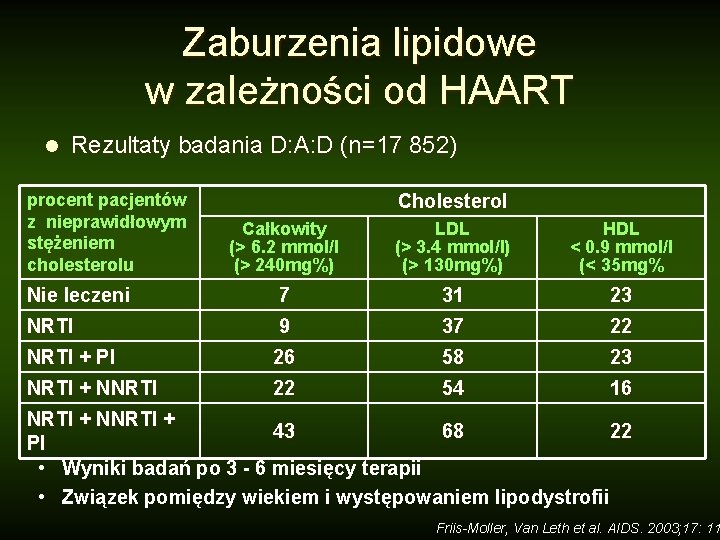
Zaburzenia lipidowe w zależności od HAART l Rezultaty badania D: A: D (n=17 852) procent pacjentów z nieprawidłowym stężeniem cholesterolu Cholesterol Całkowity (> 6. 2 mmol/l (> 240 mg%) LDL (> 3. 4 mmol/l) (> 130 mg%) HDL < 0. 9 mmol/l (< 35 mg% Nie leczeni 7 31 23 NRTI 9 37 22 NRTI + PI 26 58 23 NRTI + NNRTI 22 54 16 NRTI + NNRTI + 43 68 22 PI • Wyniki badań po 3 - 6 miesięcy terapii • Związek pomiędzy wiekiem i występowaniem lipodystrofii Friis-Moller, Van Leth et al. AIDS. 2003; 17: 11
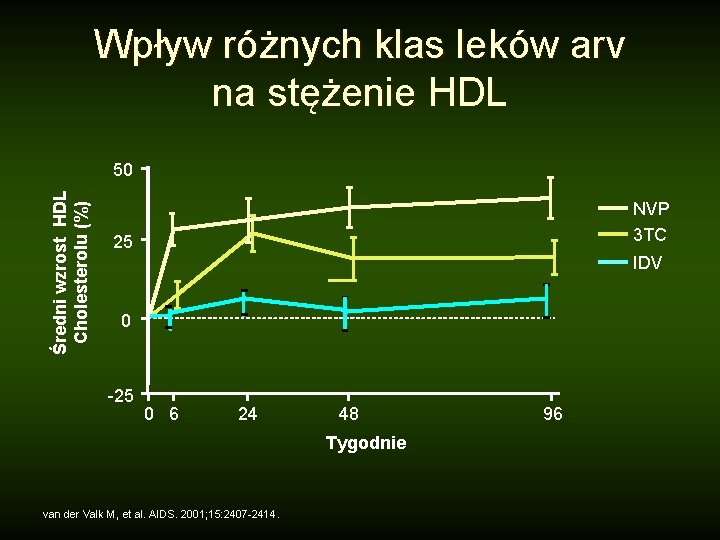
Wpływ różnych klas leków arv na stężenie HDL Średni wzrost HDL Cholesterolu (%) 50 NVP 3 TC 25 IDV 0 -25 0 6 24 48 Tygodnie van der Valk M, et al. AIDS. 2001; 15: 2407 -2414. 96
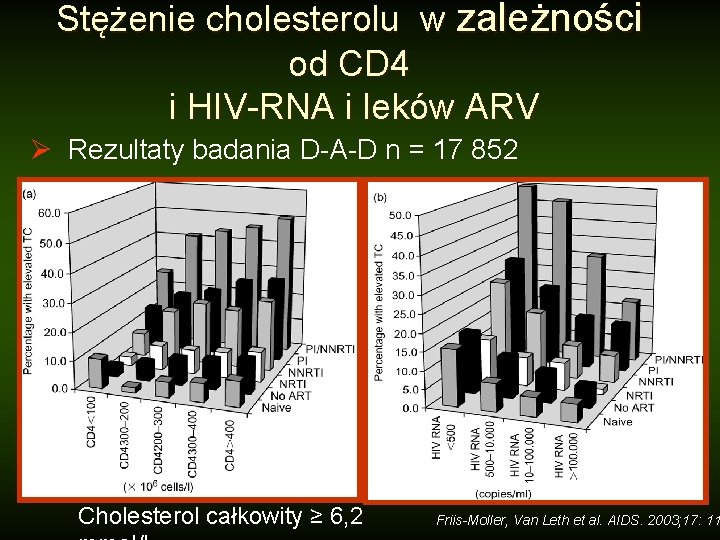
Stężenie cholesterolu w zależności od CD 4 i HIV-RNA i leków ARV Ø Rezultaty badania D-A-D n = 17 852 Cholesterol całkowity ≥ 6, 2 Friis-Moller, Van Leth et al. AIDS. 2003; 17: 11
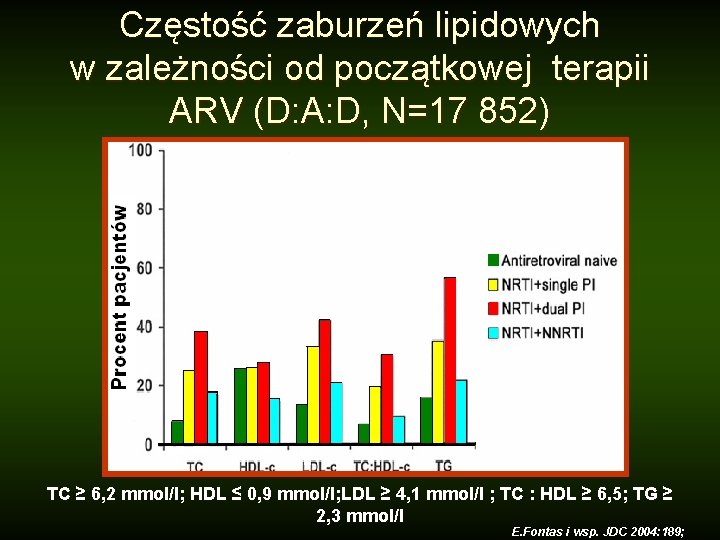
Częstość zaburzeń lipidowych w zależności od początkowej terapii ARV (D: A: D, N=17 852) TC ≥ 6, 2 mmol/l; HDL ≤ 0, 9 mmol/l; LDL ≥ 4, 1 mmol/l ; TC : HDL ≥ 6, 5; TG ≥ 2, 3 mmol/l E. Fontas i wsp. JDC 2004: 189;
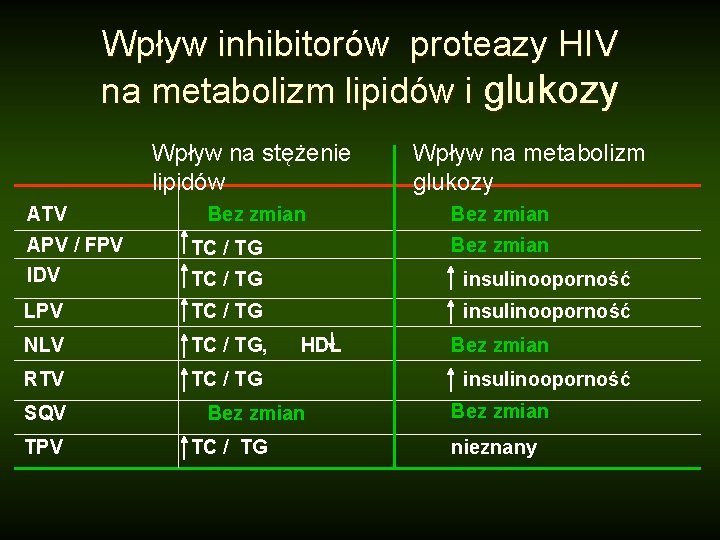
Wpływ inhibitorów proteazy HIV na metabolizm lipidów i glukozy Wpływ na stężenie lipidów ATV Bez zmian Wpływ na metabolizm glukozy Bez zmian APV / FPV TC / TG IDV TC / TG insulinooporność LPV TC / TG insulinooporność NLV TC / TG, RTV TC / TG SQV TPV Bez zmian HDL Bez zmian TC / TG Bez zmian insulinooporność Bez zmian nieznany
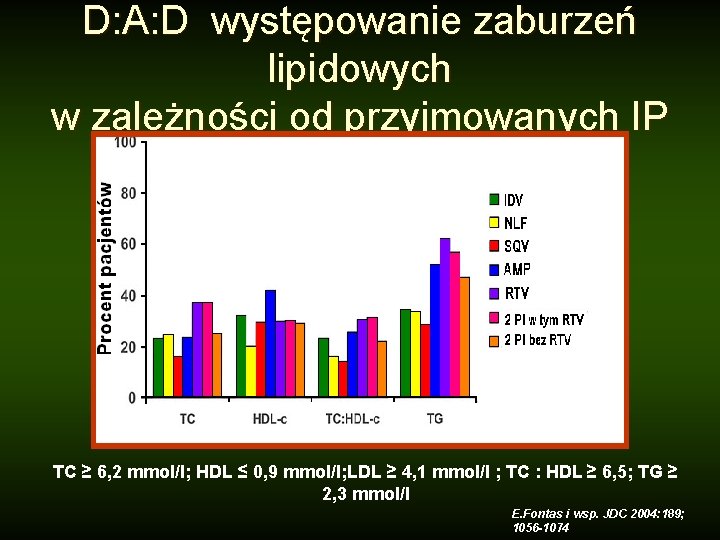
D: A: D występowanie zaburzeń lipidowych w zależności od przyjmowanych IP TC ≥ 6, 2 mmol/l; HDL ≤ 0, 9 mmol/l; LDL ≥ 4, 1 mmol/l ; TC : HDL ≥ 6, 5; TG ≥ 2, 3 mmol/l E. Fontas i wsp. JDC 2004: 189; 1056 -1074
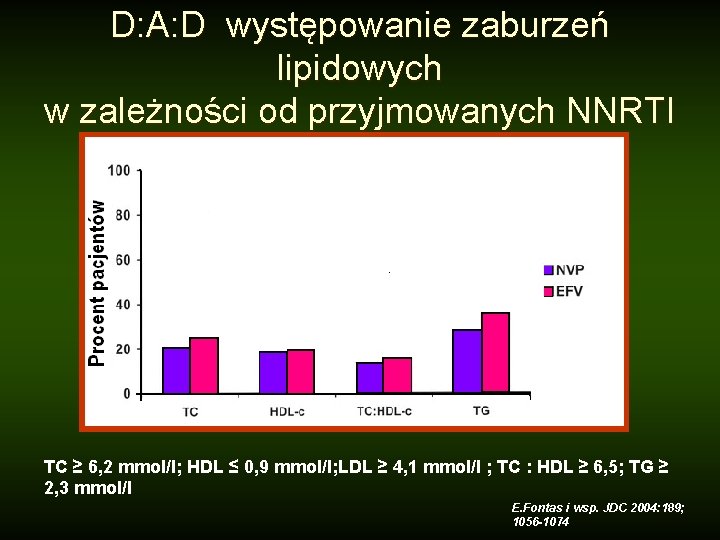
D: A: D występowanie zaburzeń lipidowych w zależności od przyjmowanych NNRTI TC ≥ 6, 2 mmol/l; HDL ≤ 0, 9 mmol/l; LDL ≥ 4, 1 mmol/l ; TC : HDL ≥ 6, 5; TG ≥ 2, 3 mmol/l E. Fontas i wsp. JDC 2004: 189; 1056 -1074
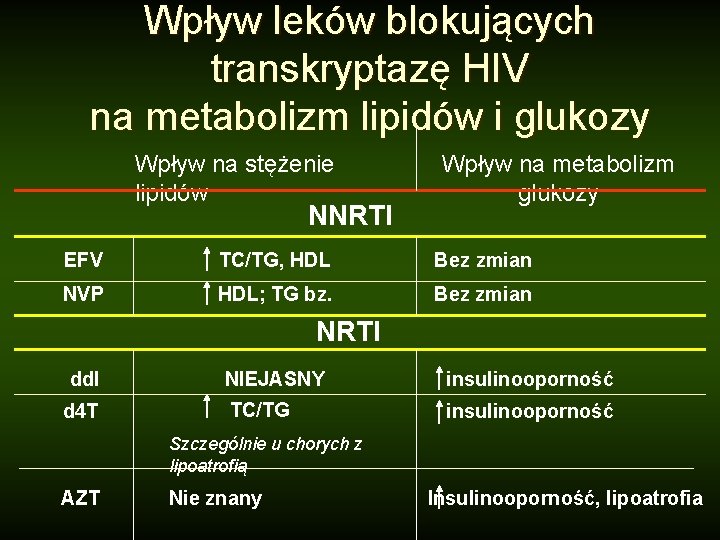
Wpływ leków blokujących transkryptazę HIV na metabolizm lipidów i glukozy Wpływ na stężenie lipidów NNRTI Wpływ na metabolizm glukozy EFV TC/TG, HDL Bez zmian NVP HDL; TG bz. Bez zmian NRTI dd. I d 4 T NIEJASNY insulinooporność TC/TG insulinooporność Szczególnie u chorych z lipoatrofią AZT Nie znany Insulinooporność, lipoatrofia
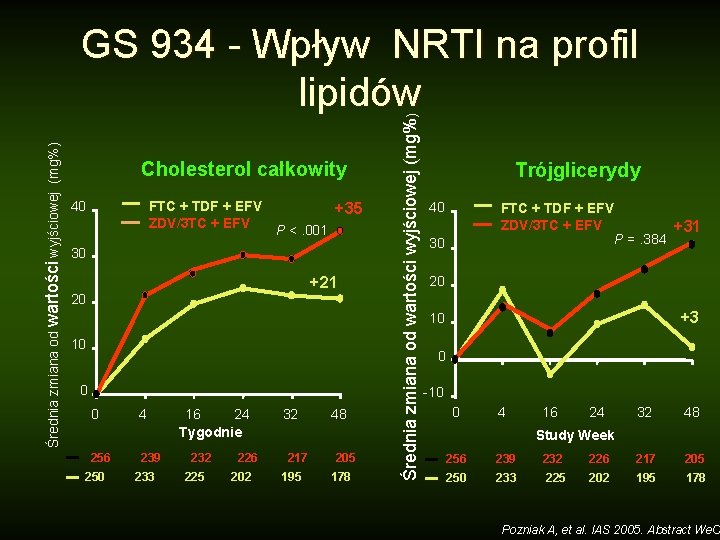
Cholesterol całkowity 40 FTC + TDF + EFV +35 ZDV/3 TC + EFV P <. 001 30 +21 20 10 0 0 256 250 4 239 233 16 24 Tygodnie 232 225 226 202 32 217 195 48 205 178 Średnia zmiana od wartości wyjściowej (mg%) GS 934 - Wpływ NRTI na profil lipidów Trójglicerydy 40 FTC + TDF + EFV ZDV/3 TC + EFV +31 P =. 384 30 20 +3 10 0 -10 0 4 16 24 32 48 Study Week 256 239 232 226 217 205 250 233 225 202 195 178 Pozniak A, et al. IAS 2005. Abstract We. O
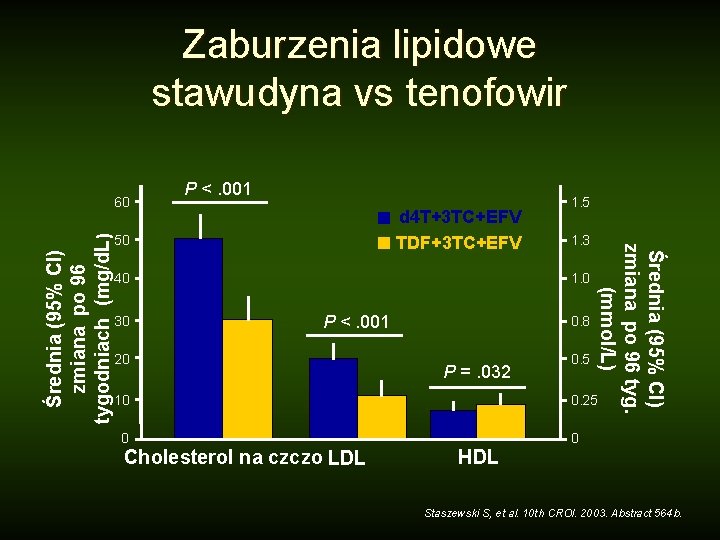
Zaburzenia lipidowe stawudyna vs tenofowir P <. 001 d 4 T+3 TC+EFV TDF+3 TC+EFV 50 40 30 1. 5 1. 3 1. 0 P <. 001 20 0. 8 P =. 032 10 * Cholesterol na czczo 0. 5 Średnia (95% CI) zmiana po 96 tyg. (mmol/L) Średnia (95% CI) zmiana po 96 tygodniach (mg/d. L) 60 0. 25 0 0 LDL HDL Staszewski S, et al. 10 th CROI. 2003. Abstract 564 b.
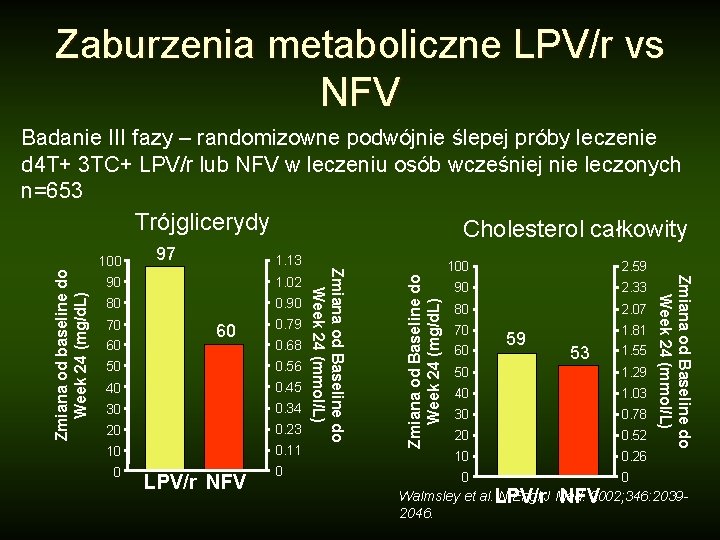
Zaburzenia metaboliczne LPV/r vs NFV Badanie III fazy – randomizowne podwójnie ślepej próby leczenie d 4 T+ 3 TC+ LPV/r lub NFV w leczeniu osób wcześniej nie leczonych n=653 1. 13 1. 02 0. 90 80 70 60 60 0. 79 0. 68 50 0. 56 40 30 20 0. 45 0. 34 0. 23 10 0. 11 0 LPV/r NFV 0 Zmiana od Baseline do Week 24 (mg/d. L) 97 100 2. 59 90 2. 33 80 2. 07 70 60 59 1. 81 53 1. 55 50 1. 29 40 1. 03 30 0. 78 20 0. 52 10 0. 26 0 0 Zmiana od Baseline do Week 24 (mmol/L) 100 90 Cholesterol całkowity Zmiana od Baseline do Week 24 (mmol/L) Zmiana od baseline do Week 24 (mg/d. L) Trójglicerydy Walmsley et al. LPV/r N Engl J Med. 2002; 346: 2039 NFV 2046.
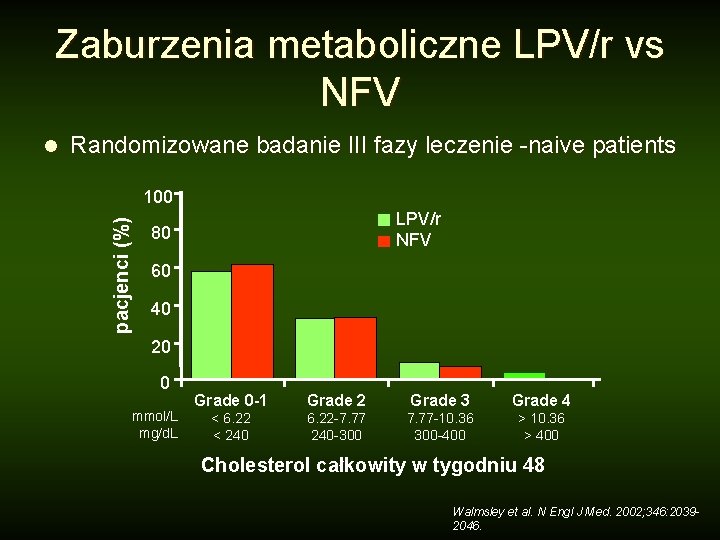
Zaburzenia metaboliczne LPV/r vs NFV Randomizowane badanie III fazy leczenie -naive patients 100 pacjenci (%) l LPV/r NFV 80 60 40 20 0 mmol/L mg/d. L Grade 0 -1 Grade 2 Grade 3 Grade 4 < 6. 22 < 240 6. 22 -7. 77 240 -300 7. 77 -10. 36 300 -400 > 10. 36 > 400 Cholesterol całkowity w tygodniu 48 Walmsley et al. N Engl J Med. 2002; 346: 20392046.
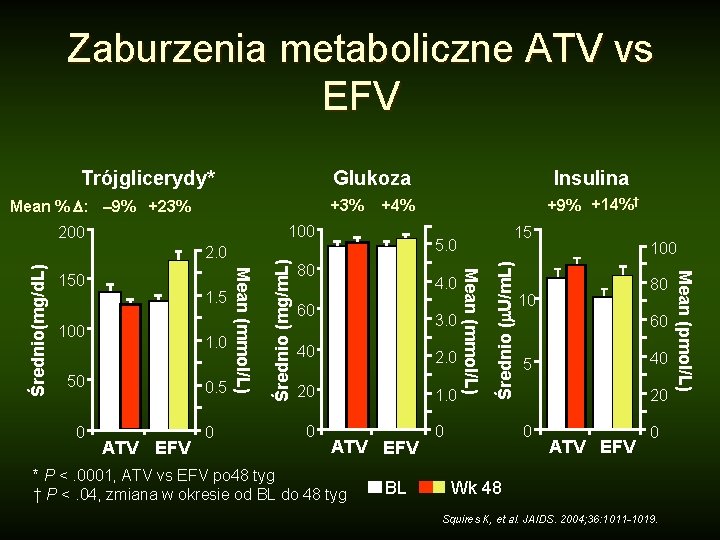
Zaburzenia metaboliczne ATV vs EFV Glukoza Mean % : – 9% +23% +3% 1. 0 50 0 0. 5 ATV EFV 0 Średnio (mg/m. L) 100 80 4. 0 60 3. 0 40 2. 0 20 1. 0 0 ATV EFV * P <. 0001, ATV vs EFV po 48 tyg † P <. 04, zmiana w okresie od BL do 48 tyg BL 0 100 80 10 60 40 5 20 0 ATV EFV 0 Wk 48 Squires K, et al. JAIDS. 2004; 36: 1011 -1019. Mean (pmol/L) 1. 5 15 5. 0 Mean (mmol/L) 150 Mean (mmol/L) Średnio(mg/d. L) 2. 0 +9% +14%† +4% 100 200 Insulina Średnio ( U/m. L) Trójglicerydy*
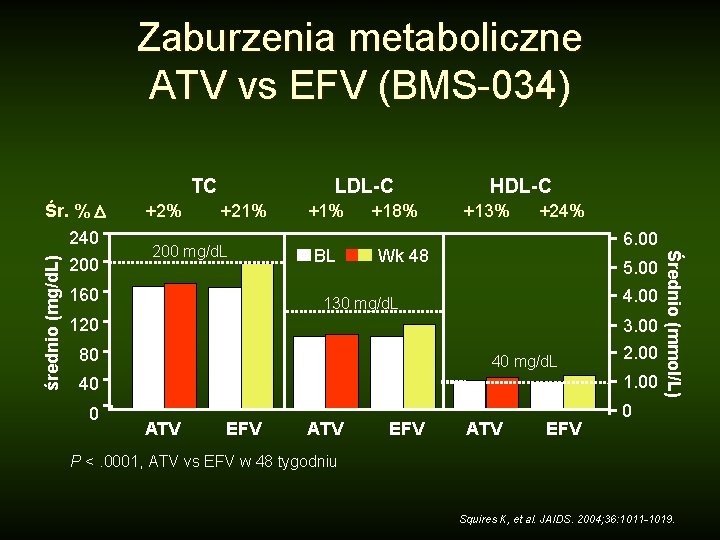
Zaburzenia metaboliczne ATV vs EFV (BMS-034) TC 200 +2% +21% 200 mg/d. L 160 +1% BL +18% HDL-C +13% +24% 6. 00 Wk 48 5. 00 4. 00 130 mg/d. L 120 3. 00 80 40 mg/d. L 1. 00 40 0 2. 00 ATV EFV Średnio (mmol/L) średnio (mg/d. L) Śr. % 240 LDL-C 0 P <. 0001, ATV vs EFV w 48 tygodniu Squires K, et al. JAIDS. 2004; 36: 1011 -1019.
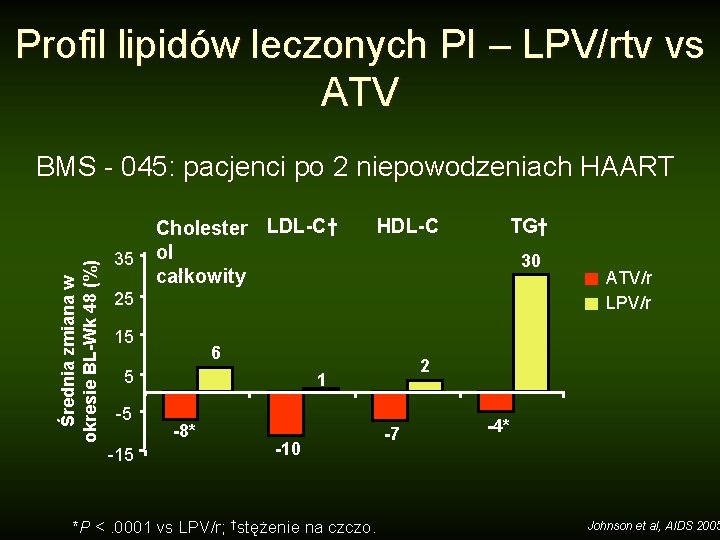
Profil lipidów leczonych PI – LPV/rtv vs ATV Średnia zmiana w okresie BL-Wk 48 (%) BMS - 045: pacjenci po 2 niepowodzeniach HAART 35 Cholester LDL-C† ol całkowity HDL-C TG† 30 25 15 6 5 -5 -15 2 1 -8* -10 *P <. 0001 vs LPV/r; †stężenie na czczo. ATV/r LPV/r -7 -4* Johnson et al, AIDS 2005
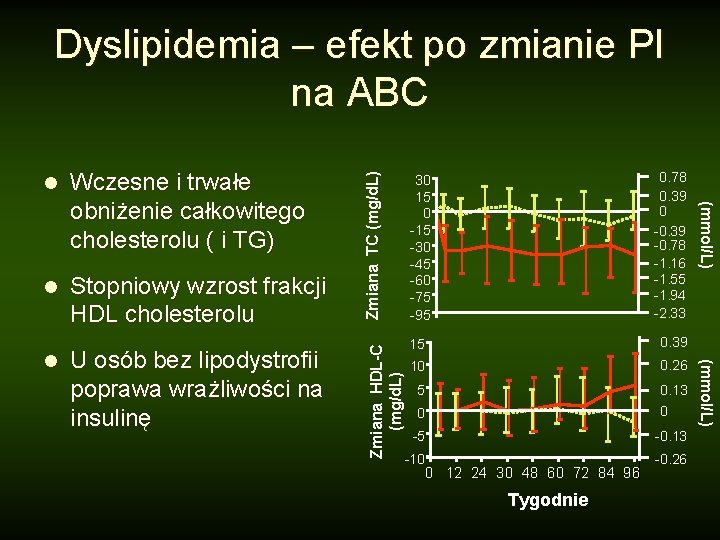
l Stopniowy wzrost frakcji HDL cholesterolu U osób bez lipodystrofii poprawa wrażliwości na insulinę 30 15 0 -15 -30 -45 -60 -75 -95 0. 78 0. 39 0 -0. 39 -0. 78 -1. 16 -1. 55 -1. 94 -2. 33 15 0. 39 10 0. 26 5 0. 13 0 0 -0. 13 -5 -10 0 12 24 30 48 60 72 84 96 Tygodnie -0. 26 (mmol/L) l Zmiana HDL-C (mg/d. L) Wczesne i trwałe obniżenie całkowitego cholesterolu ( i TG) (mmol/L) l Zmiana TC (mg/d. L) Dyslipidemia – efekt po zmianie PI na ABC
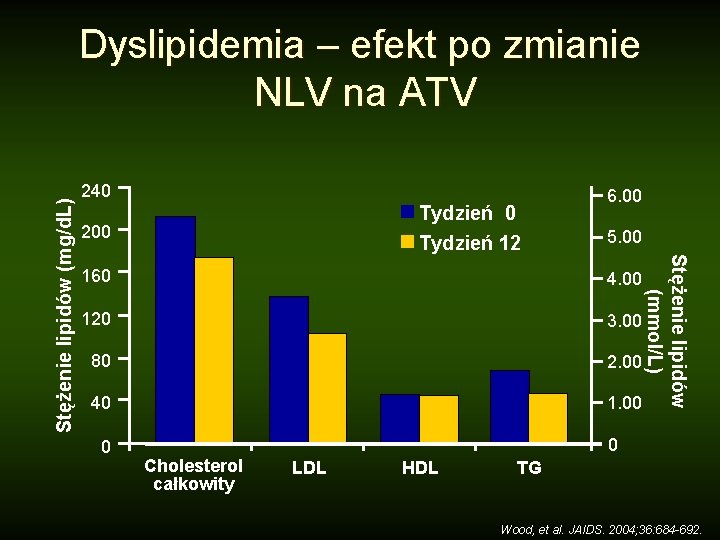
240 Tydzień 12 200 6. 00 5. 00 160 4. 00 120 3. 00 80 2. 00 40 1. 00 0 Stężenie lipidów (mmol/L) Stężenie lipidów (mg/d. L) Dyslipidemia – efekt po zmianie NLV na ATV 0 Cholesterol całkowity LDL HDL TG Wood, et al. JAIDS. 2004; 36: 684 -692.


Dyskusja l Należy dążyć do ograniczenia stosowania leków dających największe ryzyko wystąpienia poważnych działań niepożądanych l Przyjmujemy zapis o wykonywaniu badań monitorujących zaburzenia gospodarki lipidowej zgodnie z zaleceniami europejskimi

Dyskusja 2 l Leczenie ARV u pacjentów z wysokim ryzykiem chorób sercowo-naczyniowych: l Włączanie leczenia zgodnie z zaleceniami międzynarodowymi l Ograniczenie stosowania d 4 T do ściśle określonych wskazań i nie dłużej niż 12 miesięcy (w przypadku pierwszej terapii)

Dyskusja 3 l Zmiana leczenia u chorych z zaburzeniami lipidowymi / lipoatrofią leczonych NRTI l l Preferowany tenofowir lub abakawir Inhibitory proteazy: rozważyć zmianę na newirapinę, jeśli nie ma przeciwwskazań l jeśli zmiana na inny PI, to preferowany atazanawir/r lub sakwinawir/r l W przypadku lipoatrofii do rozważenia 2 PI/r l l Stosowanie leków hipolipemizujących wg zaleceń (… podać szczegółowo dawki)
- Slides: 42