Urogenitalni raki Seminar pri predmetu onkologija Mentor dr





![Prostatični specifični antigen (PSA) • Stanja, pri katerih je ↑[PSA]: Benigna hipertrofija, vnetje, karcinom Prostatični specifični antigen (PSA) • Stanja, pri katerih je ↑[PSA]: Benigna hipertrofija, vnetje, karcinom](https://slidetodoc.com/presentation_image_h2/dfb8a1735b174d65c0c96657d4a7ddaf/image-10.jpg)















- Slides: 39

Urogenitalni raki Seminar pri predmetu onkologija Mentor: dr. Borut Kragelj Pripravili: Katka Glamnik, Benjamin Lah, Gea Novak, Darja Omerza, Staša Ružič

Urogenitalni raki - razdelitev • Rak prostate • Karcinom penisa • Karcinom sečnega mehurja, ledvičnega meha in sečevoda • Rak ledvic • Germinalni raki

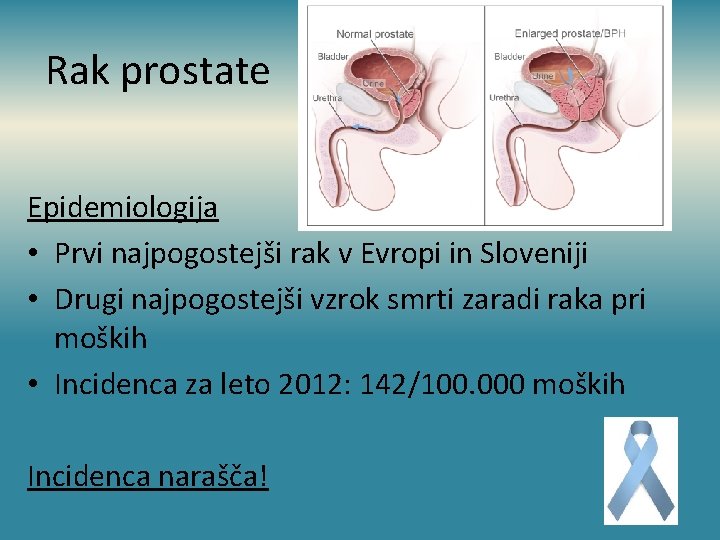
Rak prostate Epidemiologija • Prvi najpogostejši rak v Evropi in Sloveniji • Drugi najpogostejši vzrok smrti zaradi raka pri moških • Incidenca za leto 2012: 142/100. 000 moških Incidenca narašča!

Etiologija Dejavniki tveganja • Niso dobro poznani • Starost, rasa, dednost (1/5 družinska obremenitev) • Prehrana, UV sevanje, kajenje, spolno prenosljive okužbe (HPV-16, HPV-18 in HSV-2)

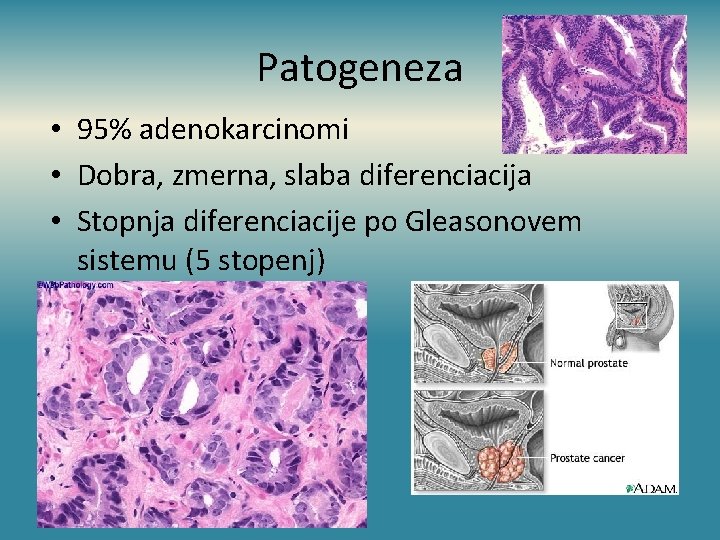
Patogeneza • 95% adenokarcinomi • Dobra, zmerna, slaba diferenciacija • Stopnja diferenciacije po Gleasonovem sistemu (5 stopenj)

TNM klasifikacija T 1 • Netipen tumor T 2 • Omejen na 1 ali oba režnja; • Ne prerašča kapsule; T 3 • Prerašča kapsulo in/ali vrašča v semenske mešičke T 4 • Vrašča v sosednje organe N • N 0 – ni razširitve v regionalne bezgavke • N 1 – tumor prisoten v reg. Bezgavkah M • M 0 - ni oddaljenih metastaz • M 1 – oddaljene metastaze so prisotne

Klinična slika • Asimptomatski (v začetku bolezni); • Težave z uriniranjem (dizurija, hematurija, nikturija); • Bolečine v kosteh, radikularne okvare, kompresija hrbtenjače (zasevki v kosteh) • Otekanje v noge, spodnji del trebuha in spolovila (redkeje, zasevki v retroperitonealne in medenične bezgavke); • Paraneoplastični simptom: tromboza

Naravni potek bolezni • Latentna doba med nastankom bolezni in klinično sliko: 9 – 17 let. • Oddaljeni zasevki se pojavijo v nadaljnjih 5 – 7 letih. Najpogosteje zaseva v kosti in medenične bezgavke. • Srednje preživetje po pojavu zasevkov: 5 let.

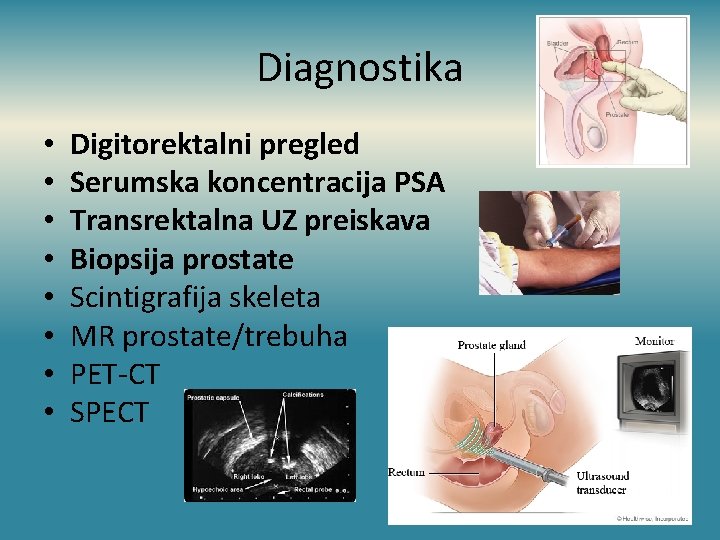
Diagnostika • • Digitorektalni pregled Serumska koncentracija PSA Transrektalna UZ preiskava Biopsija prostate Scintigrafija skeleta MR prostate/trebuha PET-CT SPECT
![Prostatični specifični antigen PSA Stanja pri katerih je PSA Benigna hipertrofija vnetje karcinom Prostatični specifični antigen (PSA) • Stanja, pri katerih je ↑[PSA]: Benigna hipertrofija, vnetje, karcinom](https://slidetodoc.com/presentation_image_h2/dfb8a1735b174d65c0c96657d4a7ddaf/image-10.jpg)
Prostatični specifični antigen (PSA) • Stanja, pri katerih je ↑[PSA]: Benigna hipertrofija, vnetje, karcinom prostate. • Nizka napovedna vrednost (30%), kljub temu: • Zgodnje odkrivanje karcinoma; • Kazalnik recidiva bolezni; • Kazalnik uspešnosti zdravljenja;

Zdravljenje Lokalno omejen karcinom: – Opazovanje (stadij T 1, omejenost tumorja < ½ tkiva, PSA < 10, GS < 6), – Kirurško (radikalna prostatektomija), – Obsevanje, – Hormonska terapija, – Kombinacija Spremljanje bolnikov po radikalnem zdravljenju (PSA in DRP).

Radikalna prostatektomija: • Popolna odstranitev prostate in semenskih mešičkov +/- področne bezgavke; • Najpogostejši pozni zapleti: – Erektilna disfunkcija; – Urinarna inkontinenca; – Striktura anastomoze; • Okrevanje: dolgotrajno, do približno 36 mesecev;

Obsevanje • Radikalno obsevanje: – Zunanje (EBRT), – Notranje (brahiradioterapija- BT), – Kombinacija (EBRT in BT, s hormonsko terapijo) – Zapleti: poobsevalni cistitis, proktitis, striktura uretre, • Pooperativno obsevanje (ob preraščanju kirurških robov) • Reševalno obsevanje (ob porastu PSA po RP ali tipni ponovitvi)

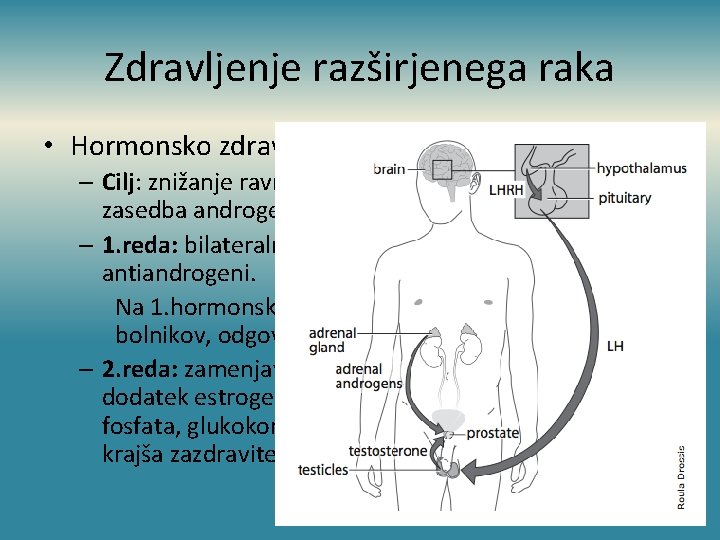
Zdravljenje razširjenega raka • Hormonsko zdravljenje: – Cilj: znižanje ravni moških spolnih hormonov ali zasedba androgenskih receptorjev; – 1. reda: bilateralna orhiektomija, antagonisti LHRH, antiandrogeni. Na 1. hormonsko zdr. se dobro odzove do 80% bolnikov, odgovor traja prb. 2 leti, 20% preživi 5 let; – 2. reda: zamenjava ali odtegnitev antiandrogena, dodatek estrogenov, ketokonazola, estramustin fosfata, glukokortikoidov. (Odgovor 20 -40% bolnikov, krajša zazdravitev)

Zdravljenje hormonsko neodvisnega karcinoma (HNRP): • Hormonsko odvisni pri večini preide v HNRP. Rakave celice razvijejo mehanizem rezistence na androgene. • Srednje preživetje bolnikov: 1 leto. • KEMOTERAPIJA z docetakselom (pri ½ bolnikov zmanjša težave, izboljša kakovost in podaljša življenje za 2 meseca) • Ob prisotnosti osteoblastnih zasevkov v kosteh: zdravljenje z BISFOSFONATI (Zolendronat)

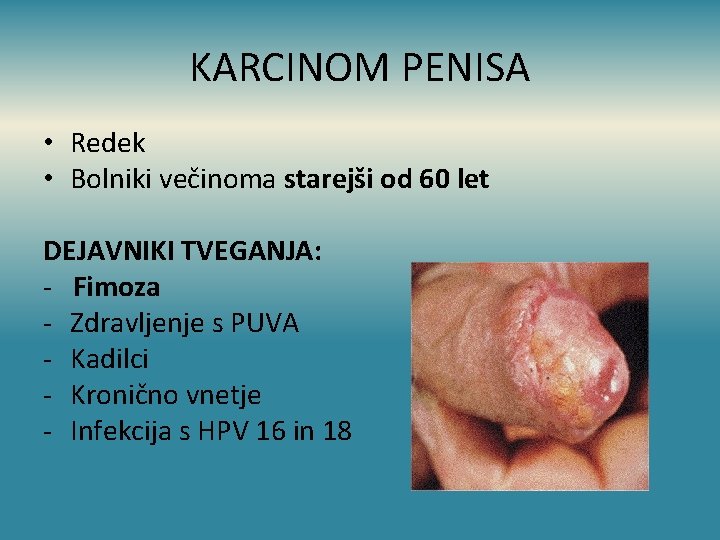
KARCINOM PENISA • Redek • Bolniki večinoma starejši od 60 let DEJAVNIKI TVEGANJA: - Fimoza - Zdravljenje s PUVA - Kadilci - Kronično vnetje - Infekcija s HPV 16 in 18

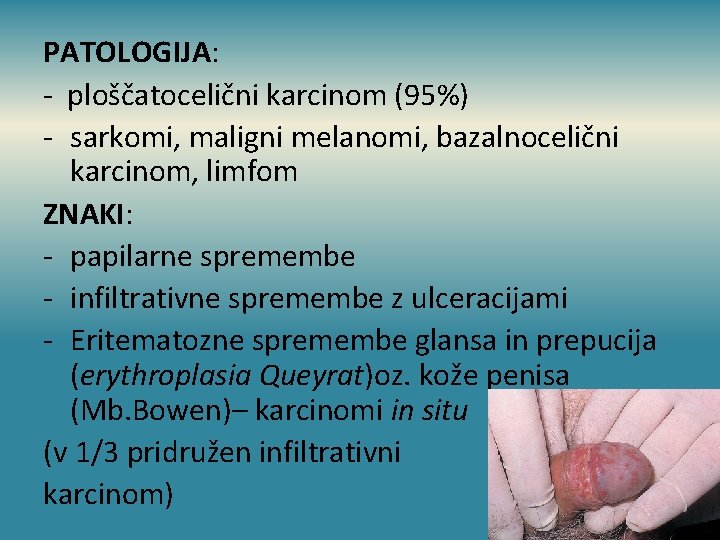
PATOLOGIJA: - ploščatocelični karcinom (95%) - sarkomi, maligni melanomi, bazalnocelični karcinom, limfom ZNAKI: - papilarne spremembe - infiltrativne spremembe z ulceracijami - Eritematozne spremembe glansa in prepucija (erythroplasia Queyrat)oz. kože penisa (Mb. Bowen)– karcinomi in situ (v 1/3 pridružen infiltrativni karcinom)

NARAVNI POTEK: - Začetek: površinska sprememba - prvi razsoj v področne dimeljske bezgavke (najpomembnejši napovedni dejavnik) - Oddaljeni zasevki: retroperitonealne bezgavke in kosti - Prognoza - odvisna od razsoja;

STADIJ 0 • Karcinom in situ 1 • Površinski invazivni karcinom brez invazije • kavernozno/spongiozno telo 2 • Invazija v kavernozno/spongiozno telo ali zasevki v solitarni dimeljski bezgavki 3 • Invazija v kavernozno/spongiozno telo in zasevki v več regionalnih bezgavkah ali invazija v sečnico in prostato z zasevki v regionalnih bezgavkah ali brez 4 • Preraščanje na sosednje organe in/ali zasevki v medeničnih bezgavkah in/ali oddaljeni zasevki

DIAGNOSTIKA: - incizijska biopsija (ekscizijska pri majhnih spremembah) UZ, MR obojestranska limfadenektomija + histološki pregled selektivna odstranitev varovalnih bezgavk označenih z barvilom in radioakt. tehnecijem ZDRAVLJENJE: - OPERACIJA- delna ali popolna odstranitev penisa, radikalna ingvinalna limfadenektomija (ob povečanih bezgavkah) - OBSEVANJE - radikalno (alternativa kirurški terapiji, omogoča ohranitev penisa v ½ primerov), - pooperativno - Napredovala bolezen: slabo občutljivi na citostatsko terapijo; večina bolnikov umre v obdobju 1 -2 let

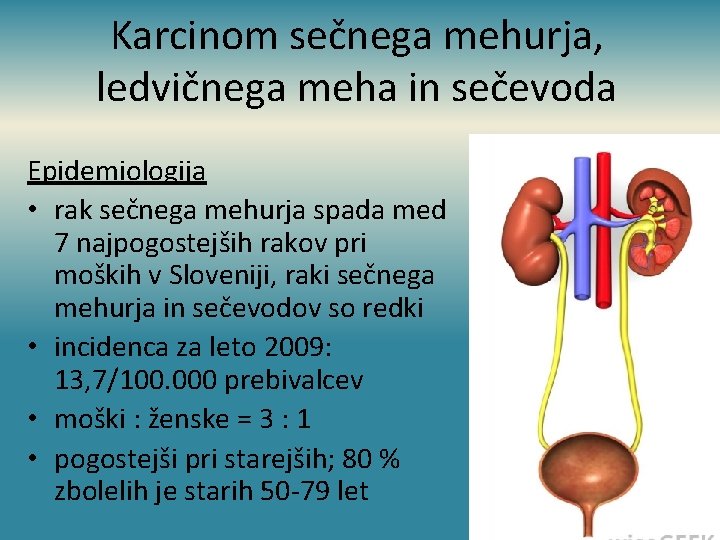
Karcinom sečnega mehurja, ledvičnega meha in sečevoda Epidemiologija • rak sečnega mehurja spada med 7 najpogostejših rakov pri moških v Sloveniji, raki sečnega mehurja in sečevodov so redki • incidenca za leto 2009: 13, 7/100. 000 prebivalcev • moški : ženske = 3 : 1 • pogostejši pri starejših; 80 % zbolelih je starih 50 -79 let

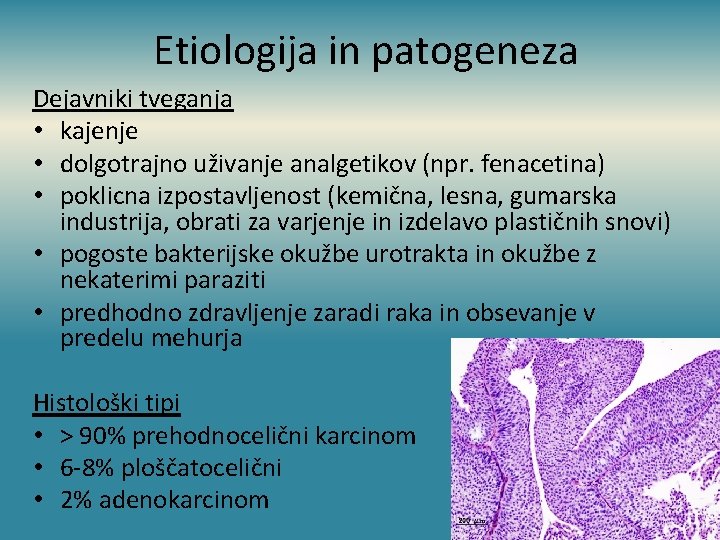
Etiologija in patogeneza Dejavniki tveganja • kajenje • dolgotrajno uživanje analgetikov (npr. fenacetina) • poklicna izpostavljenost (kemična, lesna, gumarska industrija, obrati za varjenje in izdelavo plastičnih snovi) • pogoste bakterijske okužbe urotrakta in okužbe z nekaterimi paraziti • predhodno zdravljenje zaradi raka in obsevanje v predelu mehurja Histološki tipi • > 90% prehodnocelični karcinom • 6 -8% ploščatocelični • 2% adenokarcinom

Znaki bolezni • neboleča krvavitev – makro/mikrohematurija • pogostejše, pekoče uriniranje • stalna potreba po odvajanju urina • bolečine • oteklina nog in spolovila

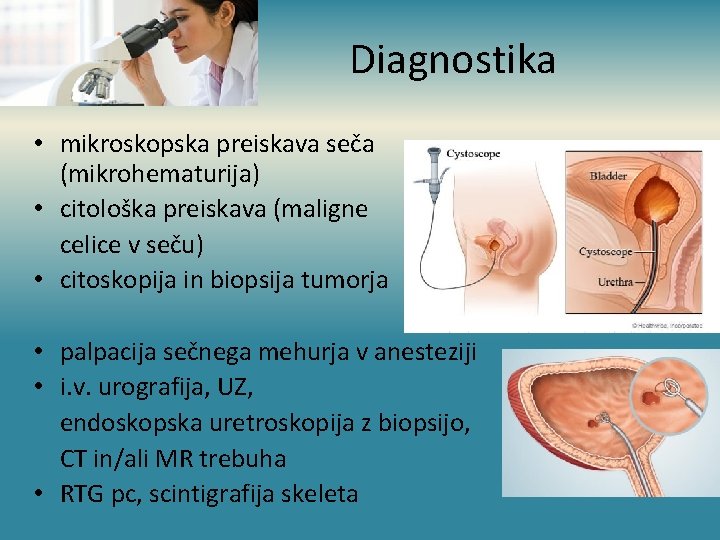
Diagnostika • mikroskopska preiskava seča (mikrohematurija) • citološka preiskava (maligne celice v seču) • citoskopija in biopsija tumorja • palpacija sečnega mehurja v anesteziji • i. v. urografija, UZ, endoskopska uretroskopija z biopsijo, CT in/ali MR trebuha • RTG pc, scintigrafija skeleta

Klasifikacija (stadiji) • POVRŠINSKI – prizadet je samo epitelni sloj stene sečnega mehurja z lamino proprio ali brez nje – 75% na novo odkritih – Tis: karcinom in situ, Ta: neinvazivni papilarni karcinom, T 1: invazija tumorja v subepitelialno vezivno tkivo • INVAZIVNI – vraščajo v mišico ali globlje – T 2: invazija v mišico – T 3: invazija v perivezikularno maščevje, T 4: invazija v okolne organe

Zdravljenje POVRŠINSKI KARCINOM SEČNEGA MEHURJA - zdr. izbora: transuretralna resekcija in elektrokoagulacija tumorja - pri multiplih tumorjih/lokalni ponovitvi sledi imunoterapija ali kemoterapija - pri obsežnih / ponavljajočih / na terapijo neodzivnih tumorjih naredijo radikalno cistektomijo INVAZIVNI KARCINOM SEČNEGA MEHURJA - lokalno omejeni: radikalna cistektomija z odstranitvijo lokalnih bezgavk (pri ženskah še maternico in jajčnike, pri moških prostato in semenske mešičke), obsevanje, kemoterapija (polikemoterapija s CISPLATINOM) - napredovali: operativna odstranitev raka ni smiselna; polikemoterapija, temelječa na CISPLATINU KARCINOM LEDVIČNEGA MEHA IN SEČEVODA - lokalno omejeni: kirurško zdravljenjenefroureterektomija - površinski ca v distalni tretjini sečevoda: zadostuje delna resekcija sečevoda

Prognoza POVRŠINSKI KARCINOM SEČNEGA MEHURJA 5 -letno preživetje > 90% INVAZIVNI KARCINOM SEČNEGA MEHURJA 5 -letno preživetje je >75% pri lokalno omejenih in 25 -35% pri napredovalih KARCINOM LEDVIČNEGA MEHA IN SEČEVODA lokalno omejeni: 10 -letno preživetje >90%, napredovali: le 10 -15% možnost ozdravitve SLEDENJE: redne cistoskopije na 3 mesece 1. leto, nato 2 x letno 2. leto, nato 1 x letno

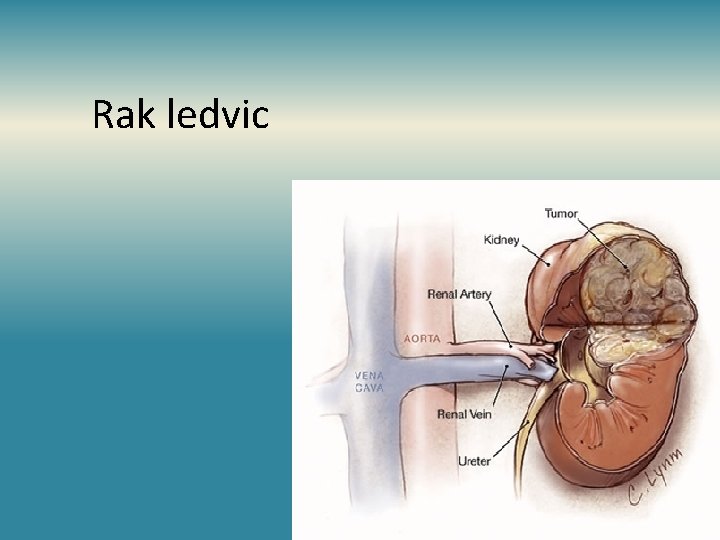
Rak ledvic

Statistični podatki • Rak ledvic je relativno redek rak • Dejavniki tveganja: kajenje, prekomerna telesna teža, visok krvni pritisk, NSAR, sindrom Hippel. Lindau. Pogostost 3, 3% (med moški vsemi raki) 1, 95 % ženske 2, 6% oba spola Delež med 3, 8% vsemi moški smrtmi zaradi raka 2% ženske 3% oba spola

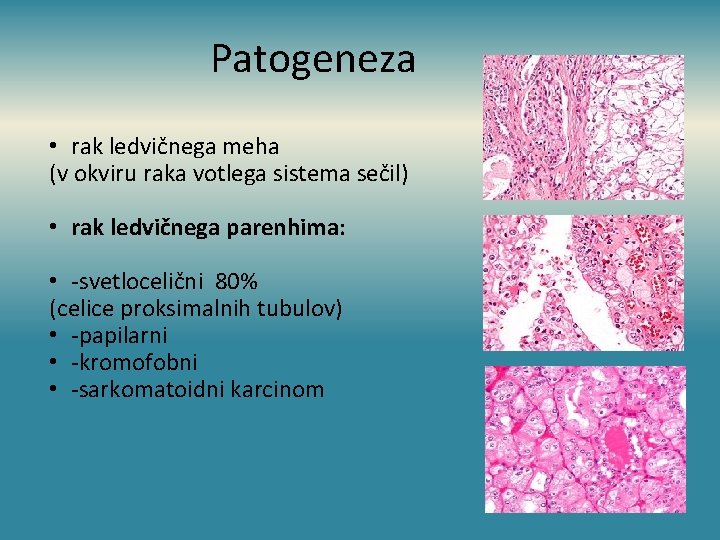
Patogeneza • rak ledvičnega meha (v okviru raka votlega sistema sečil) • rak ledvičnega parenhima: • -svetlocelični 80% (celice proksimalnih tubulov) • -papilarni • -kromofobni • -sarkomatoidni karcinom

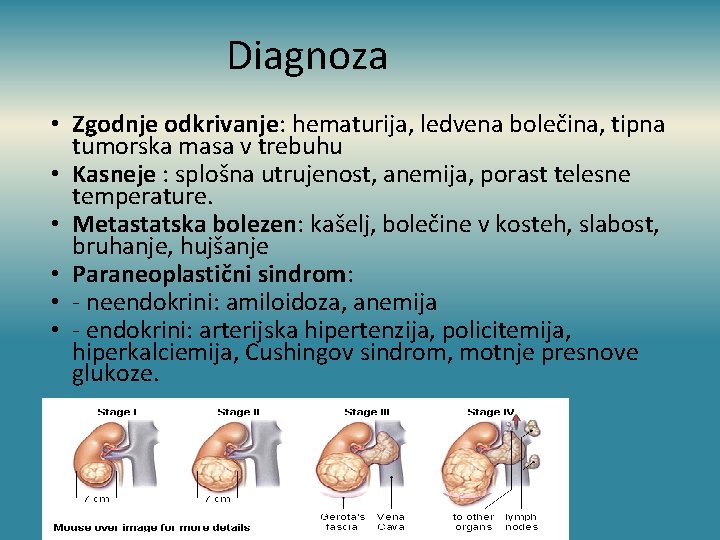
Diagnoza • Zgodnje odkrivanje: hematurija, ledvena bolečina, tipna tumorska masa v trebuhu • Kasneje : splošna utrujenost, anemija, porast telesne temperature. • Metastatska bolezen: kašelj, bolečine v kosteh, slabost, bruhanje, hujšanje • Paraneoplastični sindrom: • - neendokrini: amiloidoza, anemija • - endokrini: arterijska hipertenzija, policitemija, hiperkalciemija, Cushingov sindrom, motnje presnove glukoze.

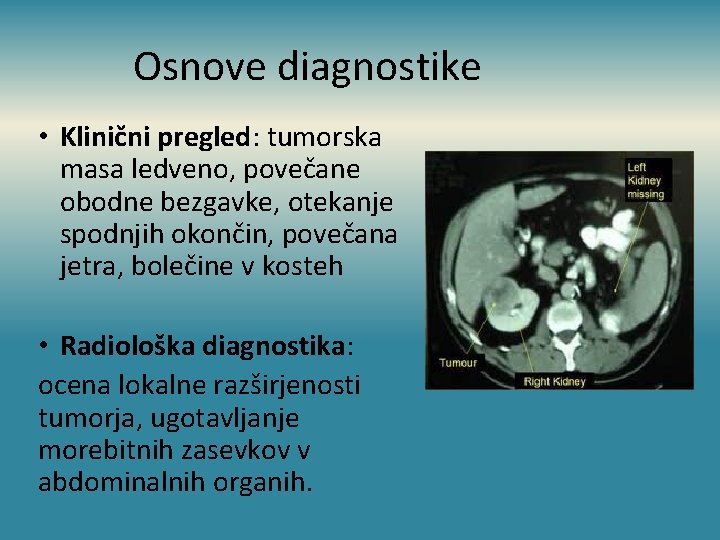
Osnove diagnostike • Klinični pregled: tumorska masa ledveno, povečane obodne bezgavke, otekanje spodnjih okončin, povečana jetra, bolečine v kosteh • Radiološka diagnostika: ocena lokalne razširjenosti tumorja, ugotavljanje morebitnih zasevkov v abdominalnih organih.

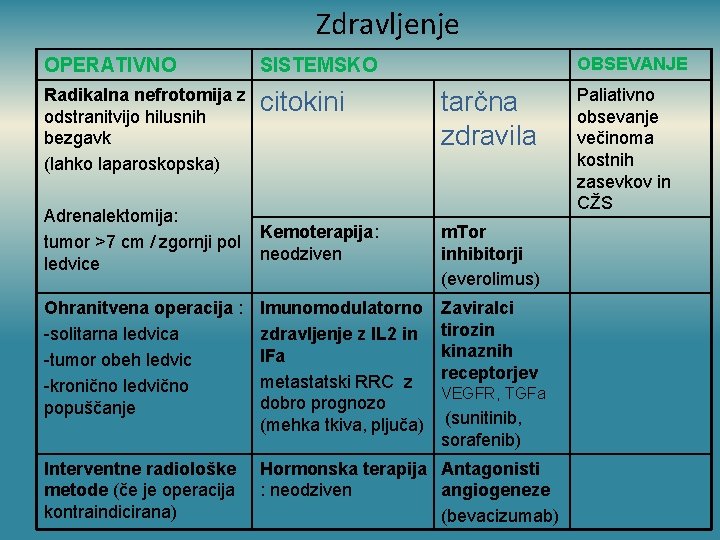
Zdravljenje OBSEVANJE OPERATIVNO SISTEMSKO Radikalna nefrotomija z odstranitvijo hilusnih bezgavk (lahko laparoskopska) citokini tarčna zdravila Adrenalektomija: tumor >7 cm / zgornji pol ledvice Kemoterapija: neodziven m. Tor inhibitorji (everolimus) Ohranitvena operacija : -solitarna ledvica -tumor obeh ledvic -kronično ledvično popuščanje Imunomodulatorno zdravljenje z IL 2 in IFa metastatski RRC z dobro prognozo (mehka tkiva, pljuča) Zaviralci tirozin kinaznih receptorjev Interventne radiološke metode (če je operacija kontraindicirana) Hormonska terapija Antagonisti : neodziven angiogeneze (bevacizumab) VEGFR, TGFa (sunitinib, sorafenib) Paliativno obsevanje večinoma kostnih zasevkov in CŽS

Prognoza • Zdravila, ki bi omogočilo dolgotrajne zazdravitve ali celo ozdravitev bolnikov z metastatskim RCC še ni. • 50% bolnikov s sprva lokalno omejeno boleznijo (85% v prvih treh letih) razvije metastatsko bolezen. • Pomembna je pozornost osebnega zdravnika na dejavnike tveganja in zgodnje znake raka ter poostreno spremljanje zazdravljenega bolnika.

Germinalni raki • Tumorji mod (≠ GCT!) v 90% vzniknejo in semenskega (kličnega) epitelija, lahko pa tudi iz gonadne strome (Sertolijeve, Leydigove c. ), vezivno-žilnih struktur, epididimisa in limatičnega tkiva, možni so tudi zasevki drugih vrst. • GCT pa se v 5% pojavljajo tudi ekstragonadalno. • Germinalnocelični tumorji (GCT): • - redka vrsta raka, • - najpogosteje zboljevajo mladi odrasli moški (20 - 40 let), redkeje otroci in starejši moški, • - v Sloveniji incidenca 9, 7/100. 000, v zahodnem svetu strmo narašča, • - vzročni dejavniki najverjetneje v vplivih okolja na krhko hormonsko ravnovesje v pre- in postnatalnem razvoju mod, • - drugi dejavniki tveganja: kriptorhizem, hipotrofija oz. atrofija mod, družinska obremenjenost, že preboleli GCT, neplodnost, dedne obremenitve (Klinefelterjev sindrom, Downov sindrom)

PATOLOGIJA • Patohistološko ločimo seminome in neseminome (NSGCT). Oba tipa sta enakovredno zastopana, bolniki z NSGCT so v povprečju 10 let mlajši. Neseminomski tipi so: • - embrionalni karcinom, • - tumor rumenjakove vrečke, • - horiokarcinom, • - zreli in nezreli teratom. • Pomembna je prisotnost ICN (intrakanikularne neoplazije), ki jo je možno dokazati že leta pred pojavom GCT. Predstavlja neinvazivno predstopnjo v razvoju večine vrst invazivnega GCT in pomeni dosmrtno tveganje za razvoj GCT.

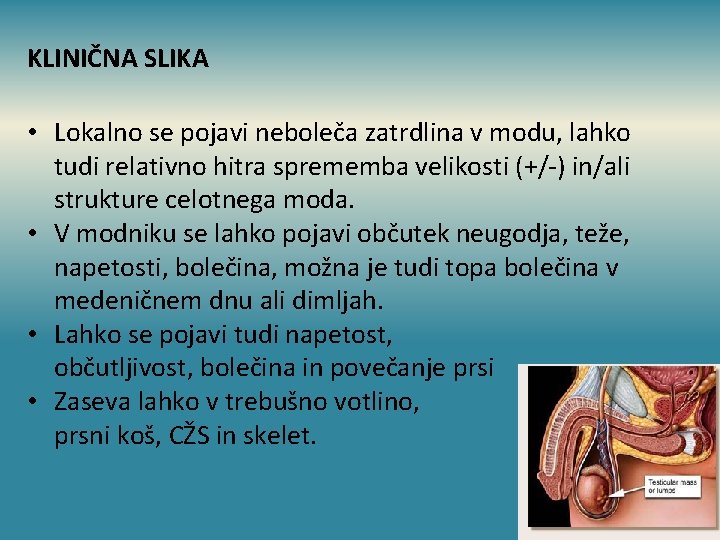
KLINIČNA SLIKA • Lokalno se pojavi neboleča zatrdlina v modu, lahko tudi relativno hitra sprememba velikosti (+/-) in/ali strukture celotnega moda. • V modniku se lahko pojavi občutek neugodja, teže, napetosti, bolečina, možna je tudi topa bolečina v medeničnem dnu ali dimljah. • Lahko se pojavi tudi napetost, občutljivost, bolečina in povečanje prsi • Zaseva lahko v trebušno votlino, prsni koš, CŽS in skelet.

DIAGNOSTIKA • Ob kliničnem pregledu moramo biti pozorni na periferne bezgavke, tipljive tumorozne mase v trebuhu, znake ginekomastije in opraviti okvirni nevrološki pregled. • Temu sledi UZ modnika, ki ima skoraj 100% občutljivost in zanesljivost. • Treba je določiti tudi vrednost tumorskih kazalnikov (TM) v serumu. Za GCT sta specifična TM onkofetalni protein alfa-fetoprotein (AFP) in ß-podenota hormona horiogonadotropina (ß-Ch. G) • Za določitev razširjenosti GCT še UZ ter CT trebuha in RTG ter CT prsnega koša.

ZDRAVLJENJE • Multidisciplinarno! Prvi korak je praviloma operacija primarnega tumorja - transingvinalna orhidektomija, ki je diagnostično-terapevtski poseg. • Sledi zdravljenje glede na napovedne dejavnike poteka bolezni (histološki tip, klinično-patološki stadij, pooperativne vrednosti TM). • Patohistološka klasifikacija primarnega tumorja mod p. T 0 elementov primarnega tumorja v pregledanem tkviu ni p. Tx intrakanikularna neoplazija p. T 1 tumor, omejen na testis in epididimis brez limfovaskularne invazije, lahko prerašča v tunico albugine, je pa ne prerašča, ne vrašča v tunico vaginalis p. T 2 tumor, omejen na testis in epididimis z limfovaskularno invazijo ali pa prerašča tunico albugineo, ne pa tunico vaginalis p. T 3 tumor vrašča v semensko povesmo +/- limfovaskularna invazija p. T 4 tumor vrašča v skrotum +/- limfovaskularna invazija