URGENCIAS OBSTTRICAS Carmen Fernndez S de Anestesiologa y

URGENCIAS OBSTÉTRICAS Carmen Fernández S. de Anestesiología y Reanimación Hospital Clínic. Barcelona Valencia, marzo 2004.
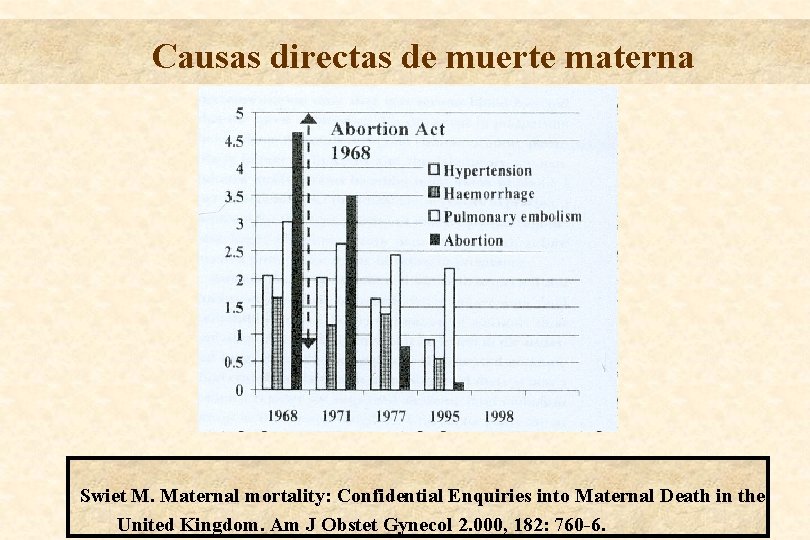
Causas directas de muerte materna Swiet M. Maternal mortality: Confidential Enquiries into Maternal Death in the United Kingdom. Am J Obstet Gynecol 2. 000, 182: 760 -6.

Causas de muerte materna. EEUU Hemorragia Embolismo HIE Infección Cardiomiopatía Anestesia Otras 29% 20% 18% 13% 6% 3% 11% 7, 5/100. 000 nacidos vivos en los últimos 15 años Broncoaspiración Toxicidad por AL Bloqueo espinal alto (1987 -1990) Hawkins JL. Maternal morbidity and mortality: anesthetic causes. Can J Anesth 2002; 49: 1 -5

Causas de muerte materna. España HIE Embolia pulmonar Hemorragia Otras 30, 76% 23, 07% Mortalidad materna 7, 15/100. 000 nacidos vivos (1995 -1997) De Miguel JR. Mortalidad materna en España en el período 1995 -1997: resultados de una encuesta hospitalaria. Prog Obstet Ginecol 2002; 45: 525 -34.

Preeclampsia (PE) /Eclampsia Sintomatología l l Hipertensión arterial (HTA) Proteinuria (edemas) Aparición l >20ª semana y hasta 48 h. postparto Tipos l l Trastornos hipertensivos Moderada: TA>140/90, 0, 3 gr/l en 24 h en 3 -10% de Severa: TA>160/110, >5 gr/24 h, cefaleas, embarazos alteraciones visuales, dolor en epigastrio Eclampsia: convulsiones Sd. HELLP: Hemolysis, Elevated Liver enzimes, Low Platelet

PE/E. Factores de riesgo o precipitantes Ø Primíparas jóvenes o > 35 años Ø HTA esencial, enfermedad renal Ø Obesidad, diabetes, trombofilia Ø Historia familiar de PE Ø Polihidramnios, emb. múltiple, mola hidatiforme
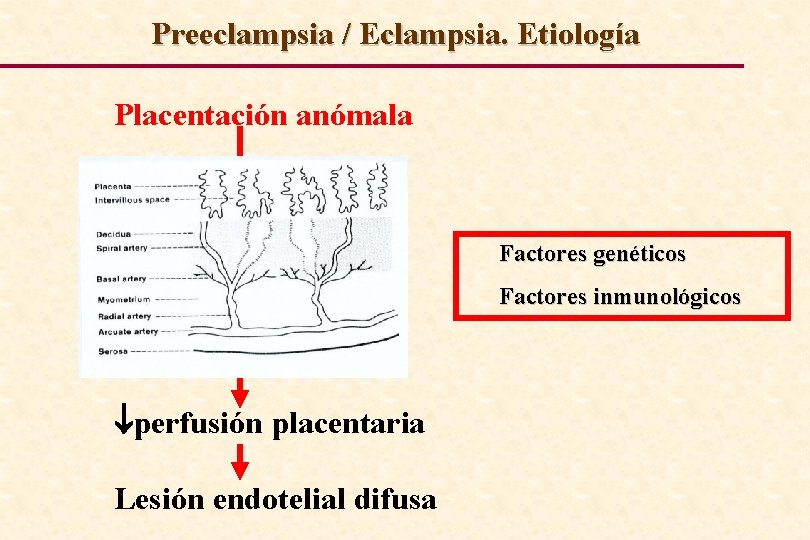
Preeclampsia / Eclampsia. Etiología Placentación anómala Factores genéticos Factores inmunológicos perfusión placentaria Lesión endotelial difusa

Preeclampsia / Eclampsia. Fisiopatología Lesión endotelial difusa: desequilibrio en la producción: TXA 2 l Vasoconstricción l Agregante plaquetario l Actividad uterina Ø Ø Œ Prostaciclina l Vasodilatación l Anti-agregante plaquetario Aumento de la permeabilidad capilar Alteración en la producción de NO El NO en el embarazo contribuye: vasodilatación afinidad del endotelio por las plaquetas Am J Obstet Gynecol, 1996. Renina Angiotensina Aldosterona Eur J Obstet Gynecol, 1998.

Cambios en el embarazo normal y en la PE Endotelio RVS act. NO tono vascular permeabilidad capilar Riñón flujo y FG alter. cel glomerulares Hígado transaminasas necrosis hepatocelular Coagulación hipercoag. Volumen plasmático volumen Cerebro Placenta plaquetas, hipercoag. consumo fact. coag. relativo isquemia cerebral 500 m. L/min. flujo placentario

Cambios en el embarazo normal y en la PE Endotelio Síntomas edema Signos HTA Alter. severa isquemia multiorgán. Riñón edema proteinuria hipoalbum. IRA Hígado dolor epigástrico transam. fallo hepát. , hemorragia, rotura Coagulación hemorragia CID hemorragia Volumen plasmático volumen intersticial HTA Cerebro Placenta cefalea, hiperr. convulsiones VC Infarto cerebral resistencias RCIU

Complicaciones maternas y fetales v Mortalidad materna: 0, 4 -11% v Mortalidad perinatal 20 -30% v Hemorragia intracraneal v Prematuridad v EAP v Hemorragia postparto v Fallo renal v CID v Rotura hepática v DPP v Hipoxia fetal crónica: RCIU v Hemorragia intracraneal v Oligoamnios v Aspiración de meconio
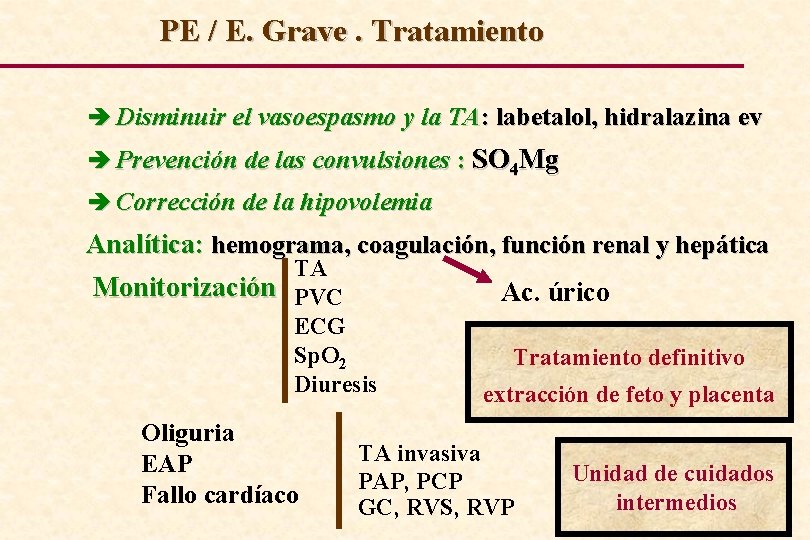
PE / E. Grave. Tratamiento è Disminuir el vasoespasmo y la TA: labetalol, hidralazina ev è Prevención de las convulsiones : SO 4 Mg è Corrección de la hipovolemia Analítica: hemograma, coagulación, función renal y hepática TA Monitorización PVC ECG Sp. O 2 Diuresis Oliguria EAP Fallo cardíaco Ac. úrico Tratamiento definitivo extracción de feto y placenta TA invasiva PAP, PCP GC, RVS, RVP Unidad de cuidados intermedios

PE / E grave. Monitorización ü La PE per se no es indicación de monitorización hemodinámica invasiva ü La mayoría de veces es suficiente la PVC. Muy útil en el postparto ü La decisión de monitorizar la AP depende de circunstancias individuales y gravedad de la enfermedad ü PVC> 6 cm de H 2 O no hay buena correlación con PCP ü La monitorización invasiva precisa de un soporte adecuado por parte de enfermería

PE / E. Grave. SO 4 Mg u Relajante del músculo liso u Produce VD generalizada Hipotensor Mejora el flujo renal y uterino u Disminuye el vasoespasmo cerebral u Disminuye la excitabilidad del SNC y periférico u Tocolítico Efecto tocolítico atonía uterina Monitorización Acción relajantes no despol. u Frecuencia cardíaca y respiratoria u Reflejo rotuliano, niveles plasmáticos de Mg En caso de IR, corregir dosis Efecto sobre la coagulación en gestantes con PE Harnet MJ. Anesth Analg 2001, 92: 1257 -60

PE / E. Tratamiento de la Eclampsia è SO 4 Mg 4 gr ev è Penthotal, diprivan ev è Evitar broncoaspiración: IOT è Administrar O 2 100% è Estabilizar a la madre y considerar extracción fetal
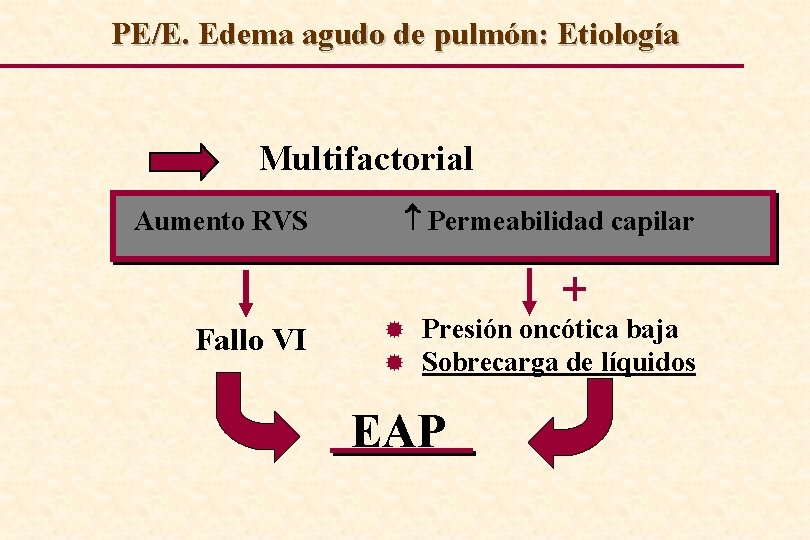
PE/E. Edema agudo de pulmón: Etiología Multifactorial Aumento RVS Permeabilidad capilar Fallo VI ® Presión oncótica baja ® Sobrecarga de líquidos EAP

PE/E. Edema agudo de pulmón. Tratamiento n Disminución de la precarga l restricción de líquidos l diuréticos: furosemida l vasodilatadores n Disminución de la postcarga l vasodilatadores n Monitorización de PVC, PCP Extracción del feto
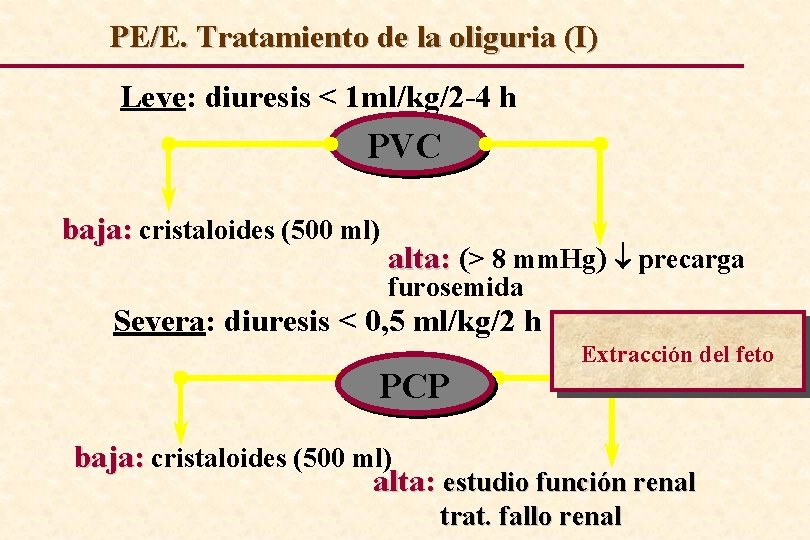
PE/E. Tratamiento de la oliguria (I) Leve: diuresis < 1 ml/kg/2 -4 h PVC baja: cristaloides (500 ml) alta: (> 8 mm. Hg) precarga furosemida Severa: diuresis < 0, 5 ml/kg/2 h PCP Extracción del feto baja: cristaloides (500 ml) alta: estudio función renal trat. fallo renal

PE / E. Manejo anestésico (I) Parto vaginal: Analgesia epidural î liberación de catecolaminas î RVS, TA î respuesta hipertensora al dolor Introducción precoz del catéter epidural î Mejora el flujo U-P y renal î Puede pasarse a anestesia para cesárea Requisitos: î P. de coagulación recientes, dentro de límites aceptables î Prehidratación gradual î TA normalizada î AL sin epinefrina Plaq. > 70. 000

PE / E. Manejo anestésico (II) Cesárea Técnica de elección Ventajas î î Anestesia epidural Evita el riesgo de broncoaspiración Gran estabilidad hemodinámica Mínima exposición fetal a fármacos anestésicos Permite a la madre participar en el nacimiento Requisitos: î P. de coagulación en límites aceptables (recientes) î Prehidratación y administración del AL de forma gradual (control de PVC) î TA controlada î AL sin epinefrina

PE / E. Manejo anestésico (III) Cesárea: Anestesia intradural Indicaciónes: l Cesárea urgente (sin catéter epidural) l Alteración de la coagulación (60. 000 plaq. ) l Dificultad en la práctica de la técnica epidural l Ingesta próxima, IOT difícil, riesgo alto para la AG Ventajas: l Poco tiempo en la realización de la técnica l Inicio de acción rápido, fácil realización Inconvenientes: l Instauración brusca del bloqueo simpático: TA l Hipotensión mal tolerada l Mayor requerimiento de líquidos l Duración limitada Hood DD. Anesthesiology 1999; 90: 1276 -82 Iguales consideraciones que para epidural

PE / E. Manejo anestésico (IV) Cesárea: Anestesia general Indicaciones: l Hemorragia grave l Trombocitopenia o coagulopatía grave l Sufrimiento fetal agudo (SFA), sin tiempo para realizar anestesia intradural l l TA no controlada Fallo de la ALR Posible IOT difícil Pico hipertensivo en la IOT labetalol 10 mg, NTG Neuroestimulador

Sd. HELLP. Manejo anestésico Forma grave de PE Predomina la afectación hepática è Hemólisis è enzimas hepáticas (LDH>600 U) è Plaquetopenia: < 100. 000 plaq/ µL Puede cursar sin hipertensión arterial (20%) y sin proteinuria Tratamiento con corticoides Puede aparecer en el postparto (. . . . ) Max. descenso de plaquetas a las 24 horas postparto Manejo anestésico y tratamiento postoperatorio: mismas consideraciones que para la PE

PE / E. Tratamiento postparto v SO 4 Mg 48 h v Tratamiento hipotensor Período de elevada morbi-mortalidad, 60% empeoran v labetalol, hidralacina, nitroprusiato v Sueroterapia: 2000 -2500 m. L/ día Vigilancia en cuidados intermedios 24 -48 h v Si ALR, vigilancia signos de hematoma epidural v Oliguria: furosemida (bajo control de PVC) v Control de la coagulación, p. hepáticas y func. renal v TAC craneal de control
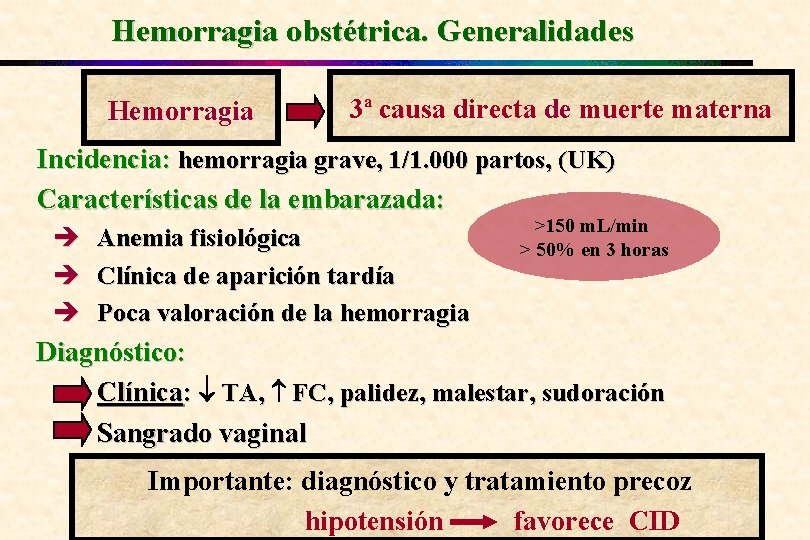
Hemorragia obstétrica. Generalidades Hemorragia 3ª causa directa de muerte materna Incidencia: hemorragia grave, 1/1. 000 partos, (UK) Características de la embarazada: è è è Anemia fisiológica Clínica de aparición tardía Poca valoración de la hemorragia >150 m. L/min > 50% en 3 horas Diagnóstico: Clínica: TA, FC, palidez, malestar, sudoración Sangrado vaginal Importante: diagnóstico y tratamiento precoz hipotensión favorece CID

Hemorragia obstétrica. Generalidades Pérdida TA Sintomatología Grado shock 500 -1000 (15%) N taquic. , escalofrío compensado 1000 -1500 (15 -25%) taqui. , sudorac. medio 1500 -2000 (25 -35%) 70 -80 mm palidez, oliguria moderado 2000 -3000 (35 -45%) 50 -70 palidez, taquic. , anuria severo

Hemorragia obstétrica. Causas Preparto Embarazo ectópico Aborto incompleto t Placenta previa 0, 5% Desprendimiento precoz de placenta (DPP) 0, 2 -2, 5% t Rotura uterina 0, 1 -0, 3% t Postparto t t t Atonía uterina 2 -5% 1ª causa Retención de placenta 1% Laceraciones cervicales, perineales 2ª causa Placenta áccreta 1/2. 500 partos Inversión uterina 1/20. 000 partos

Manejo de la urgencia hemorrágica Coordinación de las tareas Restaurar la volemia Tratamiento de la alteración de la coagulación Evaluar los resultados Remediar la causa de la hemorragia Protocolos de actuación ante una situación urgente Equipo para urgencias hemorrágicas Buena comunicación entre anestesiólogo, obstetra, comadrona, banco de sangre y neonatólogo
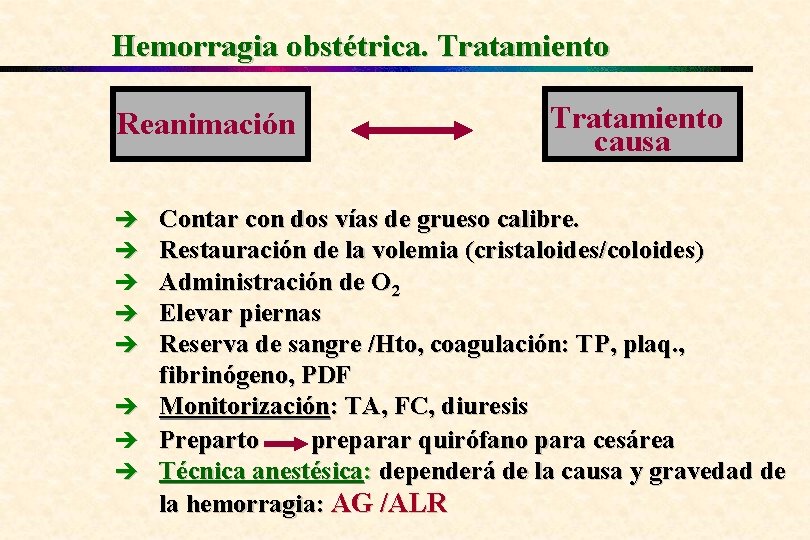
Hemorragia obstétrica. Tratamiento Reanimación è è è è Tratamiento causa Contar con dos vías de grueso calibre. Restauración de la volemia (cristaloides/coloides) Administración de O 2 Elevar piernas Reserva de sangre /Hto, coagulación: TP, plaq. , fibrinógeno, PDF Monitorización: TA, FC, diuresis Preparto preparar quirófano para cesárea Técnica anestésica: dependerá de la causa y gravedad de la hemorragia: AG /ALR

Hemorragia obstétrica. Tratamiento Cristaloides Ringer L, sol. salina 0, 9% è 1ª opción en reposición volemia Coloides Reposición de la volemia Gelatinas v No producen alteración de la coagulación Gelafundina, 2 -4 horas Almidones: Hidroxietilalmidon (HES) v Diluyen los factores de la coagulación y los hematíes v Límite de administración 30 ml/kg Hesteril, Voluven 6 horas Elohes 12 -24 horas Albúmina v No efecto sobre la coagulación Schierhout. Br Med J 1998, 326: 961 -64

Hemorragia obstétrica. Tratamiento Concentrado de hematíes è Hb < 7 gr/dl Plasma è è Clínica Laboratorio Calentador de sangre Eq. infusión rápida Si TP< 70%, + de 4 concentrados de hematíes 10 -15 ml/kg, 30% fact. coagulación Plaquetas è è Si < 50. 000 y sangrado activo o cirugía (<50 x 109 ) Una unidad 5 -10. 000/ L Crioprecipitados è è F VIII, XIII, fibrinógeno, F VW Una unidad/7 -10 kg de peso ( 3 -4 gr fibrinógeno) Fibrinógeno è è 1 -2 gr, EV en 10 -20’ Mantener límite inferior de la normalidad Complicación: trombosis Control de laboratorio

Hemorragia obstétrica. Tratamiento Factor VIIa recombinante Acción hemostática en el lugar de la lesión tisular. èActúa sobre las plaquetas estimula la formación de trombina formación de un coagulo de fibrina èCoagulación resistente a la fibrinolisis prematura Dosis: 90 gr/K en 2 -5’ en bolo Efectos adversos: CID, fenómenos trombóticos, IAM RFVIIa es un agente hemostático alternativo en la hemorragia postparto que no responde a la terapia convencional. Dis Mon 2003; 49: 39 -48. Obstet Gynecol 2003; 101: 1172

Hemorragia obstétrica. CID Actividad sistémica difusa del sist. de la coagulación Causa: Lesión endotelial Lesión tisular Actividad directa del F X Formación de coágulo de fibrina y fibrinolisis Clínica: ] Hemorragia (por coagulopatía de consumo) PDF Trombocitopenia fibrinógeno ] ] ]

Hemorragia obstétrica. Tratamiento causa Atonía uterina è Masaje uterino 2 litros en 5 min. è Perfusión de oxitocina, 20 -40 U. è Metilergometrina 0, 2 mg im ( HTA) è PGF 2 0, 25 mg IM, i. miom. è Tratamiento quirúrgico: ligadura Taquic. Taquipnea Broncoconstricción Nauseas, vómitos Hipertensión pulm. de las hipogástricas, uterinas, histerectomía postparto è Embolización de las hipogástricas

Hemorragia obstétrica. Tratamiento causa Retención de placenta Inversión uterina Relajación uterina Anestesia para procedimiento è Nitroglicerina ev, 50 -200 mg è ALR/ AG Reducción del útero Posteriormente: Perfusión de oxitocina Desgarros: sutura Rotura uterina: pre, intra o postparto tono uterino alteración FCF dolor, TA è Sutura o histerectomía. AG Placenta áccreta: è Legrado, histerectomía. AG

Embolia de líquido amniótico (ELA) (I) Incidencia: 1/20. 000 embarazos Mortalidad materna: 80% Etiología: paso de LA por. . . è Plexos venosos uteroplacentarios è El segmento inferior o cervix V. uterinas, cava, y circulación pulmonar
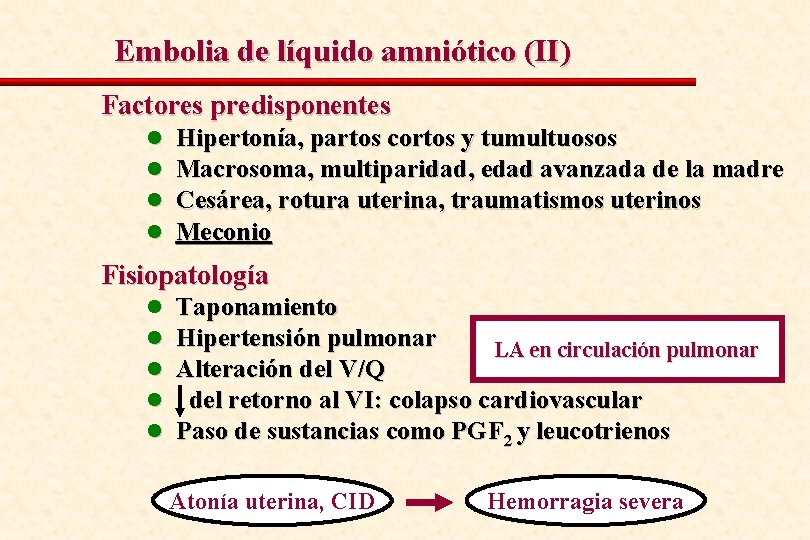
Embolia de líquido amniótico (II) Factores predisponentes l l Hipertonía, partos cortos y tumultuosos Macrosoma, multiparidad, edad avanzada de la madre Cesárea, rotura uterina, traumatismos uterinos Meconio Fisiopatología l l l Taponamiento Hipertensión pulmonar LA en circulación pulmonar Alteración del V/Q del retorno al VI: colapso cardiovascular Paso de sustancias como PGF 2 y leucotrienos Atonía uterina, CID Hemorragia severa

Embolia de líquido amniótico. Clínica (III) Clínica § § Prodromos: escalofríos, nauseas, ansiedad § § Cianosis, hipoxemia, Et. CO 2 § § Alteraciones del ECG § § Convulsiones Dificultad respiratoria (50%) Colapso cardiovascular: TA Sd. hemorrágico, CID (20%) Coma

Embolia de líquido amniótico. ( IV) Diagnóstico l Clínica, laboratorio: hipoxia, acidosis y CID l Examen sangre central o esputo Cel. escamosas Diagnóstico diferencial l l l l Hemorragia obstétrica por otra causa Embolia gaseosa Embolia trombótica Reacción tóxica por AL Broncoaspiración Eclampsia Insuficiencia cardiaca AVC, . . . Lanugo, vernix

ELA. Tratamiento (V) u Extracción fetal inmediata u Soporte ventilatorio Cuidados intensivos u Reposición de la volemia y control coagulación u Soporte hemodinámico u Monitorización: PVC, TA continua, PAP (GC, PCP, RV) u Hidrocortisona 1 -2 gr u Oxitocina, metilergonovina, PGF 2 , histerectomía. . u Oxido nítrico

PARO CARDIORRESPIRATORIO (PCR) EN LA GESTANTE Causas más frecuentes Tromboembolismo pulmonar è Shock hipovolémico por hemorragia obstétrica è Traumatismos è Enfermedad hipertensiva del embarazo è Fallo IOT, complicaciones anestésicas è Complicaciones de tratamientos farmacológicos Incidencia: 1/30. 000 embarazos è Cambios fisiológicos que influyen: Compresión A-C è GC, RVS è consumo de O 2 è

RCP EN LA EMBARAZADA DECÚBITO LATERAL 30º (mesa de Cardiff) Dificultades è IOT y masaje cardíaco más difícil ( d. lat. ) è Más riesgo de regurgitación IOT precoz è Desaturación más rápida è Adrenalina VC placentaria Dosis mayores de fármacos, si no hay respuesta a las standard Horizontalización del corazón en la embarazada Desfibrilación: igual que la paciente no embarazada Pasados 4 -5’ CESÁREA URGENTE
- Slides: 42


































































