Ostre zespoy wiecowe bez uniesienia STT standard postpowania

Ostre zespoły wieńcowe bez uniesienia ST-T standard postępowania 2003/2004 dla studentów V roku AM I WL Dr Zenon Huczek

Ostre zespoły wieńcowe (OZW) ACUTE CORONARY SYNDROMES (ACS) alternatywnie: • • Ostre stany wieńcowe Ostra niewydolność wieńcowa Ostre incydenty wieńcowe Ostre epizody wieńcowe

Klasyfikacja ostrych zespołów wieńcowych Typy ostrych zespołów wieńcowych Bez przetrwałego uniesienia ST Z przetrwałym uniesieniem ST OZW z przejściowym uniesieniem ST OZW z pseudonormalizacją T OZW z obniżeniem ST OZW ze spłaszczeniem T OZW z odwróceniem załamków T OZW bez zmian w EKG

Co to jest zawał serca ? Definicja rozpoznania zawału serca wg ESC/ACC I) Analiza histopatologiczna II) Typowy wzrost i stopniowy spadek (troponina) lub szybki wzrost i spadek (CK-MB) markerów martwicy, łącznie z przynajmniej jednym z poniższych: • Podmiotowe objawy niedokrwienia. • Patologiczne załamki Q. • Uniesienie lub obniżenie ST. • Zabiegi interwencyjne na tt. wieńcowych.

MARKERY ZAWAŁU – definicja 2002 g Troponina T lub I podwyższona minimum w jednym oznaczeniu przez 24 h od początku objawów g CK-MB 1. Wartość CK-MB (najlepiej CK-MB masy) 2. co najmniej przekraczająca normę w minimum dwóch kolejnych oznaczeniach. 2. Wartość CK-MB co najmniej 2 -krotnie przekraczająca normę w pojedynczym oznaczeniu w ciągu 24 h od początku objawów. g CK podwyższone co najmniej 2 - krotnie ponad normę (tylko przy braku możliwości oznaczenia w/w)
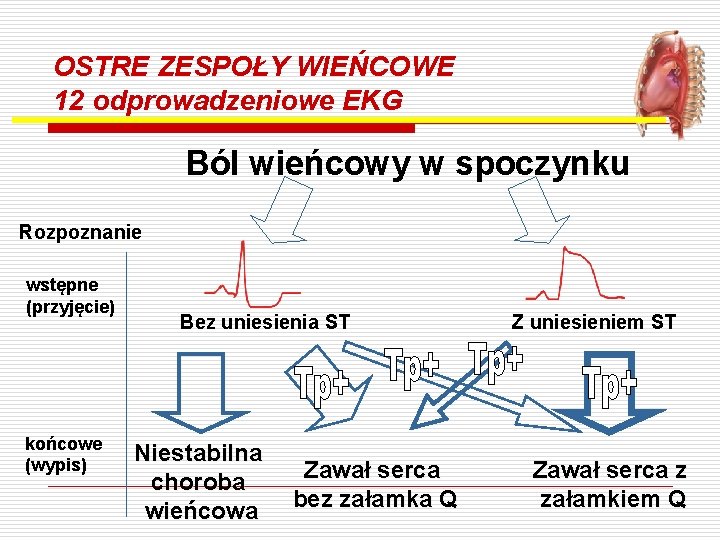
OSTRE ZESPOŁY WIEŃCOWE 12 odprowadzeniowe EKG Ból wieńcowy w spoczynku Rozpoznanie wstępne (przyjęcie) końcowe (wypis) Bez uniesienia ST Niestabilna choroba wieńcowa Zawał serca bez załamka Q Z uniesieniem ST Zawał serca z załamkiem Q
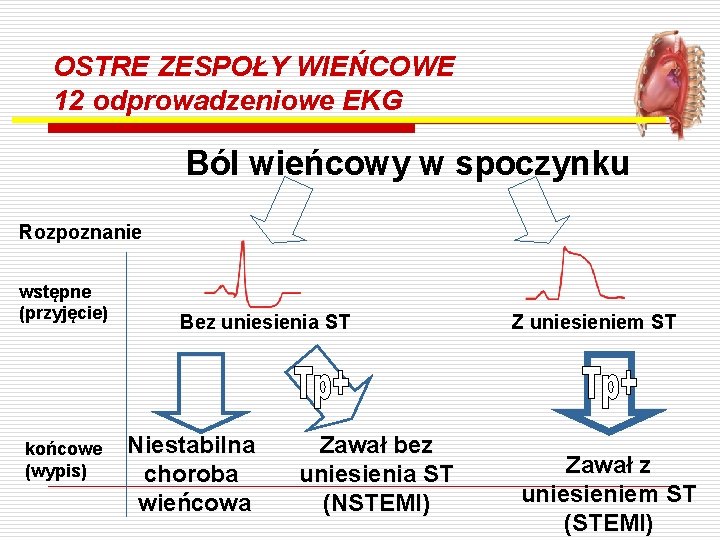
OSTRE ZESPOŁY WIEŃCOWE 12 odprowadzeniowe EKG Ból wieńcowy w spoczynku Rozpoznanie wstępne (przyjęcie) końcowe (wypis) Bez uniesienia ST Niestabilna choroba wieńcowa Zawał bez uniesienia ST (NSTEMI) Z uniesieniem ST Zawał z uniesieniem ST (STEMI)

OSTRE ZESPOŁY WIEŃCOWE o o Niestabilna dławica piersiowa Zawał serca z uniesieniem ST-T Zawał serca bez uniesieniem ST-T Nagły zgon wieńcowy

Końcowa diagnoza epizodu będącego powodem przyjęcia q q zawał z uniesieniem ST- STEMI zawał bez uniesienia ST- NSTEMI [ alternatywnie: zawał Q lub non-Q ] q q q zawał z BBB/typ nieokreślony niestabilna choroba wieńcowa- UA bóle w klp nie związane z niedokrwieniem

ZAWAŁ – sytuacje szczególne q U pacjenta z rozpoznanym zawałem przyjęciu - kryterium rozpoznania dorzutu jest wzrost CKMB o minimium 50 % poprzedniej wartości q Zawał w ciągu 24 h po PCI- wartość CK-MB minimum 3 x > norma, bez zmian w ekg/objawów q Zawał w ciągu 24 h po CABG- wartość CK-MB minimum 5 x > norma + nowe załamki Q minimum 10 x > norma bez zał. Q




OSTRE ZESPOŁY WIEŃCOWE Wybór terapii przyjęciu Ból wieńcowy w spoczynku Bez przetrwałego uniesienia ST Z przetrwałym uniesieniem ST • Leczenie farmakologiczne – • Leczenie inwazyjne (pierwszy wybór) bez trombolizy lub • U części chorych • Tromboliza (średniego i wysokiego ryzyka) – lub koronarografia • Tromboliza + leczenie inwazyjne
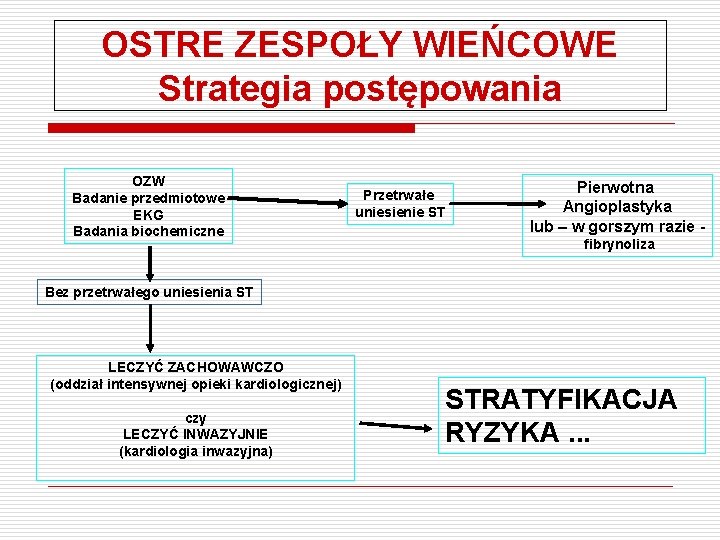
OSTRE ZESPOŁY WIEŃCOWE Strategia postępowania OZW Badanie przedmiotowe EKG Badania biochemiczne Przetrwałe uniesienie ST Pierwotna Angioplastyka lub – w gorszym razie fibrynoliza Bez przetrwałego uniesienia ST LECZYĆ ZACHOWAWCZO (oddział intensywnej opieki kardiologicznej) czy LECZYĆ INWAZYJNIE (kardiologia inwazyjna) STRATYFIKACJA RYZYKA. . .
13 minut Troponina I ® Mioglobina CK-MB masa

NOWE MARKERY. . . o o o o o Białka wiążące kwasy tłuszczowe (H-FABP) Izoenzym fosforylazy glikogenu (GPBB) Lekkie i ciężkie łańcuchy miozyny Cholina oznaczana w pełnej krwi Albumina modyfikowana niedokrwieniem CRP BNP VEGF HGF Bobilewicz D, Opolski G, Filipiak KJ. Markery biochemicznego uszkodzenia mięśnia sercowego. W: Ostre zespoły wieńcowe (Opolski, Filipiak, Poloński) 2002
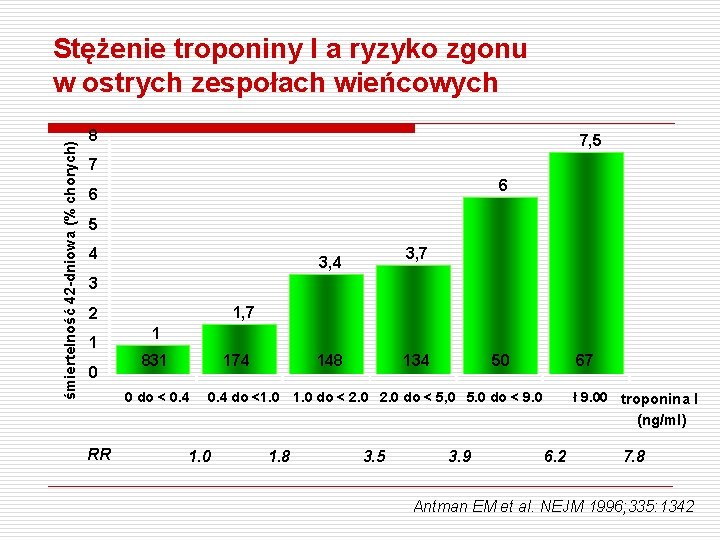
śmiertelność 42 -dniowa (% chorych) Stężenie troponiny I a ryzyko zgonu w ostrych zespołach wieńcowych 8 7, 5 7 6 6 5 4 3, 7 3, 4 3 1, 7 2 1 0 1 831 174 0 do < 0. 4 148 134 50 67 0. 4 do <1. 0 do < 2. 0 do < 5, 0 5. 0 do < 9. 0 ł 9. 00 troponina I (ng/ml) RR 1. 0 1. 8 3. 5 3. 9 6. 2 7. 8 Antman EM et al. NEJM 1996; 335: 1342
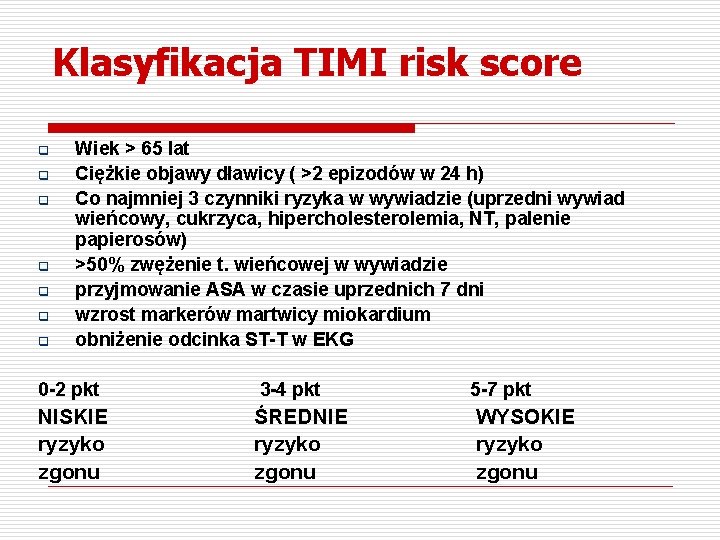
Klasyfikacja TIMI risk score q q q q Wiek > 65 lat Ciężkie objawy dławicy ( >2 epizodów w 24 h) Co najmniej 3 czynniki ryzyka w wywiadzie (uprzedni wywiad wieńcowy, cukrzyca, hipercholesterolemia, NT, palenie papierosów) >50% zwężenie t. wieńcowej w wywiadzie przyjmowanie ASA w czasie uprzednich 7 dni wzrost markerów martwicy miokardium obniżenie odcinka ST-T w EKG 0 -2 pkt 3 -4 pkt NISKIE ryzyko zgonu ŚREDNIE ryzyko zgonu 5 -7 pkt WYSOKIE ryzyko zgonu
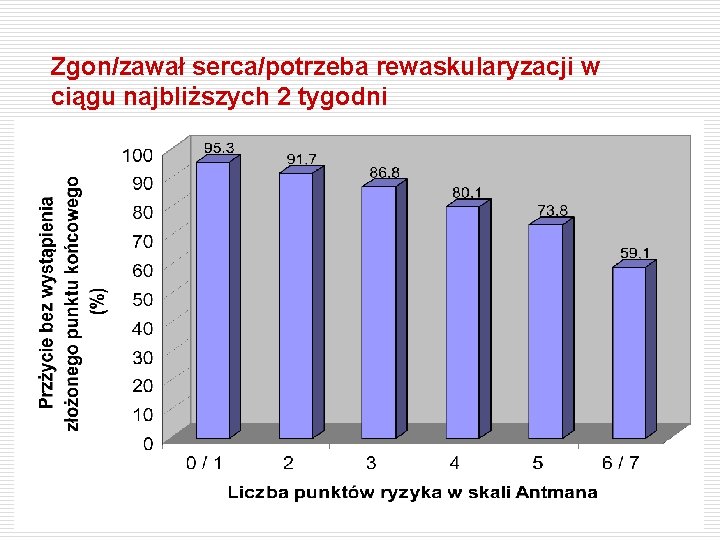
Zgon/zawał serca/potrzeba rewaskularyzacji w ciągu najbliższych 2 tygodni
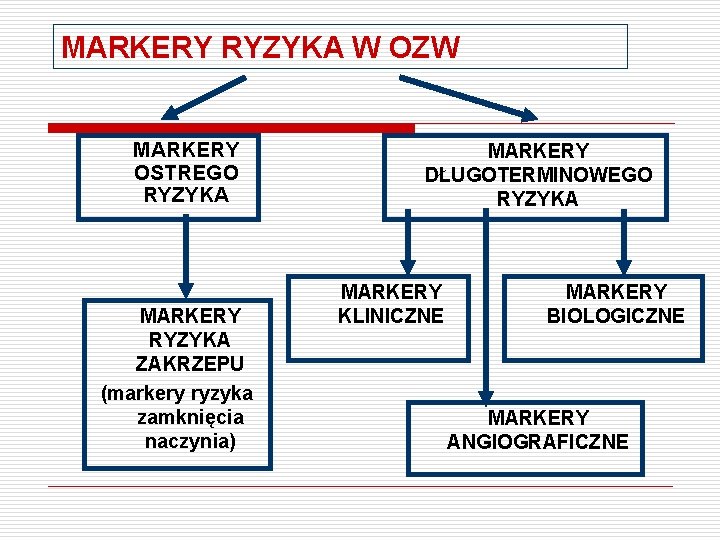
MARKERY RYZYKA W OZW MARKERY OSTREGO RYZYKA MARKERY RYZYKA ZAKRZEPU (markery ryzyka zamknięcia naczynia) MARKERY DŁUGOTERMINOWEGO RYZYKA MARKERY KLINICZNE MARKERY BIOLOGICZNE MARKERY ANGIOGRAFICZNE
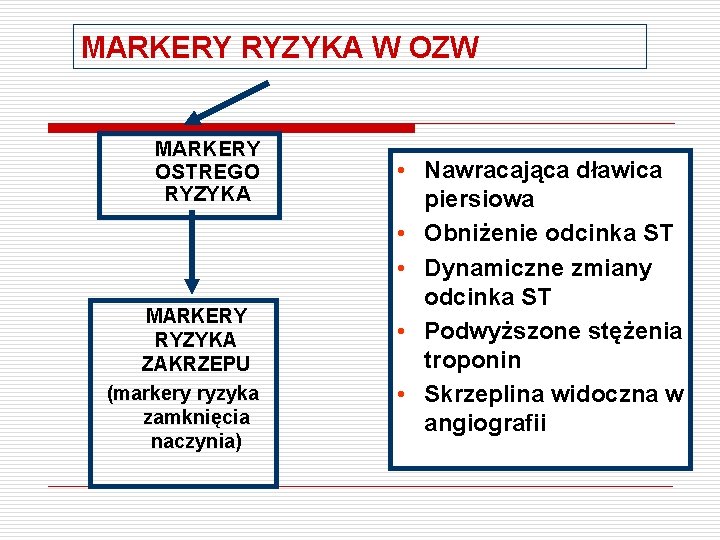
MARKERY RYZYKA W OZW MARKERY OSTREGO RYZYKA MARKERY RYZYKA ZAKRZEPU (markery ryzyka zamknięcia naczynia) • Nawracająca dławica piersiowa • Obniżenie odcinka ST • Dynamiczne zmiany odcinka ST • Podwyższone stężenia troponin • Skrzeplina widoczna w angiografii
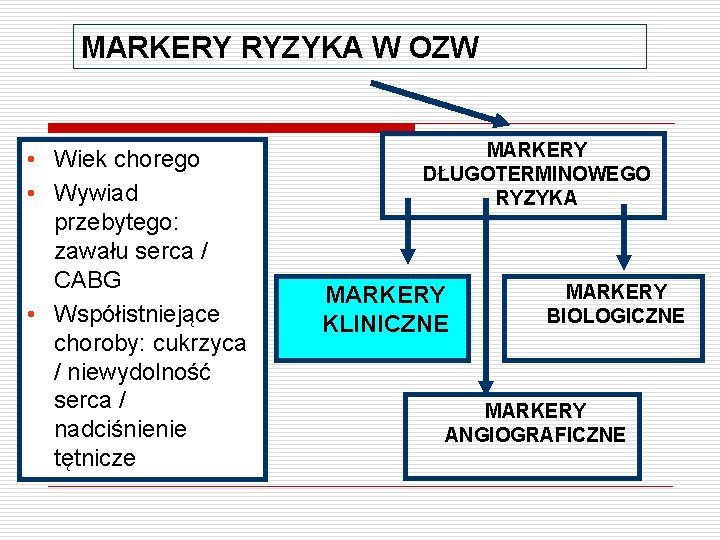
MARKERY RYZYKA W OZW • Wiek chorego • Wywiad przebytego: zawału serca / CABG • Współistniejące choroby: cukrzyca / niewydolność serca / nadciśnienie tętnicze MARKERY DŁUGOTERMINOWEGO RYZYKA MARKERY KLINICZNE MARKERY BIOLOGICZNE MARKERY ANGIOGRAFICZNE
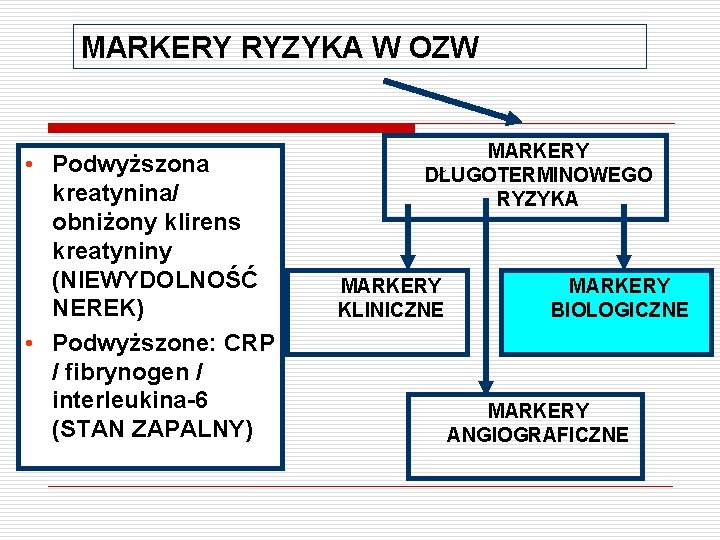
MARKERY RYZYKA W OZW • Podwyższona kreatynina/ obniżony klirens kreatyniny (NIEWYDOLNOŚĆ NEREK) • Podwyższone: CRP / fibrynogen / interleukina-6 (STAN ZAPALNY) MARKERY DŁUGOTERMINOWEGO RYZYKA MARKERY KLINICZNE MARKERY BIOLOGICZNE MARKERY ANGIOGRAFICZNE
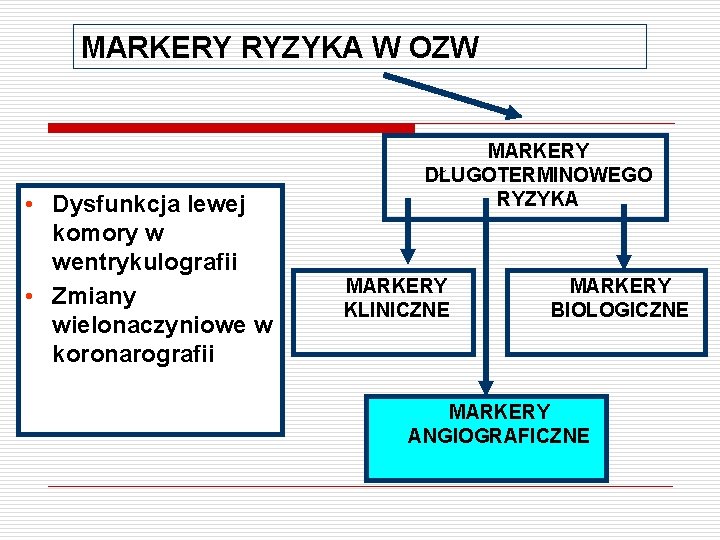
MARKERY RYZYKA W OZW • Dysfunkcja lewej komory w wentrykulografii • Zmiany wielonaczyniowe w koronarografii MARKERY DŁUGOTERMINOWEGO RYZYKA MARKERY KLINICZNE MARKERY BIOLOGICZNE MARKERY ANGIOGRAFICZNE
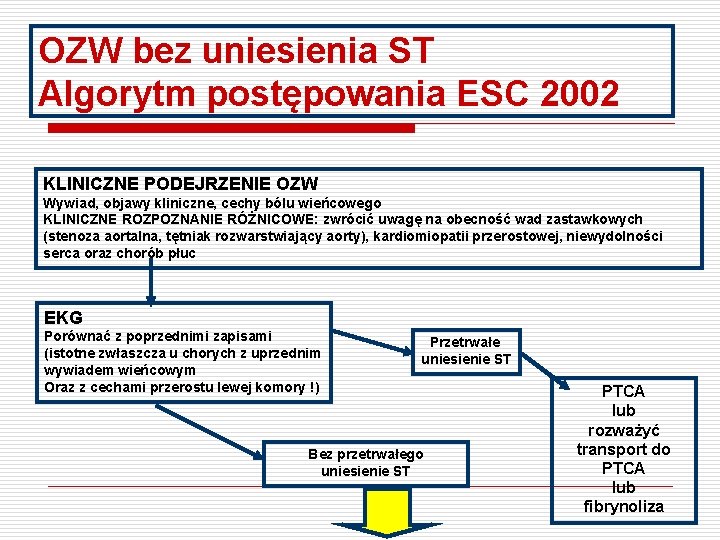
OZW bez uniesienia ST Algorytm postępowania ESC 2002 KLINICZNE PODEJRZENIE OZW Wywiad, objawy kliniczne, cechy bólu wieńcowego KLINICZNE ROZPOZNANIE RÓŻNICOWE: zwrócić uwagę na obecność wad zastawkowych (stenoza aortalna, tętniak rozwarstwiający aorty), kardiomiopatii przerostowej, niewydolności serca oraz chorób płuc EKG Porównać z poprzednimi zapisami (istotne zwłaszcza u chorych z uprzednim wywiadem wieńcowym Oraz z cechami przerostu lewej komory !) Przetrwałe uniesienie ST Bez przetrwałego uniesienie ST PTCA lub rozważyć transport do PTCA lub fibrynoliza

OZW bez uniesienia ST Algorytm postępowania ESC 2002 – c. d. DALSZE POSTĘPOWANIE Równolegle: BADANIA LABORATORYJNE: markery uszkodzenia miokardium (zawał czy niestabilna choroba wieńcowa ? ) morfologia krwi obwodowej (niedokrwistość ? ) KOLEJNE ZAPISY EKG: ewentualnie badanie EKG w celu poszukiwania alternatywnych przyczyn bólu w klatce piersiowej PODANIE LEKÓW: • ASA 300 mg • klopidogrel 300 - 600 mg • LMWH (enoksaparyna s. c. ) – 0. 5 mg/kg m. c. i. v. + 1 mg/kg m. c. x 2/d • beta-adrenolityk – metoprolol lub bisoprolol • w przypadku bólu – doustne lub dożylne azotany (morfina) OCENA RYZYKA (DALSZA STRATYFIKACJA RYZYKA)
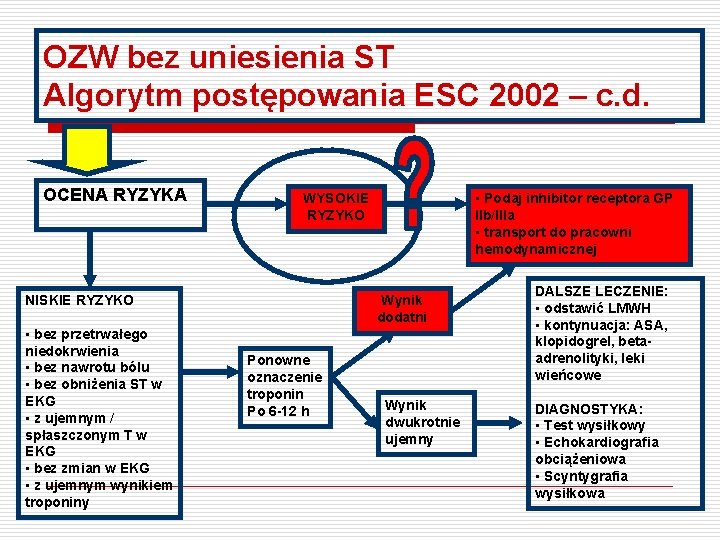
OZW bez uniesienia ST Algorytm postępowania ESC 2002 – c. d. OCENA RYZYKA Wynik dodatni NISKIE RYZYKO • bez przetrwałego niedokrwienia • bez nawrotu bólu • bez obniżenia ST w EKG • z ujemnym / spłaszczonym T w EKG • bez zmian w EKG • z ujemnym wynikiem troponiny • Podaj inhibitor receptora GP IIb/IIIa • transport do pracowni hemodynamicznej WYSOKIE RYZYKO Ponowne oznaczenie troponin Po 6 -12 h Wynik dwukrotnie ujemny DALSZE LECZENIE: • odstawić LMWH • kontynuacja: ASA, klopidogrel, betaadrenolityki, leki wieńcowe DIAGNOSTYKA: • Test wysiłkowy • Echokardiografia obciążeniowa • Scyntygrafia wysiłkowa

Standardy ESC 2002 Chorzy wysokiego ryzyka – ASA, LMWH, klopidogrel, inhibitor GP IIb/IIIa + szybkie wdrożenie strategii inwazyjnej – CHORZY Z: 1. przetrwałym niedokrwieniem 2. dynamicznymi zmianami ST 3. obniżeniem ST 4. nawracającym bólem 5. dodatnim testem troponinowym 6. niestabilni hemodynamicznie 7. ze złożonymi komorowymi zaburzeniami rytmu 8. po zawale z objawami ponownej niestabilności wieńcowej 9. z cukrzycą 10. obraz EKG utrudniający interpretację odcinka ST

Komu podać inhibitor GP IIb/IIIa ? o Intensywne leczenie – ASA, LMWH, inhibitor GP IIb/IIIa + szybkie wdrożenie strategii inwazyjnej: o 0 -2 pkt. Antmana – niekoniecznie. . . 3 -4 pkt. Antmana - raczej tak. . . 5 -7 pkt. Antmana - tak !!! o o
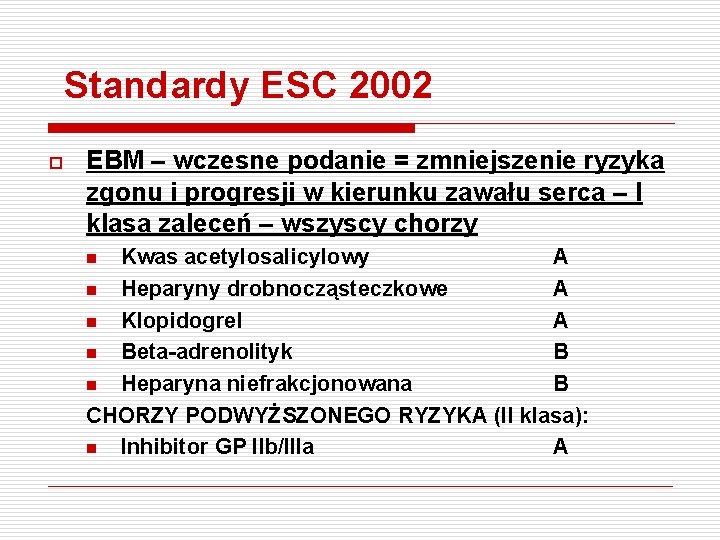
Standardy ESC 2002 o EBM – wczesne podanie = zmniejszenie ryzyka zgonu i progresji w kierunku zawału serca – I klasa zaleceń – wszyscy chorzy Kwas acetylosalicylowy A n Heparyny drobnocząsteczkowe A n Klopidogrel A n Beta-adrenolityk B n Heparyna niefrakcjonowana B CHORZY PODWYŻSZONEGO RYZYKA (II klasa): n Inhibitor GP IIb/IIIa A n

Standardy ESC 2002 o EBM – wczesne podanie = zmniejszenie niedokrwienia – I klasa zaleceń Beta-adrenolityki A n Heparyny drobnocząsteczkowe A n Klopidogrel B CHORZY PODWYŻSZONEGO RYZYKA (II klasa): n Inhibitor receptorów GP IIb/IIIa A n

Standardy amerykańskie 2002 o KLASA I zaleceń – jakość dowodu „A”: n n ASA wszystkim chorym bez przeciwwskazań + kontynuacja leczenia przewlekle do końca życia Klopidogrel dodatkowo oprócz ASA przez miesiąc (przez 9 miesięcy – jakość dowodu „B”) u wszystkich chorych z wyjątkiem tych, przeznaczonych w ciągu 57 dni do operacji CABG Podawanie LMWH s. c. lub UFH i. v. u wszystkich chorych Podawanie antagonistów GP IIb/IIIa u wszystkich chorych kwalifikowanych do leczenia inwazyjnego
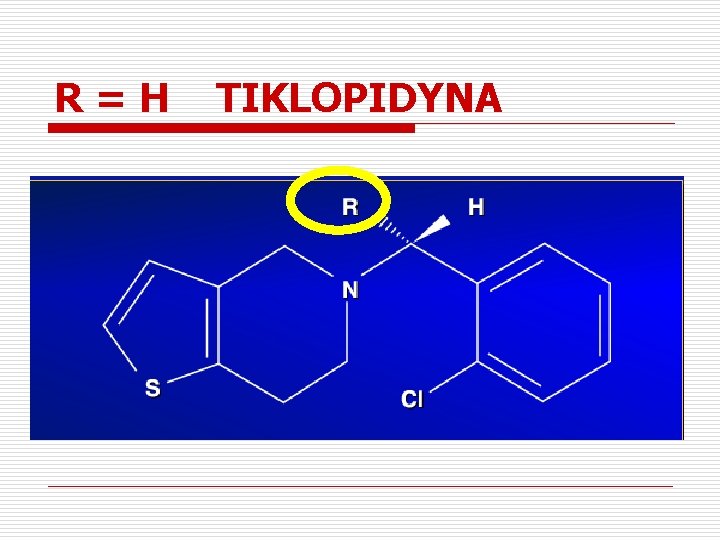
R=H TIKLOPIDYNA
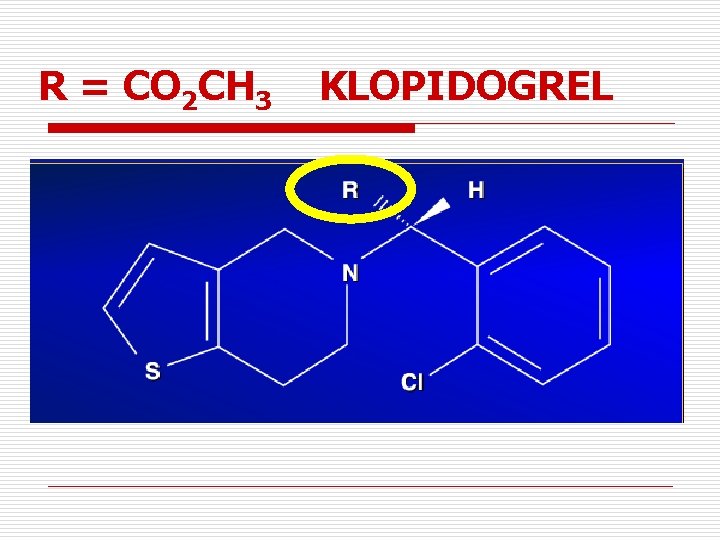
R = CO 2 CH 3 KLOPIDOGREL

Co różni tiklopidynę od klopidogrelu ? q TIKLOPIDYNA q Dawkowana 2 razy na dobę Wolniejszy czas działania (optimum działania po 3 -4 dniach) Więcej działań niepożądanych (neutropenia) q q q KLOPIDOGREL q Dawkowany raz dziennie q Szybszy czas działania (po kilku godzinach) Mniej działań niepożądanych (neutropenia) q

Standardy ACC/AHA 2002 o JAK LECZYĆ CHORYCH PO OSTRYCH ZESPOŁACH WIEŃCOWYCH bez przetrwałego uniesienia ST ?

Standardy ACC/AHA 2002 o KLASA I zaleceń – jakość dowodu „A”: n ASA wszystkim chorym bez przeciwwskazań - kontynuacja leczenia przewlekle do końca życia, dawka 75 mg(Europa!)325 mg/d n Klopidogrel zamiast ASA do końca życia u chorych nie tolerujących ASA n Klopidogrel (75 mg/d) jako dodatek do ASA u wszystkich chorych przez miesiąc („A”) do 9 miesięcy po incydencie („B”) n Beta-adrenolityk przewlekle u wszystkich chorych bez przeciwwskazań („B”) n statyna – aby osiągnąć LDL-cholesterol<100 mg/dl (czy tylko w tej grupie ? ) n Inhibitor ACE – u chorych z EF<40% lub NT lub cukrzycą (czy tylko u takich chorych ? )

Standardy ACC/AHA 2002 o KLASA I zaleceń – jakość dowodu „C”: n n n Podawanie objawowych leków wieńcowych (azotany, antagoniści wapnia) u chorych, u których nie wykonano rewaskularyzacji lub u których nadal występują dolegliwości pomimo wykonanej rewaskularyzacji Przepisanie wszystkich chorym NTG podjęzykowo lub w sprayu z wyjaśnieniem potencjalnego zastosowania w przypadku bólu wieńcowego Poinformowanie pacjenta przed wypisem o sposobie zachowania się w razie wystąpienia dolegliwości dławicowych i nauczenia rozpoznawania objawów zawału serca



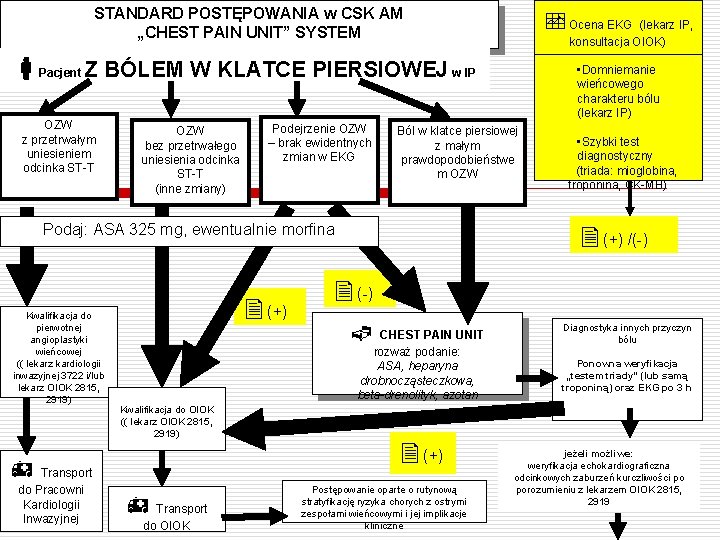
STANDARD POSTĘPOWANIA w CSK AM „CHEST PAIN UNIT” SYSTEM Ocena EKG (lekarz IP, konsultacja OIOK) Pacjent Z BÓLEM W KLATCE PIERSIOWEJ w IP OZW z przetrwałym uniesieniem odcinka ST-T OZW bez przetrwałego uniesienia odcinka ST-T (inne zmiany) Podejrzenie OZW – brak ewidentnych zmian w EKG Ból w klatce piersiowej z małym prawdopodobieństwe m OZW (+) Kwalifikacja do OIOK (( lekarz OIOK 2815, 2919) do Pracowni Kardiologii Inwazyjnej Transport do OIOK • Szybki test diagnostyczny (triada: mioglobina, troponina, CK-MB) (+) /(-) CHEST PAIN UNIT rozważ podanie: ASA, heparyna drobnocząsteczkowa, beta-drenolityk, azotan Diagnostyka innych przyczyn bólu Ponowna weryfikacja „testem triady” (lub samą troponiną) oraz EKG po 3 h (+) Transport Podaj: ASA 325 mg, ewentualnie morfina Kwalifikacja do pierwotnej angioplastyki wieńcowej (( lekarz kardiologii inwazyjnej 3722 i/lub lekarz OIOK 2815, 2919) • Domniemanie wieńcowego charakteru bólu (lekarz IP) Postępowanie oparte o rutynową stratyfikację ryzyka chorych z ostrymi zespołami wieńcowymi i jej implikacje kliniczne jeżeli możliwe: weryfikacja echokardiograficzna odcinkowych zaburzeń kurczliwości po porozumieniu z lekarzem OIOK 2815, 2919
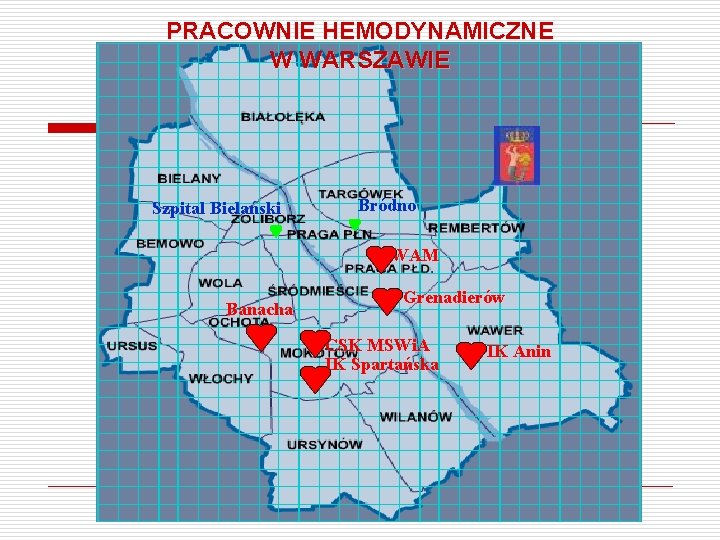
PRACOWNIE HEMODYNAMICZNE W WARSZAWIE Szpital Bielański Bródno WAM Banacha Grenadierów CSK MSWi. A IK Spartańska IK Anin
Wczesne rozpoznanie OZW Nowoczesne leczenie zgodnie ze standardami postępowania CZAS KOMPETENCJA OPTYMALNE LECZENIE OZW 2002 System transportu chorych do ośrodków kardiologii inwazyjnej LOGISTYKA

Opolski G, Filipiak KJ, Poloński L (red. ) Ostre Zespoły Wieńcowe Urban&Partner 2002
- Slides: 46