LASPIRATION TRACHEALE Dfinition de l Aspiration Trachale AT

















- Slides: 20

L’ASPIRATION TRACHEALE

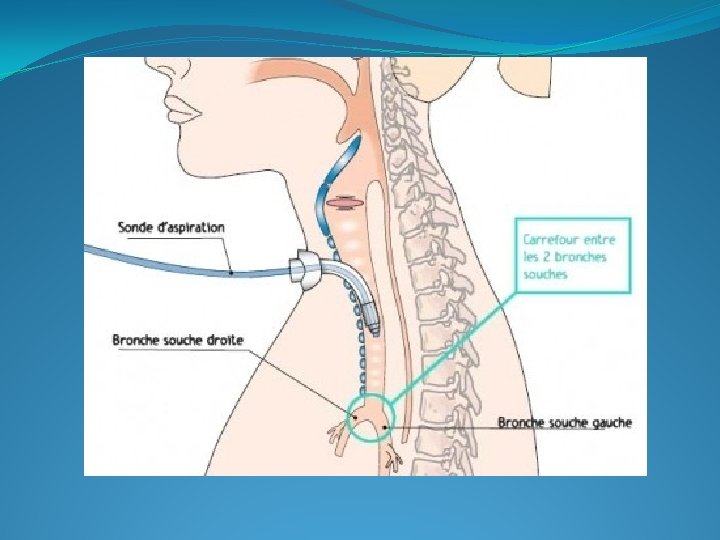
Définition de l’ Aspiration Trachéale (AT) �L’AT permet de restaurer la perméabilité des voies aériennes en aspirant les sécrétions bronchiques à l’aide d’une sonde introduite dans la canule trachéale, afin de maintenir une ventilation efficace et prévenir les infections broncho pulmonaires.


Cadre législatif �Art. R 4311 -5 du CSP « Dans le cadre de son rôle propre l’IDE accomplit les actes ou dispense les soins suivants visant à identifier les risques et assurer le confort et la sécurité de la personne et de son environnement et comprenant son information et celle de son entourage : • 15° aspiration des sécrétions d’un patient qu’il soit ou non intubé ou trachéotomisé »

Objectifs �Maintenir la perméabilité des voies aériennes �Libérer les voies aériennes pour améliorer la ventilation �Prévenir la formation d’un bouchon muqueux �Améliorer les échanges gazeux �Prévenir une pneumopathie d’inhalation �Eviter l'obstruction de la sonde d'intubation ou de la canule de trachéotomie

Indications �Encombrement bronchique �Patient intubé �Patient trachéotomisé �Inefficacité de la kiné respiratoire

Comment reconnaître l’encombrement bronchique ? �L’encombrement bronchique s’évalue grâce à des signes cliniques ou a des examens : • Tirage (pincement des ailes du nez, contraction des muscles sterno-cléido-mastoïdien, effort inspiratoire) • Cyanose • Bruit hydro-aérique • Auscultation des deux champs pulmonaires • Baisse de la saturation (artérielle) • Désadaptation du rythme ventilatoire si patient ventilé (déréglage des paramètres du respirateur)

Contre indications �Hémorragie pulmonaire �Après administration intra-trachéale de surfactant attendre 6 à 12 heures avant d’aspirer (selon protocole du service) �Si désaturation non induite par un encombrement bronchique

Les préalables au soin �S’assurer que le patient soit apte à recevoir le soin (saturation, rythme cardiaque, tension) �Le matériel d’urgence doit être fonctionnel et prêt à être utilisé (AMBU, canule de remplacement, pince tripode, matériel d’aspiration) �Vérifier que le système d’aspiration stop-vide soit fonctionnel �Vérifier que le ballonnet de la trachéo soit gonflée à la bonne pression (25 à 30 mm. HG, avec manomètre) �Prévenir le patient (même sédaté) que le soin n’est pas douloureux mais qu’il peut être désagréable (provoque un réflexe de toux ou de reflux même chez patient sédaté) et avertir ++ si instillation �Ce soin est effectué en tablier, charlotte et masque (parfois lunettes de protection), lavage de main avant le soin

Les pré-requis �Connaissances de la cavité ORL, de l’arbre bronchique �Notions de physiopathologie respiratoire (capacité ventilatoire, pneumopathie. . . ) �Notions de physiologie sur la déglutition

MATERIEL

Matériel � Système d’aspiration : • Source de vide munie d’un manomètre • Réceptacle à usage unique • Tuyaux • Pince stop-vide : permet de déclencher des aspirations intermittentes • Sonde d’aspiration stérile de calibre adapté � Compresses stériles � Sérum physiologique pour instillation ou lubrifiant hydrosoluble en cas de bouchon muqueux � Eau pour le rinçage du système d'aspiration � Gants à usage unique � Tablier à usage unique, charlotte, lunette protection � Protection papier absorbante à usage unique � Sac à élimination des déchets papier et matériel non contaminé � Sac à élimination des déchets d'activités de soins à risques infectieux � Désinfectant de surface et chiffonnette � Nécessaire à l'hygiène des mains

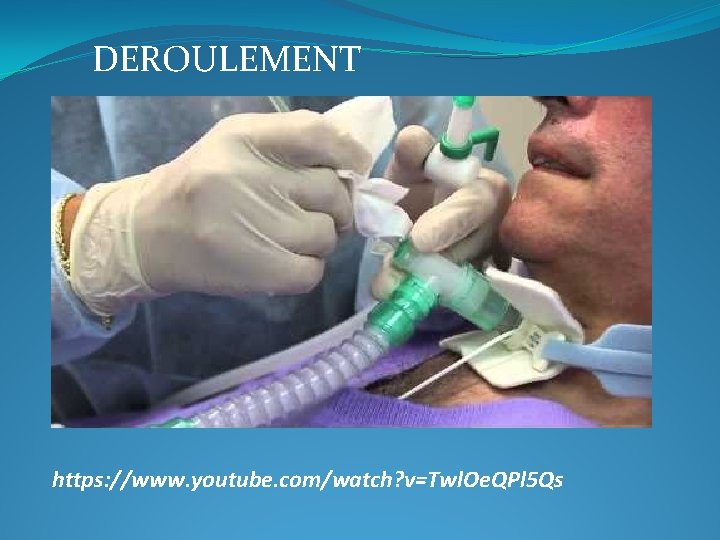
DEROULEMENT https: //www. youtube. com/watch? v=Twl. Oe. QPl 5 Qs

Déroulement du soin (1) �Préalable et préparation: • Prévenir le patient, lui expliquer le soin et ses objectifs • Evaluer et noter l’état clinique du patient : saturation, fréquence respiratoire, couleur des téguments • Brancher et vérifier le fonctionnement du système d’aspiration • S’habiller : tablier, charlotte, lunette + lavage des mains • Mettre la protection en papier sur le thorax du patient • Pré-oxygéner le patient si besoin • Ouvrir le sachet de compresses stériles • Ouvrir le sachet de la sonde stérile sans la sortir, conserver la sonde de façon aseptique dans son sachet • Enfiler les gants (protection soignant, sonde doit rester stérile)

Déroulement du soin (2) � L’aspiration : • Adapter le système d’aspiration à la sonde, la sortir de son emballage et la maintenir avec une compresse stérile • Introduire la sonde dans la canule de trachéo jusqu’à la butée (si canule fenêtrée mettre préalablement une canule non fenêtrée prévue à cet effet) • Ne jamais aspirer lors de la progression de la sonde, éviter les mouvements de va-et-vient • Aspirer par intermittence en remontant • Aspirer en remontant et en effectuant des mouvements de rotation, enrouler la sonde entre le pouce et l’index • Surveiller l’aspect clinique du patient • Jeter la sonde et la compresse dans le sac à élimination des déchets d'activités de soins à risques infectieux • Rincer le système d’aspiration avec de l’eau • A la fin des aspirations, jeter le matériel, changer le réceptacle en fonction du protocole • Effectuer un lavage simple des mains • Transmissions : aspect, quantité, odeur, tolérance, critère d'efficacité. Saturation avant et après le soin

L’évaluation du soin: ECORSET � ERGONOMIE - Le soignant est il en confort ? � CONFORT - Le patient est-il bien installé ? Est il prêt à recevoir le soin? Après le soin le patient s’est il senti soulagé par le soin, a-t-il une meilleure capacité respiratoire ? � ORGANISATION - Le matériel a-t-il été prévu ? en quantité adaptée ? L’organisation des soins est-elle logique et cohérente avec l’organisation du service ? � RELATION - Communiquez vous avec le patient ? � SECURITE - Le patient est-il en sécurité durant tout le soin ? Le Matériel d’urgence est il prêt en cas de besoin? � ECONOMIE - Utilisez-vous le matériel de façon adapté, sans gâcher inutilement � TRANSMISSIONS - Les transmission sont elles bien écrites (orales aussi), utilisables, datées, signées? Le soin était il efficace?

Les éléments de surveillance Avant le soin � état général du patient (coloration, tirage, sueur, agitation) => réaction à l'intrusion de la sonde � constantes du respirateur (pressions) � augmentation de la Fi. O 2 si nécessaire (patient ventilé) Pendant le soin � être vigilant aux bradycardies (pédiatrie) � surveillance de la Spo 2 (si besoin augmentation de la Fi. O 2 ou mettre un peu d’oxygène) � Coloration et réaction du patient (cyanose, spasmes) Après le soin � vérifier la stabilité des constantes hémodynamiques et respiratoires � contrôler la Sp. O 2 � évaluer l'état général du patient � vérifier la bonne ventilation � vérifier les constantes du respirateur (pressions, spirométrie, Fi. O 2) � vérification des sécrétions: aspect, quantité, saignements � réactions du patient � Efficacité du soin (patient soulagé? )

Risques et complications �Désaturation voire hypoxie �Traumatisme (saignement) �Arrêt cardiaque �Infection �Bourgeons �Spasmes �Décanulation pendant le soin

Prévention des risques Patient � Risques infectieux: respect des règles d’hygiène et d’asepsie � Risque de décompensation respiratoire: préalables aux soins (paramètres vitaux) � Risque hémorragique : suivi des bonnes pratiques du soin � Risque de décompensation cardiaque (troubles du rythmes, bradycardie, arrêt) : préalables aux soins (paramètres vitaux) � Risque d’agitation: préalable au soin (prévenir le patient) � Risque de décanulation: sécurité du patient surveillance de celui-ci et du bon fonctionnement de son système (cordon collier bien mis) Soignant �Risques de projection et de contact avec les liquides biologiques (infectieux , AES): respect règles d’hygiènes et de bonnes pratiques �Risque de blessure suite à une mauvaise ergonomie : confort soignant, organisation de son espace et du matériel

FIN