INTUBATION TRACHEALE PAR FIBROSCOPIE P Carre Service danesthsie

INTUBATION TRACHEALE PAR FIBROSCOPIE P Carre Service d’anesthésie réanimation chirurgicale 2 CHU Pontchaillou Rennes 35033 Rennes Cedex 9

GENERALITES • La fibroscopie bronchique est la technique de référence pour l’intubation difficile (ID) prévue. • Elle doit être utilisée en première intention en cas d’intubation impossible prévue (antécédents d’intubation impossible, dysmorphie faciale majeure, rachis bloqué en flexion, ouverture de bouche inférieure à 25 mm) [ conférence d’experts SFAR 1996].

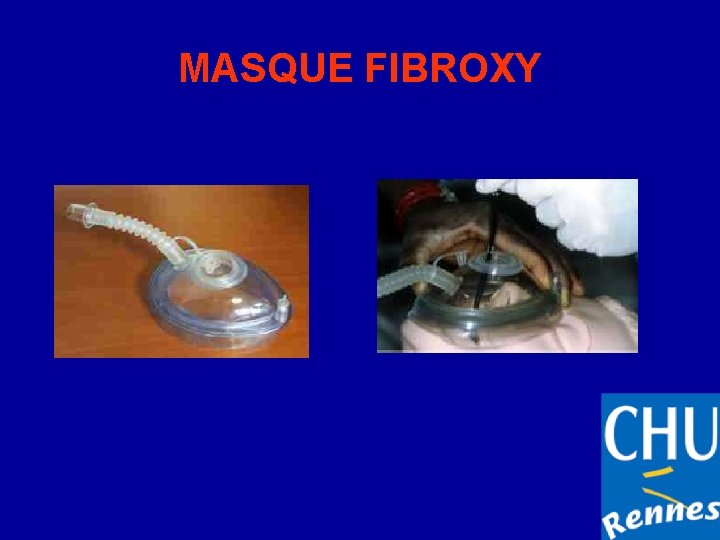
Préparation du patient à la fibroscopie • patient informé de la procédure avant le geste • Prémédication: hydroxyzine (1 mg. kg-1) + atropine (10μg. kg-1) iv 30 minutes avant la fibroscopie afin de limiter les secrétions. • Monitorage: saturomètre , cardioscope, pression artérielle non invasive, voie veineuse périphérique. • Oxygénothérapie continue +++ avant le geste par une préoxygénation au masque pendant le geste : sonde nasale ou canal opérateur du fibroscope. • Masque Fibroxy ® (laboratoire Péters) adapté à la fibroscopie 2 orifices : central pour le passage du fibroscope. inférieur avec un raccord annelé pour connexion à une valve d’ Ambu® ou un ballon d’anesthésie

ANESTHESIE LOCOREGIONALE DES VOIES AERIENNES • méchage nasal par compresse imbibée de 4 m. Lde lidocaine 5% naphazolinée 15 minutes avant (2 m. L dans chaque narine). vasoconstriction de la muqueuse nasale efficace qui limite le risque de saignement pendant la fibroscopie. • aérosol de lidocaïne 5% 15 minutes avant (5 m. L dans 5 m. L de sérum physiologique ) anesthésie satisfaisante de la muqueuse nasale , de l’oropharynx et de la glotte jusqu’à la carène. être complétée par l’injection de 2 à 3 m. L de lidocaine 1% par le canal opérateur sur la glotte, 1 minute avant le passage du fibroscope. • spray de lidocaïne 5% nécessite une vingtaine de pulvérisations sur muqueuse nasale et oropharynx; complété par lidocaïne 1% sur la glotte à travers le fibroscope. • bloc trachéal (4 m. L de lidocaïne 1% à travers la membrane cricothyroïdienne) associé au bloc bilatéral du nerf laryngé supérieur (4 m. L de lidocaïne 1% au niveau de chaque grande corne de l’os hyoïde ) (anesthésie des muqueuses de la glotte à la carène). • Les différentes techniques d’ALR peuvent être associées. . La dose maximale de lidocaïne ne doit jamais être dépassée (7 mg. kg-1) en raison du risque de toxicité cardiaque et neurologique.

ANESTHESIE GENERALE • • La sédation se pratique par titration et doit pouvoir être rapidement réversible. Le maintien d’une ventilation spontanée de qualité doit être le premier objectif de l’anesthésie générale pour l’ID. Surtout nécessaire au passage de la sonde dans les narines (moment le plus douloureux) et dans la trachée (toux). Propofol seul administré par bolus iv, aivoc (concentration cible=3µg. ml-1) ou perfusion continue (1 mg. kg-1 suivi de 10 mg. kg -1 . h-1) + ALR des voies aériennes . Sévorane seul + ALR des voies aériennes Morphiniques et benzodiazépines ont l’inconvénient majeur de générer potentiellement une apnée centrale ou obstructive (relâchement de la musculature laryngée à faible dose avec le midazolam). ont une durée d’action longue hormis le rémifentanil. Leur emploi implique le recours possible à tout moment d’antidotes : naloxone, flumazénil. La fibroscopie s ‘effectuera exclusivement à l’état vigile lorsqu’une intubation impossible est prévue ou en cas d’estomac plein (méchage nasal ou spray nasal uniquement).

PREPARATION DU FIBROSCOPE • • • . Procédure de désinfection édictée par le CLIN de l’établissement et la législation en vigueur. Fibroscope de diamètre externe inférieur ou égal à 6 mm. Lubrifié avec un gel de type KY sur la gaine extérieure. Sonde trachéale lubrifiée à l’intérieur et sur sa face externe, de diamètre égal au diamètre externe du fibroscope + 2 mm, sans œillet latéral (source de fausse route), si possible armée (plus grande souplesse). Raccord à une source d’oxygène adapté au canal opérateur du fibroscope. Aspiration vérifiée en plongeant l’extrémité distale du fibroscope dans un flacon de sérum physiologique. Béquillage vérifié. Raccord à une source de lumière froide ou pile ; mise au point de l’oculaire. Seringue de 20 m. L remplie de lidocaïne 1% prête à l’emploi. Table spécifique pour la fibroscopie distincte du chariot d’anesthésie. Boite d’intubation difficile à portée de main. Après utilisation, gaine externe du fibroscope essuyée et rinçée, canal d’aspiration rinçé au sérum physiologique. Procédure de désinfection avant prochaine utilisation.

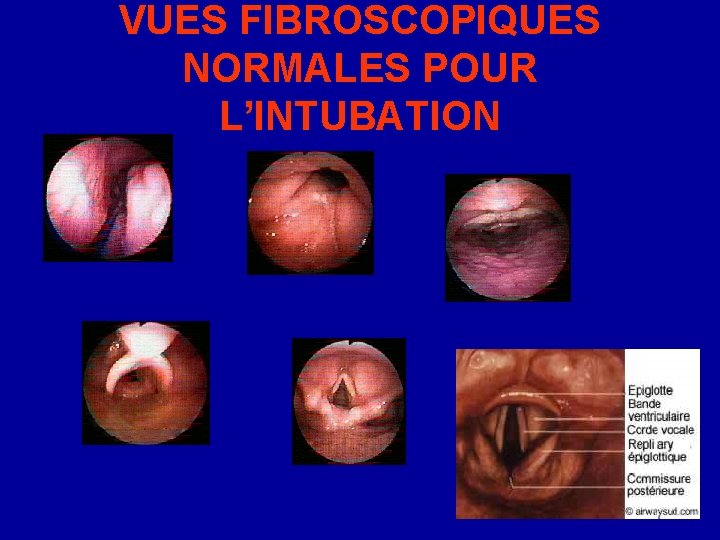
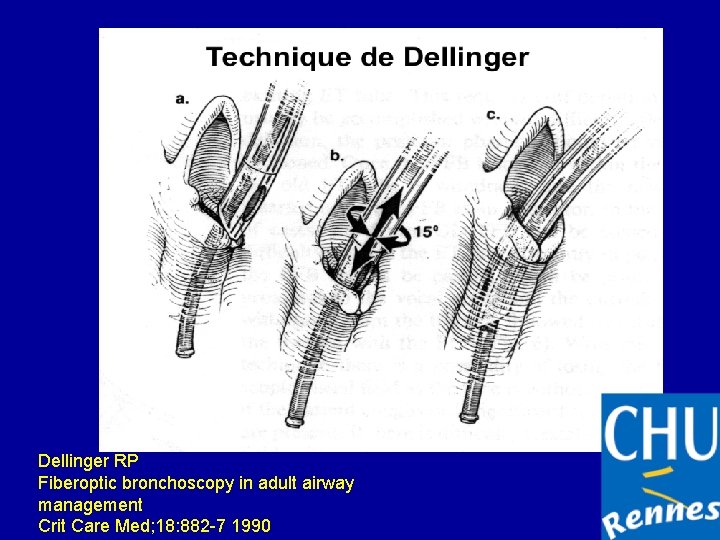
MANIPULATION DU FIBROSCOPE • L’opérateur se tient soit face à la tête du patient qui est en décubitus dorsal; la vision glottique est alors habituelle. • Soit latéralement au patient qui est position demi assise, l’image est alors inversée. • Le fibroscope est tenu par la main dominante de l’opérateur ; La poignée du fibroscope est manipulée par la main non dominante. Le fibroscope doit toujours être tendu. • • • La vision est centrée sur les structures anatomiques recherchées. Il faut avancer toujours lentement, utiliser le béquillage avec une faible amplitude, et reconnaître formellement les éléments anatomiques visualisés. • Quand ces éléments ne sont pas reconnus, reculer en restant médian, et explorer dans les 4 quadrants grâce au béquillage (vers le haut et le bas), puis grâce à la rotation du poignet (à droite et à gauche). • La vision par le fibroscope est élargie (fausse estimation des distances et des dimensions) et intermittente (secrétions ou par le contact muqueux).

TECHNIQUE D’ INTUBATION PAR FIBROSCOPE • Le maintien de l’oxygénation est primordiale pendant l’intubation. Le geste sera précédé d’une préoxygénation • L’intubation peut être orotrachéale : risque de morsure (canule de type ovassapian). • L’intubation peut être nasotrachéale: risque d’hémorragies par lésion des cornets. introduction verticale et biseau de la sonde orienté vers le plancher et la cloison nasale ; • Soit la sonde trachéale est insérée d’abord dans le nez , glissée sur un mandrin (sonde d’aspiration)descendu au plus près de la glotte, puis le fibroscope est introduit dans la sonde. • Soit la sonde est enfilée sur le fibroscope qui joue le rôle d’un mandrin cathétérisant la glotte en premier. • La descente de la sonde sur le fibroscope utilisé comme tuteur est débutée quand la carène a été identifiée. • cordes vocales fermées: instiller quelques m. L de lidocaïne par le canal opérateur sur les cordes vocales • La sonde bute sur les cartilages aryténoïdes: rotation de la sonde sur le fibroscope • Sonde trachéale en place si carène et extrémité distale de la sonde trachéale visualisées. Retrait doux du fibroscope sans béquillage et sans forcer en repérant la carène , les anneaux trachéaux, l’extrémité distale de la sonde et la lumière de la sonde. • Le ballonnet est gonflé et la sonde est fixée après avoir contrôlé l’existence d’un capnogramme et d’une auscultation symétrique. • L’anesthésie peut alors seulement être approfondie+++.
MASQUE FIBROXY
CANULES POUR FIBROINTUBATION ORALE

TECHNIQUE D’INTUBATION SOUS FIBROSCOPE
VUES FIBROSCOPIQUES NORMALES POUR L’INTUBATION
Dellinger RP Fiberoptic bronchoscopy in adult airway management Crit Care Med; 18: 882 -7 1990

PROBLEMES RENCONTRES LORS DE LA FIBROSCOPIE • C’est tout noir : source de lumière froide défaillante, ou fibres abîmées (points noirs). • C’est tout rouge : fibroscope collé à une muqueuse (reculer) ou optique souillée par secrétions (injecter du sérum physiologique dans le canal opérateur et aspirer, sinon nettoyer le fibroscope dans une cupule de sérum physiologique). • C’est flou : régler l’oculaire et/ou plonger l’extrémité distale dans du sérum physiologique afin d’évacuer la buée. • La base de langue gêne le passage : subluxer la mandibule, au besoin tracter la langue avec un laryngoscope. • L’épiglotte est très proche du mur pharyngé postérieur : placer la tête en hyperextension ou diminuer la sédation et placer le patient en position semi assise. • Le fibroscope ne passe pas la glotte : refaire une anesthésie locale, attendre et passer la glotte lors de la prochaine inspiration. • La sonde ne descend pas dans la glotte : la retirer, faire une rotation de 90° à 180° , réintroduire sans forcer. • La sonde ne descend pas dans la trachée : recommencer avec une sonde diamètre inférieur. • Le fibroscope ne peut pas être retiré : mobiliser la sonde, ne pas béquiller. Si échec, retirer l’ensemble fibroscope + sonde. ; Ne jamais forcer.

EXTUBATION APRES INTUBATION DIFFICILE • Stratégie d’extubation et/ou de réintubation établie à l’avance. • Extubation réalisée chez un patient conscient , normothermique, normotendu, décurarisé. • Après test de fuite (œdème obstructif de la muqueuse trachéale et laryngée? ): dégonflage du ballonnet, obstruction de la sonde avec un doigt, perception ou non du flux expiratoire dans la paume de la main). • Extubation au mieux effectuée sur guide : soit le fibroscope , soit guide échangeur creux (Laboratoires Cook) préalablement lubrifié permettant une ventilation sous pression si besoin .

ECHECS ET LIMITES DE LA FIBROSCOPIE • • • Echecs dus à: apprentissage insuffisant, présence de secrétions (sang, vomissements. . ), d’œdème, de modifications anatomiques majeures (tumeur ORL), agitation du patient (manque d’information, d’anesthésie locale, de sédation). En cas d’échec, penser toujours à la possibilité de réveiller le patient. Si l’indication d’anesthésie générale est maintenue, le contrôle des voies aériennes peut être assuré par une intubation rétrograde avec repérage fibroscopique du mandrin, une trachéotomie sous anesthésie locale, une oxygénation transtrachéale par cathéter de Ravussin. • La mise en place d’un masque laryngé de type fastrach semble l’alternative la plus intéressante. • Les limites de la fibroscopie sont dues au coût de l’appareil, aux protocoles de désinfection drastiques , à un apprentissage long et nécessitant une pratique régulière. • Technique non adaptée à l’urgence (respect des procédures de désinfection et temps de manipulation). • • Dans l’ID prévue, elle doit être utilisée de première intention (taux de succès =100%). Par contre, de nombreuses tentatives d’intubation infructueuses avant la fibroscopie peuvent compromettre définitivement cet examen en raison de l’œdème et des secrétions.

APPRENTISSAGE DE LA FIBROSCOPIE • La fibroscopie ne s’apprend pas d’emblée sur patient anesthésié • Elle s’apprend sur mannequin ou en consultation de pneumologie ou ORL, encadré par des opérateurs confirmés, sur des patients vigiles. • Le système vidéo est très utile. • Le passage à la pratique sous AG doit être encadré par des opérateurs confirmés pour les 10 premières fibroscopies. • La pratique ultérieure doit rester régulière. • le CIDR : Collectif intubation difficile de Rennes

PROTOCOLE D’ANESTHESIE POUR L’INTUBATION SOUS FIBROSCOPE (CIDR 2003) 1) intubation difficile sous fibroscopie programmée • préoxygéner et oxygéner le patient pendant toute la procédure+++ • Atropine 20 µg/kg 45 minutes avant le geste utile pour assécher les secrétions. • Pratiquer d'abord une ALR des voies aériennes. • L'ALR seule suffit pour la fibroscopie si elle est de bonne qualité • C'est le passage des fosses nasales qui est le plus désagréable. • - Méchage nasal xylocaïne naphazolinée 5% 2 ml dans chaque narine 15 minutes avant le geste • coton imbibé de xylocaïne roulé et enfoncé au fond de la narine avec une pince de Politzer ou une pince à pansement. Ce méchage a l'avantage de produire une vasoconstriction des muqueuses nasales, ce qui limite le risque de saignement. • -Nébulisation de xylocaïne 5% par aérosol 5 ml dans 5 ml de sérum physiologique 15 minutes avant le geste. • - Sprays de xylocaïne 5% dans les fosses nasales puis dans l'oropharynx et sur la base de langue associé à une instillation de 3 ml xylocaïne 1% en regard de la glotte repérée sous fibroscopie. • - Bloc intercricothyroidien avec 4 ml de xylocaïne 2% (anesthésie de la glotte à la carène) associé à un bloc des nerfs laryngés supérieurs 4 ml de xylocaine 2% de chaque côté (anesthésie supraglottique). • Plusieurs techniques d'ALR peuvent être associées mais la dose maximale de lidocaïne de 7, 5 mg/kg ne doit jamais être dépassée. ++++ • Une sédation est possible en complément de l' ALR et doit se faire en ventilation spontanée stricte+++ • Elle est utile chez le patient pusillanime, en cas d'échec partiel de l' ALR ou à la demande de l'opérateur. • La sédation ne doit pas conduire à une apnée: éviter les benzodiazépines (apnée centrale et obstructive par collapsus pharyngé) et les morphiniques en l'absence d'antidotes. Si un morphinique est utilisé, choisir le rémifentanil de courte durée d'action. • Privilégier le propofol seul en titration : 50 mg à 100 mg puis 10 mg à la demande • AIVOC avec concentration cible 3µg/ml • Sévorane seul possible : induction avec une fraction inspirée de 8% en O 2 pur, obtention d’une fraction expirée de 5%, ventilation manuelle pendant 30 secondes, disparition du réflexe ciliaire, intubation sous fibroscope 2) Intubation difficile prévue en urgence ou intubation impossible prévue (ouverture de bouche inférieure à 20 mm, dysmorphie faciale sévère de l'enfant, rachis bloqué en flexion, antécédents d'intubation impossible) • La technique doit être strictement vigile sous ALR seule+++ • L'oxygénation est permanente. • Pratiquer de préférence un méchage nasal à la xylocaïne naphazolinée qui permet la vasoconstriction des muqueuses et a peu de répercussion sur les réflexes de protection • Spray nasal uniquement également possible • Toutes les autres techniques d'ALR des voies aériennes peuvent générer une diminution des réflexes de protection et donc aboutir à une inhalation en l'absence de sédation 3) Pour toute intubation trachéale sous fibroscope, l’anesthésie générale ne sera approfondie que si les 4 conditions suivantes sont réunies : retrait intégral du fibroscope du tube trachéal, gonflage du ballonnet, fixation de la sonde trachéale, vérification de l’existence d’un capnogramme (au moins 6 cycles bien formés) , auscultation pulmonaire symétrique. • . 4) En extrême urgence, la fibroscopie n'est pas l'examen à réaliser; l'anesthésiste doit à tout moment maitriser l'oxygénation du patient donc savoir poser l'indication d'un dispositif supralaryngé (masque laryngé ou fastrach), conduire une ventilation transtrachéale (KT de ravussin , cricothyroïdotomie) avec manujet si possible. • La trachéotomie est un geste de deuxième intention réalisée par l'ORL dans des conditions techniques et d'aseptie correctes. • 5) La stratégie d’extubation est prévue à l’avance : test de fuite, extubation sur fibroscope ou guide

REFERENCES • Cros AM, Bourgain JL, Ravussin P. Les voies aériennes: leur contrôle en anesthésie réanimation. Editions Pradel 1999. • Boisson- Bertrand D, Bourgain JL, Camboulives J, Crinquette V, Cros AM, Dubreuil M, Eurin B, Haberer JP, Pottecher T, Thorin D, Ravussin P, Riou B. Intubation difficile conférences d’experts SFAR. Ann Fr Anesth Réanim 1996 ; 15 : 207 -14. • Site internet: : http//www. airwaysud. com • Fischler M. Techniques de l’intubation facilitée par fibroscopie. Formation des référents aux techniques d’intubation difficile. Institut Gustave Roussy Villejuif 13 -14 juin 2002
- Slides: 19