RLE DE LAIDESOIGNANT EN PNEUMOLOGIE 1142020 1 Le



























- Slides: 32

RÔLE DE L’AIDE-SOIGNANT EN PNEUMOLOGIE 11/4/2020 1

Le rôle de l’A. S s’inscrit : • Dans une approche globale du malade • En collaboration avec l’IDE, par l’observation des signes cliniques car il est au plus proche du patient 11/4/2020 2

Le rôle de l’A. S concerne : • La surveillance de toutes les pathologies pulmonaires • La préparation et la surveillance de certains soins • La gestion et l’entretien du matériel • La participation à la prévention 11/4/2020 3

Les pré-requis pour travailler en pneumologie • L’anatomie –physiologie des appareils respiratoire et cardio-vasculaire • Les pathologies respiratoire et cardiovasculaire • Les besoins de V. H. (respirer, éviter les dangers) 11/4/2020 4

Les pré-requis pour travailler en pneumologie • La surveillance des paramètres(fréquence respiratoire, saturation, signes d’hypoxie) • Les soins en pneumologie • Les gestes d’urgence (AFGSU) • Les règles d’hygiène dans la gestion et le stockage du matériel médical 11/4/2020 5

AU NIVEAU RELATIONNEL Patient souvent angoissé : • symptômes souvent anxiogènes • inquiétude du diagnostic inconnu 11/4/2020 Attitude du soignant : • • Rassurante Calme Disponible Écoute attentive 6

La préparation et la surveillance de certains soins • L’oxygénothérapie • L’aérosol non médicamenteux • Préparation du matériel pour l’aspiration trachéo-bronchique 11/4/2020 7

L’OXYGENOHERAPIE • Elle relève de la prescription médicale et de la compétence de l’IDE • L’A. S. collabore dans la surveillance du patient et du dispositif • L’A. S doit se renseigner auprès de l’IDE pour les gestes de la vie quotidienne (toilette, repas, déplacement pour les examens) 11/4/2020 8

OBJECTIF • Apport d’O 2 par sonde, par lunettes ou par masque chez un patient en hypoxie: – Pa. O 2 < 80 mm Hg – Sa. O 2 < 90 %

MATERIEL • Une source d’O 2 • Un débit-litres • Un aqua-pack ou barboteur • Tuyau de raccordement ou tubulure à O 2 • Un moyen matériel d’administration d’O 2 » Sonde ( + sparadrap) » Lunettes » Masque

A) La Sonde à oxygène

B) Les lunettes à oxygène

C) Le masque à oxygène

A) SURVEILLANCE CLINIQUE • Diminution voire disparition de la cyanose • Diminution de la dyspnée • Normalisation de la fréquence respiratoire Effets secondaires: • Sueurs, agitation • Céphalées ou euphorie = signes de surdosage • Surveillance de l’état de conscience, somnolence, propos incohérents (hypercapnie)

B) SURVEILLANCE DU DISPOSITIF • Circuit non interrompu • Matériel bien en place (sonde, lunettes, masque) • Tubulures non désadaptées, non coudées • Humidificateur fonctionnel • Débit conforme à la prescription

PRECAUTIONS STANDARTS GAZ INFLAMMABLE : • NI LE PATIENT NI SON ENTOURAGE NE FUME • PAS D’UTILISATION DE CORPS GRAS (RISQUE DE BRULURE)

L’AEROSOL NON MEDICAMENTEUX DEFINITION C’est la diffusion par voie aérienne, dans les voies respiratoires, d’un micro-brouillard de substances aqueuses propulsé par un gaz. BUT: humidifier les voies aériennes

LE NEBULISEUR ULTRASONIQUE • HUMIDIFICATION • NEBULISATION

L’AEROSOL MECANIQUE AVEC MASQUE NASOBUCAL Modèle hospitalier Modèle de ville

PREPARATION DU SOIN Ø Planifier le soin à distance des repas Ø Expliquer le soin au patient Ø Préparer le matériel: • • • Source de propulsion (air ou O 2) Débit-litre Tuyau de raccordement + Masque + Nébuliseur Sérum physiologique à nébuliser Plateau ; Haricot

REALISATION DU SOIN o Installer le patient en position assise ou demi-assise o Le faire moucher ou cracher si besoin o Ouvrir le débit-litre et vérifier l’apparition du micro brouillard o Vérifier l’étanchéité du système o Adapter le masque au patient en ajustant le pince-nez

REALISATION DU SOIN o Expliquer au patient de respirer normalement ; si possible inspiration nasale et expiration buccale o Mettre à disposition crachoirs, mouchoirs, papiers o Mettre la sonnette à proximité o Noter l’heure du début du soin et fixer avec le patient l’heure de fin de soin ( en général 15 à 20 min)

SURVEILLANCE • Au cours du soin, vérifier : – la bonne position du masque, – l’observance du traitement par le malade – les paramètres tels que: fréquence respiratoire, pulsations

APRES LE SOIN • Fermer le débit-litre et vérifier le débit d’O 2 • Nettoyer le masque • Evaluer l’efficacité du soin – Temps respecté – Quantité et aspect des expectorations • Planifier le prochain aérosol • Réinstaller la personne si besoin • Proposer un soin de bouche • Assurer des transmissions écrites et orales

L’aspiration trachéo-bronchique • Geste infirmier, invasif, aseptique • Introduction d’une sonde d’aspiration bronchique reliée à une source de vide dans l’arbre trachéobronchique d’un patient? intubé ou non, trachéotomisé ou non, afin d’aspirer les sécrétions qui l’encombrent et de maintenir la perméabilité de ses voies aériennes

INDICATIONS • Encombrement bronchique majeur • Que le patient ne parvient pas à lever seul • Suite à un aérosol fluidifiant • Recueil des expectorations pour analyse complémentaires

PREPARATION DU MATERIEL (1) • Prise murale de vide avec manomètre d’aspiration (mini 100 mm Hg et maxi 600 mm Hg) muni d’un filtre • Des tubulures universelles à renflements, propres, non stériles, à patient unique

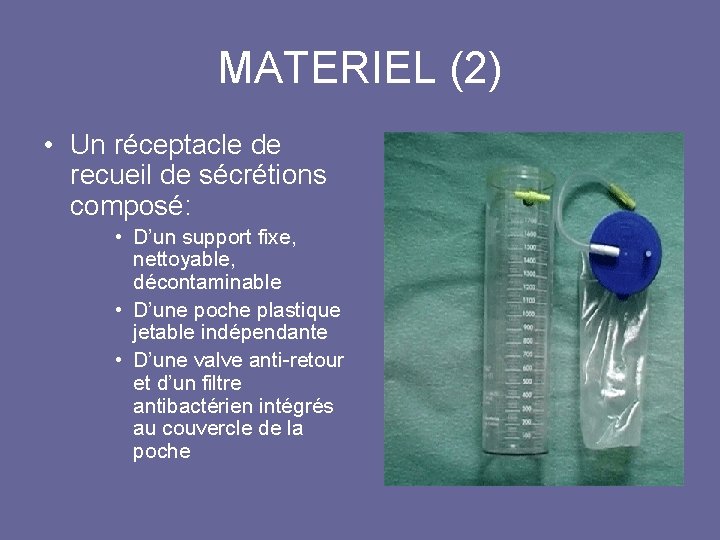
MATERIEL (2) • Un réceptacle de recueil de sécrétions composé: • D’un support fixe, nettoyable, décontaminable • D’une poche plastique jetable indépendante • D’une valve anti-retour et d’un filtre antibactérien intégrés au couvercle de la poche

MATERIEL (4) • Un flacon d’eau stérile (1 l ou 500 ml) • Une sonde d’aspiration gainée stérile

MATERIEL (5) • POUR LE PATIENT: • Protection type Méprotec • POUR LE SOIGNANT : • • • Avant et après le soin : friction S. H. A Ports de gants à usage unique Lunettes ou visière Masque Sur blouse recommandée

SURVEILLANCE • Faciès du patient • Fréquence respiratoire • Amélioration de l’encombrement bronchique • Sa. O 2 augmentée

ASPECT RELATIONNEL • ESSENTIEL POUR : – L’information du patient et le déroulement des différents soins – La prévention concernant les habitudes de vie – La prise en charge des patients souvent anxieux – la démarche de soins palliatifs( Situations difficiles de fin de vie) qui nécessitent une: » Cohésion de l’équipe » Formation de l’équipe » Soutien du patient et de la famille 11/4/2020 32