FARMACI ANTITROMBOTICI Anticoagulanti Antipiastrinici Trombolitici FARMACI ANTITROMBOTICI Sommario

FARMACI ANTITROMBOTICI Anticoagulanti - Antipiastrinici - Trombolitici

FARMACI ANTITROMBOTICI Sommario Ø Obiettivo della terapia con i farmaci anticoagulanti, antiaggreganti piastrinici e trombolitici è (interferendo sul processo emostatico) di ridurre la morbilità e mortalità da patologie tromboemboliche. Ø Il beneficio dei farmaci antitrombotici nel trattamento della trombosi e dell’embolismo è oggi ben documentato. Ø La terapia con anticoagulanti e antiaggreganti è di tipo profilattico tesa a prevenire la formazione di un trombo o limitare la sua estensione e frammentazione (embolizzazione). Ø I farmaci trombolitici, se somministrati precocemente, possono accelerare la lisi di un trombo preformato.

FARMACI ANTITROMBOTICI: Sommario Ø Gli antiaggreganti piastrinici sono potenzialmente utili nel prevenire la formazione di trombi primariamente nelle arterie ma anche nella circolazione venosa. Ø Particolare enfasi va posta nel riconoscimento dei pazienti a rischio di trombosi, nella diagnosi precoce e nel sollecito trattamento delle trombosi venose profonde (TVP) Ø L’efficacia e la sicurezza degli anticoagulanti dipende dall’attenta regolazione dell’intensità della risposta farmacologica, infatti il margine tra terapia adeguata e rischio emorragico è relativamente ristretto. Ne consegue che i dosaggi vanno aggiustati a seconda delle caratteristiche del paziente da trattare. Ø Nei pazienti in trattamento con farmaci anticoagulanti, antipiastrinici o trombolitici gli infermieri devono porre particolare attenzione nel rilevare segni e sintomi indicativi di eventi emorragici,

TROMBOSI Ø Coagulazione del sangue che avviene nel tempo e nel luogo sbagliato Ø Trombi venosi, i cosiddetti trombi rossi, con poche piastrine e molti GR Ø Trombi arteriosi, i cosiddetti trombi bianchi, composti prevalentemente da piastrine
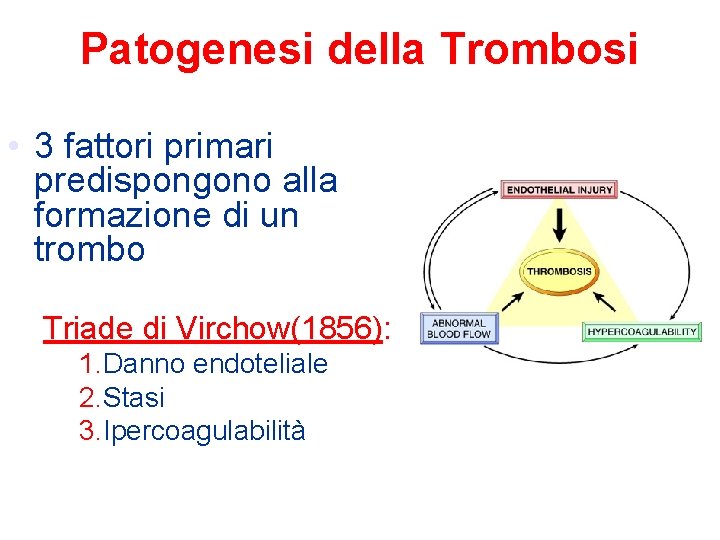
Patogenesi della Trombosi • 3 fattori primari predispongono alla formazione di un trombo Triade di Virchow(1856): 1. Danno endoteliale 2. Stasi 3. Ipercoagulabilità

Conseguenze cliniche della trombosi 1. Ostruzione di arterie e vene – Ischemia o necrosi dei tessuti vascolarizzati 2. Embolizzazione Angina Infarto del miocardio Stroke Trombosi vene profonde
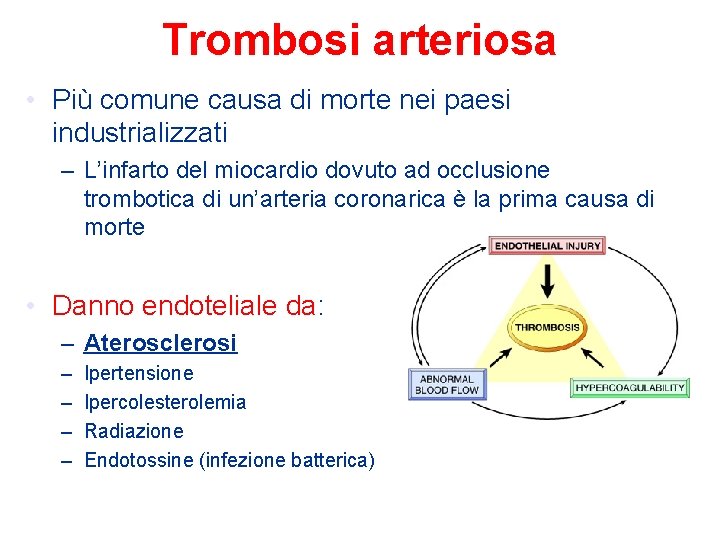
Trombosi arteriosa • Più comune causa di morte nei paesi industrializzati – L’infarto del miocardio dovuto ad occlusione trombotica di un’arteria coronarica è la prima causa di morte • Danno endoteliale da: – Aterosclerosi – – Ipertensione Ipercolesterolemia Radiazione Endotossine (infezione batterica)
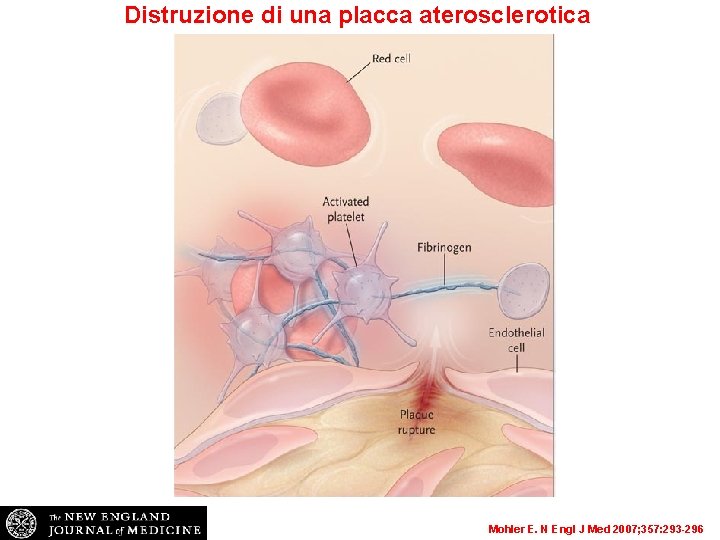
Distruzione di una placca aterosclerotica Mohler E. N Engl J Med 2007; 357: 293 -296
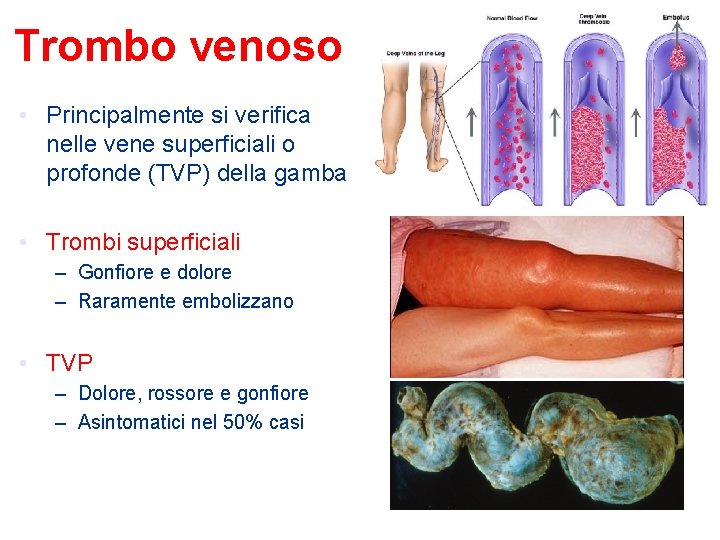
Trombo venoso • Principalmente si verifica nelle vene superficiali o profonde (TVP) della gamba • Trombi superficiali – Gonfiore e dolore – Raramente embolizzano • TVP – Dolore, rossore e gonfiore – Asintomatici nel 50% casi
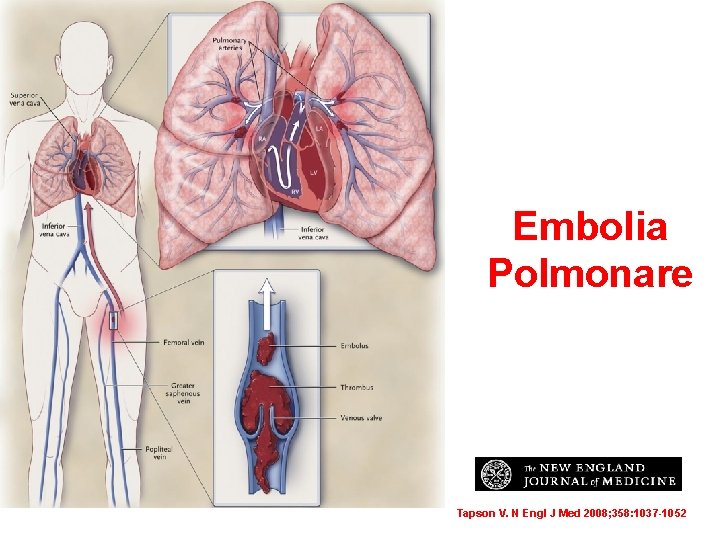
Embolia Polmonare Tapson V. N Engl J Med 2008; 358: 1037 -1052

CAUSE DI TROMBOSI Ereditarie Acquisite Fattore V di Leiden Deficit Antitrombina III Deficit proteina C Deficit proteina S Omocisteinuria LES Neoplasie Malattie ematologiche Diabete Mellito Scompenso Cardiaco Gravidanza Postoperatorio Immobilizzazione
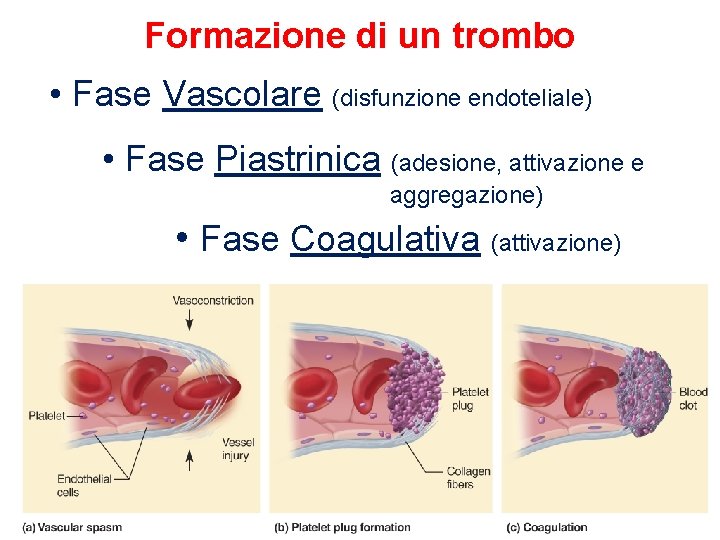
Formazione di un trombo • Fase Vascolare (disfunzione endoteliale) • Fase Piastrinica (adesione, attivazione e aggregazione) • Fase Coagulativa (attivazione)
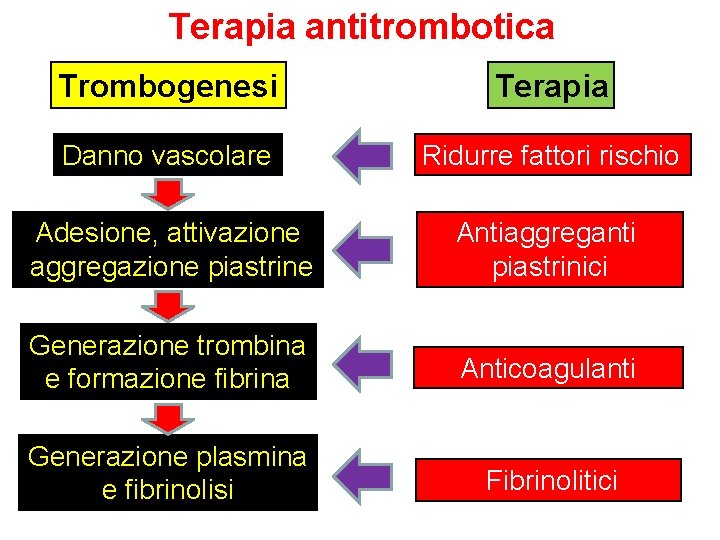
Terapia antitrombotica Trombogenesi Terapia Danno vascolare Ridurre fattori rischio Adesione, attivazione aggregazione piastrine Antiaggreganti piastrinici Generazione trombina e formazione fibrina Anticoagulanti Generazione plasmina e fibrinolisi Fibrinolitici

Fase piastrinica ü Le piastrine sono cellule anucleate che derivano dai megacariociti ü L’integrità vascolare (endotelio) ne previene l’adesione e la attivazione ü Dopo danno vascolare (meccanico o chimico) le piastrine aderiscono al sottoendotelio o all’endotelio ü Subiscono quindi un cambiamento di forma (shape change), il rilascio del contenuto degli alpha-granuli (ADP) e aggregano
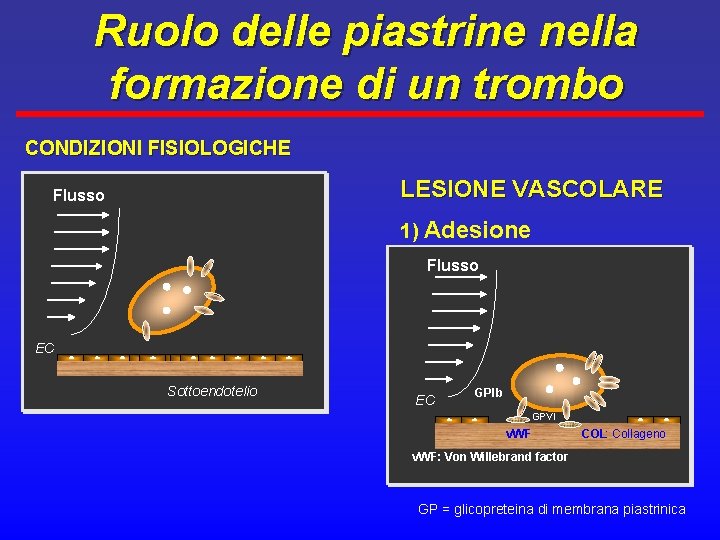
Ruolo delle piastrine nella formazione di un trombo CONDIZIONI FISIOLOGICHE LESIONE VASCOLARE Flusso 1) Adesione Flusso EC EC Sottoendotelio EC GPIb GPVI v. WF COL: Collageno v. WF: Von Willebrand factor GP = glicopreteina di membrana piastrinica
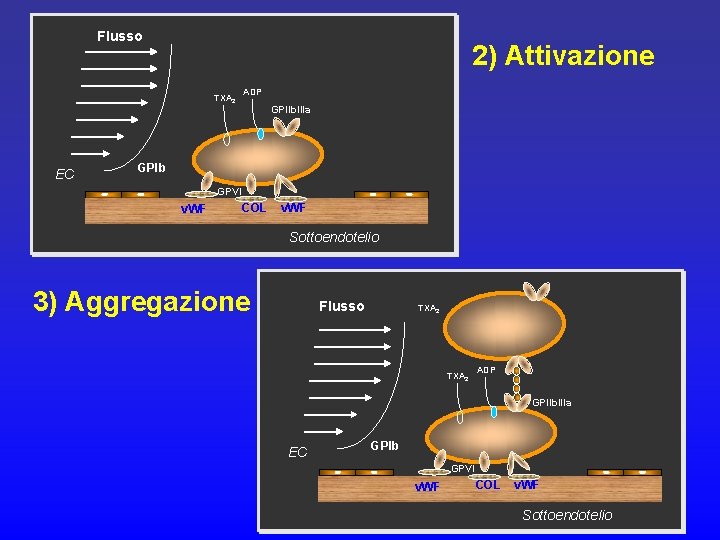
Flusso 2) Attivazione TXA 2 EC ADP GPIIb. IIIa GPIb GPVI v. WF COL v. WF Sottoendotelio 3) Aggregazione Flusso TXA 2 ADP GPIIb. IIIa EC GPIb GPVI v. WF COL v. WF Sottoendotelio
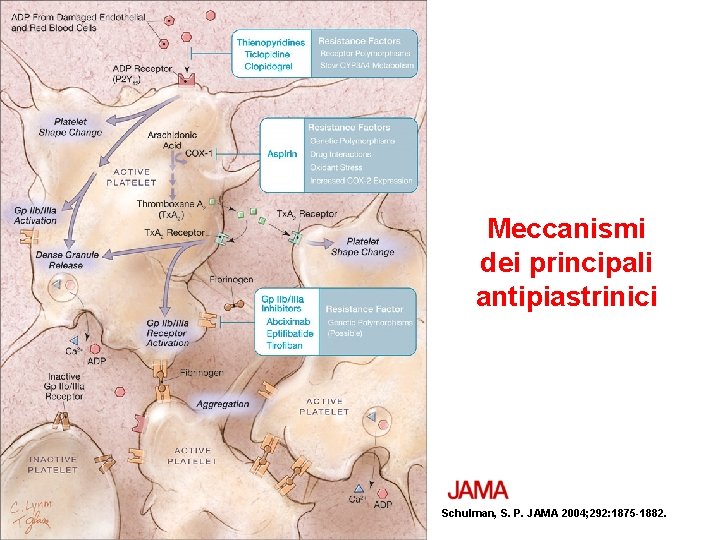
Meccanismi dei principali antipiastrinici Schulman, S. P. JAMA 2004; 292: 1875 -1882.

ANTIAGGREGANTI PIASTRINICI Ø Aspirina (ac. Acetilsalicilico, ASA) (Ascriptin®, Cardioaspirin®, Cardirene®, Aspirinetta®) ü L’aspirina esplica la sua azione antiaggregante bloccando la sintesi del trombossano A 2 (aggregante piastrinico). ü L’effetto antiaggregante si ottiene con dosi da 75 a 325 mg/die. ü Dosi superiori sono potenzialmente meno efficaci in quanto si aumenta l’inibizione della prostaciclina (antiaggregante piastrinico), inoltre dosi superiori incrementano la tossicità.

Meccanismo antiaggregante dell’Aspirina TXA 2 Acetilazione irreversibile della cicloossigenasi-1 Blocco biosintesi piastrinica di TXA 2 v. WF, Fn Vn, Tsp Collagene PDGF, ßTG, PF 4 Blocco dell'amplificazione della aggregazione piastrinica da TXA 2 e da endoperossidi ciclici

Meccanismo e limiti dell’ aspirina v L’aspirina è l’unico FANS utilizzato come antiaggregante in quanto è l’unico che provoca inibizione irreversibile della cicloossigenasi, la cui conseguenza a livello delle piastrine (prive di nucleo e che quindi non possono sintetizzare COX) è una inibizione dell’attività del TXA 2 che permane per ~10 giorni (emivita piastrinica) v Non inibisce l’aggregazione indotta da agenti che non utilizzano il metabolismo dell’ac. arachidonico v Ipersensibilità e “resistenza” v Sanguinamenti gastrointestinali v Interazioni con altri farmaci con aumento rischio emorragico
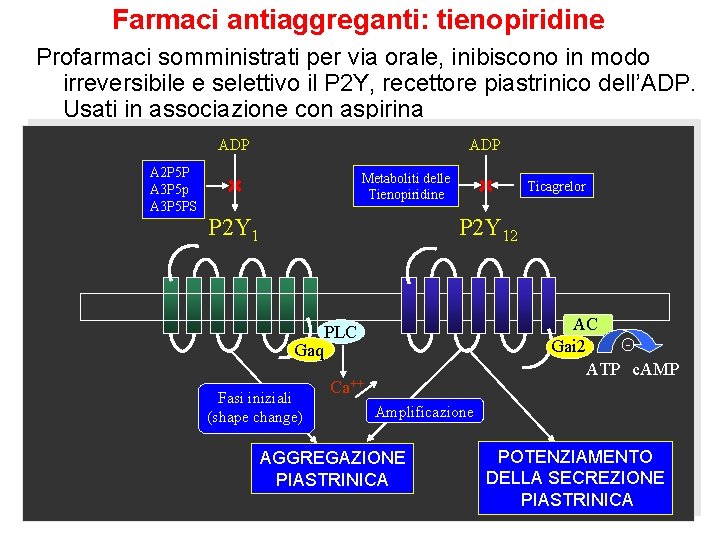
Farmaci antiaggreganti: tienopiridine Profarmaci somministrati per via orale, inibiscono in modo irreversibile e selettivo il P 2 Y, recettore piastrinico dell’ADP. Usati in associazione con aspirina ADP A 2 P 5 P A 3 P 5 p A 3 P 5 PS ADP Metaboliti delle Tienopiridine P 2 Y 1 Ticagrelor P 2 Y 12 Gaq Fasi iniziali (shape change) AC Gai 2 ATP c. AMP PLC Ca++ Amplificazione AGGREGAZIONE PIASTRINICA POTENZIAMENTO DELLA SECREZIONE PIASTRINICA

Antiaggreganti piastrinici tienopiridine Ø Ticlopidina (Generici, Antigreg®, Aplaket®, Tiklid®, etc. ) § Impedisce il legame del fibrinogeno alle piastrine attivate. Dovrebbe essere usata unicamente nei pazienti intolleranti all’aspirina. Somministrata per via orale. Il suo uso si è notevolmente ridotto per via dei nuovi composti (clopidogrel, prasugrel, ticagrelor) § Gli effetti avversi più importanti, oltre il rischio emorragico, sono nausea e diarrea (circa 10% dei pazienti) e gravi reazioni ematologiche (neutropenia, porpora trombocitopenica)

Antiaggreganti piastrinici tienopiridine Ø Clopidogrel (Generici, Plavix®, etc. ) § Appartiene alla stessa famiglia della ticlopidina, sicuramente minori effetti avversi a carico della crasi ematica § Profarmaco: la frazione attiva (via CYP 2 C 19) è circa il 3% della dose somministrata. Problema interazioni con inibitori dei CYP Ø Prasugrel (Efien®) Ø Ticagrelor (Brilique®) non è una tienopiridina e non è un profarmaco, però ha lo stesso meccanismo d’azione delle tienopiridine

Antiaggreganti piastrinici antagonisti del recettore della glicoproteina IIb/IIIa (usati in associazione con ASA ed eparina) ü Abciximab (Reopro®), ev ü Tirofiban (Aggrastat®), ev ü Eptifibatide (Integrilin®), ev

Antagonisti complesso GP IIb/IIIa Ø Abciximab: Abciximab forma chimerica dell’anticorpo monoclonale murino c 7 E 3 Fab diretto contro il complesso glicoproteico IIb/IIIa Ø Eptifibatide: antagonista peptidico della sequenza RGD del fibrinogeno Ø Fibani: Fibani composti peptidomimetici che inibiscono in modo competitivo il complesso GP IIb/IIIa

Indicazioni per la terapia antiaggregante v Prevenzione secondaria dell’infarto miocardico (ASA, clopidogrel, prasugrel, ticagrelor) v Prevenzione dell’infarto miocardico in pazienti con angina stabile o vasculopatie periferiche, soprattutto in quei pazienti con molti fattori di rischio (ASA, clopidogrel, prasugrel, ticagrelor) v Prevenzione dell’ictus e dei TIA (ASA usato spesso in associazione con dipiridamolo) v Dopo fibrinolisi o angioplastica percutanea (prasugrel, abciximab ed altri inibitori dei recettori GPIIb/IIIA)

Farmaci antipiastrinici • Reazioni avverse: – Emorragie Cefalea – Vomito – Rash cutanei – Vertigini – Diarrea • Ticlopidina e clopidogrel (prasugrel più raramente) possono causare: – Trombocitopenia

FASE COAGULATIVA DELL’EMOSTASI Ø Subito dopo che si è formato il tappo piastrinico viene attivata la cascata coagulativa. Ø Questa porta alla conversione del fibrinogeno in fibrina. Ø Questa via è regolata da cofattori cellulari e plasmatici.


Produzione di eparina
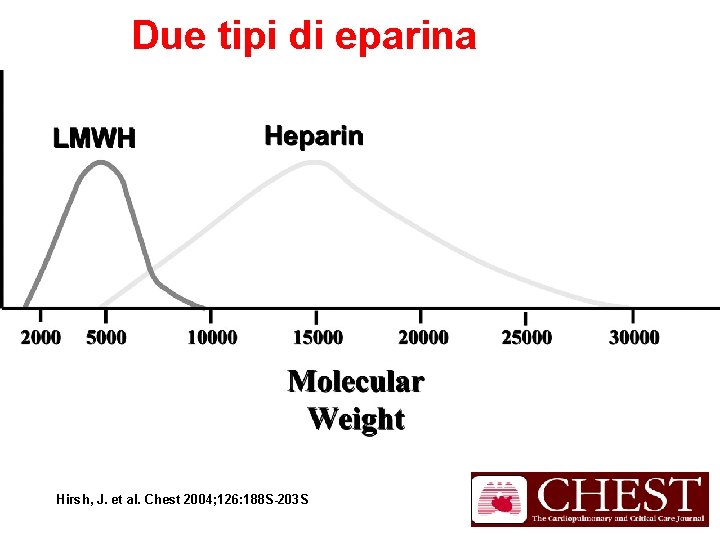
Due tipi di eparina Molecular weight distributions of LMWHs and heparin Hirsh, J. et al. Chest 2004; 126: 188 S-203 S
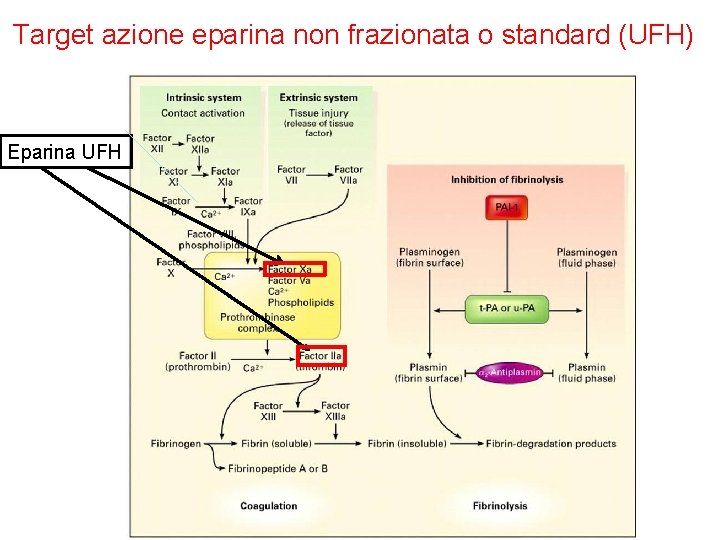
Target azione eparina non frazionata o standard (UFH) Eparina UFH
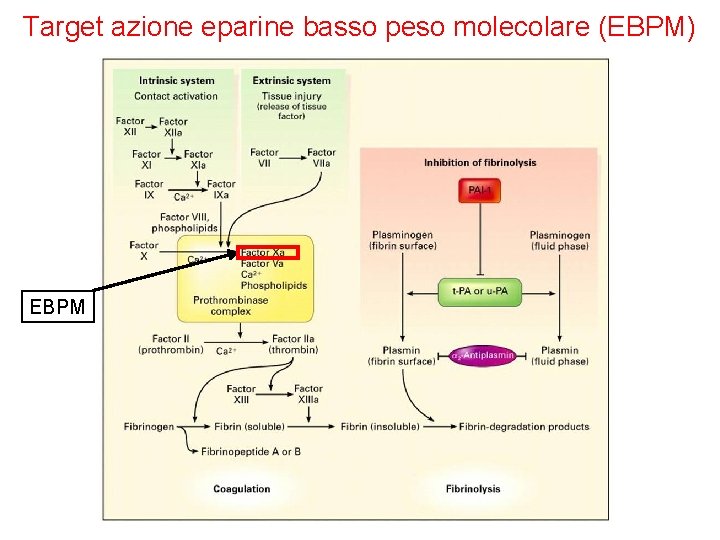
Target azione eparine basso peso molecolare (EBPM) EBPM
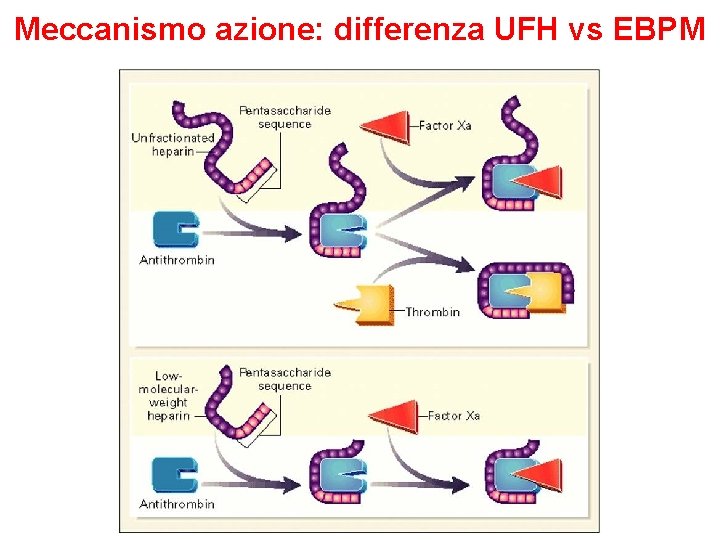
Meccanismo azione: differenza UFH vs EBPM

Eparina non frazionata Generici, Calciparina®, Reoflus®, Ateroclar®, Clarisco®, etc. Ø Mucopolisaccaride acido ad alto peso molecolare. L’eparina convenzionale viene estratta dall’intestino del maiale o dal polmone bovino. Nei preparati commerciali si trova sotto forma di sale sodico o calcico. Ø L’eparina viene misurata in unità mediante dosaggio biologico (1 unità di eparina è quella quantità che impedisce ad 1 ml di plasma di montone di coagulare, per 1 ora, dopo aggiunta di 0. 2 ml di Ca. Cl 2 all’ 1%). Ø L’eparina agisce aumentando l’effetto dell’inibitore plasmatico ANTITROMBINA III. L’antitrombina III inibisce diversi fattori della coagulazione in particolare la trombina (fatt. IIa) e il fattore Xa. Il legame dell’eparina con l’antitrombina aumenta di 1000 volte la velocità della reazione trombina-antitrombina

Eparina non frazionata Ø L’eparina standard non viene assorbita per via orale e si somministra per via endovenosa (bolo o infusione) o sottocutanea. Ø Quando somministrata per e. v. l’azione anticoagulante dell’eparina compare immediatamente, quando si somministra per via s. c. l’insorgenza dell’azione è ritardata di 1 -2 ore. Ø Non supera la barriera emato-encefalica e difficilmente quella placentare, pertanto l’eparina non è controindicata durante la gravidanza. Ø La terapia con eparina standard per via ev va monitorizzata tramite la misurazione del tempo di tromboplastina parziale attivata (a. PTT). I valori normali di a. PTT sono generalmente tra i 24 e 37 secondi (possono variare da pz). Durante terapia con eparina l’a. PTT deve essere mantenuto in un range di 1, 52, 5 volte i valori di controllo.

Eparina non frazionata Ø Oltre ai fenomeni emorragici, che sono i principali e più frequenti (5 -20%) eventi avversi dell’eparina, altre reazioni avverse da ricordare sono: trombocitopenia, febbre, orticaria, alopecia transitoria, iperlipidemia, priapismo, alterazioni test epatici. Più raramente può provocare asma, riniti, reazioni anafilattiche ed osteoporosi (solo a dosi elevate) Ø Si ricorda che pazienti a maggior rischio emorragico sono quelli con età superiore ai 60 anni, con patologie concomitanti, forti bevitori di alcool. Ø Nel caso di emorragie da eparina generalmente può essere sufficiente interrompere la terapia, tuttavia nei casi più gravi si può somministrare l’antagonista chimico specifico: il solfato di protamina

Eparine a basso peso molecolare (EBPM) Ø Dalteparina (Fragmin®) Ø Enoxaparina (Clexane®) Ø Nadroparina (Fraxiparina®, Fraxodi®, Seledie®, Seleparina®) Ø Parnaparina (Fluxum®) Ø Reviparina (Clivarina®) Ø Bemiparina (Ivor®)

Eparine a basso peso molecolare (EBPM) Ø Le eparine a basso peso molecolare sono isolate dall’eparina standard. Differiscono da questa sia per le proprietà farmacocinetiche per il meccanismo d’azione (azione solo sul fattore Xa). Ø Sono misurate in unità di attività anti-fattore Xa Ø Si somministrano per via sottocutanea. Hanno un’emivita più lunga rispetto all’eparina standard e questo riduce il numero di iniezioni/die (generalmente 1 o 2 al giorno). Ø Con le eparine a basso peso molecolare non è necessario monitorare il tempo di tromboplastina parziale. Ø Dimostrano pari efficacia rispetto all’eparina standard ma con minore rischio di eventi emorragici.
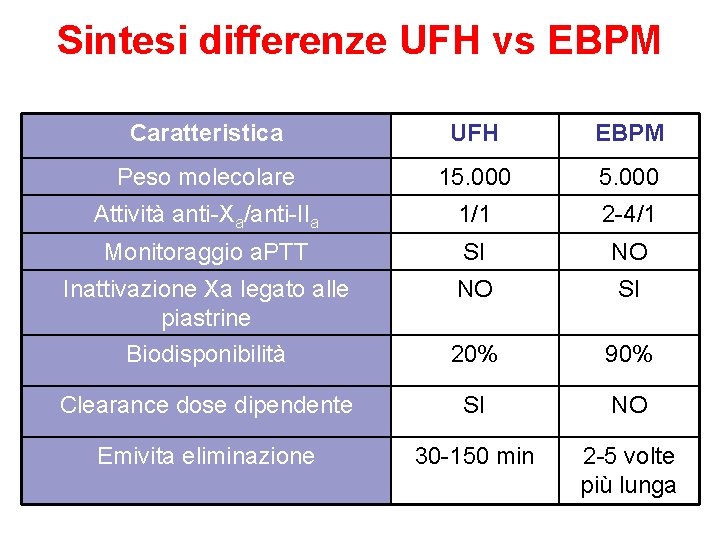
Sintesi differenze UFH vs EBPM Caratteristica UFH EBPM Peso molecolare 15. 000 Attività anti-Xa/anti-IIa 1/1 2 -4/1 Monitoraggio a. PTT SI NO Inattivazione Xa legato alle piastrine Biodisponibilità NO SI 20% 90% Clearance dose dipendente SI NO Emivita eliminazione 30 -150 min 2 -5 volte più lunga

Usi terapeutici dell’eparina Usata per: Ø Trattamento acuto di (eparina UFH ev) § Trombosi Venose Profonde § Embolia Polmonare Ø Profilassi di (EBPM sottocute) § Trombosi Venose Profonde § Embolia Polmonare § Post-PTCA (Angioplastica Coronarica Transluminale Percutanea)
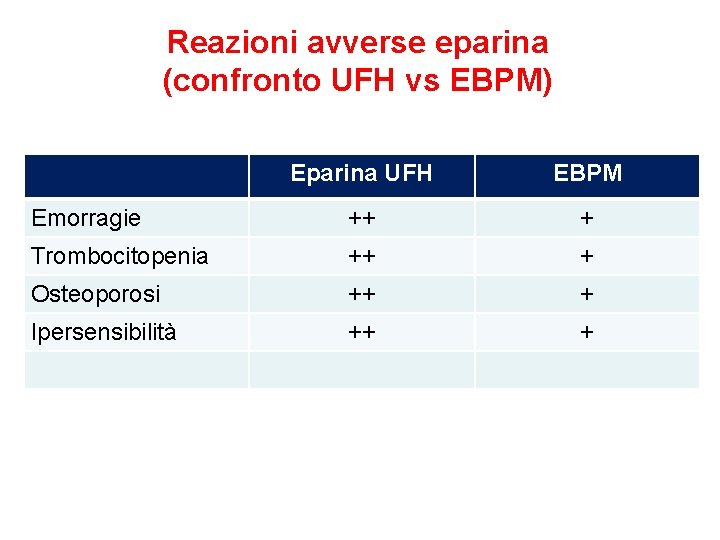
Reazioni avverse eparina (confronto UFH vs EBPM) Eparina UFH EBPM Emorragie ++ + Trombocitopenia ++ + Osteoporosi ++ + Ipersensibilità ++ +

FONDAPARINUX (Arixtra®) v v v Porzione pentasaccaridica dell’eparina Via somministrazione: sottocutanea Inibitore fattore Xa Non inattiva trombina Trattamento e profilassi TVP ed embolia polmonare v Monitoraggio non richiesto
FONDAPARINUX

Anticoagulanti Orali Antagonisti Vit. K (AVK) Ø Appartengono alla famiglia dei cumarinici. Il meccanismo d’azione consiste nel blocco dell’attivazione della vitamina K a livello epatico e impedendo quindi la sintesi dei fattori della coagulazione vitamino-K dipendenti (II, VII, IX, X) Ø Warfarin (Coumadin®) Ø L’azione anticoagulante non è immediata ma si osserva dopo 3672 ore (tempo necessario alla scomparsa dei fattori coagulazione già presenti nel plasma). La durata dell’effetto è di 2 -5 giorni. Non possono essere usati per una scoagulazione immediata del paziente ma utilizzati per terapie a lungo termine Ø I livelli terapeutici si valutano con l’International Normalized Ratio (INR) che vanno mantenuti entro l’intervallo 2 -3. Ø Acenocumarolo (Sintrom®) stesso meccanismo d’azione con efficacia e rischi comparabili, è meno utilizzato rispetto al warfarin che avendo un’emivita più lunga ha una maggiore stabilità d’azione

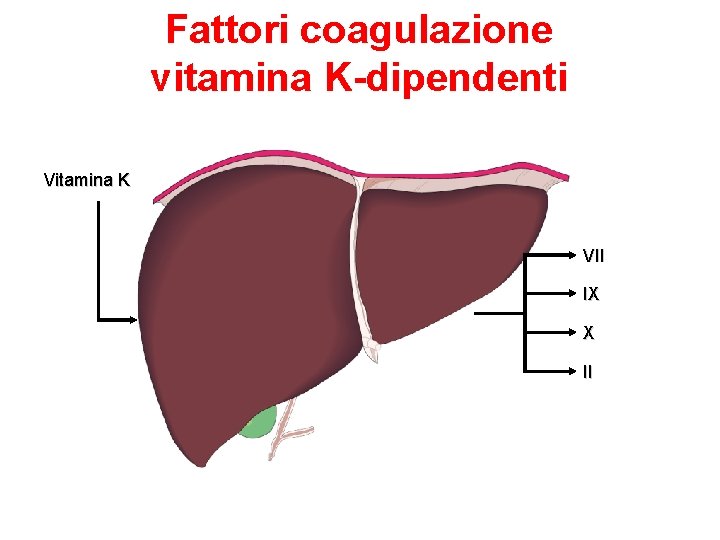
Fattori coagulazione vitamina K-dipendenti Vitamina K VII IX X II
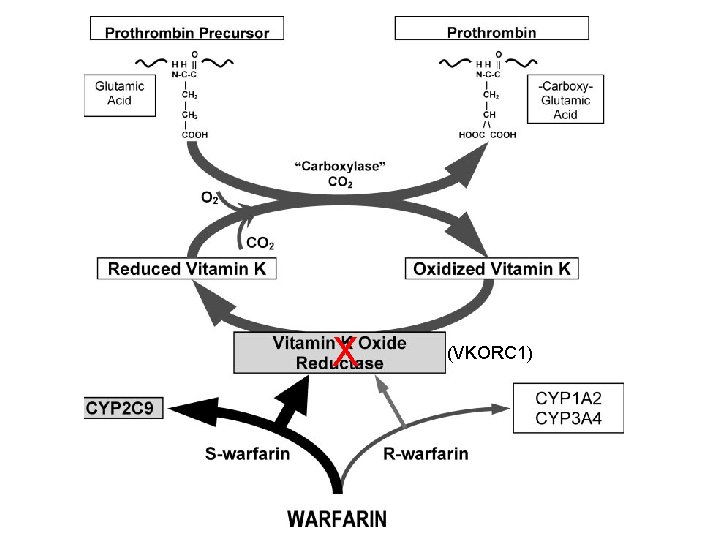
X (VKORC 1)


Warfarin e INR Ø La prima tappa è misurare il tempo di protrombina (PT), che viene misurato aggiungendo calcio e tromboplastina tissutale al plasma del paziente (dopo centrifugazione per eliminare le piastrine). Il PT normale è di circa 12 secondi. L’INR si calcola secondo la seguente formula che tiene in considerazione l’indice di sensibilità della tromboplastina impiegata (ISI), in modo da potere normalizzare i dati tra laboratori diversi:

Indicazione INR

Gestione terapia warfarin v INR elevato, senza emorragia, aggiustare dosaggio v EMORRAGIA stop warfarin somministrare vitamina K 1 trasfusioni somministrare fattori coagulazione v INR sottoterapeutico aumentare lentamente dose warfarin

Warfarin v Non esiste una dose fissa, la dose iniziale generalmente è tra 2, 5 -5 mg/die, dose che va aggiustata in base ai valori di INR, da monitorare costantemente. v Obiettivo della terapia mantenere i pazienti almeno per il 60 -70% del tempo entro il range terapeutico v Esistono varianti genetiche del CYP 2 C 9 (enzima che metabolizza il warfarin). Nei pazienti con dette varianti alleliche (10 -20% caucasici), la dose deve essere diminuita per ottenere un INR tra 2 e 3. In questi pazienti aumenta il rischio di emorragie. v Altro rilevante polimorfismo che influenza l’azione del warfarin è legato al gene VKORC 1. Persone con un polimorfismo (37% caucasici, 14% africani) di questo tipo devono avere una dose di warfarin più bassa.
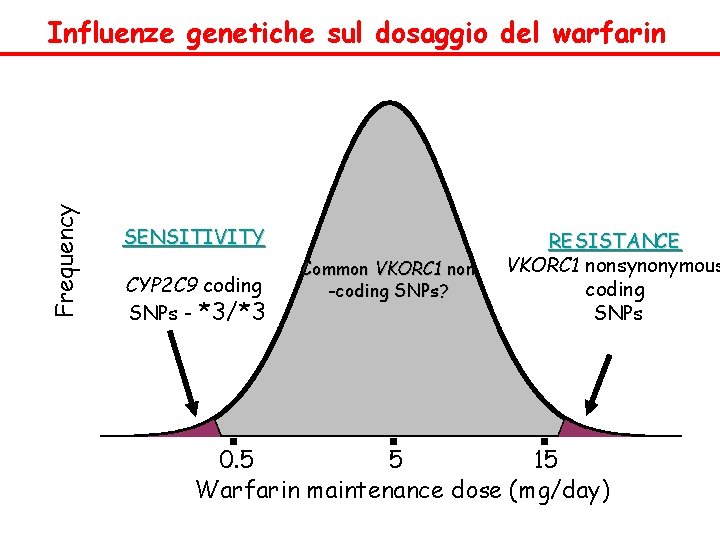
Frequency Influenze genetiche sul dosaggio del warfarin SENSITIVITY CYP 2 C 9 coding SNPs - *3/*3 Common VKORC 1 non -coding SNPs? RESISTANCE VKORC 1 nonsynonymous coding SNPs 0. 5 5 15 Warfarin maintenance dose (mg/day)
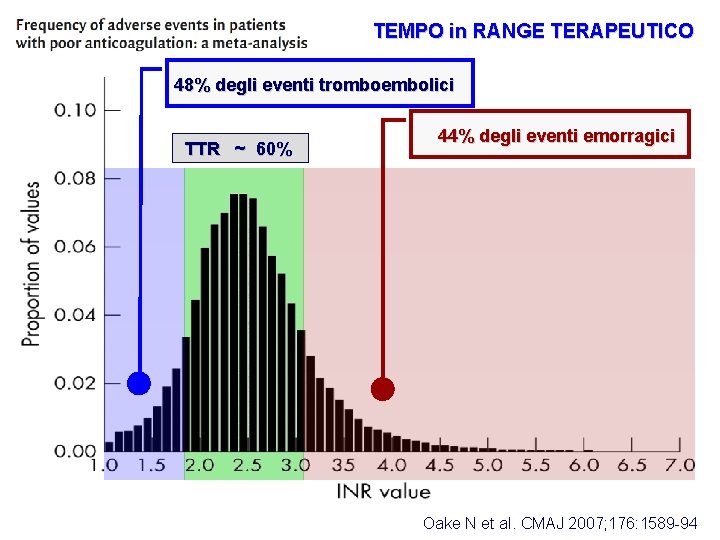
TEMPO in RANGE TERAPEUTICO 48% degli eventi tromboembolici TTR ~ 60% 44% degli eventi emorragici Oake N et al. CMAJ 2007; 176: 1589 -94
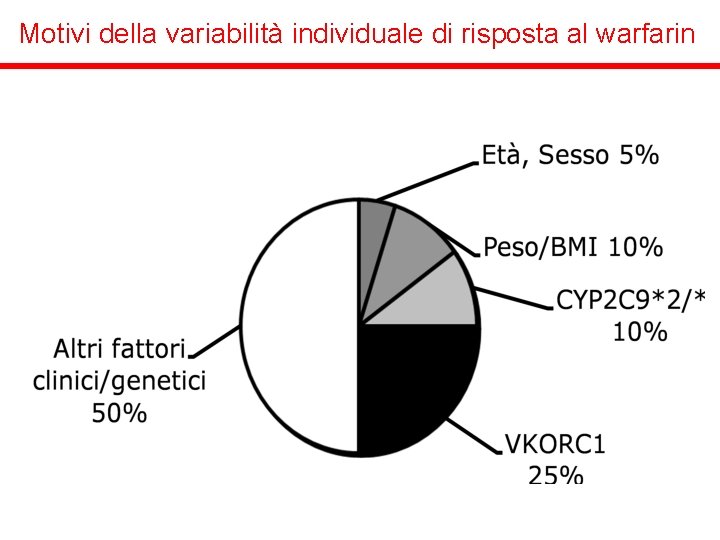
Motivi della variabilità individuale di risposta al warfarin

Indicazioni terapeutiche warfarin • Profilassi trombosi venosa profonda ed embolismo polmonare • Tromboprofilassi in chirurgia ortopedica (femore, bacino) e nella fibrillazione atriale • Profilassi trombosi nei pazienti con valvole cardiache

Reazioni avverse warfarin – Emorragie (5%) – Nausea e diarrea – Ipotensione – Fatica – Alopecia • Attraversa la placenta: – Può provocare emorragie nel feto

Controindicazioni warfarin – Emorragie in atto – Discrasie ematiche – Chirurgia maggiore (es. SNC, occhio) – Ulcere attive – Punture spinali – Gravidanza – Impossibilità test laboratorio – Alcolismo

Interazioni warfarin Potenziano azione warfarin Ø Inibitori enzimi citocromo P 450 es. (cimetidina, cotrimoxazolo, imipramina, amiodarone) Ø Antiaggreganti (aspirina, etc. ) Ø Cefalosporine III generazione Ø Farmaci con elevato legame proteico (FANS) Ø Farmaci riducenti la disponibilità vitamina K Ø Malattie epatiche, ipertiroidismo (↑ metabolismo basale) § § Inibiscono azione warfarin Vitamina K in nutrizione enterale Diuretici Ipotiroidismo Induttori enzimi citocromo P 450 (rifampicina, fenitoina, carbamazepina, etc. )

Nuovi anticoagulanti orali (NAO) ormai chiamati Anticoagulanti Orali Diretti (DAO)
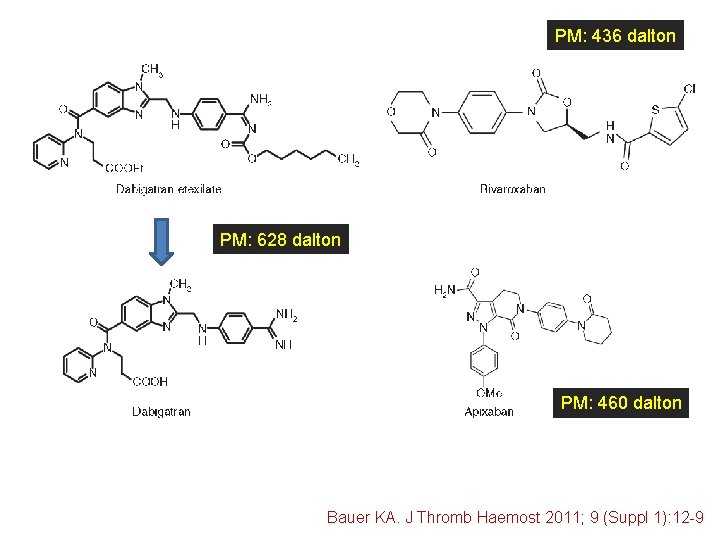
PM: 436 dalton PM: 628 dalton PM: 460 dalton Bauer KA. J Thromb Haemost 2011; 9 (Suppl 1): 12 -9
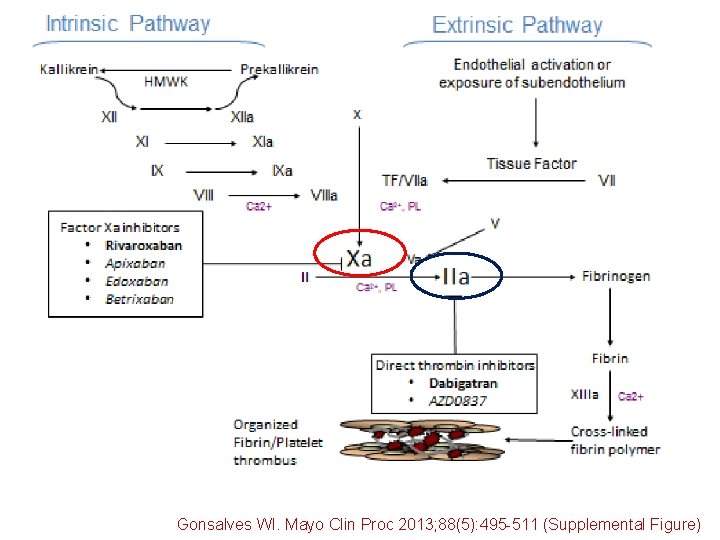
Gonsalves WI. Mayo Clin Proc 2013; 88(5): 495 -511 (Supplemental Figure)
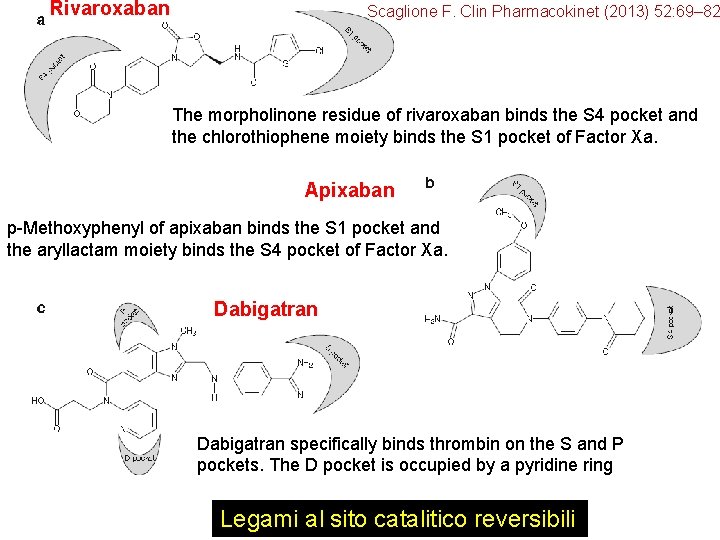
Rivaroxaban Scaglione F. Clin Pharmacokinet (2013) 52: 69– 82 The morpholinone residue of rivaroxaban binds the S 4 pocket and the chlorothiophene moiety binds the S 1 pocket of Factor Xa. Apixaban p-Methoxyphenyl of apixaban binds the S 1 pocket and the aryllactam moiety binds the S 4 pocket of Factor Xa. Dabigatran specifically binds thrombin on the S and P pockets. The D pocket is occupied by a pyridine ring Legami al sito catalitico reversibili
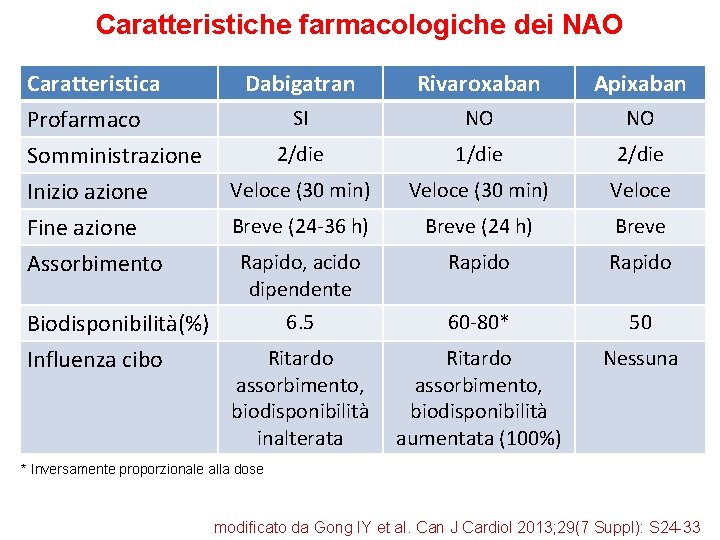
Caratteristiche farmacologiche dei NAO Caratteristica Profarmaco Somministrazione Inizio azione Fine azione Assorbimento Biodisponibilità(%) Influenza cibo Dabigatran Rivaroxaban Apixaban SI NO NO 2/die 1/die 2/die Veloce (30 min) Veloce Breve (24 -36 h) Breve (24 h) Breve Rapido, acido dipendente Rapido 6. 5 60 -80* 50 Ritardo assorbimento, biodisponibilità inalterata Ritardo assorbimento, biodisponibilità aumentata (100%) Nessuna * Inversamente proporzionale alla dose modificato da Gong IY et al. Can J Cardiol 2013; 29(7 Suppl): S 24 -33
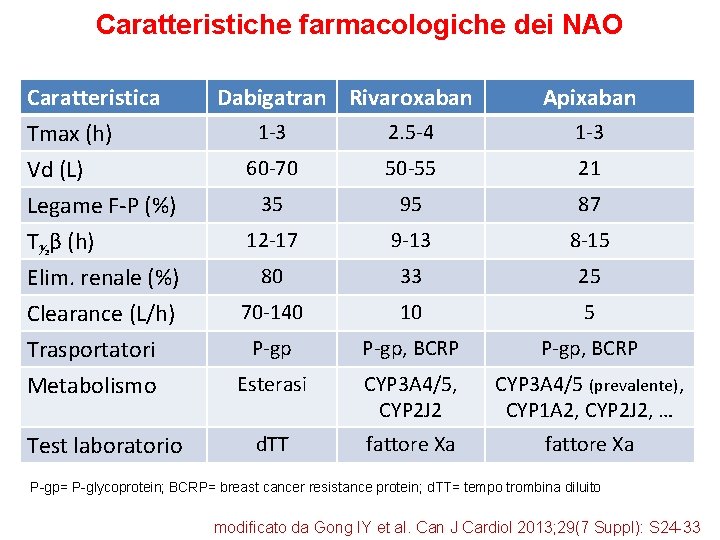
Caratteristiche farmacologiche dei NAO Caratteristica Tmax (h) Vd (L) Legame F-P (%) Dabigatran Rivaroxaban Apixaban 1 -3 2. 5 -4 1 -3 60 -70 50 -55 21 35 95 87 12 -17 9 -13 8 -15 80 33 25 70 -140 10 5 T½β (h) Elim. renale (%) Clearance (L/h) Trasportatori Metabolismo P-gp, BCRP Esterasi CYP 3 A 4/5, CYP 2 J 2 CYP 3 A 4/5 (prevalente), CYP 1 A 2, CYP 2 J 2, … Test laboratorio d. TT fattore Xa P-gp= P-glycoprotein; BCRP= breast cancer resistance protein; d. TT= tempo trombina diluito modificato da Gong IY et al. Can J Cardiol 2013; 29(7 Suppl): S 24 -33
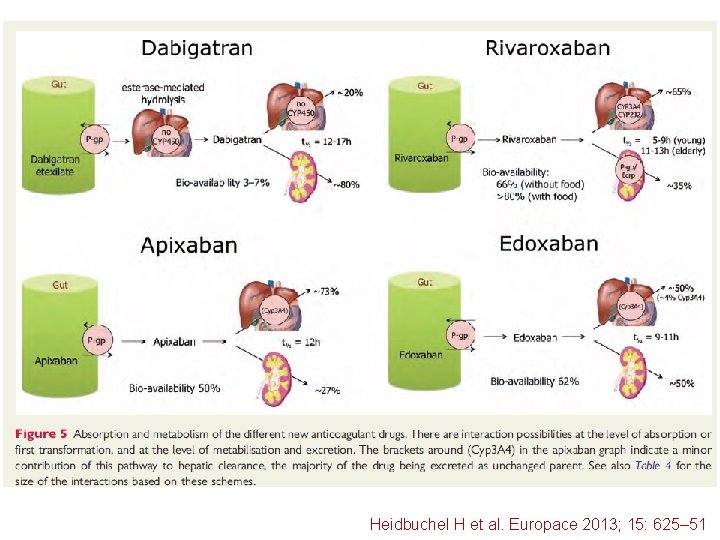
Heidbuchel H et al. Europace 2013; 15: 625– 51
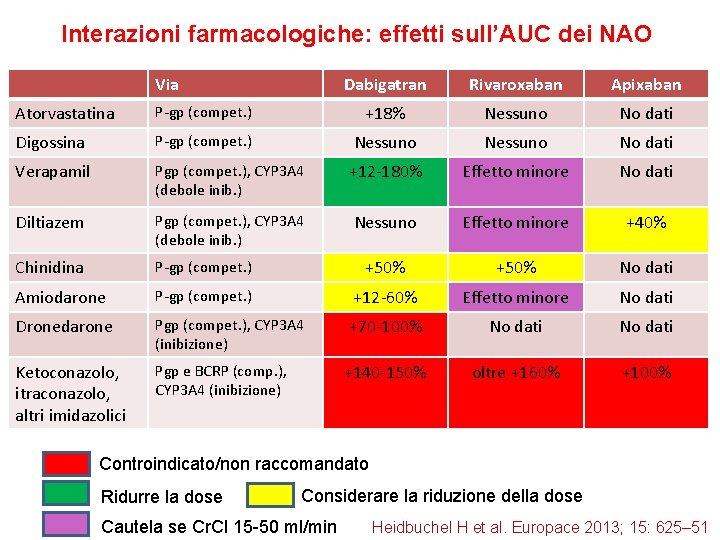
Interazioni farmacologiche: effetti sull’AUC dei NAO Via Dabigatran Rivaroxaban Apixaban Atorvastatina P-gp (compet. ) +18% Nessuno No dati Digossina P-gp (compet. ) Nessuno No dati Verapamil Pgp (compet. ), CYP 3 A 4 (debole inib. ) +12 -180% Effetto minore No dati Diltiazem Pgp (compet. ), CYP 3 A 4 (debole inib. ) Nessuno Effetto minore +40% Chinidina P-gp (compet. ) +50% No dati Amiodarone P-gp (compet. ) +12 -60% Effetto minore No dati Dronedarone Pgp (compet. ), CYP 3 A 4 (inibizione) +70 -100% No dati Ketoconazolo, itraconazolo, altri imidazolici Pgp e BCRP (comp. ), CYP 3 A 4 (inibizione) +140 -150% oltre +160% +100% Controindicato/non raccomandato Ridurre la dose Considerare la riduzione della dose Cautela se Cr. Cl 15 -50 ml/min Heidbuchel H et al. Europace 2013; 15: 625– 51
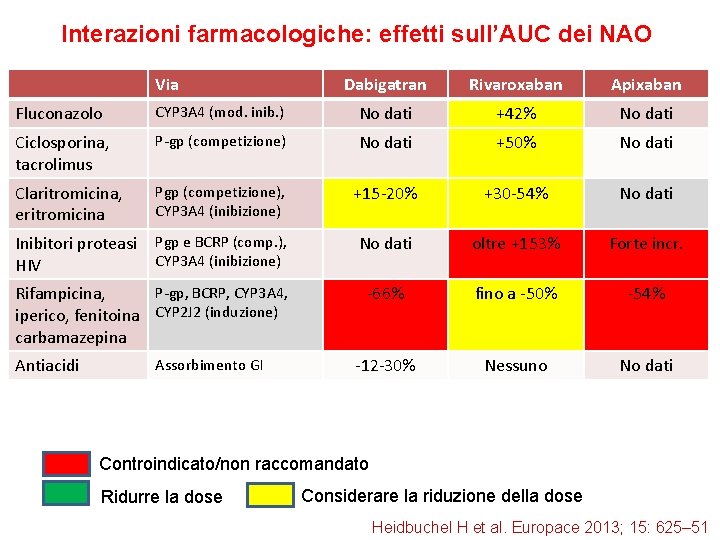
Interazioni farmacologiche: effetti sull’AUC dei NAO Via Dabigatran Rivaroxaban Apixaban Fluconazolo CYP 3 A 4 (mod. inib. ) No dati +42% No dati Ciclosporina, tacrolimus P-gp (competizione) No dati +50% No dati Claritromicina, eritromicina Pgp (competizione), CYP 3 A 4 (inibizione) +15 -20% +30 -54% No dati Inibitori proteasi HIV Pgp e BCRP (comp. ), CYP 3 A 4 (inibizione) No dati oltre +153% Forte incr. -66% fino a -50% -54% -12 -30% Nessuno No dati P-gp, BCRP, CYP 3 A 4, Rifampicina, iperico, fenitoina CYP 2 J 2 (induzione) carbamazepina Antiacidi Assorbimento GI Controindicato/non raccomandato Ridurre la dose Considerare la riduzione della dose Heidbuchel H et al. Europace 2013; 15: 625– 51
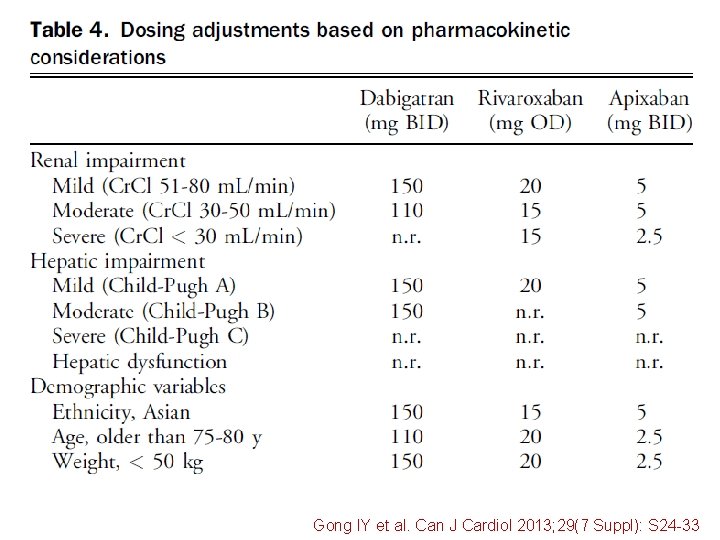
Gong IY et al. Can J Cardiol 2013; 29(7 Suppl): S 24 -33
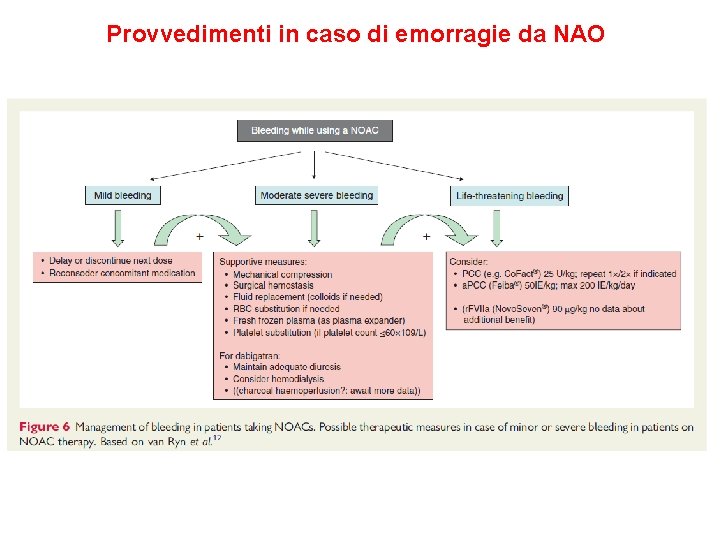
Provvedimenti in caso di emorragie da NAO
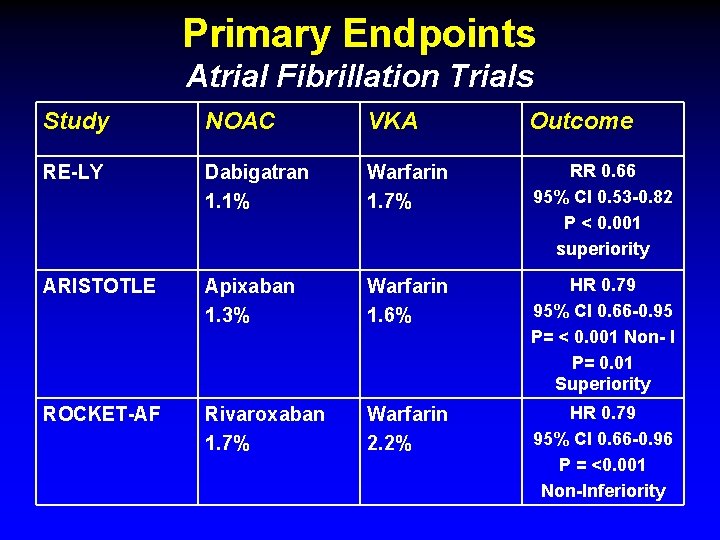
Primary Endpoints Atrial Fibrillation Trials Study NOAC VKA Outcome RE-LY Dabigatran 1. 1% Warfarin 1. 7% RR 0. 66 95% CI 0. 53 -0. 82 P < 0. 001 superiority ARISTOTLE Apixaban 1. 3% Warfarin 1. 6% HR 0. 79 95% CI 0. 66 -0. 95 P= < 0. 001 Non- I P= 0. 01 Superiority ROCKET-AF Rivaroxaban 1. 7% Warfarin 2. 2% HR 0. 79 95% CI 0. 66 -0. 96 P = <0. 001 Non-Inferiority
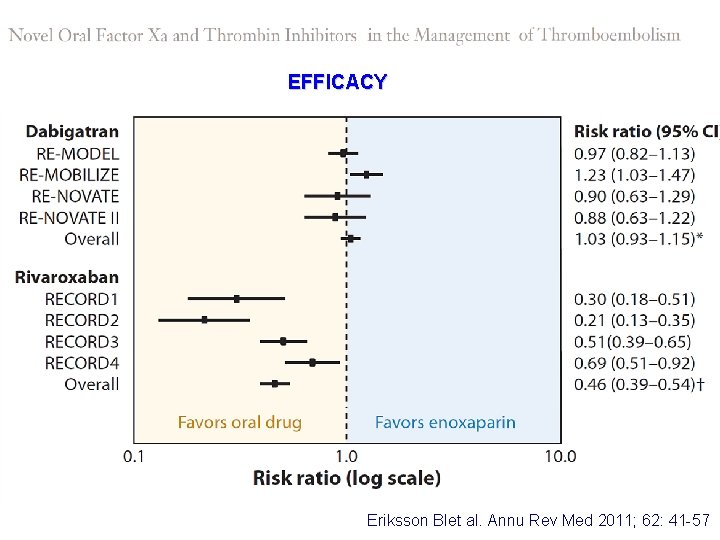
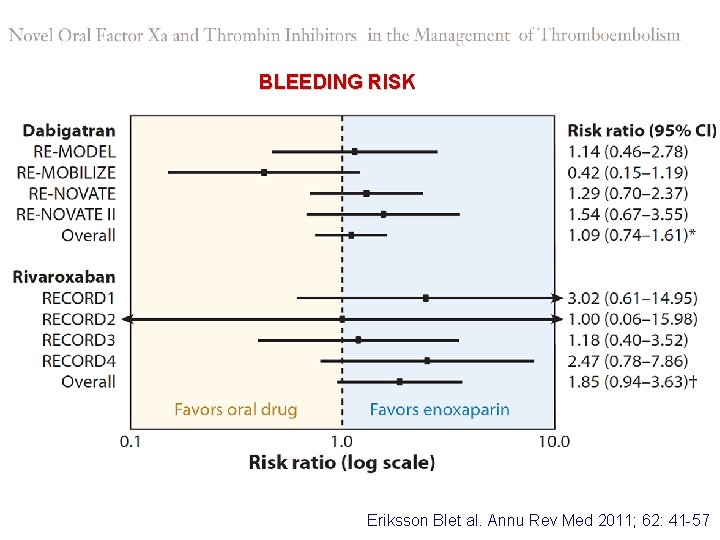
EFFICACY Eriksson BIet al. Annu Rev Med 2011; 62: 41 -57

Indicazioni terapeutiche registrate e modalità di prescrizione dei DAO
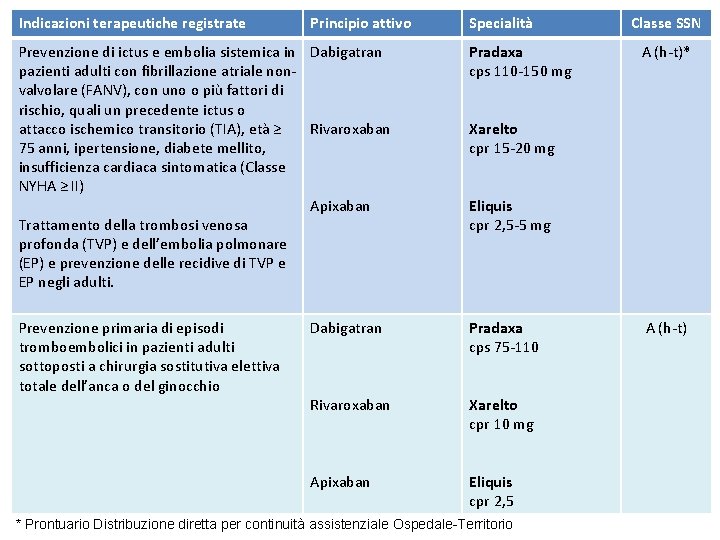
Indicazioni terapeutiche registrate Principio attivo Specialità Prevenzione di ictus e embolia sistemica in Dabigatran pazienti adulti con fibrillazione atriale nonvalvolare (FANV), con uno o più fattori di rischio, quali un precedente ictus o attacco ischemico transitorio (TIA), età ≥ Rivaroxaban 75 anni, ipertensione, diabete mellito, insufficienza cardiaca sintomatica (Classe NYHA ≥ II) Apixaban Trattamento della trombosi venosa profonda (TVP) e dell’embolia polmonare (EP) e prevenzione delle recidive di TVP e EP negli adulti. Pradaxa cps 110 -150 mg Prevenzione primaria di episodi tromboembolici in pazienti adulti sottoposti a chirurgia sostitutiva elettiva totale dell’anca o del ginocchio Dabigatran Pradaxa cps 75 -110 Rivaroxaban Xarelto cpr 10 mg Apixaban Eliquis cpr 2, 5 Classe SSN A (h-t)* Xarelto cpr 15 -20 mg Eliquis cpr 2, 5 -5 mg * Prontuario Distribuzione diretta per continuità assistenziale Ospedale-Territorio A (h-t)

Incidenza Fibrillazione Atriale (FA) q. Incidenza FA: 2, 4 nuovi casi ogni 1000 persone (> con età) q. Prevalenza FA: 1 -2% della popolazione generale q. Aumento del rischio tromboembolico di 5 volte: varia da 0, 4% a 12% a seconda del profilo di rischio del paziente q. Fattori di rischio e disturbi Cardiovascolari (CV) o non CV, che incrementano il rischio di complicanze (ipertensione arteriosa, insufficienza cardiaca congestizia, valvulopatie, disfunzione del nodo SA, pericardite, cardiomiopatie) q. Cause extracardiache di FA (diabete mellito, patologie polmonari, ipertiroidismo, obesità, abuso di alcol e fumo)

Modalità di prescrizione dei DAO (SSN) La prescrizione a carico del SSN dei DAO prevede la compilazione on-line, da parte dei medici specialisti operanti nei Centri autorizzati dalle Regioni, di: Ø scheda raccolta dati di arruolamento che indica i pazienti eleggibili Ø piano terapeutico della validità di 1 anno Ø scheda di follow-up obbligatoria per il rinnovo del piano terapeutico stesso I criteri che determinano l'eleggibilità al trattamento con i DAO per i pazienti con FA differiscono a seconda dei singoli principi attivi e prevedono che: ü il punteggio CHA 2 DS 2 -VASc sia > 1 per Pradaxa® (> 3 per Xarelto®) e il punteggio HAS-BLED sia > 3; oppure ü nei pazienti già in terapia con AVK il TTR (tempo in range terapeutico) negli ultimi 6 mesi sia < 70% per Pradaxa® ( < 60% per Xarelto®); oppure ü il trattamento anticoagulante non sia attuabile per difficoltà oggettiva ad eseguire i controlli di INR.
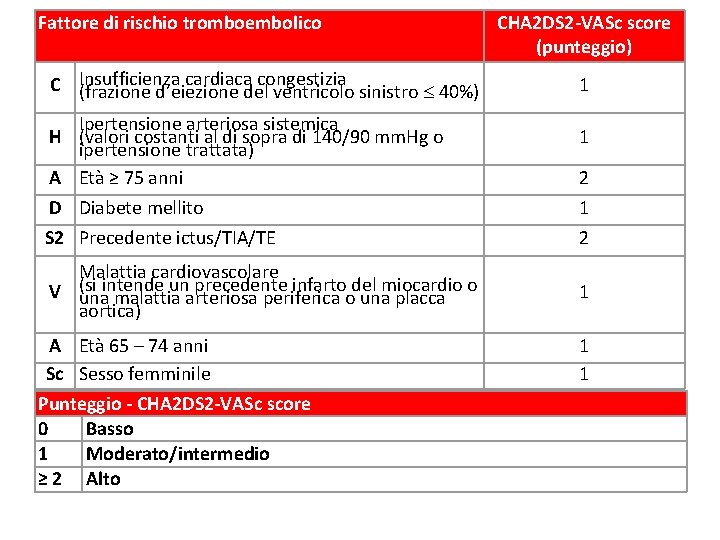
Fattore di rischio tromboembolico cardiaca congestizia C Insufficienza (frazione d’eiezione del ventricolo sinistro 40%) Ipertensione arteriosa sistemica H (valori costanti al di sopra di 140/90 mm. Hg o ipertensione trattata) A Età ≥ 75 anni CHA 2 DS 2 -VASc score (punteggio) 1 1 2 D Diabete mellito 1 S 2 Precedente ictus/TIA/TE 2 Malattia cardiovascolare intende un precedente infarto del miocardio o V (si una malattia arteriosa periferica o una placca aortica) 1 A Età 65 – 74 anni Sc Sesso femminile 1 1 Punteggio - CHA 2 DS 2 -VASc score 0 Basso 1 Moderato/intermedio ≥ 2 Alto

Fattore di rischio emorragico H Ipertensione sistolica ≥ 160 mm. Hg Funzione epatica e renale anormali qualsiasi malattia epatica cronica (es. cirrosi), squilibri epatici (es. bilirubina >2 x rispetto ai valori A biochimici normali associata ad AST, ALT e ALP >3 x rispetto ai limiti normali), dialisi cronica, trapianto renale, creatinina sierica ≥ 200 μmol/L HAS-BLED score (punteggio) 1 1 o 2* S Precedente ictus 1 che richiede ospedalizzazione o una B Sanguinamento trasfusione o che causa una diminuzione di Hb >2 g/d. L 1 labile con tempo medio trascorso nel range L INR terapeutico <60% E Età >65 anni 1 e alcool ovvero assunzione di antipiastrinici o D Farmaci FANS e/o abuso di alcool 1 1 o 2* *1 punto se presente un fattore di rischio, 2 punti se presenti entrambi i fattori di rischio Punteggio - HAS-BLED 0 - 2 Basso ≥ 3 Alto

Sicurezza e costi dei DAO
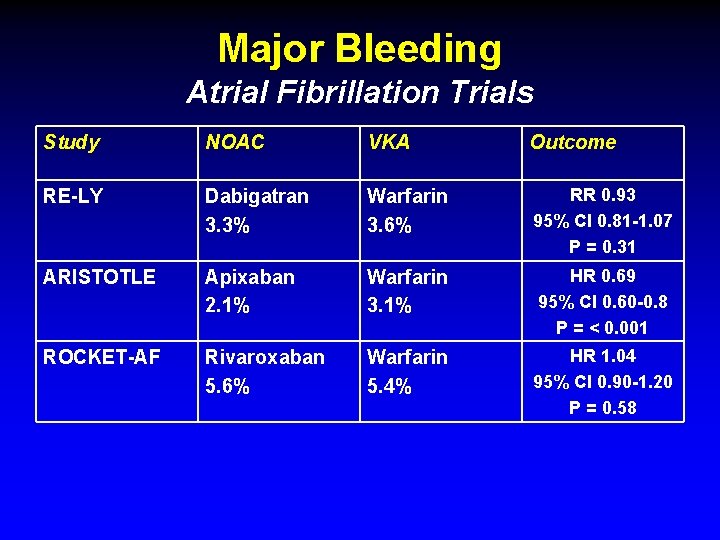
Major Bleeding Atrial Fibrillation Trials Study NOAC VKA Outcome RE-LY Dabigatran 3. 3% Warfarin 3. 6% RR 0. 93 95% CI 0. 81 -1. 07 P = 0. 31 ARISTOTLE Apixaban 2. 1% Warfarin 3. 1% HR 0. 69 95% CI 0. 60 -0. 8 P = < 0. 001 ROCKET-AF Rivaroxaban 5. 6% Warfarin 5. 4% HR 1. 04 95% CI 0. 90 -1. 20 P = 0. 58
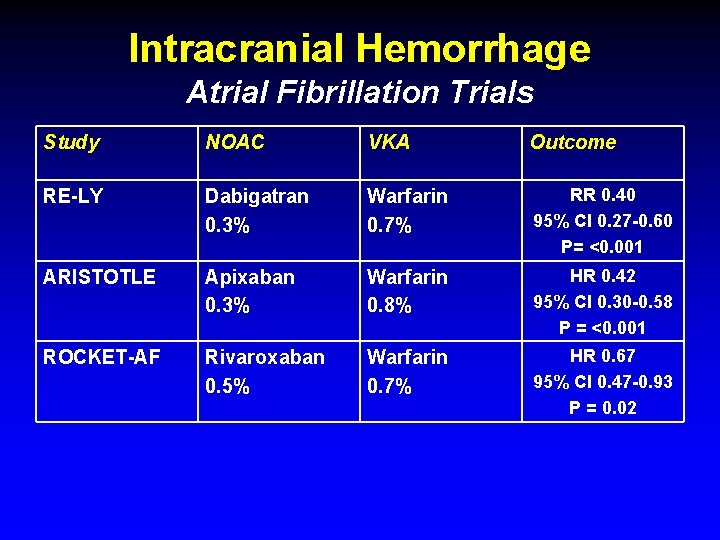
Intracranial Hemorrhage Atrial Fibrillation Trials Study NOAC VKA Outcome RE-LY Dabigatran 0. 3% Warfarin 0. 7% RR 0. 40 95% CI 0. 27 -0. 60 P= <0. 001 ARISTOTLE Apixaban 0. 3% Warfarin 0. 8% HR 0. 42 95% CI 0. 30 -0. 58 P = <0. 001 ROCKET-AF Rivaroxaban 0. 5% Warfarin 0. 7% HR 0. 67 95% CI 0. 47 -0. 93 P = 0. 02
BLEEDING RISK Eriksson BIet al. Annu Rev Med 2011; 62: 41 -57
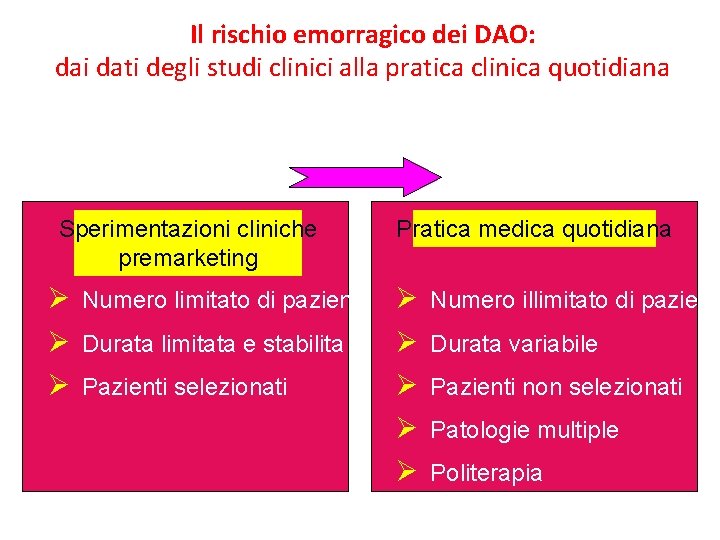
Il rischio emorragico dei DAO: dai dati degli studi clinici alla pratica clinica quotidiana MONDO IRREALE MONDO REALE Sperimentazioni cliniche premarketing Pratica medica quotidiana Ø Numero limitato di pazienti Ø Durata limitata e stabilita Ø Pazienti selezionati Ø Ø Ø Numero illimitato di pazienti Durata variabile Pazienti non selezionati Patologie multiple Politerapia




ISMP, April 18, 2013. Update on anticoagulants dabigatran (Pradaxa) and rivaroxaban (Xarelto). www. ismp. org Un aggiornamento delle segnalazioni di eventi emorragici gravi relativi a dabigatran e rivaroxaban confrontati con quelli da warfarin, è stato reso disponibile dall’Institute for Safe Medication Practices (ISMP). In totale, le reazioni emorragiche gravi pervenute alla FDA nel 2012 correlabili a dabigatran sono state 2. 520, quelle relative rivaroxaban 378 rispetto a 685 con warfarin. Il 19% dei casi di emorragia riportati per dabigatran è stato ad esito fatale rispetto all’ 8% per rivaroxaban e il 4% per warfarin. Tenuto conto delle differenze dovute a età, sesso, tipo e fonte dei report, è stato evidenziato che dabigatran espone al rischio di emorragie fatali 5 volte di più rispetto a warfarin (OR 5, 2; IC 95% 3, 4 -8). Il rischio correlato a rivaroxaban, invece, è apparso due volte inferiore rispetto a quello rilevato con warfarin (OR 1, 93; 1, 01 -3, 7).
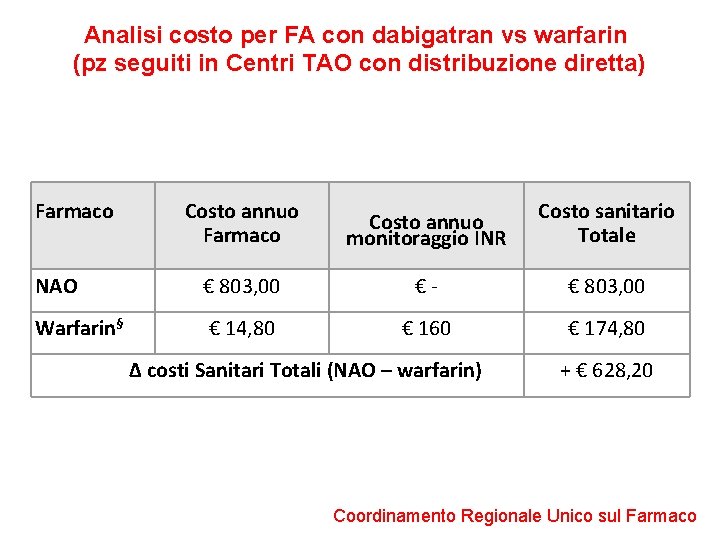
Analisi costo per FA con dabigatran vs warfarin (pz seguiti in Centri TAO con distribuzione diretta) Farmaco Costo annuo monitoraggio INR Costo sanitario Totale NAO € 803, 00 €- € 803, 00 Warfarin§ € 14, 80 € 160 € 174, 80 ∆ costi Sanitari Totali (NAO – warfarin) + € 628, 20 Coordinamento Regionale Unico sul Farmaco
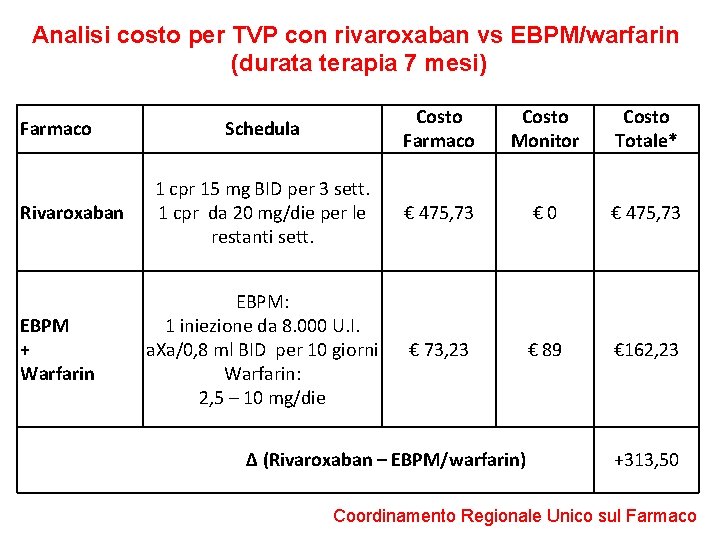
Analisi costo per TVP con rivaroxaban vs EBPM/warfarin (durata terapia 7 mesi) Farmaco Rivaroxaban EBPM + Warfarin Schedula Costo Farmaco Costo Monitor Costo Totale* 1 cpr 15 mg BID per 3 sett. 1 cpr da 20 mg/die per le restanti sett. € 475, 73 € 0 € 475, 73 EBPM: 1 iniezione da 8. 000 U. I. a. Xa/0, 8 ml BID per 10 giorni Warfarin: 2, 5 – 10 mg/die € 73, 23 € 89 € 162, 23 ∆ (Rivaroxaban – EBPM/warfarin) +313, 50 Coordinamento Regionale Unico sul Farmaco
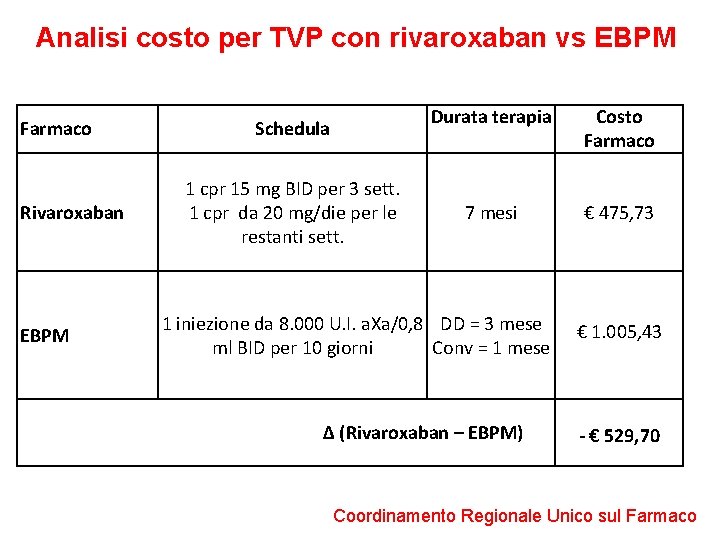
Analisi costo per TVP con rivaroxaban vs EBPM Farmaco Rivaroxaban EBPM Schedula 1 cpr 15 mg BID per 3 sett. 1 cpr da 20 mg/die per le restanti sett. Durata terapia Costo Farmaco 7 mesi € 475, 73 1 iniezione da 8. 000 U. I. a. Xa/0, 8 DD = 3 mese ml BID per 10 giorni Conv = 1 mese Δ (Rivaroxaban – EBPM) € 1. 005, 43 - € 529, 70 Coordinamento Regionale Unico sul Farmaco

NAO= nuovi anticoagulanti orali AVK= anti vitamina K (warfarin) Dialogo sui Farmaci 2012; 4: 160 -8

Alcune considerazioni finali v I DAO sono una delle poche interessanti novità terapeutiche degli ultimi anni (a parte gli anticorpi monoclonali) v Hanno vantaggi e svantaggi rispetto alla terapia anticoagulante tradizionale che vanno attentamente valutati v Un eccessiva fiducia sulla loro sicurezza con una mancata attenzione nel monitoraggio dei pazienti (che non è solo attività anticoagulante) potrebbe “rovinare” dei farmaci importanti
Inibitori diretti trombina parenterali

Inibitori diretti trombina parenterali (ev) Ø Inibizione trombina indipendentemente da altri fattori Ø Inibiscono la trombina sia libera che legata al coagulo Ø Non hanno effetti diretti sulla funzione piastrinica Ø Ø Monitoraggio tramite a. PTT Nessun antidoto disponibile (finora ma ci sono ricerche in atto)

Inibitori diretti trombina parenterali: ARGATROBAN (Novastan®) Ø Derivato sintetico della L-arginina Ø Indicazioni terapeutiche: anticoagulazione in pz adulti con trombocitopenia indotta da eparina che necessitano di terapia antitrombotica Ø La diagnosi deve essere confermata mediante il test HIPAA (test dell’attivazione delle piastrine indotta da eparina) o da un test equivalente. Ø Dosaggio variabile in base al peso corporeo. Mantenere a. PTT tra 1, 5 -2, 5 Ø Reazioni avverse più frequenti sono le emorragie maggiori (5, 5%) e minori (38, 9%). Altre ADR: nausea, porpora, anemia, rash cutaneo

Inibitori diretti trombina parenterali: BIVALIRUDINA (Angiox®) Ø Indicazioni terapeutiche: trattamento pazienti con sindrome coronarica acuta (angina instabile/infarto miocardio) nel caso di intervento di urgenza ed immediato, in associazione con aspirina e clopidogrel. Anche indicato in pazienti sottoposti ad intervento coronarico percutaneo. Ø Reazioni avverse: emorragie (minori e gravi), cefalea, ipersensibilità con shock anafilattico, trombocitopenia
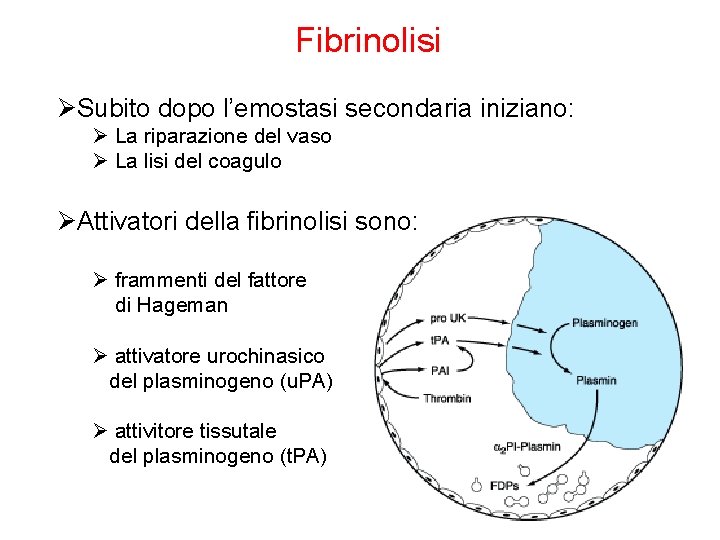
Fibrinolisi ØSubito dopo l’emostasi secondaria iniziano: Ø La riparazione del vaso Ø La lisi del coagulo ØAttivatori della fibrinolisi sono: Ø frammenti del fattore di Hageman Ø attivatore urochinasico del plasminogeno (u. PA) Ø attivitore tissutale del plasminogeno (t. PA)



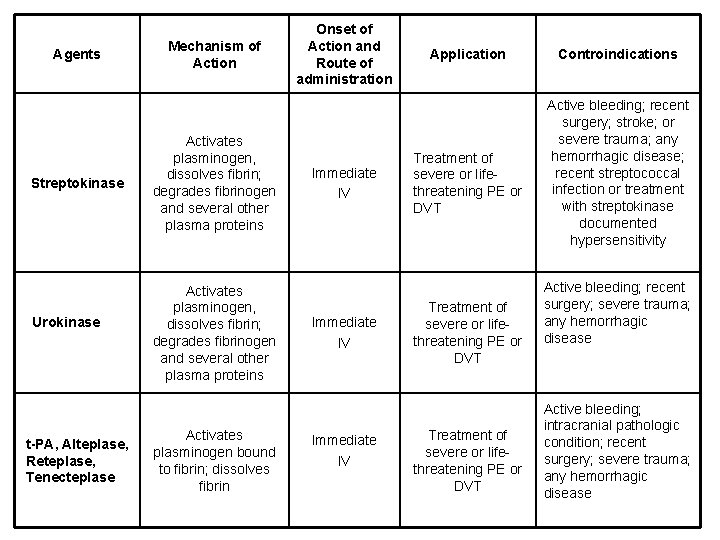
Agents Streptokinase Urokinase t-PA, Alteplase, Reteplase, Tenecteplase Mechanism of Action Activates plasminogen, dissolves fibrin; degrades fibrinogen and several other plasma proteins Activates plasminogen bound to fibrin; dissolves fibrin Onset of Action and Route of administration Immediate IV Application Treatment of severe or lifethreatening PE or DVT Controindications Active bleeding; recent surgery; stroke; or severe trauma; any hemorrhagic disease; recent streptococcal infection or treatment with streptokinase documented hypersensitivity Active bleeding; recent surgery; severe trauma; any hemorrhagic disease Active bleeding; intracranial pathologic condition; recent surgery; severe trauma; any hemorrhagic disease

FIBRINOLITICI Ø Urochinasi (Generico) Alteplasi (Actilyse®) Reteplase(Rapilysin®) Tenecteplase (Metalyse®) Streptochinasi (Streptase®, etc. ) Ø CONTROINDICAZIONI AI TROMBOLITICI § Intervento chirurgico nei 10 giorni precedenti § Emorragia intestinale importante nei tre mesi precedenti § Anamnesi di ipertensione (diastolica > 110 mm. Hg) § Emorragia in atto o malattia emorragica § Pregresso incidente cerebrovascolare § Dissezione aortica § Pericardite acuta

Possibili indicazioni fibrinolitici • Occlusione acuta coranarie (IM, stroke ischemico) • Occlusione acuta arterie periferiche • Embolia polmonare grave con ipotensione e ipossia severa • Trombosi venosa (ascellare, ileofemorale) • Occlusione di cannule arteriose o venose (basse dosi diretta infusione nella cannula) • Malattie veno-occlusive epatiche

Reazioni avverse fibrinolitici • Emorragie e sanguinamento • Ipotensione • Reazioni allergiche (streptochinasi)
- Slides: 105